Жировой депозит в позвоночнике
Ещё один довольно-таки сложный, но тем и примечательный случай, который связан не только с нарушениями репродуктивной функции, но и с наличием у пациентки грыжи межпозвонкового диска, жировой дегенерации тела позвонка вдоль замыкательной пластинки. У этой пациентки был целый «букет» различных проблем со здоровьем, начиная от бесплодия и заканчивая серьёзными проблемами со спиной. Дело в том, что грыжа в данном случае состояла преимущественно из некрозной ткани диска. Да к тому же имелась жировая дегенерация тела позвонка L5 вдоль нижней уплотнённой замыкательной пластинки. Жировая дегенерация ткани – это ухудшение состояния ткани, вызванное отложением аномально большого количества жира в её клетках. Для межпозвонкового диска, поражённого дегенеративно-дистрофическим процессом, эта ситуация патовая. Образно говоря, это равносильно основательному «засорению» проходов, по которым поступают питательные вещества из тела позвонка в диск. Диск же без питания обречён на гибель.

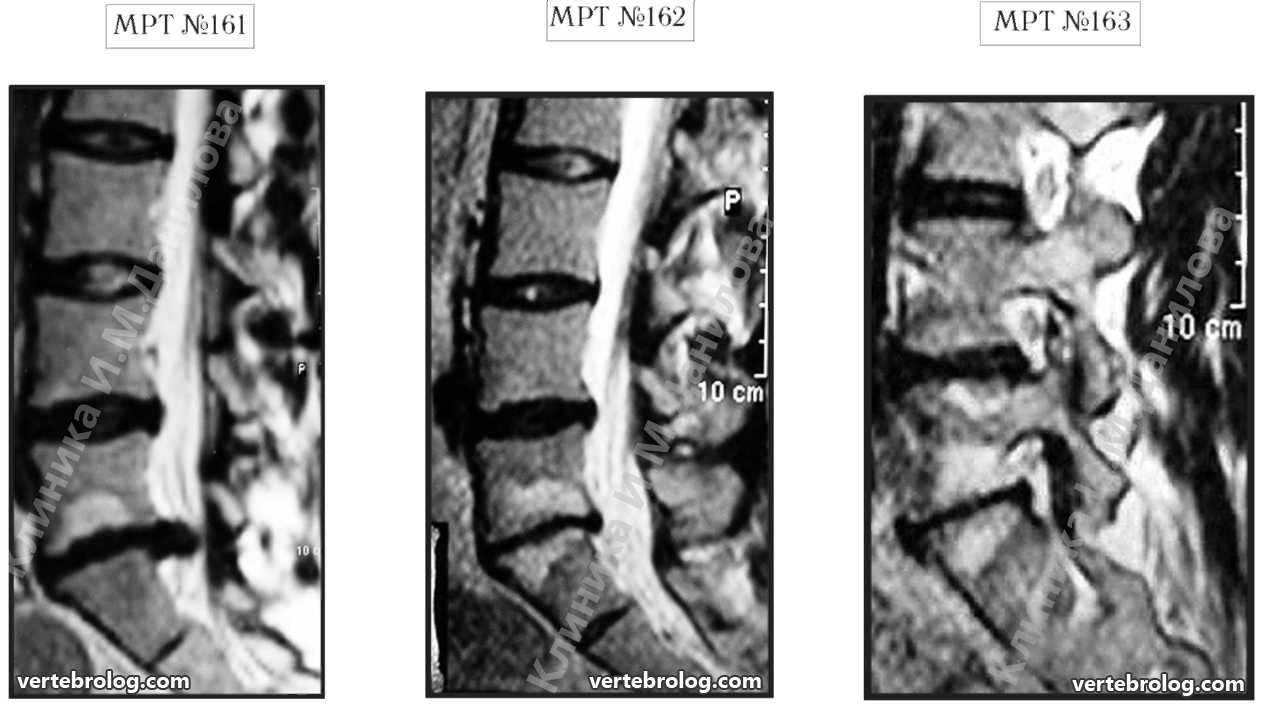
На МРТ №161 наблюдается поясничный отдел позвоночника: секвестрированная грыжа межпозвонкового диска в сегменте L5-S1, абсолютный стеноз позвоночного канала. Светлый участок на теле позвонка L5 – жировая дегенерация ткани.
На МРТ №162 наблюдается поясничный отдел позвоночника после двух курсов лечения методом вертеброревитологии: отсутствие грыжи межпозвонкового диска в сегменте L5-S1, отсутствие стеноза позвоночного канала, стабильное состояние практически полностью утилизированного диска в сегменте L5-S1.
На МРТ №163 наблюдается поясничный отдел позвоночника после двух курсов лечения методом вертеброревитологии: восстановление биомеханики позвоночника, нормальное соотношение дугоотростчатых суставов, фораминальные отверстия в норме.
Вот почему такие случаи считаются весьма сложными. Это практически исключает малоинвазивные хирургические методы не из-за того, что такие операции нельзя провести. Сделать их можно, только рецидив и другие осложнения – гарантированы. Наиболее разумным в таком случае, конечно, была бы тотальная дискэктомия с последующей стабилизацией с учётом биомеханических и дегенеративных изменений в вышележащих сегментах. Однако так сложилось, что данная пациентка отказалась от предложенного оперативного лечения и стала искать «обходные пути», а хирурги не стали настаивать на операции. Поэтому, спустя определённое время, она обратилась ко мне в клинику.
Безусловно, случай сложный. Но как говорится, возобладал профессиональный интерес. Ведь чем сложнее ситуация, тем больше она требует умения, научно-практического подхода в решении данной проблемы, мобилизации знаний и навыков. Пациентка прошла два курса лечения методом вертеброревитологии. За это время мне удалось не только устранить грыжу межпозвонкового диска, но и выстроить такую функциональную биомеханическую конструкцию позвоночника, при которой были восстановлены нормальные соотношения суставных поверхностей, естественные (нестенозированные) размеры фораминальных отверстий. Столь хороший результат лечения позвоночника не замедлил отразиться и на восстановлении репродуктивной функции данной пациентки. Практически сразу после второго курса лечения методом вертеброревитологии женщине наконец-то удалось забеременеть. Более того, она благополучно выносила ребёнка и родила здорового и крепкого малыша. Контрольные снимки были сделаны через полгода после родов (МРТ №162 и №163). Они говорят о том, что выстроенная с помощью метода вертеброревитологии биомеханическая конструкция отлично сохранилась, даже с учётом нагрузок и изменений в организме женщины, связанных с вынашиванием плода. На сегодняшний день самочувствие счастливой мамы и малыша хорошее. Как говорится, и слава Богу!
По материалам книги «Остеохондроз для профессионального пациента» профессора, академика Игоря Михайловича Данилова ― автора метода вертеброревитологии.
Источник
(812) 493-39-22
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ “Нарвский”
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и пятницу прием с 8-00 до 16-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ “Старая деревня”
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Костный мозг занимает примерно 5% общей массы тела и играет активную роль в гемапоэзе (формировании крови). Состоит костный мозг, в основном, из стволовых клеток (всех видов клеточных элементов крови), окружающих поддерживающих клеток – макрофагов, адипоцитов и большого числа других, участвующих в питании, пролиферации (росте) и дифференциации стволовых клеток. Красный костный мозг содержит около 40% жира, желтый до 80%. Эта особенность помогает в выявлении различных патологий, связанных с изменением этого соотношения, при МРТ позвоночника.
К жировой ткани наиболее чувствительны Т1-взвешенные МРТ. Они являются основой протокола МРТ. В дополнение используются Т2-взвешенные МРТ с подавлением сигнала от жира. Ниже мы остановимся на основных патологиях, проявляющихся на МРТ позвоночника, как патология костного мозга, в первую очередь.
- Гемангиома, одиночная или множественная, составляет 10-12% изменений в позвонках. Она относится к сосудистым аномалиям и имеет характерные признаки при МРТ позвоночника – округлая или трабекулярная, светлая на Т1-взвешенных и Т2-взешенных МРТ, не меняется МРТ методиками подавления сигнала от жира.
- Локальные жировые депозиты появляются с возрастом и являются вариантом нормы. Жировые отложения также наблюдаются при остеохондрозе вдоль замыкательных пластинок (жировая дегенерация, или тип 2 по классификации Modic). Они яркие на Т1-взвешенных МРТ позвоночника и становятся темными при МРТ подавлении сигнала от жира. Иногда встречаются смешанные варианты изменений костного мозга при остеохондрозе, полностью не подавляющиеся при применении МРТ последовательности STIR.
- Болезнь Пэджета относится к метаболическим нарушениям и наблюдается у 1-3% лиц старше 40 лет. Поражение позвонков занимает второе место после костей таза. В диагностике болезни Пэджета очень помогает выявление литических очагов в костях черепа. Болезнь Пэджета проходит 3 стадии – литическую, смешанную и бластическую. В соответствии с этими стадиями при МРТ позвоночника наблюдается разная картина. В литической стадии сигнал от очага яркий на Т2-взвешенных МРТ и низкий на Т1-взвешеенных МРТ, затем сменяется на гипоинтенсивный на МРТ обоих типов взвешенности по мере увеличения склероза и фиброза. При МРТ позвоночника обнаруживаются и другие характерные черты болезни Пэджета – утолщение кортикальных пластинок тел позвонков, жировое перерождение на поздней стадии и в ходе успешного лечения.

МРТ позвоночника. Т1-взвешенная сагиттальная МРТ пояснично-крестцового отдела. Замещение костного мозга крестца жиром при болезни Пэджета.
- Липома относится к доброкачественным опухолям из жировой ткани. Они составляют около 1% всех первичных опухолей костей и не больше 4% из них локализуются в позвонках. При МРТ позвоночника липомы трудно отличимы от жировых депозитов, однако, они более четко очерчены и могут подвергаться внутреннему некрозу и кальцификации
- кровоизлияния в позвонки встречаются при травмах. При МРТ позвоночника прослеживается характерная динамика крови в зависимости от давности кровоизлияния.
- Последствие лучевой терапии сводятся к замещению красного костного мозга на желтый. При поглощенной дозе, превышающей 36Гр этот процесс становится необратимым. При МРТ позвоночника видно диффузное увеличение сигнала на Т1-взвешенных МРТ с четкой границей, соответствующей полю облучения. После лучевой терапии и химиотерапии также может развиваться миелофиброз – замещение костного мозга фиброзной тканью. При МРТ позвоночника сигнал очень низкий как на Т1-взвешенных, так и на Т2-взвешенных МРТ.

МРТ позвоночника. Т1-взвешенная сагиттальная МРТ грудного отдела. Жировая дегенерация костного мозга после лучевой терапии.
- Остеопороз приводит к уменьшению клеточного состава костного мозга и увеличению жира. При МРТ позвоночника чаще видно диффузное увеличение сигнала от тел позвонков на Т1-взвешенных МРТ. Встречаются также очаговые изменения, требующие при МРТ позвоночника дифференциальной диагностики с гемангиомами. МРТ диагностика при остеопорозе представлена также в отдельной статье.
- Спондилоартропатии при МРТ позвоночника часто проявляются “светящимися” углами на Т2-взвешенных МРТ. Особенно это характерно для острой стадии анкилозирующего спондилита. Смена острой фазы на хроническую приводит к превращению воспалительной реакции в депо жировой ткани, светлой на Т1-взвешенных МРТ. МРТ позвоночника при различных заболеваниях, относящихся к группе спондилоартропатий, посвящена специальная статья на нашем другом сайте.
- Анорексия сопровождается разными изменениями в организме, в том числе и остеопорозу и снижению интенсивности сигнала на Т1-взвешенных МРТ, а также отеку костного мозга, что обозначается термином “желатинозная трансформация”. На Т2-взвешенных МРТ (особенно с подавлением сигнала от жира) появляется слабое диффузное увеличение сигнала от позвонков. При МРТ позвоночника с контрастированием отмечается аморфное усиление сигнала.

МРТ позвоночника. Т2-взвешенная сагиттальная МРТ. Желатинозная трансформация при нарушении питания.
- Гемосидероз – явление наблюдающееся при гемолитической анемии. При МРТ позвоночника костный мозг приобретает низкий сигнал. В дифференциальной диагностики важно, что такой же низкий сигнал приобретает печень и селезенка.
- Болезнь Гоше – аутосомно-рецессивное наследственное заболевание классифицируемое как сфинголипидоз и проявляющееся в накоплении глюкоцереброзидов в гистиоцитах. Диагноз ставится на основании пункции селезенки и обнаружении специфических клеток. При МРТ позвоночника красный костный мозг замещается клетками Гоше, которые гипоинтенсивны на Т1- и Т2-взвешенных МРТ. Кроме того, при МРТ позвоночника часто наблюдаются костные инфаркты.

МРТ позвоночника. Т1-взвешенная МРТ грудного отдела позвоночника. Болезнь Гоше.
- Миелопролиферативные и миелодиспластические синдромы к которым относится хронический миелолейкоз и другие хронические лейкозы, полицитемия, мастоцитоз, эссенциальная тромбоцитопения при МРТ позвоночника проявляются однородно сниженным сигналом на Т1-взвешенных МРТ. На Т2-взвешенных МРТ позвоночника нередко наблюдается “обратная” яркость межпозвоночных дисков, они становятся светлее тел позвонков. МРТ головного мозга при опухолях кроветворной системы также может выявить его поражение.

МРТ позвоночника. Т2-взвешенная сагиттальная МРТ шейного отдела позвоночника. Хронический миелолейкоз.
- Саркоидоз поражает костный мозг в 1-3% случаев. Поражение головного мозга и спинного мозга при саркоидозе встречается гораздо чаще. При МРТ позвоночника наблюдаются склеротические очаги, очень напоминающие метастазы, часто множественные. Очаги могут быть смешанными литическими со склеротическими ободками. При МРТ позвоночника с контрастированием может наблюдаться усиление сигнала от очагов.
- Талассемия – большая группа аутосомно-рецессивных заболеваний проявляющаяся в нарушении синтеза цепей глобина эритроцитов. Заболевание проявляется гемолитической анемией. Диагноз ставится на основании пунктата костного мозга. При МРТ позвоночника сигнал от позвонков очень низкий и встречается экстрамедуллярный гемопоэз.
- Множественная миелома (плазмоцитома) относится к гематологическим заболеваниям. МРТ позвоночника при множественной миеломе рассматривается в отдельной статье.
При МРТ в СПб в наших клиниках мы поводим дифференциальный диагноз с метастазами и первичными опухолями позвоночника. Кроме того, при МРТ позвоночника надо исключить воспалительные процессы – туберкулезный спондилит и спондилодисцит.
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы Вам перезвоним!
Источник
анонимно, Женщина, 52 года
Здравствуйте! Прошу помочь с расшифровкой МРТ позвоночника. Предистория. В середине июля этого года, на обратном пути из поездки в отпуск на авто (2 дня дороги туда и 2 дня обратно), во время наклона вправо (стоя) защемило седалищный нерв. Боль была очень сильной, жгучей (в верхней части ягодицы, справа и по правой ноге вниз, сковывая почти все тело). Такой сильной боли я в жизни еще не испытывала, хотя порог боли очень высокий. Буквально не могла пошевелиться, с большим трудом набрала в шприц артрозан (то, что было с собой) и сделала укол. За 10 мин. до приступа выпила нимесил (от бронхита). Через пару часов с трудом, но смогла сесть в машину. Через 8 часов боль почти полностью ушла. В отпуске мне делали массаж спины (7 сеансов), упор был на грудной отдел, крестец, седалищный нерв. Но, к сожалению, из-за болезни массажистки, сеансы не закончили. Через неделю после приезда, уже на работе, почувствовала боль в том же месте ягодицы, укол артрозан смогла сделать только через 3 часа; боль нарастала, добавила нимесил (по опыту прошлого раза) – боль стихла после этого через 5 часов. После выходных (а это случилось в пятницу) ходила неделю к неврологу-мануалу, делали внутритканевую электростимуляцию больных зон (аппарат Герасимова), мягкое аппаратное вытяжение позвоночника на кушетке (к сожалению, не знаю название, типа роликовый массаж – приятное такое перекатывание по позвоночнику), ручную разработку спазмированных мышц, покололи В6 с лидокаином около больных позвонков. Позвоночник не трогали. По направлению врача сделала МРТ всего позвоночника (28.07.16), через неделю (04.08.16), по показаниям, – только пояснично-крестцовый отдел с контрастом Магневист. Ссылки на МРТ и заключения по ним: https://yadi.sk/d/lpWHJp23uPXFB; https://yadi.sk/d/WBMsgucHuPXHV. Результат: в пояснично-крестцовом отделе «…на фоне диффузного выбухания парамедианно-фораминальная правосторонняя сублигаментарная экструзия L1/2, размером 0,5см, с нерезко выраженной деформацией дурального мешка; позвоночный канал на уровне пролабирования диска не сужен; просвет корешковых каналов на уровне межпозвонкового диска частично тампонирован справа, не сужен слева. На уровне грыжевого выпячивания, экстрадурально, в парамедианном секторе справа (проекция локализации правого корешека) визуализируется дополнительное образование, размерами 1,6х1,4х2,6 см, тесно прилежащее к дорзальному контуру диска. Задняя продольная связка на этом уровне четко не дифференцируется. После в/в контрастирования определяется усиление интенсивности МР-сигнала по контуру образования (негативный тип накопления контраста). Ходила на консультацию к нейрохирургу – конкретного диагноза нет, поскольку не видно динамики в сравнении с более ранними снимками МРТ. У меня их просто нет, не было надобности проходить ранее такие исследования. Сейчас присутствуют (раз в несколько дней) тупые боли в пояснице на уровне L1/2. В детстве, лет 40 назад спиной (практически вышеуказанным местом поясницы) падала с высоты ~1,5м прямо на угол тумбочки. Последствий все эти годы не ощущала. Года 2 назад изредка начала чувствовать это место в пояснице, даже болью это назвать трудно – очень слабая, тупая болезненность. Онемения в руках-ногах нет, мурашки не бегают. Стараюсь остерегаться неправильных наклонов и резких движений. Хотелось бы знать, что за образование обнаружено на МРТ на уровне L1/2 позвонков, какой оно природы и как с ним бороться. Если не хватает информации, то какие еще надо сделать исследования, чтобы ответить на этот вопрос. Попутно, если можно, хотелось бы получить ответы на вопросы по результатам того же МРТ пояснично-крестцового отдела: – «Высота межпозвонковых дисков L1-5 нерезко снижена, сигналы от этих дисков по Т2 умеренно снижены; высота остальных межпозвонковых дисков не изменена, сигналы от остальных дисков по Т2 снижены незначительно; в проекции диска L4/5 визуализируется «вакуум» феномен» (что с этим делать?) – В теле Th12 позвонка определяется очаг однородной структуры, гиперинтенсивный по Т2 и Т1, гипоинтенсивный по T2-stir, с четкими контурами, размером 1,0х1,0см, специфично для жирового депозита (что с этим делать?) Прошу извинить за сумбурное изложение. Буду благодарна за любую информацию и советы. Спасибо. С уважением, Елена Ивановна
Источник
Причин накопления жировой ткани в области седьмого позвонка несколько:
- Избыточная масса тела, ожирение, метаболический синдром. Увеличение массы тела по абдоминальному (андроидному) типу с распределением жира преимущественно в верхней части туловища характеризуется изменением активности альфа- и бета-рецепторов на мембране адипоцитов со смещением активности функции запасания над тратами энергии и увеличения как объема адипоцитов, так и их количества. Присоединение артериальной гипертензии, сахарного диабета усугубляет тяжесть метаболических изменений в организме. Эта причина характерна как для женщин, так и для мужчин.
- Изменение активности липопротеинлипазы – фермента, отвечающего за усвоение жирных кислот (ЖК) адипоцитами. Это может происходить у женщин в период перименопаузы и менопаузы, когда снижается выработка эстрогенов. На фоне изменения соотношения гормонов (снижение выработки эстрогена и прогестерона приводит к увеличению количества мужских гормонов – тестостерона и андрогена) жировые отложения перераспределяются по мужскому типу ожирения – в верхней половине туловища (боковые отделы туловища, плечи, «холка»), поэтому активность липопротеинлипазы, отвечающей за захват и усвоение ЖК, возрастает именно в этих областях.
Если же женщина генетически склонна к набору веса в верхней половине туловища или пациент – мужчина, то при малоактивном образе жизни и употреблении большого количества калорийной пищи и/или алкоголя жировые отложения будут увеличиваться в первую очередь именно в вышеперечисленных областях, включая «холку».
- Нарушение осанки и формирование нарушений костной ткани. В старшем возрасте такие явления могут быть связаны с остеопорозом и изменениями в связочном аппарате позвоночника. В молодом возрасте «холка» («вдовий горбик») появляется в результате остеохондроза позвонков в сочетании с подвывихом в верхнегрудных реберно-позвоночных суставах. Еще одна причина нарушения осанки – привычная статическая поза наклона головы при длительном чтении или работе за компьютером. Со временем в области 7-го шейного позвонка появляется изгиб, провоцирующий застой, из-за которого в свою очередь и формируется отложение жировой ткани.
Локальные биомеханические процессы в шейно-грудном отделе позвоночника, а именно это место и является зоной формирования «холки», представлены следующими изменениями:
– Антеральный (передний) разворот 7-го шейного позвонка вдоль поперечной оси и дорсокраниальным смещением его достаточно большого остистого отростка.
– Гиперлордоз шейного отдела позвоночника и антеральное смещение головы и шеи относительно гравитационной вертикали.
– Кифозирование верхне-грудного отдела позвоночника.
- Нарушение функций щитовидной железы (гипотиреоз, гипертиреоз). Известно, что каждый орган имеет свою проекцию на позвоночнике и, если есть проблемы в определенной зоне позвоночного столба, то и орган, рефлекторно с ним связанный, начинает «пробуксовывать». Зона отложения жира в области 7-го шейного позвонка имеет проекцию на щитовидную железу и может являться маркером заболеваний щитовидной железы.
Из перечисленного следует, что проблема отложения жира в области 7-го шейного позвонка междисциплинарная и, решая ее, необходимо привлекать врачей разных специальностей: диетологов-эндокринологов, кардиологов-эндокринологов, вертебрологов, остеопатов, мануальных терапевтов, физиотерапевтов, косметологов, психотерапевтов. Причем в большинстве случаев косметологическая коррекция лишь помогает решению проблемы, но не играет главенствующей роли.
Современная эстетическая косметология предлагает достаточно много методик коррекции фигуры. Однако большинство из них оказывают общее липолитическое воздействие, а потому недостаточно эффективны в плане работы с «вдовьим горбиком». К ним относятся массажные техники (ручной, вакуумно-роликовый, баночный массаж); мануальная, физио-, бальнео- и гирудотерапия. Несколько более локальное действие характерно для мезотерапии за счет возможности улучшения местной микроциркуляции и введения липолитических коктейлей в зону интереса.
В Институте красоты ГАЛАКТИКА разработаны протоколы лечения жировых отложений в области 7-го шейного позвонка с использованием метода RF-терапии на базе профессиональной косметической программы Energy (Италия) в сочетании с введением липолитического комплекса Aqualyx (Италия). В некоторых случаях мы добавляем к ним биокибернетическую терапию на аппарате Beautytek Premium (Германия). RF-методика направлена на усиление метаболизма в адипоцитах, улучшение процессов выведения жирных кислот через мембрану клеток и уменьшение их объема (все эти процессы можно назвать одним термином – непрямой, или опосредованный липолиз).
Как известно, жировая ткань электрически неоднородна. Входящие в ее состав жировые клетки почти полностью состоят из липидов, которые не проводят электрический ток. Зато электрической проводимостью обладают окружающие жировые дольки соединительнотканные перегородки (септы), поскольку в них есть вода, ассоциированная с белковыми молекулами. При проведении RF-процедуры переменный электрический ток проникает в гиподерму по септам, нагревая их. От них нагрев распространяется вглубь жировых долек, вызывая повышение температуры. Этот процесс не может происходить стремительно и требует определенного временного интервала: от 10-15 минут на область 10-15 см². Повышение температуры является сигналом для активации липолитических ферментов, расщепляющих нейтральные жиры (триглицериды) до глицерина и жирных кислот. Свободные жирные кислоты выходят из адипоцитов, не нарушая мембраны клеток, связываются с альбумином, поступают в лимфатические сосуды и медленно с током крови разносятся по организму. При соблюдении низкокалорийной диеты часть из них метаболизируется в печени, часть поступает в мышцы и используется в качестве энергетического субстрата. Если диетическая поддержка не используется, то большой процент свободных жирных кислот может захватываться адипоцитами в соседних областях. Поэтому, работая даже в такой ограниченной области как «холка», необходимо соблюдать гипокалорийную диету в течение 2-х дней до процедуры, в день процедуры и 2 дня после.
RF-технология обеспечивает выраженный дефиброзирующий эффект (размягчение, растяжение септальных перегородок) даже в случаях, когда пациенты имеют длительный анамнез жировых отложений. Для ее проведения выбирают контактную среду в виде разогревающего масла или антицеллюлитного концентрата Energy (основные активные вещества препаратов: экстракт морских водорослей, масла шалфея, тимьяна, кипариса, розмарина). После процедуры область обработки закрывают компрессом (пленкой) для максимально долгого сохранения эффекта прогрева жировой ткани. Процедура проводится в течение 10-15 минут, мощность воздействия – от 15 до 30 Вт/см² (при выборе интенсивности радиоволнового воздействия следует ориентироваться на ощущения пациента – тепло должно нарастать постепенно от «тепло» до «терпимо горячо» и сохраняться максимально долго, не менее 7-10 минут). Курс составляет 8-10 процедур, 1 раз в 7 дней.
Когда используются методики опосредованного липолиза, отмечается уменьшение объема жировой клетки (опустошение), но количество клеток не меняется. Для работы с жировыми ловушками («холка», «галифе» и другие) важно уменьшить не только размер клеток, но и их количество, так как эти зоны худеют последними (или не худеют вовсе из-за окружающего их фиброза) и «поправляются» первыми. Для этого после каждой 2-3 процедуры в зоны интереса (в нашем случае – в «холку») вводят липолитичекий коктейль Aqualyx с анестетиком (обычно применяют лидокаин). То есть на курс приходится от 3 до 5 инъекционных процедур. Такая периодичность введения липолитических коктейлей определена физиологическими изменениями в жировой клетчатке, происходящими под действием радиочастотной волны: ускорение метаболизма, выход свободных жирных кислот из адипоцита, уменьшение размеров жировой ловушки. Когда жировая ткань становится более компактной, имеет смысл вводить липолитик, разрушающий жировые клетки.
Процедура введения липолитика требует особой подготовки от врача, выполняющего инъекции, так как препарат должен попасть только в жировые депо, не разрушая клетки окружающих тканей. В норме после введения липолитика может сохраняться отек и болезненность в месте проведения процедуры, но эти побочные явления не должны длиться более 3-5 дней.
При постановке пациенту диагноза метаболический синдром, когда отмечается изменение активности альфа- и бета-рецепторов на мембране адипоцита и отсутствие ответа на методики опосредованного липолитического действия (вакуумно-роликовый массаж, ручной массаж, лечебная гимнаястика, RF-липолиз), в нашей клинике назначают курс из 10-15 процедур биокибернетической терапии (на аппарате Beautytek Premium, Германия). Она направлена на восстановление работы клеточной мембраны и регулировку электрического состояния клеток с целью нормализации процессов липолиза и липогенеза (восстановления активности рецепторов на мембране адипоцита). Биокибернетическая технология – это целостный комплекс, включающий как диагностику, так и терапию. В ее основе – микротоковый импульс, который подается на ткани с частотой до 900 импульсов в секунду, информация об эффективности воздействия попадает в компьютер, обрабатывается и корректируется для каждого пациента индивидуально в режиме онлайн. Данная методика может использоваться как монотерапия или в сочетании с введениями липолитика.
Современные подходы к коррекции жировых отложений в области 7-го шейного позвонка включают использование междисциплинарного подхода и назначение новейших аппаратных технологий и инъекционных препаратов. При условии стабилизации массы теларезультат сохраняется на протяжении нескольких лет без необходимости проведения поддерживающих процедур.
Источник
