Жидкость в позвоночнике фото
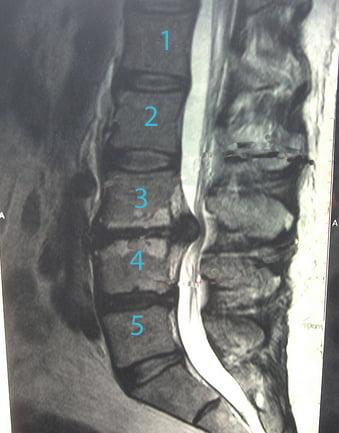
Любые проблемы с позвоночником требуют своевременного вмешательства специалиста, поскольку заболевания в данной области без надлежащего лечения способны приводить к печальным последствиям. Периневральная киста позвоночника S2-S1 не является исключением, и при первых симптомах недуга стоит немедленно посетить клинику и пообщаться с опытным доктором.
Что такое периневральная киста позвоночника
Периневральная киста позвоночника представляет собой состояние, когда в канале спинного мозга появляется полость, наполненная спинномозговой жидкостью. Заболевание проявляется примерно у 7% людей, чаще всего возникает такая киста в поясничном и крестцовом отделах.
Причины болезни
Основными причинами приобретенного заболевания являются воспалительные процессы, которые не были своевременно вылечены, а также перенесенные человеком травмы позвоночного столба. Однако, помимо этого, патология может быть врожденной, когда возникают нарушения во время развития плода в утробе матери. Часто в такой ситуации киста небольшая и никак не проявляется, а человек даже не подозревает о наличии патологии.
Клиническая картина
Если заболевание не находится в латентной фазе, его проявления не заставляют себя ждать. Они зависят от общего состояния здоровья пациента, степени развития периневральной кисты позвоночника и ее размеров. При правильном лечении можно полностью избавиться от недуга и его проявлений.
Симптомы
Симптоматика появляется тогда, когда киста начинает расти и сдавливает нервные отростки спинного мозга. В таком случае человек начинает жаловаться на:
- болевые ощущения в позвоночнике, в зависимости от того, где локализуется киста, – крестец или поясница;
- болевой синдром в верхних и нижних конечностях;
- заметно сниженную чувствительность в пораженной области;
- хромоту – из-за давления на нервные отростки становится больно передвигать ноги;
- ощущение покалывания, онемения, мурашек на коже в пораженной области;
- проблемы с кишечником;
- частые позывы к мочеиспусканию, недержание;
- проблемы с пищеварительным трактом.
Кроме того, возникновение периневральной кисты позвоночника S2 способно повлечь за собой развитие других болезней: аднексит, приступы аппендицита, кишечные колики и пр. Часто сопровождается киста остеохондрозом, который способен провоцировать развитие данного недуга.
Как диагностировать периневральную кисту позвоночника
Выявление заболевания в обязательном порядке подразумевает прием, опрос и осмотр пациента в клинике у специалиста. После того как врач-невролог получает всю интересующую его информацию, он отправляет пациента на:
- КТ;
- МРТ;
- рентгенографию.
Данные методы визуализации структур позвоночного столба позволяют определить сакральную периневральную кисту позвоночника и вовремя приступить к лечению, не дожидаясь пагубных последствий патологии.
Способы лечения
Если размеры кисты не превышают 15 миллиметров в диаметре, врачи не назначают лечение. В такой ситуации понадобится просто контролировать состояние своего здоровья и проходить ежегодное обследование с целью выявления изменений. Однако в случае, если образование больше указанного размера, понадобится прибегнуть к лечению. Стоит отметить, что лечение периневральных кист крестцового отдела позвоночника должно быть комплексным, что позволит добиться положительных изменений в кратчайшие сроки.
Медикаментозная терапия
Прием медикаментов направлен на улучшение общего состояния пациента и уменьшение болевых проявлений. Доктора назначают:
- противовоспалительные препараты – как правило, это «Найз», «Диклофенак» и другие, однако в случае наличия у пациента заболеваний желудочно-кишечного тракта они применяются с осторожностью;
- миорелаксанты – позволяют расслабить мускулатуру и устранить боли, связанные с перенапряжением мышц;
- витамины группы В – способны замедлить рост кисты, часто назначаются курсы инъекций длительностью до 2 недель.
Стоит понимать, что только лишь прием медикаментов не способен избавить вас от кисты. Отзывы о лечении периневральной кисты позвоночника будут положительными лишь в том случае, если в дополнении к медикаментозной терапии применяется физиотерапия и другие лечебные методы.
Хирургическое вмешательство
Показано только в самых сложных и запущенных состояниях. Человеку могут назначить операцию, если симптоматика только прогрессирует, а консервативное лечение вкупе с физиотерапией не приносит никаких результатов. В случае с хирургическим вмешательством периневральная киста позвоночника, отзывы о лечении которой можно почитать в интернете, удаляется при помощи выкачивания жидкости из образовавшейся полости. После этого она заполняется специальным склеивающим веществом, которое позволяет исключить рецидивы.
Народные средства и рецепты
В дополнение к медикаментозному лечению можно применять некоторые народные методы, которые окажут на организм положительное влияние и ускорят процесс выздоровления. Если вы лечите периневральную кисту позвоночника на уровне S2, под контролем лечащего врача вы можете сделать следующее:
- принимать сок лопуха, настоянный в течение 4-5 дней в темном месте, по 2 ст. л. 2 раза в день;
- приготовить настой девясила – 1 ст. л. сухих дрожжей разведите в 3 л теплой воды, после этого добавьте туда 35-40 г сухой травы, настаивайте лекарство два дня, после чего принимайте его 3 недели дважды в день по полстакана;
- сделать настойку акации – 4 ст. л. листьев и цветов растения залейте 0,5 л водки, настаивайте лекарство в темном месте, после чего 2 раза в день применяйте по чайной ложке, однако будьте аккуратны, поскольку в настое содержится алкоголь.
Такие методы способны улучшить общее состояние и ускорят ваше выздоровление.
Прогноз выздоровления и возможные осложнения
Если вовремя обратиться к доктору и узнать, как нужно лечить периневральную кисту позвоночника, прогнозы будут благоприятными, поскольку от новообразования можно избавиться полностью. Осложнения могут появляться только в самых запущенных случаях, когда пациент оттягивает момент обращения к доктору до последнего.
Источник
Гидронуклеопластика – малоинвазивный способ воздействия изотонической жидкостью на межпозвонковый диск с целью уменьшения его протрузии и сокращения компрессии нервных корешков. Процедура относится к одной из разновидностей нуклеопластики, когда пульпозное ядро частично разрушают путем контролируемой подачи в него определенных по составу активных веществ (например, холодной плазмы, лазера и пр.).
Грыжа.
Гидропластика является последним изобретением пункционного лечения дегенерированных дисков позвоночника, где основным компонентом воздействия на патологически измененный хрящ является физраствор в сочетании с антибиотиком. На практике методика применяется с 2007 года, она доказала высокую лечебную значимость и свои преимущества над небезызвестными тепловыми способами пластики ядра. Подробно обо всех тонкостях гидронуклеопластики мы расскажем дальше.
Особенности метода
Суть метода заключается в использовании физиологического раствора, который под контролем флюороскопа вводится в диск через канюлированный зонд под мощным давлением. Благодаря высокоскоростному потоку жидкости часть студенистого вещества рассекается на фрагменты и через аспирационный канал рабочего инструмента эвакуируется наружу. В итоге диск сокращается в размерах, снижается внутридисковое давление, компрессионный фактор ликвидируется, боль устраняется.
Вводимый в диск прибор называется гидрорезектором. Инструмент состоит из двух разных по сечению каналов: узкого – для впуска жидкости в режиме пульсации; широкого – для эвакуации резецированного материала. Диаметр с учетом двух каналов гидрорезектора довольно маленький, около 3,7 мм. Это позволяет нетравматично (через небольшой прокол) осуществить его введение в позвоночник и продуктивно уменьшить дисковое выпячивание.
Схематичное изображение процедуры.
Более того, операция позволяет без разрезов качественно и щадящим образом выполнить внутреннюю декомпрессию диска: вывести из пределов внутреннего содержимого диска свободные или мало связанные с общей массой хрящевые частицы. Манипуляции по резецированию могут проводиться не только в центре ядра, как в случае с «горячими» методами, но и непосредственно вблизи фиброзного кольца, где концентрируется эпицентр деформации. Максимальный объем резекции – не более 15% желеобразной составляющей межпозвонкового диска.
Процедура может использоваться на поясничных и пояснично-крестцовых дисках. Она часто выполняется амбулаторно под местной анестезией. В качестве наркоза широко применяется атаралгезия в сочетании с местным обезболиванием. Переносится миниинвазивный сеанс преимущественно без осложнений. На весь интраоперационный процесс вместе с обезболиванием, введением контрастирующих веществ для четкой визуализации операционного поля и с гидрорезекцией затрачивается около 20 минут. Конкретно на манипуляции удаления пульпозной субстанции уходит примерно 3 минуты. Согласно статистике, эффективность метода составляет 88%-90%.
Эффект (снижение боли) обычно ощущается сразу по окончании процедуры, но максимальное лечебное действие достигается ближе к 4 недели после вмешательства. Через 30 минут пациент сможет встать и самостоятельно ходить. Сидеть не противопоказано. Домой отпускают уже вечером в день операции или на следующие сутки.
Преимущества гидродискэктомии
Как отмечают специалисты, в отличие от других нуклеопластических тактик после использования гидродискэктомии рецидивы возникают намного реже. Врачи говорят, что видоизмененный диск прочищается изнутри более продуктивно, что и позволяет сократить риск повторного обострения болезни. К достоверным преимуществам, проверенным клинически, относятся:
- отсутствие дискомфорта и болезненных ощущений во время операции;
- быстрое и значительное уменьшение не только дискогенной боли, но и по корешковому типу, причем уже в раннюю послеоперационную фазу;
- возможность прицельного удаления патологических тканей, даже из микротрещин кольца без дополнительной его травматизации;
- минимизация рисков осложнений ятрогенного характера, так как процедура делается через пункционный разрез и не основывается на сверхагрессивных химических или термических технологиях;
- возможность в последующем использования аналогичного лечения, если все же рецидив произошел, поскольку не провоцируется образование рубцов;
- компактность и безопасность рабочего инструмента, благодаря чему исключается случайная хирургическая травма периферических частей диска;
- небольшая длительность хирургического сеанса и короткий срок пребывания в медучреждении;
- кратковременное по срокам восстановление пациента, при этом не нужно назначать иммобилизацию и жестко ограничивать привычный режим физической активности.
Недостатки гидропластики межпозвоночного диска
К главному недостатку метода относится невозможность его применения при грыжах крупного размера (более 6 мм), в том числе при секвестрированной форме патологии. И еще важная информация: полных гарантий на то, что болезнь не начнет потом рецидивировать, увы, нет. Акцентируем, что есть сведения о малой эффективности и даже об отсутствии какого-либо эффекта после такой операции.
При таких размерах выпячивания процедура неэффективна.
Из 100% прооперированных пациентов 10%-12% не отмечают облегчения болевого синдрома на должном уровне. Сюда же входят люди с жалобами на недолгую ремиссию (1-12 месяцев). И многие, попадающие в этот процент неудач, попросту идут на операцию не по назначению. Нередко врачи в целях финансовой выгоды или недостаточной компетенции рекомендуют подобную терапию, когда диагноз явно указывает на целесообразность применения полноценного оперативного вмешательства (микродискэктомии).
Гидронуклеопластика является очень перспективным видом терапии межпозвонковых дисков, но только при тщательном отборе подходящего контингента пациентов. Несоответствие диагноза с возможностями пункционной операции не ознаменуется успехом предпринятого лечения.
Показания и противопоказания
Подходит щадящая операция далеко не всем. Поэтому каждому не лишним будет ознакомиться с ее показаниями и противопоказаниями.
Гидропластика межпозвонковых дисков показана при:
- незначительных размерах грыж до 6 мм в стадии протрузии (за исключением могут разрешить процедуру при слабовыраженной экструзии);
- хронической корешковой или дискогенной боли, спровоцированной подтвержденной протрузией диска небольших размеров;
- безрезультативном консервативном лечении незапущенной патологии в течение 4-6 недель.
Противопоказаниями к проведению гидродискэктомии являются:
- пожилой возраст (относительное противопоказание);
- прогрессирующая экструзия, секвестрация грыжевого выпячивания;
- выбухание диска больше 6 мм;
- очевидное нарушение целостности фиброзного кольца;
- сокращение высоты диска более чем на 50% от исходного уровня;
- ущемление нервов костными шипами (остеофитами);
- сдавливание корешков спаечно-рубцовыми образованиями, сформированными после любого предыдущего хирургического вмешательства;
- неврологический дефицит (слабость мышц, парезы и параличи конечностей);
- костный стеноз позвоночного канала;
- спондилолистез позвонков;
- нарушение свертываемости крови;
- локальные и общие острые инфекционные процессы.
Как проходит операция
Техника гидронуклеопластики начинается с введения направляющей иглы в больной межпозвонковый диск через заднебоковой доступ. Для отслеживания внедрения и положения иглы, выполнения дальнейших манипуляций применяется флюороскопическая интраоперационная установка.
Процедура под контролем рентгена.
- Через 3-миллиметровый прокол по контрольной игле внутрь хрящевой пластины вращательными движениями вводится тупой расширитель. Игла извлекается.
- По расширителю устанавливается рабочая трубка (канюля) для основного инструмента. В нее помещается двухканальный гидрорезектор.
- Кончиком зонда резектора, через который выходит тонкая высокоскоростная струя физраствора с добавлением антисептика, осуществляются вращательные, поступательные и веерообразные движения внутри диска.
- Происходит постепенное дробление тканей грыжи, небольшой доли пульпозного ядра с последующей аспирацией (втягиванием в добавочный канал) резецированного материала и выведением его наружу.
- Инструмент аккуратно извлекается из позвоночника. На маленький кожный прокол накладывается полоска лейкопластыря. В наложении швов надобности нет, маленькая ранка самостоятельно затягивается за пару дней.
Видео процедуры
Источник
Киста позвоночника – каверна, наполненная геморрагическим, ликворным или другим содержимым, располагающаяся в любом из отделов позвоночного столба. Может быть врожденной или приобретенной. Протекает как бессимптомно, так и с различно выраженным болевым синдромом. При кисте позвоночника прием обезболивающих препаратов не приносит пациенту облегчения.
Размер и форма кисты позвоночника варьирует в зависимости от этиологических причин. К этиологическим факторам развития кисты позвоночника относят:
- дегенеративные и воспалительные процессы;
- малоподвижный образ жизни, длительное вынужденное положение позвоночника;
- избыточные, неравномерные нагрузки на позвоночный столб, ассоциированные с определенными видами деятельности;
- травмы позвоночного столба;
- кровоизлияния;
- бактериальные инфекции;
- нарушение развития тканей у плода во время беременности (для врожденных форм патологии).
В зависимости от того, по какой причине возникает киста, она может иметь различное положение и вызывать определённые симптомы. Боль и дискомфорт в спине или шее – первый признак того, что необходимо обратиться за медицинской помощью.
Симптомы кисты позвоночника
Если киста позвоночника имеет небольшой размер и определенное расположение, то она может долгое время не вызывать у пациента дискомфорта. В таких случаях патология часто бывает «медицинской находкой» в ходе обследования больного по поводу других заболеваний, часто не связанных с патологиями позвоночника.
Так как киста может носить прогрессирующее течение, что выражается в увеличении образования в размере и изменении его формы, то по мере изменения морфологии новообразования возникает сдавление нервных корешков, что приводит к появлению таких симптомов как:
- болевой синдром, часто иррадиирущий в нижние конечности, область ягодиц или другие отделы;
- головные боли;
- шум в ушах;
- нарушения со стороны органов мочевыделения;
- нарушения чувствительности в конечностях;
- мышечная слабость нижних конечностей вплоть до хромоты;
- парезы рук и ног;
- изменение походки, возникающее на фоне нарушений в работе вестибулярного аппарата и т.д.
Существует несколько видов кист позвоночника, каждая из которых имеет определенную этиологию и патогенез, а потому – вызывает различную симптоматику.
Киста шейного отдела позвоночного столба
При небольшом размере образования киста шейного отдела позвоночника может достаточно длительное время протекать бессимптомно. В том случае, если размер и локализация новообразования вызывает сдавление нервных корешков или другие нарушения, то могут возникать следующие симптомы:
- мышечный гипертонус в пораженной области;
- головные боли различной интенсивности;
- болевой синдром, усиливающийся во время движения;
- скачки артериального давления;
- головокружения, носящие различный характер;
- онемение и покалывание в пальцах верхних конечностей;
- болевой синдром, иррадиирующий в руку.
Кисты грудного отдела позвоночного столба
При кистозном поражении грудного отдела позвоночного столба симптомы связаны с тем, что нервы грудного отдела позвоночника тесно связаны с нервами органов брюшной полости и грудной клетки. Когда новообразование имеет большие размеры, наблюдают следующие симптомы:
- болевой синдром, усиливающийся при положении сидя или во время движения;
- боли в загрудинной области;
- опоясывающие боли;
- истинные или ложные боли со стороны органов брюшной или грудной полости;
- изжога, тошнота, расстройства пищеварения;
- нарушение глотания у взрослых пациентов и срыгивания у детей младшего возраста;
- гипертонус мышц спины;
- ограничение движений, связанное с острым болевым синдромом.
Периневральные кисты позвоночника
Периневральная киста позвоночника является врожденной патологией. В процессе эмбрионального развития возникает выпячивание спинномозговых оболочек в просвет спинномозгового канала. Может протекать бессимптомно, но если киста имеет большой размер, то клинические проявления возникают у пациента в детстве или в молодом возрасте. Среди наиболее характерных симптомов отмечают:
- болевой синдром различной интенсивности, возникающий как в состоянии покоя, так и при длительном вынужденном положении тела или при движении;
- слабость нижних конечностей;
- нарушение процесса мочеиспускания;
- запоры;
- ощущение покалывания в нижних конечностях и т.д.
Арахноидальная киста позвоночника
Киста Тарлова или арахноидальная киста позвоночника – это киста, стенки которой формируются из паутинной оболочки спинного мозга. Содержимое образования представляет собой спинномозговую жидкость. Преимущественное место локализации – пояснично-крестцовый отдел позвоночного столба. Чаще имеет небольшой размер, а потому не сдавливает нервных корешков и заболевание протекает бессимптомно. При увеличении новообразования могут возникать следующие клинические симптомы:
- расстройства двигательной функции в конечностях, ощущение мурашек или покалывания;
- боль в позвоночнике, которая возникает преимущественно после избыточных физических нагрузок;
- головные боли, головокружения;
- нарушение потенции;
- расстройства мочеиспускания;
- запоры и т.д.
Аневризматическая киста позвоночника
Данная форма патологии характеризуется образованием кисты в кости и является одной из наиболее тяжелых форм кисты позвоночника. Нередко приводит переломам костей. Чаще наблюдается у девочек в детском возрасте и является следствием механического повреждения или травмы.
Среди симптомов аневризматической кисты позвоночника отмечают:
- патологические переломы;
- расширение вен;
- болевой синдром, нарастающий с ростом новообразования;
- контрактуры суставов;
- гиперемия в области пораженного участка;
- местное повышение температуры.
Ликворная киста позвоночника
Ликворная киста позвоночника представляет собой новообразование, полость которого заполняется спинномозговой жидкостью. Среди симптомов такой кисты отмечают:
- боли в позвоночнике;
- нарушение чувствительности в конечностях;
- функциональные расстройства со стороны внутренних органов;
- нарушение двигательной активности и другие.
Диагностика кист позвоночника
Диагностика кист позвоночника представляет собой комплекс мероприятий, включающий:
- Сбор анамнеза и анализ жалоб больного.
- Общеклинические лабораторные исследования.
- Осмотр позвоночника.
- Пальпация позвоночника, которая имеет цель охарактеризовать тяжесть патологического процесса, его локализацию и наличие тех или иных функциональных нарушений.
- Визуализирующие методы исследования:
- КТ;
- МРТ;
- рентгенография;
- УЗИ;
- миелография;
- электромиография и другие.
На основании полученных данных может быть поставлен точный диагноз, охарактеризована локализация и интенсивность патологического процесса.
Лечение кист позвоночника
Тактика лечения подбирается индивидуально в каждом конкретном клиническом случае. Терапия направлена как на минимизацию симптомов, так и на профилактику осложнений заболевания. Все методы лечения делят на консервативные и хирургические. Консервативная терапия показана пациентам в том случае, когда киста имеет небольшой размер, а болевой синдром и функциональные нарушения не ярко выражены.
К методам консервативной терапии относят:
- Постельный режим.
- Диетическое питание.
- Витаминотерапия (назначают витамины группы В и витамин С, что позволяет улучшить клеточный обмен и общее состояние больного).
- Введение обезболивающих и противовоспалительных лекарственных препаратов.
- Назначение препаратов, действие которых направлено на остановку дегенеративно-деструктивных процессов.
- Применение лечебных блокад с использованием различных лекарственных средств (анальгетиков, противовоспалительных средств, кортикостероидов и т.д.).
- Физиотерапевтические процедуры:
- фонофорез;
- лечебный массаж;
- рефлексотерапия;
- фитотерапия и другие.
Хирургическое лечение заключается в удалении кист позвоночника, которое имеет целью предотвратить инвалидизацию пациента за счет устранения контрактур, функциональных нарушений в работе внутренних органов и прочих последствий. Вид оперативного вмешательства определяется локализацией и распространенностью патологического процесса.
Профилактика и медицинский прогноз при кистах позвоночника
При своевременном лечении и профилактике осложнений медицинский прогноз заболевания оценивается как условно благоприятный.
В качестве профилактики кистозного поражения позвоночного столба специалисты рекомендуют правильное питание, активный образ жизни, умеренные регулярные занятия спортом, своевременное лечение любых воспалительных и инфекционных процессов. Также рекомендуется избегать тяжёлых физических нагрузок и работы в неправильной для позвоночника позе.
Автор статьи: врач общей практики Валентина Васильева
Единый сервис записи к врачам Москвы
запись по телефону:
+7 (499) 116-78-24
Лучшие врачи-Нейрохирурги
Нейрохирург
Cтаж 5 лет
Стоимость приема от 1580 р.
Нейрохирург
Cтаж 19 лет
Стоимость приема от 3600 р.
г. Москва, Госпитальная пл., д. 2, стр. 1. Бауманская
Нейрохирург
Cтаж 27 лет
Стоимость приема от 7000 р.
Невролог, Нейрохирург
Cтаж 12 лет
Стоимость приема от 1500 р.
г. Москва, ул. Краснодарская, д. 52, корп. 2. Люблино
Нейрохирург
Cтаж 29 лет
Стоимость приема от 3100 р.
2790р. только на glavvrach.net!
Источник
