Желтые связки мрт позвоночника
Позвоночный столб является важнейшей частью опорно-двигательного аппарата. Он играет роль своеобразной опоры для грудной клетки, черепной коробки, брюшной и тазовой полостей. В центре позвоночного столба располагается спинномозговой канал. В нем находится важнейшая часть вегетативной нервной системы, обеспечивающей жизнедеятельность всего тела человека. Это спинной мозг и ликвор.
Гипертрофия желтых связок – это довольно распространенное заключение по итогам проведенного МРТ обследования. С помощью рентгенографического снимка обнаружить, что желтые связки утолщены, невозможно, поскольку они не обладают плотной кальцинированной структурой. Никаких клинических симптомов, указывающих на данную патологию у пациента может не возникать.
Поэтому возникает закономерный вопрос о том, что это такое – гипертрофия желтой связки позвоночника, чем она опасна для здоровья человека и каким образом можно вернуть ей физиологическое строение. В предлагаемой статье на этот вопрос предоставлен исчерпывающий ответ.
Если у вас выявлено по результатам МРТ, что желтые связки позвоночника утолщены, но при этом отсутствуют клинические симптомы патологии, то не следует думать, что все пройдет само собой. Нет, данная патология требует правильного подхода к терапии на ранних стадиях, когда еще не оказывается существенного давления на оболочки спинного мозга. В последствии консервативное лечение будет мало эффективно, а порой и совсем невозможно.
Рано или поздно утолщение желтых связок позвоночника начнет оказывать негативное воздействие. Эти анатомические структуры располагаются внутри овальных отверстий тел позвонков. Любое изменение их толщины и массы автоматически сужает просвет спинномозгового канала. Если нет других сопутствующих патологий, таких как протрузия межпозвоночного диска, дорзальная грыжа фиброзного кольца, смещение позвонка и т.д., то существенного сужения спинномозгового канала наблюдаться не будет.
В случае развития задней грыжи при утолщении желтых связок может возникнуть серьезная компрессия спинного мозга. Это чревато развитием тотального паралича. При расположении данной патологии в области шейного и шейно-грудного отдела позвоночника высока вероятность внезапной остановки сердца или прекращения дыхательной деятельности.
Если у вас выявлена подобная патология, то мы приглашаем вас на первичную бесплатную консультацию к вертебрологу в нашу клинику мануальной терапии. Доктор проведет полный осмотр, ознакомиться с данными, полученными в ходе проведения обследования. Затем вам будут даны исчерпывающие индивидуальные рекомендации по проведению эффективного консервативного лечения данной патологии.
Гипертрофированные желтые связки позвоночника
Для того, чтобы понимать, что означает заключение врача о том, что гипертрофированная желтая связка, нужно иметь первичное представление о анатомическом расположении и функции данной структурной части позвоночного столба. Предлагаем совершить небольшой экскурс в анатомию:
- позвоночный столб состоит из отдельных тел позвонков;
- они разделяются между собой плотными хрящевыми межпозвоночными дисками, выполняющими распределение амортизационной нагрузки;
- устойчивость позвоночного столба обеспечивается продольными длинными связками (белыми) – они начинаются от шейного отдела и заканчиваются в области крестца;
- соединение каждой пары расположенных рядом друг с другом тел позвонков обеспечивается с помощью коротких желтых связок, расположенных внутри овального отверстия и образующих заднюю стенку спинномозгового канала;
- кровоснабжение этой конструкции осуществляется частично за счет капиллярной сети, расположенной в замыкательных пластинках тел позвонков, частично – за счет диффузного обмена с окружающими волокнами мышечного каркаса спины.
В норме желтая связка позвоночника обладает достаточной прочностью и эластичностью. Её структура однородная и она обладает равномерной толщиной. Если желтые связки гипертрофированы, то это означает только одно – на определённых участках или по всей протяженности этой структурной части наблюдается усиление роста базовых клеток. также не исключено развитие рубцовых фиброзных волокон, что чаще всего бывает при длительном воспалительном процессе эндогенного характера.
Если желтые связки позвоночника гипертрофированы, необходимо устранять причину развития данного процесса и проводить комплексное восстановительное лечение. Негативные последствия для здоровья человека при подобной патологии могут быть довольно серьезными:
- сужение (стеноз) спиномозгового канала позвоночника;
- параличи и парезы верхних и нижних конечностей;
- дистрофия мышечного волокна каркаса спины, рук и ног за счет нарушения процесса кровоснабжения и иннервации;
- развитие хронических патологий вегетативной нервной системы, в результате чего снижается работоспособность, повышается риск развития депрессивных синдромов;
- при длительно существующей патологии развиваются заболевания внутренних органов, такие как кардиопатия и ишемия сердца, артериальная гипертензия, аритмия, дыхательная и сердечная недостаточность;
- при расположении утолщения желтой связки в шейном отделе позвоночника с высокой долей вероятности развивается недостаточность кровоснабжения структур головного мозга, что приводит к ухудшению памяти и внимания, способности сконцентрироваться на решении определённых задач;
- пациент часто жалуются на головные боли, бессонницу, повышенную раздражительность и ощущение постоянной усталости;
- при локализации в грудном отделе позвоночника могут развиваться патологии поджелудочной железы и почек;
- при расположении гипертрофии желтой связки в поясничном отделе зачастую у больных отмечается существенное нарушение работы кишечника, желчевыводящих путей, мочевого пузыря и других органов малого таза.
Чтобы не допустить развития подобных осложнений, необходимо своевременно обращаться за медицинской помощью. Опытный врач вертебролог сможет определить причину развития гипертрофии, затем будет назначено эффективное лечение.
Причины гипертрофии желтых связок
Потенциальные причины гипертрофии желтых связок позвоночника включают в себя множество сочетанных между собой факторов негативного влияния. Обычно у пациента при сборе анамнеза и при проведении осмотра выявляется сразу несколько потенциальных причин.
Среди самых распространенных аспектов стоит выявлять и исключать следующие:
- ведение малоподвижного образа жизни – чем меньше нагрузка на позвоночный столб, тем быстрее начинается дегенеративный процесс в структурных тканях этой части опорно-двигательного аппарата человеческого тела;
- нарушение обмена веществ и замедление метаболизма – возникает дефицит поступления питательных веществ и связка вынуждена с целью компенсации увеличивать свой объем;
- нарушение диффузного обмена с мышечной тканью – возникает обезвоживание связочного волокна и вторичное рубцевание;
- остеохондроз и постоянно протекающее в очаге разрушения хрящевой ткани межпозвоночного диска воспаление – приводит к тому, что все сопряженные мягкие ткани подвергаются повышенному риску гипертрофии (утолщения);
- нарушение осанки и искривление позвоночного столба – связочный аппарат вынужден деформироваться для осуществления своей функции;
- смещение тел позвонков и выпадение грыжи диска внутрь спинномозгового канала;
- эндокринные, сосудистые патологии, провоцирующие развитие дистрофических и дегенеративных процессов в отдельных частях тела.
К вероятным причинам развития гипертрофии желтых связок позвоночника можно безусловно отнести возраста старше 40-ка лет, многочисленные беременности у женщин, избыточную массу тела, курение, употребление алкогольных напитков и травмы области спины. Все эти факторы обладают непосредственным разрушительным воздействием на все ткани позвоночного столба.
В изолированном виде гипертрофия жёлтой связки позвоночника встречается очень редко. В целом это не самостоятельное заболевание, а скорее осложнение длительно протекающих патологий межпозвоночных дисков, дуральных оболочек спинномозгового канала и т.д.
Гипертрофия желтых связок пояснично-крестцового отдела позвоночника
Чаще других локализаций выявляется гипертрофия желтых связок пояснично-крестцового отдела позвоночника, что обусловлено повышенными физическими нагрузками на его структурные части. при подобной патологии всегда возникает вторичное сужение спинномозгового канала, что дает характерную клиническую картину. К сожалению, во многих случаях врачи начинают лечить последствия данного патологического процесса: нарушение работы желчного пузыря, тонкого и толстого кишечника, надпочечников (повышение уровня артериального давления), мочевого пузыря и т.д.
Важно понимать, что при внезапном ухудшении функции органов пищеварения или мочевыделения важно своевременно провести диагностику позвоночника. В большинстве случаев дискинезия желчевыводящих путей, частые запоры и диареи бывают связаны с гипертрофией желтой связки позвоночника в пояснично-крестцовом отделе.
Гипертрофия желтых связок пояснично-крестцового отдела может давать следующие клинические симптомы:
- боль в области поясницы и крестца, отдающая в ноги по ходу седалищного нерва;
- слабость в нижних конечностях;
- быстрая утомляемость икроножных мышц при ходьбе размеренным шагом;
- нарушение тока крови по венозному руслу, приводящее к развитию варикозного расширения вен нижних конечностей;
- присутствие участков гиперестезии, парестезии, снижения кожной чувствительности в области ягодиц, бедер и паховой зоны;
- скованность движений, затруднения при осуществлении наклонов тела вперед себя;
- боль при длительном сидении;
- уменьшение объеме мышечной массы в области бедер и ягодиц;
- нарушение работы тонкого и толстого кишечника, мочевого пузыря.
При появлении подобных клинических признаков рекомендуется в обязательном порядке провести МРТ обследование. КТ и рентгенографический снимок не показывают утолщения желтых связок позвоночника. Между тем, только начало лечения на ранней стадии заболевания способно предотвратить паралич нижних конечностей, развитие хронических патологий органов брюшной полости и малого таза. Стоит задуматься о том, что больше 70 % случаев развития аденомы простаты у мужчин врачи связывают именно с нарушениями иннервации данного органа репродуктивной системы. А нарушение иннервации – это всегда патологические изменения в позвоночном столбе.
Лечение желтой связки методами мануальной терапии
В настоящее время официальная медицина не обладает эффективными фармакологическими препаратами, позволяющими проводить лечение желтой связки без хирургического вмешательства. Уменьшить объем гипертрофированной ткани можно с помощью методов мануальной терапии. При правильно разработанном индивидуальном курсе полностью восстанавливается проходимость спинномозгового канала и устраняются все клинические симптомы.
Мы используем для лечения желтой связки позвоночника следующие методы:
- массаж и остеопатию для восстановления нарушенной микроциркуляции крови и лимфатической жидкости в очаге поражения;
- лечебную гимнастику и кинезиотерапию для восстановления физиологического состояния связочного аппарата позвоночника;
- рефлексотерапию – для запуска процессов репарации тканей за счет использования скрытых резервов организма человека;
- тракционное вытяжение позвоночного столба, увеличивающее эластичность и структурное строение связок;
- лазерное воздействие и методы физиотерапии.
Если вам требуется лечение желтой связки, то рекомендуем записаться на первичный прием к вертебрологу в нашей клинике мануальной терапии. Консультация врача проводится бесплатно. В ходе приема вы узнаете обо всех возможностях и перспективах проведения мануальной терапии в вашем индивидуальном случае.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
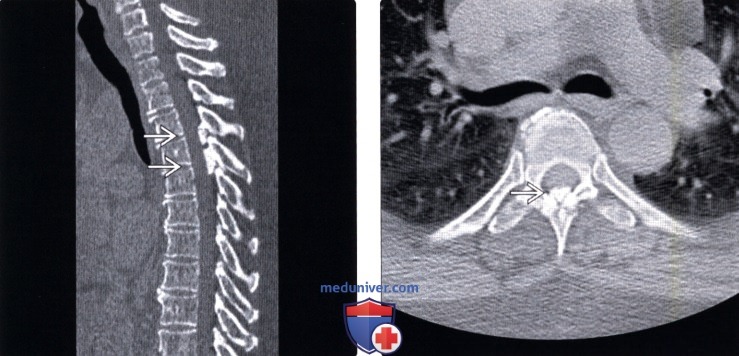
Лучевая диагностика оссификации желтой связкиа) Терминология: 1. Синонимы: • Оссификация желтой связки (ОЖС), оссификация связок дуги позвонка (ОСДП), «псевдоподагра» желтой связки 2. Определения: • Кальцификация/оссификация желтой связки б) Визуализация: 1. Общие характеристики оссификации желтой связки: • Наиболее значимый диагностический признак: о Линейное утолщение желтой связки с изменениями сигнала, характерными для оссификации костного мозга смежных участков позвонка • Локализация: о Желтая связка (вентромедиальная поверхность дугоотростчатых суставов и пластинок дуг, дорзальней дурального мешка) о Нижнегрудной отдел позвоночника» шейный, верхнегрудной, поясничный отдел • Размеры: о Много- или одноуровневое поражение, незначительное или значительное утолщение связки • Морфология: о Линейная зона оссификации в толще желтой связки о Симметричное поражение, двустороннее > одностороннее 2. Рентгенологические данные: • Рентгенография: о Тонкая неравномерная оссификация тканей вдоль вентральной поверхности пластинки дуги позвонка, на рентгенограммах видна плохо 3. КТ при оссификации желтой связки: • Бесконтрастная КТ: о Неравномерное гиперденсное утолщение желтой связки о КТ хорошо визуализирует зоны оссификации, однако практически не позволяет оценить состояние спинного мозга • Костная КТ: о Гиперденсные узелки или линейные зоны оссификации в толще желтой связки о V-образная форма на аксиальных изображениях 4. МРТ при оссификации желтой связки: • Т1-ВИ: о Гипо- или гиперинтенсивное линейное образование в толще желтой связки ± сдавление спинного мозга: – V-образная форма на аксиальных изображениях – Более тонкие образования обычно характеризуются гипоин-тенсивным сигналом, связанным с минимальным объемом костного мозга относительно кортикального костного компонента – Более массивные оссификаты чаще характеризуются сигналом, соответствующим костному мозгу (изо- → гиперинтенсивный сигнал) соседних участков позвонков • Т2-ВИ: о Гипоинтенсивное линейное «образование» в толще желтой связки ± миеломаляция, усиление интенсивности сигнала вследствие компрессии о Крупные оссификаты могут характеризоваться интенсивностью сигнала, соответствующей костному мозгу, однако обычно все же отличаются гипоинтенсивным сигналом • T2*GRE: о Гипоинтенсивное утолщение желтой связки о GRE-режим всегда переоценивает выраженность стеноза спинномозгового канала вследствие наличия артефактов магнитной восприимчивости 5. Несосудистые рентгенологические исследования: • Миелография: о Тонкая неравномерная «кальцификация» вдоль вентральной поверхности пластинки дуги о ± вдавление дорзального листка дурального мешка – Обычно выражено минимально, выраженная компрессия наблюдается лишь в редких случаях → блокада ликворного пространства 6. Рекомендации по визуализации: • КТ – оптимальный метод первичной диагностики: о Сагиттальные реконструкции позволяют оценить протяженность патологических изменений • Многоплоскостная МРТ является наиболее информативным методом, позволяющим оценить взаимоотношения и влияние патологически измененных связок на соседние мягкотканные структуры: о Сагиттальные Т1-ВИ и Т2-ВИ позволяют оценить протяженность патологических изменений, степень компрессии спинного мозга о Аксиальные Т1-ВИ и Т2-ВИ используют для оценки размеров спинномозгового канала
(Справа) КТ, аксиальный срез: фокальная срединная кальцификация желтой связки среднегрудного позвоночного сегмента. Эти изменения стали случайной находкой, поскольку клиники объемного воздействия на дуральный мешок или метаболических нарушений (например, пирофосфатной артропатии) у пациента не было. в) Дифференциальная диагностика: 1. Дегенеративное поражение дугоотростчатых суставов: • Встречается гораздо чаще ОЖС • Характерные дегенеративные изменения суставных поверхностей: о Ограничены в первую очередь суставными отростками, а не желтыми связками • Нередко встречается в сочетании с ОЖС, однако с ней не связано 2. Менингиома: • Бляшковидная кальцифицированная менингиома небольших размеров может напоминать ОЖС: о Исходит со стороны поверхности твердой мозговой оболочки и располагается в спинномозговом канале, а не на поверхности желтой связки о Практически всегда характеризуется контрастным усилением сигнала, наличия дурального «хвоста»
(Справа) КТ, аксиальный срез, пациент, исследование которому выполнено по поводу травмы: фокальная узелковая оссификация желтой связки, ставшая в данной ситуации случайной находкой. г) Патология: 1. Общие характеристики: • Этиология: о У большинства пациентов (идиопатические случаи) механизм развития патологических изменений неясен: – В некоторых случаях имеется четкая связь с метаболическими или эндокринными заболеваниями о Патогенез заболевания возможно связан с накоплением гидроксиапатитов или пирофосфата кальция в толще связки → кальцификация, оссификация + генетическая предрасположенность • Генетика: о Полиморфизм одного нуклеотида в структуре гена COL6A1 обнаружен у пациентов с ОЖС в популяции китайцев хань • Сочетанные изменения: о Различные типы сочетаний с ДИСГ ОЗПС О Изредка сочетается с синдромом Барттера, гипомагниемией • Болезнь накопления кристаллов дигидрата пирофосфата кальция характеризуется отложением этих солей в самых различных структурах позвоночника, а не только в желтой связке: о Межпозвонковые диски, передняя продольная связка (ППС), задняя продольная связка (ЗПС), межостистые/надостистая связка, апофизарные и крестцово-подвздошные суставы • Предметом дебатов остается вопрос отом, являются ли оссификация желтой связки и ее «кальцификация» следствием отложения кристаллов разными состояниями 2. Макроскопические и хирургические особенности: • Эктопическое костеобразование в толще желтой связки • Инфильтрация желтой связки фибробластическими мезенхимальными клетками • Кальцификация может распространяться на соседнюю твердую мозговую оболочку 3. Микроскопия: • Гиперплазия тканей, составляющих связку, клеточная пролиферация → энхондральная оссификация желтой связки • Микроскопия в поляризованном свете: характерные стержневидные двоякопреломляющие кристаллы
(Справа) Т2-ВИ, аксиальный срез: односторонняя гипоинтенсивная оссификация левой желтой связки, вызывающая умеренное сужение латерального отдела спинномозгового канала и межпозвонкового отверстия. д) Клинические особенности: 1. Клиническая картина оссификации желтой связки: • Наиболее распространенные симптомы/признаки: о Случайная находка в ходе обследования, назначаемого по каким-либо другим показаниям о Хроническая миелопатия грудного отдела спинного мозга: – Трудности передвижения, слабость мышц, боль в спине и парестезии в нижних конечностях – Первой обычно развивается клиника поражения задних столбов спинного мозга, за которой следует прогрессирующий спастический парапарез о Боль в спине + корешковая симптоматика • Внешний вид пациента: о Пациенты с клинически выраженной симптоматикой обычно выглядят также, как остальные пациенты с миелопатией любого другого происхождения 2. Демография: • Возраст: о 4-6-е десятилетие жизни • Пол: о М>Ж • Этническая предрасположенность: о Клинически выраженная симптоматика чаще отмечается в японской, северо-африканских популяциях >> белая раса > афроамериканцы • Эпидемиология: о Заболевание возможно встречается чаще, чем считается на сегодняшний день: – Большинство случаев становится случайной находкой, протекает бессимптомно и не выявляется при лучевом обследовании 3. Течение заболевания и прогноз: • У большинства пациентов заболевание так и не проявит себя на протяжении всей жизни • У меньшего числа пациентов развивается прогрессирующая миелопатия: о Клиника ее может регрессировать или стабилизироваться после операции о Сохраняющаяся после операции клиника миелопатии свидетельствует о необратимых изменениях спинного мозга • Продолжительность заболевания до операции является наиболее важным прогностическим фактором долговременного исхода заболевания в послеоперационном периоде 4. Лечение: • При бессимптомном и легком течении показано консервативное наблюдение за пациентом • В клинически выраженных случаях показана задняя декомпрессия (ляминэктомия или ляминопластика) и резекция желтой связки е) Диагностическая памятка: 1. Следует учесть: • У пациентов с симптомами прогрессирующей миелопатии, особенно представителей японской или северо-африканских популяций, в дифференциально-диагностический ряд заболевания всегда необходимо включать ОЖС • Также у таких пациентов необходимо исключить ОЗПС, ДИСГ и другие состояния, которые могут приводить к развитию миелопатии 2. Советы по интерпретации изображений: • Оссификацию желтой связки отличают от артропатии дугоотростчатых суставов по характерной локализации связки и оценке состояния дугоотростчатых суставов выше- и нижележащих сегментов позвоночника ж) Список использованной литературы: 1. Hou X et al: Clinical Features of Thoracic Spinal Stenosis-associated Myelopathy: A Retrospective Analysis of 427 Cases. J Spinal Disord Tech. ePub, 2014 2. Gao R et al: Clinical features and surgical outcomes of patients with thoracic myelopathy caused by multilevel ossification of the ligamentum flavum. Spine J. 13(9):1032-8, 2013 3. Hirabayashi H etal: Surgery for thoracic myelopathy caused by ossification of the ligamentum flavum. Surg Neurol. 69(2): 114-6; ion 1 16, 2008 4. Wang VY et al: Removal of ossified ligamentum flavum via a minimally invasive surgical approach. Neurosurg Focus. 25(2): E7, 2008 5. Kong Q et al: COL6A1 polymorphisms associated with ossification of the ligamentum flavum and ossification of the posterior longitudinal ligament. Spine (Phila Pa 1976). 32(25):2834-8, 2007 6. Yayama T et al: Thoracic ossification of the human ligamentum flavum: histo-pathological and immunohistochemical findings around the ossified lesion. J Neurosurg Spine. 7(2): 184-93, 2007 7. Inamasu J et al: Ossification of the posterior longitudinal ligament: an up on its biology, epidemiology, and natural history. Neurosurgery. 58(6): 1027-39; ion 1027-39, 2006 8. Wang W et al: Thoracic myelopathy caused by ossification of ligamentum flavum of which fluorosis as an etiology factor. J Orthop Surg Res. 1:10, 2006 9. Takeuchi A et al: Thoracic paraplegia due to missed thoracic compressive lesions after lumbar spinal decompression surgery. Report of three cases. J Neurosurg. 100(1 Suppl):71 -4, 2004 10. Ben Hamouda К et al: Thoracic myelopathy caused by ossification of the ligamentum flavum: a report of 18 cases. J Neurosurg. 99(2 Suppl): 1 57-61,2003 11. Miyakoshi N et al: Factors to long-term outcome after decompressive surgery for ossification of the ligamentum flavum of the thoracic spine. J Neurosurg. 99(3 Suppl):251 -6, 2003 12. Muthukumar N et al: Tumoral calcium pyrophosphate dihydrate deposition disease of the ligamentum flavum. Neurosurgery. 53(1): 103-8; ion 108-9,2003 13. Seichi A et al: Image-guided resection for thoracic ossification of the ligamentum flavum. J Neurosurg. 99(1 Suppl):60-3, 2003 14. Akhaddar A et al: Thoracic spinal cord compression by ligamentum flavum ossifications. Joint Bone Spine. 69(3):319-23, 2002 15. Li KK et al: Myelopathy caused by ossification of ligamentum flavum. Spine. 27(12): E308-12, 2002 16. Mizuno J et al: Unilateral ossification of the ligamentum flavum in the cervical spine with atypical radiological appearance. J Clin Neurosci. 9(4):462-4, 2002 17. Vasudevan A et al: Ossification of the ligamentum flavum. J Clin Neurosci. 9(3):311-3, 2002 18. Hirai T et al: Ossification of the posterior longitudinal ligament and ligamentum flavum: imaging features. Semin Musculoskelet Radiol. 5(2):83-8, 2001 19. Trivedi P et al: Thoracic myelopathy secondary to ossified ligamentum flavum. Acta Neurochir (Wien). 143(8):775-82, 2001 20. Xiong L et al: CT and MRI characteristics of ossification of the ligamenta flava in the thoracic spine. Eur Radiol. 1 1 (9): 1798-802, 2001 21. Muthukumar N et al: Calcium pyrophosphate dihydrate deposition disease causing thoracic cord compression: case report. Neurosurgery. 46(1 ):222-5, 2000 22. Yamagami T et al: Calcification of the cervical ligamentum flavum-case report. Neurol Med Chir (Tokyo). 40(4):234-8, 2000 23. Ono К et al: Pathology of ossification of the posterior longitudinal ligament and ligamentum flavum. Clin Orthop. (359):18-26, 1999 24. Wang PN et al: Ossification of the posterior longitudinal ligament of the spine. A case-control risk factor study. Spine. 24(2): 142-4; ion 145, 1999 25. al-Orainy IA et al: Ossification of the ligament flavum. Eur J Radiol. 29(1 ):76-82, 1998 – Также рекомендуем “КТ, МРТ перизубовидной псевдоопухоли” Редактор: Искандер Милевски. Дата публикации: 14.8.2019 |
Источник

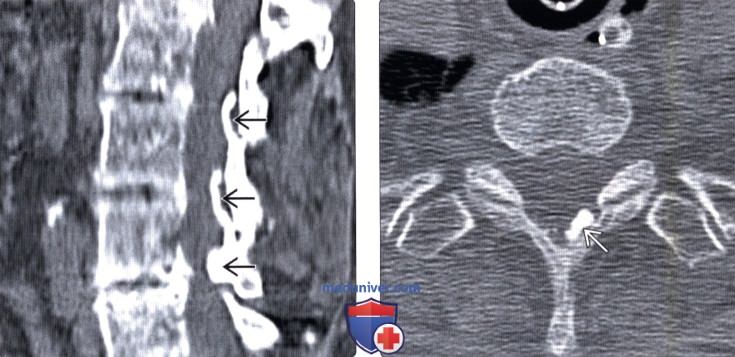 (Слева) КТ, сагиттальный срез: признаки оссификации желтых связок с умеренным стенозированием спинномозгового канала. Оссификация желтых связок грудного отдела позвоночника – это наиболее распространенная форма заболевания.
(Слева) КТ, сагиттальный срез: признаки оссификации желтых связок с умеренным стенозированием спинномозгового канала. Оссификация желтых связок грудного отдела позвоночника – это наиболее распространенная форма заболевания.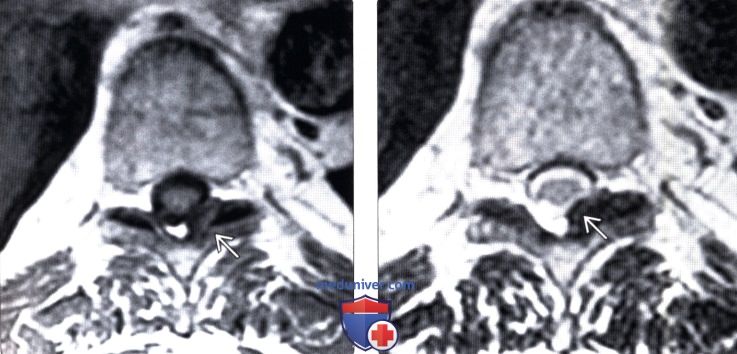 (Слева) Т1 -ВИ, аксиальный срез: признаки фокальной оссификации желтой связки, выглядящей как низкоинтенсивное образование, связанное с левым дугоотростчатым суставом.
(Слева) Т1 -ВИ, аксиальный срез: признаки фокальной оссификации желтой связки, выглядящей как низкоинтенсивное образование, связанное с левым дугоотростчатым суставом.