Защемление в позвоночнике отдает в пах

Среди жалоб наших пациентов часто встречается такой неприятный симптом, как боль в паху. Эти боли, как правило, сопровождаются дискомфортом в пояснице, где МРТ выявляет множество грыж или протрузий. Однако, боль в паху настолько неприятна, что заглушает собой поясничные симптомы и заставляет многих людей ложиться под нож нейрохирурга для удаления межпозвоночной грыжи. И тут наступает момент истины: боль в паху после операции не проходит, а к ней присоединяются еще и ограничения, связанные с хирургическим вмешательством. Происходит это потому, что боль в паху очень редко бывает обусловлена межпозвоночной грыжей, и почти всегда – изменениями в других органах. Давайте разберемся, почему так происходит.
Среди поясничных грыж подавляющее большинство находятся (локализуются) между 3, 4 и 5 поясничными позвонками, а также между пятым поясничным и крестцом. Нервы, которые пережимаются такими грыжами, идут к ногам, поэтому боль отдает в бедро, колено, икры и так далее. Для того чтобы боль отдавала в пах, грыжа должна находиться на более высоком уровне – между 12-м грудным и первым поясничным позвонками. А к счастью, на таком высоком уровне грыжи диска встречаются очень и очень редко, гораздо реже, чем боль в паху и пояснице. Вместе с тем, те или иные проявления остеохондроза нижних поясничным позвонков встречаются почти у каждого пациента.
Причины боли в паху
Почему же на самом деле появляется боль в паху? Как показывают наши наблюдения, более 90% боли в паху у мужчин и женщин обусловлено тремя причинами:
- дисфункции тазобедренных суставов;
- дисфункции подвздошно-крестцового сочленения и
- банальные паховые грыжи.
На остальную патологию приходится не более 10% случаев, когда пациент обращается к нам в центр с болью в паху. Разберем эти три причины подробнее.
Дисфункции тазобедренных суставов
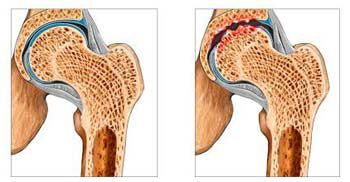
Тазобедренный сустав соединяет кости таза (вертлужная впадина) и бедренную кость ноги. Благодаря ему мы можем свободно ходить. Дисфункции тазобедренных суставов – это, как правило, воспалительные изменения и коксартроз той или иной степени выраженности. Коксартроз может быть связан с нарушением питания хряща головки бедренной кости в результате травмы, или же в связи с малоподвижным образом жизни и определенных условиях. Диагностика коксартроза основана на рентгене тазобедренных суставов, но опытный остеопат может определить его с помощью специальных тестов.
На поздних стадиях коксартроза человек практически не может ходить, либо сильно хромает и нуждается в протезировании тазобедренного сустава. Ранние же стадии этого заболевания протекают незаметно, отличаются слабовыраженными болями в области таза и могут отдавать в пах. Хорошо, если пациент попадает к остеопату на этой стадии, не дожидаясь последствий.
Дисфункции подвздошно-крестцового сочленения
Крестцово-подвздошные сочленения соединяют позвоночник и кости таза. Их дисфункции также широко распространены и очень вариабельны по симптомам, среди которых нередко встречается боль в паху. Дисфункции КПС – это, как правило, результат травмы. Диагностика выраженных форм возможна на рентгене, лёгкие нарушения можно выявить только остеопатическими методиками. Иногда человек может забыть момент, когда он получил травму, приведшую к дисфункции КПС. К счастью, лечение этой патологии успешно проводится остеопатическими методиками. В некоторых случаях достаточно одного-двух сеансов с постановкой крестца методом траста в нормальное положение.
Паховая грыжа

Паховая грыжа – наиболее банальная и очевидная причина боли в паху. Но, к сожалению, в погоне за межпозвоночными грыжами и врач, и пациенты часто упускают из вида то, что находится на расстоянии одной консультации хирурга. Допустим, человека мучает боль в паху и немного тянет поясницу. Он делает прицельный снимок МРТ на нижне-поясничный отдел, который выявляет одну или более грыж. Все имеющиеся симптомы тут же списываются на грыжи диска, и больше пациент не обследуется. Таким образом, упускается другое имеющееся заболевание, несмотря на то, что выявить его было так просто – отправить пациента к хирургу. Лечение паховой грыжи только хирургическое.
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций.
Комплекс ЛФК для профилактики паховой грыжи
Чем лечить уже возникшую болезнь, её лучше предотвратить на ранних этапах. На счастье, в отличие от дисфункциональных расстройств поясницы и тазобедренных суставов, которые предварительно необходимо диагностировать, паховая грыжа вполне определённа и поддаётся профилактическому лечению.
Простой комплекс упражнений поможет укрепить мышцы и поддержать мышечный тонус. Они рекомендованы людям, ведущим сидячий образ жизни с минимальными нагрузками, страдающим от ожирения; тем, кто беспокоится, что у него может развиться грыжа. Не стоит делать тренировку, если грыжа уже имеется и проходит с осложнениями, состояние здоровья неудовлетворительное (боль, температура, воспалительные процессы), в анамнезе есть тяжёлые сердечно-сосудистые заболевания и другая тяжёлая «хроника». Рекомендуем проконсультироваться предварительно с лечащим врачом или врачом-остеопатом – он объяснит, как правильные начинать комплекс упражнений, насколько сильно можно себя нагружать, какие нагрузки лучше обходить стороной.
И помните: если во время упражнения вы почувствовали дискомфорт, прекратите его немедленно. Не нужно делать что-либо через боль и неудобство.
Все упражнения направлены на укрепления мышечного пояса, потому что слабые мышцы – одна из основных причин выпадения паховой грыжи.
Упражнение 1. Мешочек с песком. Положение – лёжа на спине, вытянув ноги. На живот кладётся мешок с песком, крупой, сахаром или любой другой груз весом 1-2 килограмма. На вдохе нужно напрячь мышцы живота, на выдохе – расслабить.
Упражнение 2. Положение – на животе, с упором на локти и носочки. На вдохе нужно приподнять таз, подержать в приподнятом положении 10 секунд, на выдохе медленно опустить.
Упражнение 3. Положение – лёжа на спине вытянувшись, руки лежат вдоль тела, прямые ноги слегка приподняты над полом. Суть упражнения заключается в поочерёдном скрещивании ног, в движении, имитирующем «ножницы».
Упражнение 4. Положение – лёжа на полу, между стопами зажат мячик. Нужно приподнять мячик и подержать его на весу на протяжении 10 секунд, после чего аккуратно опустить.
Упражнение 5. Положение – сидя на стуле лицом к спинке. Необходимо медленно наклониться влево, растягивая и укрепляя боковые мышцы, замереть в таком положении на 10 секунд, затем медленно наклониться вправо.
Упражнение 6. Положение – сидя, вытянув ноги. На выдохе нужно наклониться, вытянутыми руками тянясь к носочкам, на вдохе выпрямиться. Повторить 2-4 раза.
Упражнения подойдут для тех, кто готовится к операции, но обязательно предварительно поговорите с лечащим врачом о целесообразности физкультуры. Если у вас нет грыжи, но вы ведёте сидячий малоактивный образ жизни, упражнения можно делать без страха и опасений. А если чувствуете себя хорошо, можете выполнять лечебную физкультуру для укрепления мышц поясницы и брюшной мускулатуры:
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций. А ещё – вести здоровый образ жизни и регулярно заниматься физкультурой.
Источник
Определить, почему появились болезненные ощущения в спине, достаточно сложно, поскольку существует масса причин, которые могут вызывать тянущие боли в пояснице и в паху. Более того, часто боль не просто тянущая – она может быть резкой, приступообразной, колющей и т.д. Чтобы точно определить причину такого явления, важно не медлить с обращением к доктору и назначением адекватного лечения.
Болезни и патологии, из-за которых боль в пояснице отдает в пах
Если боль в пояснице сильно отдает в пах, вероятно, началось воспаление или дегенеративный процесс в позвоночном столбе или же во внутренних органах. Стоит ознакомиться с основными причинами, по которым могут появляться болевые ощущения в спине, отдающие в паховую область.
Тяжелая физическая работа
Это один из распространенных факторов, провоцирующих дискомфорт и болезненность. Если вы на работе переносите большое количество тяжестей, во время движения могут возникать сильные боли. Однако, когда физическая активность заканчивается, боль может постепенно уменьшаться и далее полностью исчезнет.
Травма
Причины возникновения боли в паху и пояснице нередко кроются в травмах спины. Такая боль отличается тем, что проявляет себя в момент нагрузки и является практически нестерпимой, очень резкой. Область около паха начинает отекать, кожа краснеет и припухает. Боль может не проходить до суток, а больной вынужден принимать сильные обезболивающие, а также часто находится в вынужденной позе, поскольку это несколько уменьшает болевой синдром.
Остеохондроз
Возникновение тянущих болей в пояснице и в паху нередкое явление, если у вас начался остеохондроз в нижнем отделе спины. Это состояние проявляет себя тем, что хрящевая ткань становится не такой плотной, а сами хрящи – более тонкими и не справляются со своими функциями. Причины могут заключаться в малой подвижности, ожирении, монотонных нагрузках на спину и пр.
Артроз тазобедренного сустава
Из-за артроза боли в паху и пояснице чаще всего появляются у женщин в возрасте от 45 лет. Заболеванию могут подвергнуться сразу оба сустава или же один. Определить болезнь непросто, она маскируется под массу других. Первые проявления могут заключаться в том, что «ломит» около ягодиц, а боль возникает при минимальных нагрузках.
Межпозвоночная грыжа
При грыже боли проявляются в момент нагрузки на поясницу. Они имеют острый «простреливающий» характер, и только спустя время болевой синдром «спускается» в низ живота.
Асептический некроз головки бедра
Боль в паху и пояснице часто проявляется у мужчин 30-50 лет, болевой синдром внезапный и резкий. Состояние облегчает только применение обезболивающих, которые отпускаются по рецепту.
Патология кишечника
Проблема может крыться в патологиях кишечника, примеры – аппендицит, непроходимость или даже онкология. На фоне болей в пояснице с отдачей в пах, случается, возникают рвота, вздутие и боль в животе, нарушение дефекации.
Боль в паху и пояснице у мужчин
В некоторых случаях выявляются боли в паху и пояснице, причины которых связаны с функционированием мужской половой системы. Существует несколько разновидностей заболеваний, которые могут вызывать болезненные ощущения в паху и пояснице.
Варикоцеле
Является достаточно распространенным заболеванием, которое возникает примерно у 15% представителей сильного пола. Варикоцеле появляется от того, что нарушается отток крови в венах у семенных канатиков. Мужчины жалуются на то, что болит пах и при этом отдает в поясницу, возникает болевой синдром около мошонки или яичка, чаще левого.
Рак простаты
Боли в пояснице чаще всего возникают при длительном и хроническом течении заболевания, когда уже поражены почки или мочевыводящие протоки. Боли имеют разный характер: долгая ноющая, стреляющая или короткая острая. Вместе с тем наблюдается чувство жжения при мочеиспускании, болит живот, нарушается эректильная функция, появляется дискомфорт при половом акте.
Киста семенного канатика
Причина того, почему боли в пояснице отдают в пах, может заключаться в фуникоцеле, что означает развитие кисты – полости в оболочке, заполненной жидкостью. При этом выраженно болит одна сторона паха, поражение может настигнуть левый или правый канатик. При осмотре доктор выявляет отечность мошонки, может отекать нога с одной стороны.
Боли в паху и пояснице у женщин
Лечение болей в пояснице, отдающих в пах, часто требуется и женщинам. Причины могут заключаться в развитии или обострении различных болезней. Стоит понимать, что самостоятельная диагностика здесь невозможна, и вам потребуется своевременное обращение к квалифицированному специалисту, который тщательно исследует состояние здоровья и назначит медикаменты.
Воспаление органов малого таза
К таковым относятся матка и придатки яичников. Боль не имеет четкой локализации – болит весь низ живота, ломит поясницу. Может отмечаться усиление болей на фоне сильного переохлаждения, когда повышается температура, появляется недомогание и слабость. Часто появляются нехарактерные для здорового организма выделения из влагалища.
Обострение хронического цистита
Если боль в пояснице справа или слева отдает в пах, у вас появились частые и болезненные позывы в туалет, а сам процесс не приносит облегчения, посещать туалет больно, мочиться хочется даже при пустом мочевом пузыре, то дело, вероятно, в обострении цистита. При этом может существенно меняться цвет и запах урины.
Киста яичника
Апоплексия правого яичника бывает похожа на аппендицит, поскольку сопровождается тошнотой, резкой болью, рвотой и снижением давления. С левым яичником ситуация обстоит так же, только из-за локализации боли кисту в этом случае спутать с аппендицитом невозможно.
Трохантерит
Если слева или справа болит поясница и отдает в пах, это может быть симптомом воспаления сухожилий бедра, которое иначе именуется трохантеритом. Это явление иногда наблюдается в период климактерического синдрома, когда в крови женщины падает уровень половых гормонов. Боль может отдавать не только в пах, но и внутрь бедра.
Как снять боль
Не всегда сразу удается попасть к врачу, если болит поясница и иррадиирует в пах. Иногда приходится искать временное решение, которое позволит ослабить болевой синдром в нижней части тела до посещения клиники. Помочь может прием спазмолитиков, к которым относятся но-шпа и папаверин. Если требуется сбить температуру, можно выпить «Ибупрофен» или «Нурофен», но если температура ниже 38 градусов, сбивать ее не рекомендуется. Греть или охлаждать больное место без указания врача нельзя ни в коем случае. Также стоит обеспечить больному постельный режим.
К какому врачу обращаться
Как уже стало понятно, причин, по которым появляется боль в паху и слева или справа в пояснице, немало. Самостоятельно определить, требуется в данном случае лечиться у уролога-андролога или гинеколога, у невролога или хирурга, не представляется возможным. Лучшее решение в такой ситуации – записаться на прием к доктору-терапевту. После того как специалист произведет осмотр, он сделает предварительные выводы о состоянии вашего здоровья и назначит нужные виды диагностики. По итогу более подробного обследования станет понятно, к какому специалисту нужно вас перенаправить, и понадобится ли это вообще. Затем уже вам будет назначена адекватная тактика лечения, которая позволит поправить здоровье.
Источник
СОДЕРЖАНИЕ
- Общая информация
- Причины
- Виды
- Симптомы
- Диагностика
- Лечение
- Медикаментозное лечение
- Немедикаментозное лечение
- Осложнения
- Профилактика
- Лечение в клинике «Энергия здоровья»
- Преимущества клиники
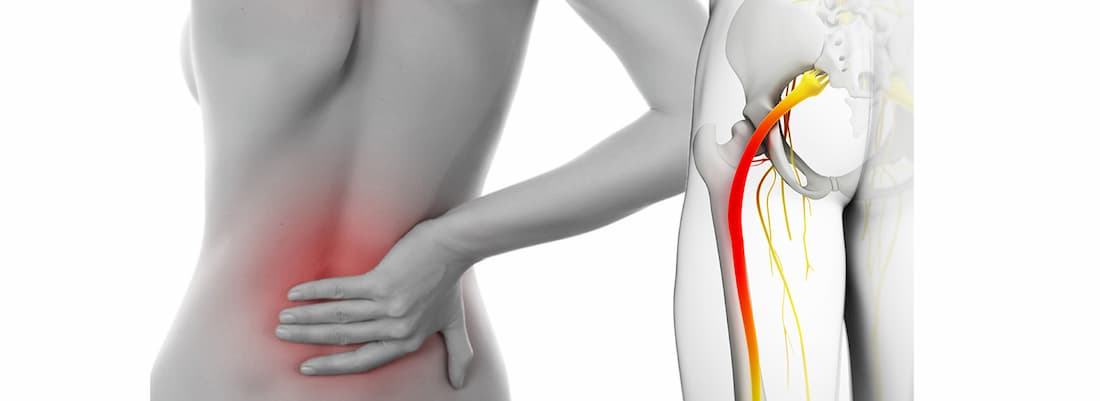
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.
Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Записаться на прием
Причины
В список причин защемления седалищного нерва входит:
- остеохондроз поясничного и крестцового отдела позвоночника, протрузия и грыжа межпозвонковых дисков; в результате происходит сужение позвоночного канала и сдавление корешков, формирующих нерв;
- травмы позвоночника;
- нарушения осанки, сколиоз поясничного отдела позвоночника;
- заболевания тазобедренного сустава, особенно артроз;
- миофасциальный болевой синдром: резкий спазм мышцы, связанный с сильной болью, например, при ушибе или неудачной инъекции;
- длительная чрезмерная нагрузка на мышцы таза (например, нахождение в неудобной позе);
- воспалительные заболевания органов малого таза, сопровождающиеся рефлекторным спазмом мышечных волокон;
- переохлаждение;
- объемные образования в области седалищного нерва: доброкачественные и злокачественные опухоли, абсцессы;
- беременность: ущемление возникает на фоне давления увеличенной матки на расположенные рядом структуры.
Риск развития защемления существенно повышается:
- на фоне избыточной массы тела;
- при недостаточном поступлении минералов с пищей;
- при острых или хронических интоксикациях (соли тяжелых металлов, алкоголь, наркотики);
- при опоясывающем герпесе, который локализуется в области седалищного нерва.
Виды
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
- первичное: связано с пережатием нервного ствола спазмированной мышцей;
- вторичное: связано с патологией позвоночного столба, тазобедренных суставов, а также возникающее на фоне беременности, заболеваний органов малого таза.
Симптомы
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
- тупые боли по всей поверхности бедра;
- ощущение зябкости или жжения кожи в пораженной области;
- снижение чувствительности по задней стороне бедра и в области ахиллова сухожилия;
- потливость ступней, ощущение жара в пальцах ног.
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
- опрос пациента, в ходе которого он рассказывает о своих жалобах; особое внимание уделяется характеру боли, ее интенсивности, дополнительным ощущениям при приступе;
- сбор анамнеза: уточняется время начала заболевания, наличие хронических патологий, травм в прошлом и т.п.;
- осмотр: оценка качества рефлексов, состояния позвоночника, определение зон наибольшей болезненности и т.п.;
- рентген, КТ или МРТ поясничного и крестцового отдела позвоночника для выявления признаков остеохондроза, протрузий или грыж межпозвонковых дисков, сужения позвоночного катала;
- УЗИ области поражения, позволяющее увидеть мышечный спазм;
- дуплексное сканирование сосудов нижних конечностей (УЗДГ): позволяет оценить состояние артерий и вен, исключить сосудистую причину нарушений;
- общий анализ крови и мочи, биохимический анализ крови при необходимости.
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
- симптом Бонне: доктор поднимает выпрямленную ногу лежащего на спине пациента вверх, что вызывает усиление болевых ощущений, затем сгибает ее в колене, в результате чего боль становится меньше;
- перекрестный синдром: при поднятии одной ноги вверх боль возникает и с другой стороны;
- уменьшение выраженности подошвенного, коленного и ахиллова рефлексов.
Записаться на прием
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
Осложнения
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
- с неэффективностью обезболивающих препаратов;
- с полным или частичным параличом;
- с нарушением работы органов малого таза;
- с нарушениями менструального цикла и даже бесплодием;
- с запорами;
- с бессонницей и депрессией.
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Лечение в клинике «Энергия здоровья»
Если Вы столкнулись с защемлением седалищного нерва, врачи клиники «Энергия здоровья» придут Вам на помощь. Мы проведем комплексную диагностику в отделении неврологии для точного выявления причины патологии и предложим полноценное лечение. К Вашим услугам:
- современные медикаментозные схемы, учитывающие не только уровень боли и тип защемления, но и индивидуальные особенности организма;
- лекарственные блокады для быстрого снятия болевых ощущений;
- физиотерапия, ЛФК, мануальная терапия и массаж после купирования обострения.
Если потребуется, мы организуем для Вас санаторно-курортное лечение, которое позволит предупредить новые приступы боли. Регулярное наблюдение наших специалистов даст возможность держать все хронические заболевания под контролем.
Преимущества клиники
Клиники «Энергия здоровья» предлагают каждому пациенту высококачественное и доступное медицинское обслуживание, включающее в себя:
- программы комплексного обследования для выявления острых и хронических заболеваний;
- консультации специалистов широкого и узкого профиля;
- полный спектр лабораторной диагностики;
- современные методы инструментального и функционального обследования;
- все виды медикаментозного и немедикаментозного лечения;
- профилактические мероприятия для поддержания здоровья организма.
Защемление седалищного нерва может стать причиной сильной боли, мешающей нормально передвигаться и обслуживать себя. Не пытайтесь лечить его в домашних условиях, обратитесь за помощью в «Энергию здоровья».
Источник
