Защемление нерва в крестцовом отделе позвоночника что делать
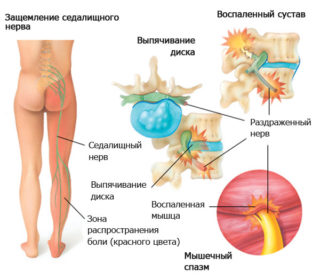
Крестцовое нервное сплетение состоит из передних ветвей 4-го и 5-го поясничных нервов, а также 4-ех крестцовых нервов (SI – SIV).Соединяясь, нервные волокна образуют самый толстый нерв тела человека – седалищный. Защемление нерва в крестце возникает от механического сдавления нервных корешков крестцового сплетения.
Процесс обусловлен патологическими образованиями в пояснично-крестцовом отделе позвоночника, спазмом мышц. Поражения нервной системы сопровождаются сильным болевым синдромом, нарушением функционирования внутренних органов, онемением участков тела, иннервируемых ущемленными нервными волокнами.
Опасность развития патологии
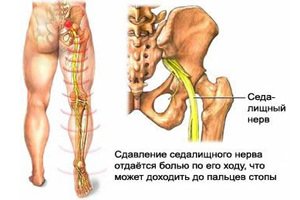 Чувствительными, вегетативными и двигательными нервами крестцового сплетения иннервируются мышцы бедра, ягодичные, наружных половых органов, тонкий кишечник, сфинктеры заднего прохода. В тяжелых случаях защемление крестца грозит сбоями работы половых, а также органов брюшной полости и малого таза, мучительной болью, отдающей в поясницу и нижние конечности, онемением анатомических структур в местах прободения сдавленных нервов.
Чувствительными, вегетативными и двигательными нервами крестцового сплетения иннервируются мышцы бедра, ягодичные, наружных половых органов, тонкий кишечник, сфинктеры заднего прохода. В тяжелых случаях защемление крестца грозит сбоями работы половых, а также органов брюшной полости и малого таза, мучительной болью, отдающей в поясницу и нижние конечности, онемением анатомических структур в местах прободения сдавленных нервов.
Возможные причины защемления нерва в крестце
Самыми распространенными причинами сдавления нервных волокон считаются поражения тканей и органов крестца в результате дегенеративных изменений: травмы, врожденные или приобретенные аномалии позвоночника, различные заболевания. Наиболее частые факторы, способствующие защемлению нервов крестца:
- занятия профессиональным спортом, интенсивные тренировки;
- ношение тяжестей, неправильное перераспределение нагрузки при поднятии тяжелых предметов;
- артроз, остеопороз, остеохондроз с дегенеративно-деструктивными изменениями опорно-двигательной системы;
- спондилез, приводящий к появлению остеофитов на позвонках;
- смещение позвонков и межпозвоночных дисков, межпозвоночные грыжи;
- новообразования пояснично-крестцового отдела;
- нарушения работы гормональной системы;
- наличие инфекционных острых или хронических заболеваний;
- мышечные спазмы, переохлаждение, сквозняк, состояние стресса;
- период беременности, роды;
- сидячая трудовая деятельность, неподвижный образ жизни, избыточная масса тела;
- недостаточное поступление или низкий уровень в организме витаминов, минеральных веществ.
Отягощающим фактором являются возрастные изменения костей и суставов. Это обстоятельство существенно осложняет терапию защемления нервов крестцового сплетения.
Симптомы и клинические проявления
 Признаки заболевания зависят от вида ущемленных нервов, причин их сдавления, степени поражения, а также от наличия воспалительных процессов и сопутствующих болезней. Основным проявлением защемления в крестце является резкая боль в спине, ногах. При сдавлении чувствительной группы нервов отмечаются болевые приступы, при которых трудно даже пошевелиться. Сдавление двигательных или вегетативных нервных волокон протекает с менее выраженными симптомами.
Признаки заболевания зависят от вида ущемленных нервов, причин их сдавления, степени поражения, а также от наличия воспалительных процессов и сопутствующих болезней. Основным проявлением защемления в крестце является резкая боль в спине, ногах. При сдавлении чувствительной группы нервов отмечаются болевые приступы, при которых трудно даже пошевелиться. Сдавление двигательных или вегетативных нервных волокон протекает с менее выраженными симптомами.
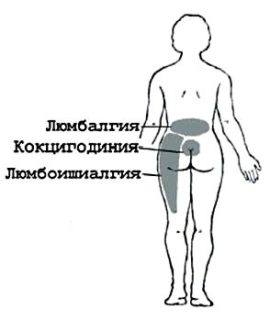
В зависимости от локализации выделяют следующие виды болевых ощущений:
- ишиалгия – боль отдает в крестец, ягодицы, заднюю поверхность ног, копчик;
- люмбалгия – распространяется на поясничную область;
- люмбоишиалгия – совмещает боль в пояснице и ногах.
Заболевание отличается неожиданно возникающим болевым синдромом, независимо от нагрузки. Чувство боли носит простреливающий, пронзающий или жгучий характер, ее интенсивность увеличивается во время кашля, смеха, чихания.
Помимо болевых ощущений характерными признаками защемления нервов крестца являются:
- чувство слабости, потеря чувствительности;
- онемение различных отделов поясницы, задней поверхности ног от бедра до пятки;
- нарушение походки, снижение двигательных возможностей;
- отек и гиперемия кожных покровов;
- головные боли, повышенное потоотделение.
Клинические признаки защемления крестца обычно усиливаются с приходом ночи или в состоянии эмоционального возбуждения, при воздействии на организм низких температур, сквозняков.
Методы диагностики
Чтобы определить эффективное лечение, необходимо установить причины и особенности течения заболевания. Чтобы выявить наличие воспаления, оценить общее состояние заболевшего, исследуют кровь и мочу. Основным методом диагностики защемления нервов является рентгенография.
Для уточнения диагноза проводят компьютерную или магнитно-резонансную томографию, контрастную миелографию.
Что делать, если защемило нерв в крестце
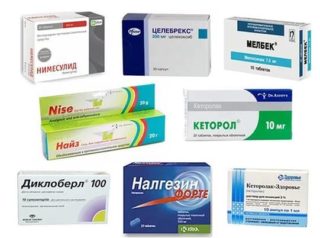
Противовоспалительные анальгетики
Первая помощь человеку, у которого заклинило крестец, заключается в обеспечении удобного положения и быстром обезболивании. При возникновении резкой боли в пояснице или ногах, пациент занимает вынужденное положение, не может самостоятельно передвигаться. Необходимо помочь ему добраться до кровати, если нет такой возможности – аккуратно уложить на ровную поверхность.
Для снятия боли подойдут любые анальгетики (Кетанол, Анальгин). Облегчить состояние помогут успокоительные препараты. При наличии высокой температуры принимают жаропонижающие противовоспалительные средства.
Когда человеку станет легче, можно попробовать подняться. Делать это нужно осторожно, сначала встать на четвереньки, потом на ноги. Рекомендуется зафиксировать бандажом или эластичным бинтом поясничный отдел позвоночника. Для выяснения истинного диагноза и дальнейшего лечения обратиться в медучреждение.
Способы лечения
Тактика терапии защемления нервов крестца зависит от результатов обследования. Прежде всего, больному рекомендован постельный режим. В качестве консервативной медицины назначают прием следующих препаратов:
- нестероидные противовоспалительные средства, снимающие болевой синдром (Ибупрофен);
- новокаиновые инъекции (блокады);
- для местного нанесения применяют мази, гели, кремы (Диклофенак, Финалгон, Капсикам, Фастум), горчичники, компрессы;
- средства для стимуляции иммунитета.

Упражнения при болях в пояснице
Медикаментозное лечение дополняют физиотерапевтическими методами, рефлексотерапией, водными процедурами, диетой, массажем. Дома можно лечиться способами народной медицины, а также заниматься лечебной гимнастикой.
Упражнения при защемлении нерва в крестце направлены на растяжение мышц и других анатомических структур, сдавливающих нервные волокна.
Когда консервативное лечение не приносит результатов, прибегают к хирургическим методам терапии. Для дальнейшей реабилитации, а также для предупреждения рецидивов заболевания рекомендовано санаторно-курортное лечение.
Осложнения и последствия
Мышечные спазмы приводят к сужению просвета кровеносных сосудов, вследствие чего нарушается трофика органов, тканей, кровообращение в головном мозге. Длительное ущемление нервных волокон приводит к их воспалению и атрофии.
При запоздалом лечении необратимый процесс отмирания нервных клеток может приобрести массовый характер. Возрастает вероятность развития парезов, параличей, приводящих к ограничению двигательной активности человека и дальнейшей его инвалидизации.
Профилактика защемления нерва в крестцовом отделе

На ортопедическом матрасе тело сохраняет свои анатомические изгибы
Предупреждение возникновения ущемления нервных волокон включает следующие профилактические мероприятия:
- поддерживать организм в здоровой физической форме, избавиться от лишней массы тела;
- сохраненять правильную осанку;
- соблюдать активный двигательный режим, избегать сидячего образа жизни;
- стараться не травмировать и не перегружать опорно-двигательный аппарат, во время занятий спортом не совершать резких движений;
- при наличии остеохондроза регулярно обследоваться у доктора;
- уделять достаточно времени отдыху, выбирать матрас для кровати с жесткостью, соответствующей индивидуальным особенностям;
- беречься от переохлаждений и сквозняков, полностью излечивать инфекционные, воспалительные заболевания.
Соблюдение рекомендаций медиков и забота о своем здоровье поможет максимально снизить риск развития сдавления нервных окончаний крестцового сплетения.
Проявления защемления нервов в крестце могут беспокоить несколько минут или затягиваться на целые недели. Хроническая стадия протекает с незначительными болями, легким онемением. Даже если неприятные ощущения можно терпеть, следует обратиться к доктору, выявит причины сдавления нервов и пройти курс терапевтических мероприятий.
Источник
Защемление нервного корешка в спине проявляется тяжелыми симптомами, снижающими качество жизни. Чаще всего это происходит в связи с остеохондрозом, но возможны и другие причины.
Что такое защемление нерва?
Защемление нерва в позвоночнике – это сдавливание нервов межпозвоночными дисками. Данное состояние достаточно болезненное и при неполучении должного лечения влечет за собой негативные последствия.
Причины и симптомы
Симптомы защемления нерва в позвоночнике будут зависеть от того, в каком месте локализована боль и какой нерв зажат. Если защемило чувствительный нерв, то болит спина. А в случае пережатия двигательного или вегетативного нерва могут быть более опасные последствия.
Пояснично-крестцовый отдел позвоночника
Именно этот отдел позвоночника особенно часто страдает от защемления нервов. В большинстве случаев воспаляется седалищный нерв. Симптомы защемления нервов в этом отделе позвоночника следующие:
- пронизывающая острая боль в области поясницы, иррадиирующая в ягодицу или бедро, при воспалении седалищного нерва боль переходит в ногу с одной стороны;
- ограниченная двигательная функция;
- слабость в нижних конечностях;
- мышечные спазмы.
Основные причины защемления: тяжелые физические нагрузки на позвоночник, в том числе беременность или лишний вес, злокачественные или доброкачественные опухоли, переохлаждение.
Шейный отдел
Защемление нерва в шейном отделе позвоночника – редкое явление. Может быть вызвано преимущественно переохлаждением или резкими, неосторожными движениями головой. Также боли возможны при нахождении долгое время в некомфортной позе (например, при опьянении, когда человек не контролирует свои движения). Несмотря на редкость, последствия защемления нерва на этом участке позвоночника могут быть очень опасными: паралич, воспалительные процессы, неврологические проблемы. Причины болей в шейном отделе следующие:
- хронические заболевания (остеохондроз, грыжа);
- новообразования;
- искривление спины.
Симптомы защемления позвоночника выражены резкой болью в шее, отдающей в плечи и затылок. Она может возникать при движениях головой. Возможно онемение одной или обеих верхних конечностей, половины языка, ключицы. Имеют место головные боли, шум в ушах.
Грудной отдел
Причинами защемления нерва в грудном отделе позвоночника могут быть: неудачный поворот тела, поднятие тяжестей, искривление позвоночника, возрастные изменения. Признаки защемления нерва в груди можно спутать с приступом стенокардии. Развивается аритмия, одышка, появляются боли в области сердца, становится тяжело дышать. Кроме этого, бросает в жар, возникает обильное потоотделение, покраснение в области защемления нерва, трудности с движением, неполадки и боль со стороны желудка.
Между лопаток
Защемление нерва между лопатками может наступить вследствие различных болезней (остеохондроз, артрит, артроз, межпозвонковая грыжа), опухолей, травм. К факторам развития таких заболеваний относятся: малоподвижный образ жизни, слишком большие физические нагрузки, пребывание на сквозняке. Симптомы защемления нерва в позвоночнике между лопаток: болевой синдром, боль отдает в руки, шею, грудь, плечи, в область сердца. Иногда возможна при дыхании, движении. Происходит спазмирование мышц в области лопаток. Позвоночные боли отличаются от болей в сердце тем, что они не проходят в горизонтальном положении.
Диагностика
При наступлении болей в спине необходимо в любом случае обратиться к врачу-неврологу. Специалист назначит ряд диагностических мероприятий. К ним относятся:
- рентгенография (делается в различных положениях и ракурсах);
- МРТ или КТ;
- лабораторные исследования (анализ крови).
При необходимости проводят:
- электромиограмму;
- мануальное исследование.
Лечение защемления нерва
При лечении защемленного нерва в позвоночнике в первую очередь нужно обеспечить покой пораженного участка, то есть лечь и ничего не делать. Далее врач назначает обезболивающие и противовоспалительные препараты. Они могут быть в виде гелей, мазей, таблеток или инъекции. После снятия симптомов болезни лечится ее причина. Для этого используются методы, описанные ниже.
Лечебная физкультура (ЛФК)
ЛФК – отличный метод лечения защемления позвоночника, применяемый в комплексной терапии. К тому же он очень эффективный, но многие пациенты им пренебрегают. Упражнения направлены на восстановление поврежденных, воспаленных мышц при защемлении нерва в позвоночнике. Они делаются так, чтобы причинить наименьшие болевые ощущения пациенту. Лечебная гимнастика одни группы мышцы расслабляет, другие укрепляет, усиливает кровообращение, позитивно воздействует в целом на весь организм. Ее следует делать регулярно и под присмотром врача.
Массаж
Это основной метод лечения защемления нервов в позвоночнике. Массаж очень хорошо снимает спазм мышц. Некоторые приемы могут освоить родственники или близкие больного и делать самостоятельно. Главное при этом не затрагивать позвоночник, работать только с мышцами спины. Манипуляции с позвоночным столбом может проделывать только мануальный терапевт по показаниям.
Медикаментозное лечение
К самым популярным препаратам при лечении защемленного позвоночника относятся «Диклофенак», «Кетонал» (подходит для беременных). Это противовоспалительные нестероидные средства. В качестве дополнительных лекарств употребляют «Ибупрофен», «Аспирин». Эффективны мази: «Финалгон», «Беталгон» (обладают спазмолитическим действием), «Випросал» (обезболивающий и согревающий эффект). В обязательном порядке назначаются витамины группы В (в основном В12) и Е. Также возможны компрессы или натирания (при одобрении врача).
Корсеты
Ортопедические корсеты необходимы для поддержания и фиксации спины при симптомах защемления нерва в позвоночнике. Они хорошо снимают нагрузку с определенных участков позвоночника. В зависимости от места расположения, они бывают: поясничные, грудопоясничные, пояснично-крестцовые и корсеты для беременных.
Операция
Оперативное лечение защемленного нерва в позвоночнике может потребоваться в том случае, когда консервативные методы уже не помогают. Например, при образовании грыжи. После операции больному потребуется длительный реабилитационный период.
Что делать при беременности?
Защемление нерва в позвоночнике при беременности – не редкость. Оно может возникнуть из-за большой нагрузки или быть следствием ранее перенесенных заболеваний позвоночника. Чтобы унять боль, нужно лечь на твердую, прямую поверхность, согнув колени. Однако так долго с животом не пролежишь, поэтому чаще используют коленно-локтевую позу. Еще не стоит забывать про умеренные физические нагрузки (плавание, йога). Все это делается с разрешения врача. Хорошо помогает ношение бандажа или корсета. Он облегчает спине ношу, избавляет от болей. Бандаж будет полезен и в послеродовом периоде. Все медикаментозные средства употребляются только после консультации с врачом.
К какому врачу обратиться?
При болях в области поясницы следует обращаться к неврологу. Проведя диагностику, он может направить к другим специалистам. Так, при обнаружении межпозвонковой грыжи нужно будет посетить хирурга и в дальнейшем наблюдаться у него. Если выявилась опухоль, то поможет онколог. При смещении позвонков, вывихе следует обратиться к мануальному терапевту. Он освободит нерв из зажатого состояния. Выявить первопричину болезненного состояния поможет врач-остеопат. Он же устранит проблему, проработав весь позвоночный столб.
Профилактика
Соблюдая следующие меры профилактики, можно обезопасить себя от защемления нервов в позвоночнике:
- не перегружайте спину (если нужно что-то поднять с пола, следует сначала сесть);
- не переохлаждайтесь (сквозняки – это враг для мышц спины);
- спать лучше на ортопедическом матраце;
- поддерживайте вес в нормальном состоянии;
- занимайтесь спортом (при сидячей работе больше и чаще разминайтесь, ходите);
- хорошо отдыхайте и расслабляйтесь.
Источник
Ущемление нерва всегда сопровождается сильной болью. От спинного мозга, находящегося в позвоночнике отходят спинномозговые корешки, которые соединяются в периферические нервы, расходящиеся по всему телу. Благодаря им человек чувствует каждую мышцу и каждый орган.
Если нерв ущемляется возникшим новообразованием, поврежденной мышцей или дефектом позвонка, ощущаются сильные боли. Более выражены они непосредственно в месте защемления, но отразиться могут в любой области, которую они иннервируют. Амплитуда движения ограничивается, в месте защемления может появиться участок мышечного напряжения.
При защемлении нерва в шейном отделе позвоночника может нарушиться работа вестибулярного аппарата.
Определить по жалобам пациента защемление нерва в пояснично-крестцовом отделе возможно не всегда.
Признаки патологии:
- ограничение активных движений туловища в поясничном отделе;
- боли, появляющиеся при нахождении в вертикальном положении;
- резкие стреляющие болезненные ощущения, которые возникают при неосторожных движениях, причем в разных плоскостях;
- чувствительность кожи в области поясницы увеличивается, прикосновения к ней болезненны;
- слабость в нижних конечностях;
- расстройства мочеиспускания;
- боли при дефекации и склонность к запорам.
Характер боли может быть постоянный или временный, выраженность различной степени.
Иногда проявление болезненности можно связать с определенными факторами: перегрузкой, переохлаждением, но в некоторых случаях она появляется беспричинно.
Больной старается принять такое положение, при котором болезненность беспокоит меньше – возникают кифоз, сколиоз и лордоз – антологическая установка против боли.
Эти состояния являются осложнениями остеохондроза. Кифоз – изгибание позвоночника назад, сколиоз – в правую или левую сторону, лордоз – изгибание вперед.
Причины защемления нерва в пояснице делятся на первичные и вторичные.
К первичным относятся врожденные аномалии позвоночника.
Ко вторичным причисляют следующие причины:
- травматизация;
- переохлаждение;
- чрезмерные физические нагрузки;
- пониженная или повышенная двигательная активность;
- стрессовые факторы;
- интоксикации;
- внедрение болезнетворной флоры;
- нарушение в работе обменной системы – например, аденома гипофиза, сахарный диабет;
- опухоль.
Наиболее часто защемление нервов в области поясницы вызывает остеохондроз поясничного отдела, в том числе и ущемление одного из самых крупных нервов человеческого организма, седалищного.
Чаще всего нарушение работы нервных волокон вызывает появление грыжи. Остеохондроз провоцирует возникновение хрупкости фиброзного кольца, при его разрывах выпячивается студенистое ядро. Грыжа диска или протрузия давят на корешок, вследствие чего происходит ущемление нерва в пояснице.
Боли в пояснице являются симптомами ишиаса – воспаления седалищного нерва – или пояснично-крестцового радикулита. Пациенту приходится занимать вынужденное положение тела, боли могут отдаваться в низ живота, промежность, бедро, голень и даже пятку.
Может быть и такое, что болезненные ощущения вызваны не защемлением нервов, а проявлением иных заболеваний. Симптомы защемления поясничного нерва во многом напоминают воспалительные процессы в органах малого таза.
Вне зависимости от факторов, которые спровоцировали защемление, лечение проводится по определенной схеме.
- В остром периоде заболевания больному рекомендован постельный режим.
- Позвоночнику необходимо обеспечить максимальную разгрузку – для этого иногда необходимо подложить валик под шею и под колени, лечь на ровную поверхность, надеть фиксирующий пояс или корсет.
- Медикаментозные препараты, купирующие обострение – это в большинстве случаев нестероидные противовоспалительные средства перорального применения.
- Если болезненность острая, могут потребоваться инъекции анальгетиков – наркотических или ненаркотических. В некоторых случаях делают блокаду.
- Целесообразно применение медикаментозных препаратов местного действия – гелей и мазей. Составляющие этих лекарств имеют обезболивающие, согревающие и противовоспалительные свойства.
- Подключают витаминотерапию – эффективно снимают воспаление инъекции витаминов группы В, при состоянии средней тяжести рекомендован пероральный прием витаминных средств.
- Помогает избавиться от приступов боли и восстановить общее состояние физиотерапевтическое лечение. Его основная задача – повышение микроциркуляции сосудов и лимфатических протоков в пораженной зоне.
Наиболее часто используются следующие процедуры:
- фонофорез и электрофорез с лекарственными средствами;
- ультрафиолетовое облучение;
- УВЧ;
- магнитотерапия;
- радоновые ванны.
После устранения болезненных ощущений в терапию вводятся массажные процедуры и лечебная гимнастика.
Цель этих терапевтических мероприятий – растяжение мышечных волокон, укрепление мускулатуры, снятие мышечного спазма, улучшение метаболического процесса.
- Физиологическое движение мышц и восстановление подвижности позвонков помогает восстановить мануальная терапия.
- Народные методы лечения направлены на устранение боли и снятие воспаления. В большинстве случаев средства, приготовленные по рецептам народной медицины – это прогревающие растирки и компрессы. Для растирок используются настойки на спирту с прополисом, лекарственными травами, компрессы из травяного сырья, медовые лепешки, скипидар, мази со змеиным или пчелиным ядом и подобные средства.
- После снятия обострений рекомендованы согревающие процедуры в бане и сауны, грязелечение, гирудотерапия.
- При неэффективности медикаментозного лечения и тяжелых патологиях позвоночника, консервативная терапия сменяется оперативной.
- Один из наиболее часто применяемых методов – декомпрессия. При операции поврежденный нерв освобождается от образований, оказывающих на него давление. Иссекаются опухоли, удаляются остеофиты и грыжевые выпячивания.
- После выполнения эндоскопических операций реабилитационный период занимает до 2 месяцев; при полостных – около полугода.
Чтобы операция не понадобилась, необходимо вовремя принимать профилактические меры, если уже в анамнезе имеются сведения о защемлении нерва.
- Всегда нужно одеваться по погоде, стараться избегать сквозняков.
- Если предстоят физические нагрузки, заранее нужно размяться.
- Не провоцировать ситуации, в которых проблемный участок может быть травмирован повторно.
- Если обострение болезни все-таки произошло, сразу же необходимо начинать противовоспалительную терапию: пить нестероидные препараты и растереть проблемные места местными средствами. Когда в течение 3 суток облегчения не наступает, необходимо обратиться к официальной медицине.
Самостоятельно снять острый болезненный синдром можно применением согревающих компрессов или растирок, но все же лучше обратиться к врачу. Симптомы ущемления нерва можно принять за признаки иных заболеваний.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
