Задняя продольная связка позвоночника
Оглавление темы “Соединения между позвонками”:
- Соединения между позвонками
- Соединение позвоночного столба с черепом
- Позвоночный столб как целое
Анатомия: Соединения между позвонками
Соединения позвонков у человека отражают пройденный ими в процессе филогенеза путь. Вначале эти соединения были непрерывными – синартрозами, которые соответственно 3 стадиям развития скелета вообще стали носить характер сначала синдесмозов, затем наряду с синдесмозами возникли синхондрозы и, наконец, синостозы (в крестцовом отделе).
По мере выхода на сушу и совершенствования способов передвижения между позвонками развились и прерывные соединения – диартрозы. У антропоидов в связи с тенденцией к прямохождению и необходимостью большей устойчивости суставы между телами позвонков стали снова переходить в непрерывные соединения – синхондрозы или симфизы.
В результате такого развития в позвоночном столбе человека оказались все виды соединений: синдесмозы (связки между поперечными и остистыми отростками), синэластозы (связки между дугами), синхондрозы (между телами ряда позвонков), синостозы (между крестцовыми позвонками), симфизы (между телами ряда позвонков) и диартрозы (между суставными отростками).
Все эти соединения построены сегментарно, соответственно метамерному развитию позвоночного столба. Поскольку отдельные позвонки образовали единый позвоночный столб, возникли продольные связки, протянувшиеся вдоль всего позвоночного столба и укрепляющие его как единое образование. В итоге все соединения позвонков можно разделить соответственно двум основным частям позвонка на соединения между телами и соединения между дугами их.
Соединения тел позвонков
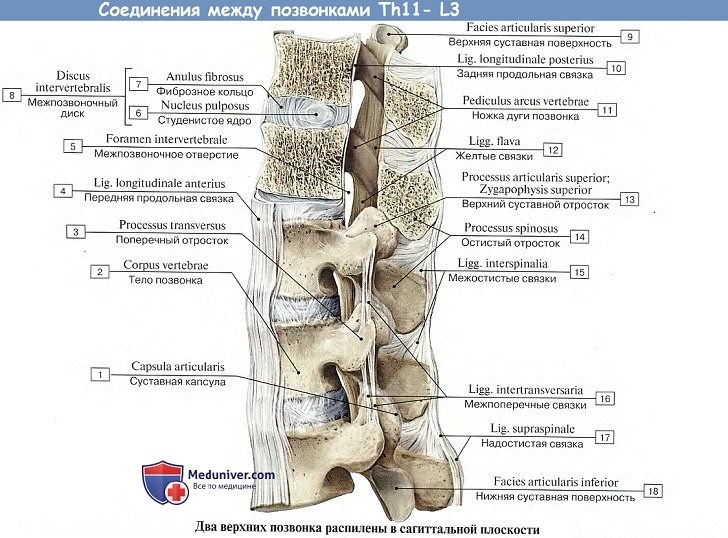
Тела позвонков, образующие собой собственно столб, являющийся опорой туловища, соединяются между собой (а также и с крестцом) при посредстве симфизов, называемых межпозвоночными дисками, disci intervertebrales.
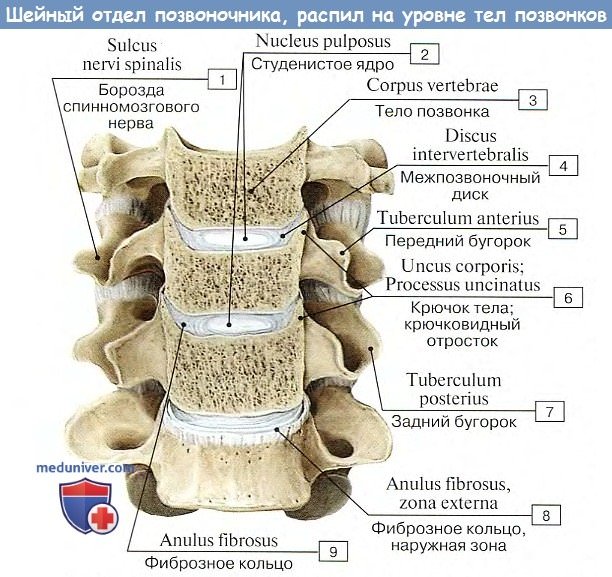
Каждый такой диск представляет волокнисто-хрящевую пластинку, периферические части которой состоят из концентрических слоев соединительнотканных волокон.
Эти волокна образуют на периферии пластинки чрезвычайно крепкое фиброзное кольцо, annulus fibrosus, в середине же пластинки заложено студенистое ядро, nucleus pulposus, состоящее из мягкого волокнистого хряща (остаток спинной струны). Ядро это сильно сдавлено и постоянно стремится расшириться (на распиле диска оно сильно выпячивается над плоскостью распила); поэтому оно пружинит и амортизирует толчки, как буфер.
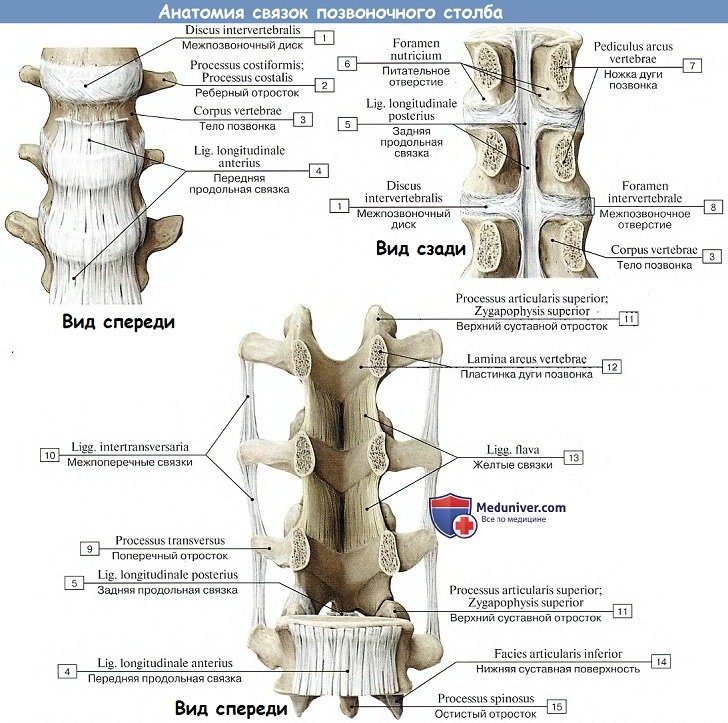
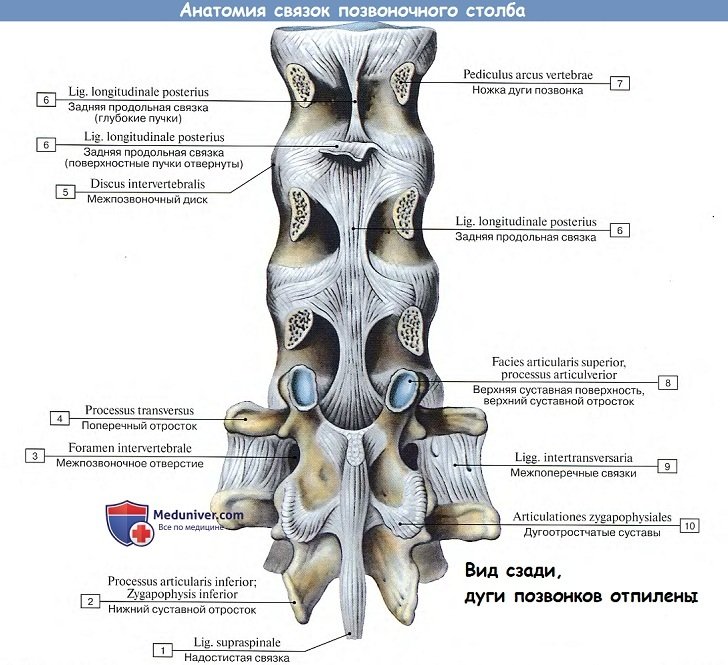
Колонна тел позвонков, соединенных между собой межпозвоночными дисками, скрепляется двумя продольными связками, идущими спереди и сзади по средней линии. Передняя продольная связка, lig. longitudinale anterius, протягивается по передней поверхности тел позвонков и дисков от бугорка передней дуги атланта до верхней части тазовой поверхности крестца, где она теряется в надкостнице.
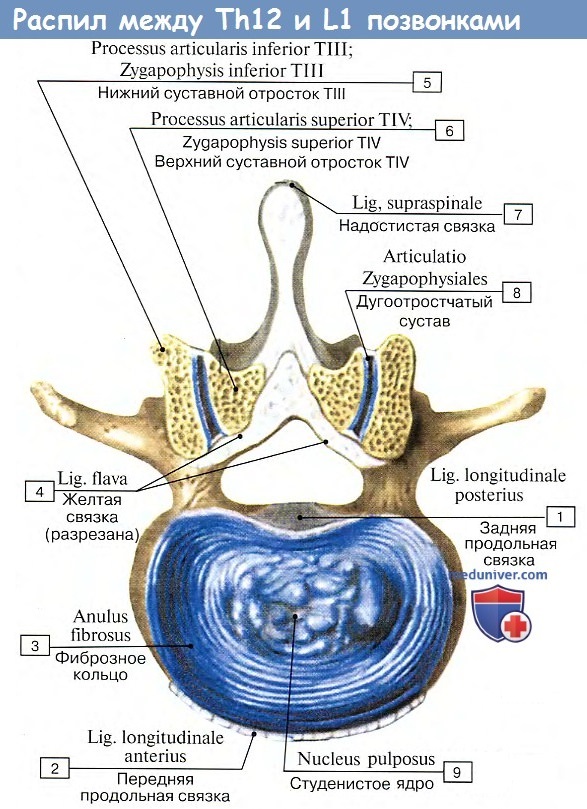
Связка эта препятствует чрезмерному разгибанию позвоночного столба кзади. Задняя продольная связка, lig. longitudinale posterius, тянется от II шейного позвонка вниз вдоль задней поверхности тел позвонков внутри позвоночного канала до верхнего конца canalis sacralis. Эта связка препятствует сгибанию, являясь функциональным антагонистом передней продольной связки (рис. 21).
Дополнительно: Анатомия межпозвоночного диска на рисунке

Соединения дуг позвонков
Дуги соединяются между собой при помощи суставов и связок, расположенных как между самими дугами, так и между их отростками.
1. Связки между дугами позвонков состоят из эластических волокон, имеющих желтый цвет, и потому называются желтыми связками, ligg. flava. В силу своей эластичности они стремятся сблизить дуги и вместе с упругостью межпозвоночных дисков содействуют выпрямлению позвоночного столба и прямохождению.
2. Связки между остистыми отростками, межостистые, ligg. interspinalia. Непосредственное продолжение межостистых связок кзади образует кругловатый тяж, котрый тянется по верхушкам остистых отростков в виде длинной надостистой связки, lig. supraspinale.
В шейной части позвоночного столба межостистые связки значительно выходят за верхушки остистых отростков и образуют сагиттально расположенную выйную связку, lig. nuchae. Выйная связка более выражена у четвероногих, способствует поддержанию головы. У человека в связи с его прямохождением она развита слабее; вместе с межостистыми и надостистой связками она тормозит чрезмерное сгибание позвоночного столба и головы.
3. Связки между поперечными отростками, межпоперечные, ligg. intertranvsversaria, ограничивают боковые движения позвоночного столба в противоположную сторону.
4. Соединения между суставными отростками – дугоотростчатые суставы, articulationes zygapophysiales, плоские, малоподвижные, комбинированные.
Соединения между крестцом и копчиком
Они аналогичны вышеописанным соединениям между позвонками, но вследствие рудиментарного состояния копчиковых позвонков выражены слабее. Соединение тела V крестцового позвонка с копчиком происходит посредством крестцово – копчикового сустава, articulatio sacrococcygea, что позволяет копчику отклоняться назад при акте родов. Это соединение со всех сторон укреплено связками: ligg. sacrococcygeae ventrale, dorsale profundum, dorsale superficiale et laterale.
Дугоотростчатые суставы получают питание от ветвей a. vertebralis (в шейном отделе), от аа. intercostales post, (в грудном отделе), от аа. lumbales (в поясничном отделе) и от a. sacralis lateralis (в крестцовом отделе). Отток венозной крови происходит в plexus venosi vertebrates и далее в v. vertebralis (в шейном отделе), в vv. intercostales posteriores (в грудном), в vv. lumbales (в поясничном) HBV. illaca interna (в крестцовом). Отток лимфы совершается в nodi lymphatici occipitales, retroauriculares, cervicales profundi (в шейном отделе), в nodi intercostales (в грудном), в nodi lumbales (в поясничном) и в nodi sacrales (в крестцовом). Иннервация – от задних ветвей соответственных по уровню спинномозговых нервов.
Учебное видео анатомии соединений позвонков между собой и с ребрами

Учебное видео анатомии суставов, связок позвонков (соединения позвоночника)
– Также рекомендуем “Соединение позвоночного столба с черепом”
Источник
Оссификация задней продольной связки позвоночника (ОЗПС, OPLL) – причины, классификация, клиника, диагностикаОссификация задней продольной связки позвоночника (ОЗПС или OPLL) может проявиться как миелопатия, радикулопатия или миелорадикулопатия. Кальцификация и утолщение задней продольной связки (ЗПС) при этом заболевании приводит к уменьшению просвета позвоночного канала и, как следствие, может вызвать компрессию невральных компонентов. После первого сообщения в 1838 году ОЗПС была выделена в самостоятельную нозологическую единицу только в 1960 году. Последние достижения в техническом развитии лучевой визуализации, в частности КТ и МРТ, значительно упростили диагностику этого заболевания. За последние двадцать лет было разработано несколько хирургических способов лечения. В статьях на сайте будут описаны патогенез болезни, особенности хирургического лечения и исходы. а) Частота встречаемости оссификации задней продольной связки позвоночника (ОЗПС). Наиболее часто, с частотой 1,9-4,3%, это заболевание встречается у представителей азиатской расы. В других этнических группах этот процент ниже. Например среди североамериканцев это показатель составляет 0,01-1,7%. Несмотря на низкую встречаемость, среди страдающих миелопатией шейного отдела оссификация задней продольной связки позвоночника (ОЗПС) выявляется в 20-25% случаев в США и 27% случаев в Японии. ОЗПП в два раза чаще встречается у мужчин старше 50 лет. Типичная локализация оссификации задней продольной связки позвоночника (ОЗПС) – шейный отдел позвоночника (70-95%); оставшаяся доля распределена между грудным и поясничным отделом, при этом сегменты С4-С6, Т4-Т7 и L1-L2 страдают чаще всего. б) Патофизиология. Хотя точные причины оссификации задней продольной связки позвоночника (ОЗПС) остаются невыясненными, очевидно, что основную роль в развитии этого заболевания играет наследственная предрасположенность. Изучение этой закономерности привело к тому, что в 25% случаев была показана родственная связь первой степени между заболевшими. Недавно в работах проведенных in vivo и in vitro был определен ген, отвечающий за передачу предрасположенности к этому состоянию. Это подтверждает мнение о том, что оссификация задней продольной связки позвоночника (ОЗПС) возможно имеет многофакторную природу наследования. Обнаружена также клиническая взаимосвязь между ОЗПС и другими расстройствами – распространенным идиопатическим гиперостозом, анкилозирующим спондилитом, ожирением, диабетом, акромегалией и гиперпатиреоидизмом. Несмотря на то, что оссификация задней продольной связки позвоночника (ОЗПС) имеет мультифакторную природу, несколько генов недавно были обозначены как ключевые звенья патогенеза этого заболевания. Один из них – COL11А2. Он кодирует а-2 цепь коллагена XI типа. Многие авторы также указывают на четкую взаимосвязь между полиморфизмом мононуклеотидов и склонностью к развитию ОЗПС. Фактор роста опухоли β (ФРО β) тоже имеет взаимосвязь с ОЗПС, так как известна его роль в регуляции размножения мезенхимальных клеток. Некоторыми учеными показана связь между оссификацией задней продольной связки позвоночника (ОЗПС) и специфическим полиморфизмом, как с помощью рентгенографии, так и по клиническим данным. Другим потенциальным тригером считается нуклеотидпирофосфатаза (известная, как ингибитор кальцификации), с помощью которой было показано развитие спонтанной ОЗПС у лабораторных мышей. И хотя хирургическая тактика продолжает играть ведущую роль в лечении, углубление знаний о генетической связи с ОЗПС позволяет надеяться на то, что в конечном счете лечение на уровне гена может оказаться профилактическим. В классификации Hirabayashi выделяют четыре типа оссификации задней продольной связки позвоночника (ОЗПС): 1) полисегментарный – с утолщением, распространяющимся на несколько сегментов, 2) сегментарный – оссификация только за телом позвонка, 3) смешанный – комбинация двух, выше описанных типов, 4) локальный – представляет собой стеноз позвоночного канала (утолщение по окружности). В Японии процентное соотношение этих типов составило 39%, 27%, 29%, и 7,5% соответственно. в) Клиника оссификации задней продольной связки позвоночника (ОЗПС). Хотя представленные варианты во многом зависели от уровня и степени поражения, миелопатия, радикулопатия и боль в шее наиболее частые симптомы ОЗПС. Эпштейн, анализируя данные, полученные при обследовании 120 человек (из которых 51 были ее собственными пациентами), доложила, что 84% страдали миелопатией, которая была вызвана тяжелой неврологической дисфункцией Ranawat За и 36 степени. Радикулопатия с нарушением чувствительности наблюдалась в 47% случаев, а боль в шее в 43%. Эти симптомы присутствовали в среднем 13,3 месяца во время обследования. Большинство пациентов с оссификацией задней продольной связки позвоночника (ОЗПС) (70-85%) отмечали постепенное начало симптоматики. Другие (15-30%) обратились с резко развившимся неврологическим дефицитом, зачастую после незначительной травмы шеи. В исследованиях Matsanuga 207 пациентов с миелопатией было показано, что 37% из них отмечали ухудшение в течение последующих 10 лет, а у 170 пациентов, изначально не имеющих миелопатии, только в 16% она развилась за тот же срок. В некоторых сообщениях прослеживается обратная корреляция между продолжительностью заболевания и восстановлением. г) Рентгенологическая картина. До появления КТ диагноз оссификации задней продольной связки позвоночника (ОЗПС) основывался на данных рентгенографии позвоночника в боковой проекции. Этот вид исследования остается важнейшим в определении стабильности у пациентов с ОЗПС и нестабильностью более чем 3,5 мм подвывиха, 20° угловой деформации или разницей в 2 мм между остистыми отростками. КТ с реконструкцией в сагиттальной плоскости представляет собой эффективный инструмент дифференциальной диагностики оссификации задней продольной связки позвоночника (ОЗПС). С помощью КТ также можно определить диаметр позвоночного канала и поперечный размер спинного мозга, то есть факторы, определяющие показания к операции. КТ в предоперационном периоде позволяет понять объем внедрения ОЗПС в твердую оболочку спинного мозга или ее перфорации и классифицировать пациентов по объему утечки ликвора в послеоперационном периоде. В дополнение к КТ миелография позволяет более детально обследовать уровень сдавления невральных компонентов. Выполнние МРТ необходимо у пациентов с ОЗПС для оценки продолжительности компрессии и выявления отека спинного мозга, который хорошо определяется в Т2-режиме и имеет непосредственную связь с исходом заболевания. Уплотненная связка обычно визуализируется как площадка с сигналом низкой интенсивности, как в режиме Т1, так и Т2. МРТ в положении флексии и экстензии позволяет определить изменения в просвете позвоночного канала и выявить признаки компрессии спинного мозга.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 – Также рекомендуем “Техника операции при оссификации задней продольной связки позвоночника (ОЗПС, OPLL)” Оглавление темы “Оссификация задней продольной связки позвоночника (ОЗПС, OPLL).”:
|
Источник
Связки позвоночника – очень важная дублирующая система, соединяющая отдельные сегменты позвоночника. Они, наряду с соединениями костей и мышцами, контролируют движения позвоночника и при необходимости ограничивают их. Наиболее важными являются желтые, межостистые и надостистые связки, формирующие задний связочный аппарат. Они создают цепь усиленных фиброзных тяжей, соединяющих костные структуры заднего комплекса позвоночника и укрепляющих капсульные связки. Вся система приходит в действие, когда мы пытаемся что-то поднять.
Желтая связка – это толстая короткая связка, покрывающая переднюю часть дугоотростчатых суставов каждого сегмента. Ее гладкая поверхность выстилает заднюю часть спинномозгового канала, внутри которого находятся нежные нервные ткани.
В здоровой желтой связке гораздо больше мышечной ткани (80% эластина), чем фиброзной (20% коллагена), то есть это весьма «мускулистая» связка. Спереди дугоотростчатые суставы покрыты желтой связкой, а сзади – многораздельной мышцей. Эти «мышцы» обеспечивают движение сегмента вперед и контролируют его. Они также защищают от растяжения дугоотростчатые суставы – именно те структуры позвоночника, которые чаще всего выходят из строя. Связки, как часовые, стоят спереди и сзади, решая, насколько можно дать суставам раздвинуться, чтобы спина согнулась.
Обе эти связки одинаково важны для сгибания: через суставы они сдавливают пространство между позвонками сзади, сжимая диск. Это подготавливает диск к напряжению и таким образом предотвращает нежелательное виляние сегмента при движении позвоночника. Это очень важная функция. В главе 4 я расскажу вам, какие здесь бывают сбои. Если спина начинает сгибаться еще до того, как многораздельная мышца выработала достаточную сдерживающую силу, – так бывает, если мы наклоняемся с расслабленными мышцами живота и прямой (не округленной) спиной, – позвонок может выскочить из сустава.
Функции межостистой и надостистой связок не столь существенны. Их роль – создавать прочное связочное крепление вдоль заднего комплекса позвоночника, когда нижняя его часть согнута. Именно поэтому важно уметь правильно поднимать тяжести. Межостистая связка находится между остистыми отростками позвонков, а ее волокна расположены так, что не дают позвонкам разойтись. Надостистая связка проходит по верхушкам остистых отростков и не позволяет им выворачиваться наружу. Между позвонками от L5 до S1 надостистой связки нет, возможно, потому, что ее функции выполняет мощная подвздошно-поясничная связка.
Подвздошно-поясничная связка обеспечивает крепление для основания позвоночника. Это широкая и довольно толстая фиброзная лента в форме звезды, проходящая от внутренней части каждой половины таза вверх к самым нижним позвонкам, прикрепляясь к двум огромным поперечным отросткам, которые изгибаются навстречу ей, как бивни слона.
Стоит отметить, что поперечные отростки позвонка L5 имеют пирамидальную форму с широким основанием; к ним крепятся два мощных тяжа подвздошно-поясничной связки, усиливая таким образом соединение основания позвоночника с крестцом. Хотя это очень удобно для крепления связки, такое основание немного перекрывает диаметр межпозвоночных отверстий – двух небольших прорезей под поперечными отростками каждого сегмента, через которые проходят нервные корешки. Если вспомнить, что корешки позвонка L5 – самые толстые, то легко понять, почему они так подвержены воспалительным и патологическим процессам, поражающим передний либо задний комплекс позвоночника (а иногда и оба) на пояснично-крестцовом уровне.
Длинный позвоночный столб, состоящий из тел позвонков, напоминающих катушки для ниток, спереди и сзади усилен двумя похожими на ремни связками – передней и задней продольными связками. Передняя продольная связка – самая мощная в нашей спине; соединяя передние поверхности тел позвонков, она не дает позвоночнику слишком сильно прогибаться. Она также не позволяет нижнему отделу позвоночника чрезмерно изгибаться вперед в лордозе, когда мы поднимаем тяжести.
Задняя продольная связка проходит по задним отделам тел позвонков, соединяя задние поверхности межпозвоночных дисков благодаря перекрестному переплетению волокон, усиливающему их задние стенки. Нужно заметить, что она может быть поражена в случае грыжи межпозвоночною диска. Эта связка, в отличие от остальных, хорошо иннервирована и чрезвычайно чувствительна к растягиванию выдавливающимся веществом межпозвоночного диска.
Источник
Связки позвоночного столба, ligg. columnae vertebralis, можно подразделить на длинные и короткие .

К группе длинных связок позвоночного столба относятся следующие:
1. Передняя продольная связка, lig. longitudinale anterius , проходит вдоль передней поверхности и отчасти вдоль боковых поверхностей тел позвонков на протяжении от переднего бугорка атланта до крестца, где она теряется в надкостнице I и II крестцовых позвонков.

Передняя продольная связка в нижних отделах позвоночного столба значительно шире и крепче. Она рыхло соединяется с телами позвонков и плотно – с межпозвоночными дисками, так как вплетена в покрывающую их надхрящницу (перихондрий), perichondrium; no бокам позвонков она продолжается в их надкостницу. Глубокие слои пучков этой связки несколько короче поверхностных, в силу чего они соединяют между собой прилежащие позвонки, а поверхностные, более длинные пучки залегают на протяжении 4 позвонков. Передняя продольная связка ограничивает чрезмерное разгибание позвоночного столба.
2. Задняя продольная связка, lig, longitudinale posterius, располагается на задней поверхности тел позвонков в позвоночном канале. Она берет свое начало на задней поверхности осевого позвонка, а на уровне двух верхних шейных позвонков продолжается в покровную мембрану, тетbrапа tectoria. Книзу связка достигает начального отдела крестцового канала. Задняя продольная связка в противоположность передней в верхнем отделе позвоночного столба более широкая, чем в нижнем. Она прочно сращена с межпозвоночными дисками, на уровне которых она несколько шире, чем на уровне тел позвонков. С телами позвонков она соединяется рыхло, причем в прослойке соединительной ткани между связкой и телом позвонка залегает венозное сплетение. Поверхностные пучки этой связки, как и передней продольной связки, длиннее глубоких.
Группа коротких связок позвоночного столба представляет собой синдесмоз.
К ним относятся следующие связки:

1. Желтые связки, ligg. flava, выполняют промежутки между дугами позвонков от осевого позвонка до крестца. Они направляются от внутренней поверхности и нижнего края дуги вышележащего позвонка к наружной поверхности и верхнему краю дуги нижележащего позвонка и своими передними краями ограничивают сзади межпозвоночные отверстия.
Желтые связки состоят из вертикально идущих эластических пучков, придающих им желтый цвет. Они достигают наибольшего развития в поясничном отделе. Желтые связки очень упруги и эластичны, поэтому при разгибании туловища они укорачиваются и действуют подобно мышцам, обусловливая удержание туловища в состоянии разгибания и уменьшая при этом напряжение мышц. При сгибании связки растягиваются и тем самым также уменьшают напряжение выпрямителя туловища (см. “Мышцы спины»). Желтые связки отсутствуют между дугами атланта и осевого позвонка. Здесь натянута покровная мембрана, которая своим передним краем ограничивает сзади межпозвоночное отверстие, через которое выходит второй шейный нерв.

2. Межостистые связки, ligg. interspinalia, – тонкие пластинки, выполняющие промежутки между остистыми отростками двух соседних позвонков. Они достигают наибольшей мощности в поясничном отделе позвоночного столба и наименее развиты между шейными позвонками. Спереди соединены с желтыми связками, а сзади, у верхушки остистого отростка, сливаются с надостистой связкой.
3. Надостистая связка, tig.supraspinale, представляет собой непрерывный тяж, идущий по верхушкам остистых отростков позвонков в поясничном и грудном отделах. Внизу она теряется на остистых отростках крестцовых позвонков, вверху на уровне выступающего позвонка (CVII) переходит в рудиментарную выйную связку.
4. Выйная связка. lig. nuchae, – топкая пластинка, состоящая из эластических и соединительнотканных пучков. Она направляется от остистого отростка выступающего позвонка (CVII) вдоль остистых отростков шейных позвонков вверх и, несколько расширяясь, прикрепляется к наружному затылочному гребню и наружному затылочному выступу; имеет форму треугольника.
5. Межпоперечные связки, Iigg. intertransversaria, представляют собой тонкие пучки, слабо выраженные в шейном и отчасти грудном отделах и более развитые в поясничном отделе. Это парные связки, соединяющие верхушки поперечных отростков соседних позвонков, ограничивают боковые движения позвоночника в противоположную сторону. В шейном отделе они могут быть раздвоены или отсутствуют.
Вам интересно будет это прочесть:
- Межпозвоночный симфиз
- Дугоотростчатые суставы
- Пояснично-крестцовый сустав
- Крестцово-копчиковый сустав
Источник


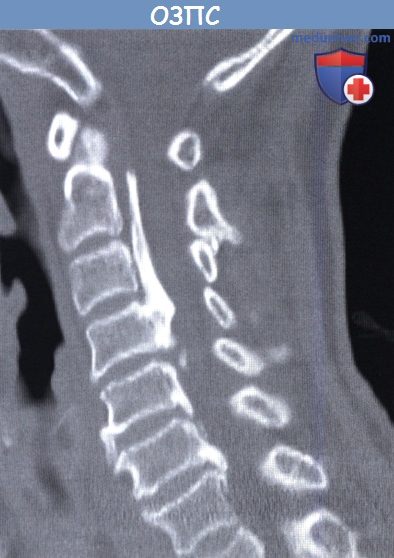 Оссификация задней продольной связки (ОЗПС, OPLL) шейного отдела позвоночника в сагиттальной плоскости.
Оссификация задней продольной связки (ОЗПС, OPLL) шейного отдела позвоночника в сагиттальной плоскости. 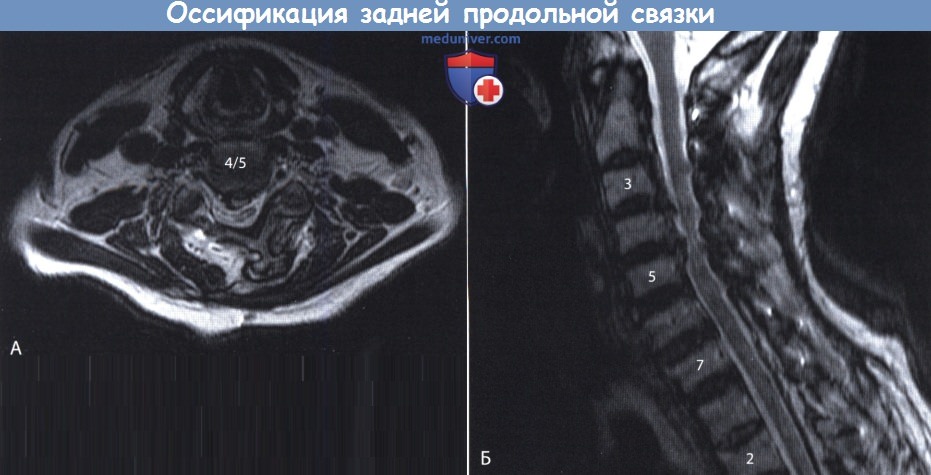 МРТ (режим Т2) в аксиальной (А) и сагиттальной (Б) плоскостях: оссификация задней продольной связки (ОЗПС, OPLL) шейного отдела позвоночника.
МРТ (режим Т2) в аксиальной (А) и сагиттальной (Б) плоскостях: оссификация задней продольной связки (ОЗПС, OPLL) шейного отдела позвоночника.