Заболевание позвоночника шерман мау
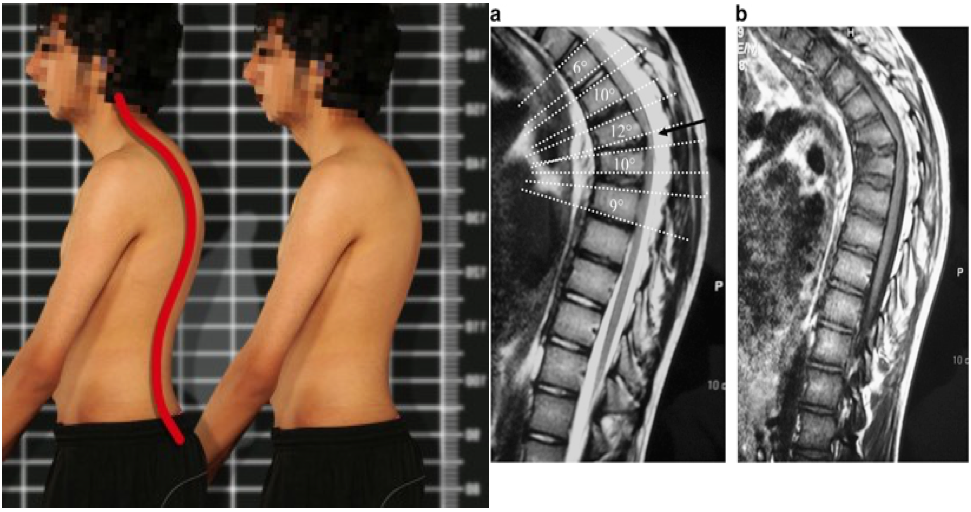
Болезнь Шейермана-Мау – это заболевание, при котором наблюдается прогрессирующее кифотическое искривление позвоночного столба. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника – сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
Общие сведения
Болезнь Шейермана-Мау (юношеский кифоз) – прогрессирующее усиление грудного кифоза. У 30% больных сочетается со сколиозом. Первые проявления возникают у подростков, на этапе наиболее активного роста ребенка. Достаточно распространенная патология, выявляется у 1% детей старше 8-12 лет, одинаково часто поражает девочек и мальчиков. В тяжелых случаях искривление позвоночника может становиться причиной развития неврологических осложнений, затруднять работу легких и сердца.
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Патанатомия
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной – назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Классификация
В травматологии и ортопедии различают следующие стадии болезни Шейермана-Мау:
- Латентный. Страдают дети в возрасте 8-14 лет. Симптоматика стертая. В покое болевой синдром отсутствует или слабо выражен. Возможны неприятные ощущения или неинтенсивные боли в спине после нагрузки. Преобладает постепенно прогрессирующая деформация позвоночника. При осмотре выявляется увеличение угла грудного кифоза либо плоская спина с чрезмерно выраженным поясничным лордозом. Возможно небольшое ограничение подвижности – наклоняясь вперед, пациент не может дотянуться вытянутыми руками до стоп. Избыточный кифоз не исчезает даже при попытке максимально разогнуть спину.
- Ранний. Наблюдается у пациентов 15-20 лет. Беспокоят периодические или постоянные боли в нижнегрудном или поясничном отделе позвоночника. Иногда формируются грыжи диска. В отдельных случаях может возникать компрессия спинного мозга.
- Поздний. Выявляется у больных старше 20 лет. Развивается остеохондроз, грыжи, деформирующий спондилез, спондилоартроз и оссифицирующий лигаментоз. Дистрофическое поражение позвоночника часто становится причиной сдавления нервных корешков, вследствие чего может нарушаться чувствительность и движения в конечностях.
С учетом уровня поражения различают:
- Грудную форму. Выявляется поражение нижних и средних грудных позвонков.
- Пояснично-грудную форму. Поражаются верхние поясничные и нижние грудные позвонки.
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Со временем деформация позвоночника становится все более заметной. Возникает выраженная сутулость, в тяжелых случаях образуется горб. Интенсивность болевого синдрома возрастает, ребенок отмечает постоянную тяжесть и быструю утомляемость спины при нагрузках. Боли усиливаются под вечер и при поднятии тяжестей. При значительном искривлении позвоночника возможно нарушение функций легких и сердца. В отдельных случаях возникает подострое или острое сдавление спинного мозга, сопровождающееся парестезиями, нарушениями чувствительности и движений конечностей.
Диагностика
Врач опрашивает пациента с подозрением на болезнь Шейермана-Мау, выясняя жалобы, историю развития патологии и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение болезни Шейермана-Мау
Лечением занимаются врачи-ортопеды и вертебрологи. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем – через день. Выполнение комплекса упражнений занимает от 40 мин. до 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину и т. д.), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Хороший результат обеспечивает профессиональный массаж. Он улучшает кровообращение в мышцах спины, активизирует обмен веществ в мышечной ткани и делает мышцы более пластичными. Пациентам с кифозом ежегодно рекомендуется проходить не менее 2 курсов массажа продолжительностью в 8-10 сеансов. Схожий лечебный эффект наблюдается и у лечебных грязей. Курсы грязелечения также проводят 2 раза в год, один курс состоит из 15-20 процедур.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях – при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
Источник
Болезнь Шейермана-Мау (юношеский кифоз) — это наследственная остеохондропатия, основным клиническим проявлением которой является патологическое искривление позвоночника по типу кифоза.
Наиболее часто поражаются VII—X грудные позвонки, хотя возможны и другие локализации[3].
Эпидемиология[править | править код]
Болезнь Шейермана-Мау встречается наиболее часто среди всех остеохондропатий. Дети составляют 37% от всех случаев заболевания. Разгар болезни часто связан с пубертатным возрастом, поэтому возникает в возрасте 11 — 17 лет, хотя нередко отмечается и у 5 — 6-летних детей, чаще страдают мальчики. Заболевание передаётся по наследству с доминантным типом наследования.
Патогенез[править | править код]
В основе патогенеза заболевания лежит асептический некроз кольцевых апофизов тела позвонка. С развитием некроза подавляется рост вентральных отделов тел позвонков и развивается кифоз. Наиболее часто поражаются VII—X грудные позвонки, хотя возможны и другие локализации. Асептическому некрозу подвергаются обычно 3—4 позвонка[4].
Клиническая картина[править | править код]
Заболевание чаще всего дебютирует в пубертатный период, чаще страдают мальчики. Обычно родители замечают, что их ребенок, будучи раньше прямым и подтянутым, все больше начинает сутулиться. Пациенты могут предъявлять жалобы на боль и утомляемость в спине, к концу школьных занятий подросток начинает отмечать чувство усталости в мышцах спины.
При осмотре отмечается наличие равномерной кифотической деформации грудного отдела позвоночника, иногда она приобретает вид достаточно выраженного горба. В поясничном отделе формируется компенсаторный избыточный лордоз. Подвижность суставов не ограничена, однако значительное натяжение сухожилий задней группы мышц бедра зачастую не позволяет пациенту поднять вверх выпрямленную ногу[3].
Осложнения:
- спастические парезы нижних конечностей
- сердечно-легочные нарушения (при тяжелых деформациях грудной клетки).
Диагностика[править | править код]
Основными методами диагностики являются:
- КТ
- МРТ
- Денситометрия
- Сцинтиграфия.
Лечение[править | править код]
Лечение делится на консервативное и хирургическое.
Консервативное лечение:
- физиотерапии;
- массаж;
- лечебная физкультура (направленная на укрепление мышц спины)
Возможно применение лекарственных препаратов. Применяют хондропротекторы, витаминопрепараты, анальгетики и миорелаксанты.
Хирургическое лечение применяется при ригидных деформациями величиной более 60°. Таким больным требуется хирургическая коррекция и спондилодез с использованием систем на основе стержней и крючков (модифицированные фиксаторы Херрингтона или Котрель-Дюбуссе).
При кифотической деформации более 75°заднему спондилодезу должен предшествовать передний релиз и спондилодез позвоночника[4].
Примечания[править | править код]
- ↑ база данных Disease ontology (англ.) — 2016.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Г.М.КАВАЛЕРСКИЙ, А.В. ГАРКАВИ. ТРАВМАТОЛОГИЯ
И ОРТОПЕДИЯ. — 3. — Академия, 2013. — С. 526-531. — 640 с. — ISBN 978-5-7695-9577-6. - ↑ 1 2 Луи Соломан, Дэвид Уорик, Селвадураи Ньягам. Ортопедия и травматология по Эпли. Часть 2. — Издательство Панфилова, 2015. — 368 с. — ISBN 978-5-91839-052-8.
Источник
Подростковый возраст — непростой этап в жизни человека. На этом этапе он может столкнуться с различными неприятными заболеваниями. Одно из этих заболеваний — болезнь Шейермана-Мау. Ей подвержены подростки обоих полов в возрасте от 10 до 16 лет. Патологией страдает один процент подростков. Эта болезнь может привести к кифозу и другим опасным ортопедическим недугам.
Что такое болезнь Шейермана-Мау?
При болезни Шейермана-Мау (или дорсальном юношеском кифозе, код по МКБ 10 М42) наблюдается искривление верхней части позвоночного столба, выпирание позвонков и заметная деформация спины. На ранних стадиях присутствует визуальный эффект округлой спины, так называемая сутулость. Этой проблемой часто страдают подростки, поэтому диагностика затруднена — достаточно сложно отличить настоящее заболевание от обычной неправильной, сгорбленной осанки.
Врач-ортопед, стаж работы 12 летВ отличие от сколиоза, кифоз чаще диагностируют у юношей, нежели у девушек. Это связано с разницей в темпах роста мужчин и женщин.
Лечение проводится консервативное, при отсутствии должной терапии позже возможна горбатость, которую можно исправить только хирургически. Заболевание возникает при неправильной осанке, плохой наследственности или перенесённых в детском возрасте тяжёлых болезней.
Дело в том, что грудной отдел позвоночного столба включает двенадцать позвонков. Эти позвонки соединены рёбрами и образуют переднюю стенку грудной клетки. В грудном сегменте обязательно присутствует небольшой естественный изгиб вперёд: обычно он составляет примерно 20-40 градусов. Если же наклон больше сорока градусов, это уже патология, которую необходимо как можно быстрее лечить. Чаще всего страдают 7-9 позвонки данного сегмента.
Симптомы и признаки
Как правило, самые первые признаки кифоза появляются именно в пубертатном возрасте. Диагноз ставится на основе рентгенографии. В основном диагностика проводится, если подросток начинает жаловаться на сильные боли в спине, или когда искривление становится заметным невооружённым глазом.
Среди симптоматики болезни Шейермана-Мау можно выделить основные аспекты. Вот они:
- боль в спине между лопаток,
- достаточно быстрая утомляемость, плохое самочувствие даже при небольших нагрузках,
- при долгом сидении на одном месте или стоянии появляется ощутимый дискомфорт.
При этом больной страдает ярко выраженной сутулостью, могут появиться проблемы с разгибанием спины. Это связано с тем, что позвоночник становится более ригидным, «,застывает»,, и ему уже сложно возвращаться в правильное положение. Кроме того деформация позвонков может ощутимо затруднять дыхание и работу сердца.
При появлении резкого болевого симптома у подростка необходимо как можно скорее обратиться к детскому ортопеду.

Причины
Среди причин заболевания можно назвать:
- наследственную предрасположенность,
- травмы позвоночника,
- перенесённые в детстве заболевания — рахит, туберкулёз, и другие,
- неправильную осанку, связанную с неудобным рабочим местом подростка или общей слабостью мышц спины.
Другими причинами являются перенапряжение позвоночника (непосильная нагрузка ведёт к нарушению биомеханики всего позвоночного столба и провоцирует опасную деформацию) и остеопатические процессы в позвонках, связанные с медленным уменьшением количества костной ткани.
Лечением данного заболевания занимаются специалисты:
- ортопеды,
- неврологи,
- рефлексотерапевты.
При появлении симптомов, о которых будет сказано ниже, стоит незамедлительно обратиться к одному из этих врачей.
Стадии заболевания
В болезни Шейермана-Мау насчитывается три стадии.
Латентная или ортопедическая
Протекает у подростка практически безболезненно, легко и незаметно. Обычно заболевание находится в такой стадии у детей от восьми до четырнадцати лет. На этой стадии заметно небольшое искривление позвоночника, а также боли при сильных физических нагрузках.
Ранняя и флоридная стадия
Наблюдается у юношей и девушек в 15-20 лет. Для неё характерны неврологические проявления, боли в области поясницы и грудины , частые или даже непрекращающиеся, болят даже мышцы живота — это следствие компрессии корешков спинного мозга. Более, чем в тридцати процентах случаев сочетается со сколиозом.
Поздняя и резидуальная стадия
Развивается после двадцати лет и характеризуется обширным поражением и частичной или полной утратой подвижности, остеохондрозом, спондилоартрозом, межпозвоночной грыжей, нарушением чувствительности некоторых нервов. Возможны внешние проявления (горб). На этой стадии, как правило, требуется хирургическое вмешательство.
Чем более ранней является стадия, тем легче вылечить заболевание без риска рецидива (возвращения недуга).
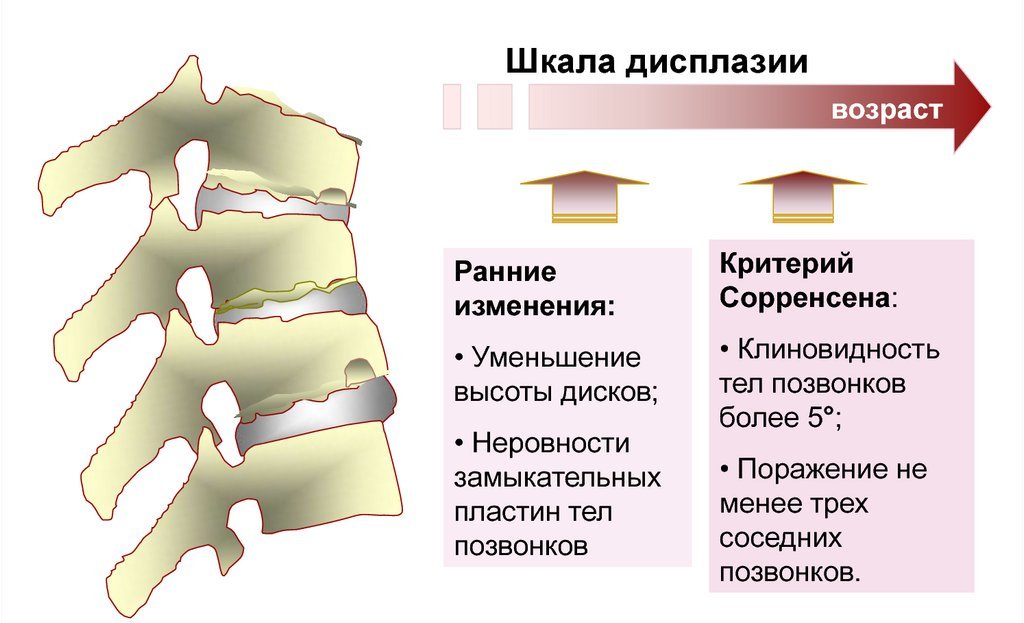
Диагностика
Диагностика заболевания производится сразу же, как появились первые жалобы на плохое самочувствие. Первичная диагностика включает в себя тщательный анализ информации о перенесённых юным пациентом болезней, а также о том, болели ли чем-то подобным его родственники.
Врач проводит физикальное обследование, то есть визуальный анализ состояния спины человека, а также пальпацию поражённых участков. Затем производится:
- МРТ (магнитно-резонансная томография),
- электронейромиография,
- рентген.
Врач-ортопед, стаж работы 12 летЭти исследования требуются специалисту для того, чтобы определить стадию заболевания, величину кифотической деформации и степень выраженности искривления грудных и поясничных позвонков.
Рентген пока что является одним из самых точных методов диагностики. Он позволяет определить наличие грыжи Шморля, одного из самых ярких признаков кифоза. Грыжи Шморля — это выпячивание хрящевой ткани диска позвонка, который упирается в близлежащий позвонок и также деформирует его. Рентген позволяет обнаружить клиновидную деформацию позвонков, а также угол отклонения позвоночника от правильной, то есть вертикальной оси.
Цель лечения заключается в том, чтобы предупредить дальнейшее поражение позвоночника и сохранить его максимальную функциональность.
Возможные последствия
Многие родители ошибочно полагают, что ортопедические болезни являются всего лишь возрастной проблемой, которую подросток перерастёт. Необходимо напомнить о последствиях заболевания, которые настигнут больного, если не оказать ему необходимой медицинской помощи.
Из-за того, что при болезни Шейермана-Мау плечи молодого человека опускаются и наклоняются вперёд, возможны следующие последствия:
- грудная клетка сужается,
- мышцы брюшного пресса становятся слабыми и дряблыми,
- позвонки в спине, напротив, растягиваются, и возможно появление горба.
Кроме того, возможно нарушение работы органов дыхания и кровоснабжения, нередко разрушение межпозвоночных дисков. Среди возможных последствий также — разные виды грыж, полная потеря подвижности, поражения дыхательной и кровеносной систем различной тяжести.
Нельзя пренебрегать лечением, поскольку заболевание может привести к полной или частичной инвалидности.
Консервативные методы лечения
На первых двух стадиях применяется так называемое консервативное (или пассивное) лечение. Консервативное лечение не предполагает хирургического вмешательства.
Есть множество способов консервативной терапии, например, эффективны:
- ЛФК (лечебная физическая культура). ЛФК помогает исправить осанку, снять избыточную нагрузку со связок, а также укрепить мышечный корсет,
- массаж (2 курса по 8 или 10 сеансов), грязелечение и мануальная терапия для расслабления мышц и связок, улучшения кровообращения в мышцах, ускорения обмена веществ и увеличения пластичности тканей,
- щадящая трактация позвоночного столба (растяжка) , для того, чтобы позвонки приняли необходимое положение,
- специализированный ортопедический корсет,
- физиотерапевтические процедуры.
Для того, чтобы восстановиться после лечения и избежать возвращения болезни Шейермана-Мау подросткам рекомендуется заняться щадящими видами спорта, например, плаваньем (которое снимает нагрузку с суставов), йогой (приводит мышцы в тонус) и дыхательными упражнениями. Желательны упражнения на растяжение мышц груди, ягодиц и шеи. Занятие ЛФК и специальной гимнастикой должны быть регулярными, иначе их эффективность резко снижается.
Все действия должны выполняться строго под наблюдением врача! Неправильное выполнение комплекса упражнений чревато тяжёлыми осложнениями и усугублением недуга.
В крайнем случае больному показан приём разнообразных медицинских препаратов, призванных укрепить скелет. Одним из таких средств является кальцитонин. Этот препарат имеет многочисленные противопоказания и может привести к некоторым опасным последствиям, например, к появлению камней в почках и кальцификации связок. Поэтому стоит принимать данное лекарство только с разрешения лечащего врача и только тогда, когда другие способы лечения оказались неэффективны.
При кифозе категорически противопоказаны следующие спортивные занятия:
- тренировки с отягощением, поднятие каких-либо тяжестей тяжелее трёх килограмм для девушек и пяти килограмм — для юношей,
- прыжковые виды спорта, например, волейбол, пионербол и баскетбол, прыжки в длину и в высоту, поскольку они создают интенсивную, чрезмерную нагрузку на позвоночник, что может спровоцировать появление грыж,
- упражнения, которые чересчур активно задействуют грудные мышцы.
При правильных тренировках возможно вылечиться за сравнительно короткий срок.
Хирургическое лечение
Хирургическое лечение назначается в том случае, если:
- угол искривления виден невооружённым глазом и составляет более 70-75 градусов (горб),
- пациент испытывает стойкий болевой синдром,
- консервативное лечение оказалось неэффективным,
- нарушены дыхательные, двигательные и кровеносные функции.
При операции в позвонки пациента имплантируются крючки, винтики и иные механические конструкции, которые, с помощью специальных стержней, помогают выравнивать позвоночник.
Поскольку хирургическое лечение чревато разного рода осложнениями, к нему обращаются только в крайних случаях.
Упражнения ЛФК
Необходимо более подробно остановиться на одном из важнейших эффектов выздоровления и реабилитации — на лечебной физкультуре, ЛФК.
Занятие лечебной физкультуры, которое должно проходить в специальном медицинском центре под наблюдением тренера и врача-ортопеда, состоит из пяти блоков:
- упражнения на укрепление мышц, которые находятся в грудном отделе позвоночника,
- укрепление ягодичных мышц,
- расслабляющие упражнения на шейные и поясничные мышцы, поскольку из-за кифоза данные участки тела стабильно находятся в сильнейшем напряжении,
- упражнения на растяжку мышц груди,
- упражнения на дыхание.
Как правило, занятие занимает от 40 минут до полутора часов в зависимости от состояния и возраста пациента.
В первые три месяца лечения необходимо делать упражнения из курса лечебной физкультуры ежедневно. Когда состояние позвоночника можно назвать стабильно улучшающимся, разрешено заниматься гимнастикой реже — через день. Лечебный эффект от гимнастики напрямую зависит от регулярности упражнений.
Для последующей реабилитации подростку нужны подходящие условия. Помимо щадящих занятий спортом, необходимо пересмотреть его распорядок дня и условия жизни и обучения, которые и привели к появлению кифоза. Обычно необходимо кардинально пересмотреть и заменить мебель для учёбы, отдыха и сна, поскольку, скорее всего, именно неудобная мебель и привела к появлению проблем с осанкой.
Заключение
Болезнь Шейермана-Мау — это не единственная ортопедическая проблема, с которой может столкнуться подросток, однако одна из самых серьёзных. Данное заболевание может спровоцировать проблемы со зрением и с сердечно-сосудистой системой, полную или частичную потерю способности двигаться. Однако при должном лечении и уходе её значительно проще победить, нежели все привыкли считать.
Источник
