Вывих позвоночника поясничный отдел

Над статьей доктора Мажейко Л. И. работали литературный редактор Елена Бережная, научный редактор Сергей Федосов
Дата публикации 29 января 2018Обновлено 11 марта 2021
Определение болезни. Причины заболевания
Подвывих позвонка – это патологическое смещение одного позвонка по отношению к другому, при котором сохраняется контакт суставных поверхностей позвонков. Подвывих – это неполный вывих. При вывихе, в отличие от подвывиха, происходит полная утрата контакта суставных поверхностей, что приводит к невозможности движения.
Краткое содержание статьи – в видео:
Подвывихам чаще всего подвержены позвонки шейного отдела, реже – поясничного и грудного. В верхне-шейном отделе позвоночника между позвонками межпозвонковых дисков нет. Затылочная кость и два верхних позвонка (атлант и аксис) соединены только связками, менее устойчивыми к механической травме, чем лежащие ниже позвонки, которые прочно соединены хрящевыми шайбами – дисками. Из-за этих анатомических особенностей возникают подвывихи атланта, которые встречаются чаще других подвывихов.
Причины подвывихов шейных позвонков:
- повреждение связочного аппарата (удары, падения с высоты, резкие некоординированные движения при выполнении тяжелой физической работы, спортивных играх, выполнении стоек на голове, кувырков через голову и др.);
- родовая травма шеи часто становится причиной подвывихов позвонков шейного отдела у детей;
- слабость шейных мышц у детей, способствующая возникновению подвывиха при резком некоординированном движении;[2]
- врожденная неполноценность соединительной ткани, которая сопровождается гипермобильностью суставов (синдром Моркио, синдром Элерса-Данлоса и др.);
- воспалительный процесс в суставах позвоночника – ревматоидный артрит, болезнь Гризеля и др.[1]
Причинами подвывихов поясничных позвонков являются:
- травмы позвоночника с повреждением суставных отростков, приводящие к переломо-подвывихам и переломо-вывихам;
- дефекты дуг и фасеточных суставов позвонков, полученные после операционного вмешательства;
- потеря упругости межпозвонковых дисков вследствие ослабления мышечного корсета поясничного отдела позвоночника и брюшного пресса. Диски деформируются при физической работе, поднятии тяжестей;
- врожденный или приобретенный дефект дуги поясничного позвонка (спондилолиз), при котором смещается тело одного позвонка по отношению к другому (спондилолистез). Хотя это не типичный подвывих в межпозвонковых суставах, условно его можно отнести к подвывихам поясничных позвонков.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы подвывиха позвонка
Симптомы острых подвывихов шейных позвонков вследствие травмы:
- острая боль в шее;
- вынужденное положение головы в виде наклона вперед или вбок;
- нарушение движений в шейном отделе;
- припухлость и резкая болезненность при ощупывании;
- шум в ушах, головокружение;
- ощущение мурашек в руках;
- уменьшение силы и объема движений в руках.
Гораздо чаще встречаются застарелые не диагностированные ранее подвывихи позвонков.
Их признаки:
- боль в шее разной интенсивности, возникающая в результате активных движений или вследствие длительной неудобной рабочей позы, сна на высокой подушке;
- головные боли, возникающие одновременно с болью в шее и усиливающиеся при давлении на подзатылочные мышцы шеи. Преобладают боли в затылочной и лобной областях;
- ограничение амплитуды движений в шее в одну или обе стороны;
- головокружения, звон в ухе, снижение слуха, зрения, вегетативные дисфункции;[5]
- травматические подвывихи грудных позвонков характеризуются болями в области грудины, ребер, живота. При травматических подвывихах поясничных позвонков отмечаются жалобы на боли в области поясницы, усиливающиеся при движениях, иногда невозможность движения, расстройство чувствительности и силы в нижних конечностях, боли в животе и в области почек, расстройства функции тазовых органов;
- при повреждении спинного мозга и корешков могут развиваться парезы и параличи нижних конечностей.[7]
Если подвывих позвонка связан с патологией диска, то боли в пояснице развиваются постепенно. Усиливаются при длительном стоянии, наклонах, при переносе тяжестей. Боль отдает в крестец, копчик, в область таза и нижних конечностей. При осмотре выявляется выраженное напряжение (контрактура) поясничных мышц в виде ограничения наклона туловища вперед. Контрактура задней группы мышц бедра приводит к сгибанию ног в тазобедренном и коленном суставах. Возможно изменение походки.
Патогенез подвывиха позвонка
Подвывихи шейных позвонков возникают при падении вниз головой. Действуют силы форсированного вращения позвоночника с одновременным сгибанием шеи кпереди и отклонением в сторону. Повреждаются связки, в итоге возникает подвывих позвонка (в тяжелых случаях – вывих).
В результате действия травмирующей силы при автокатастрофах, когда шея резко сгибается и разгибается, повреждается связочный аппарат и возникает подвывих шейных позвонков. Из-за особенности строения суставных площадок позвонков шейного отдела, когда связки разрываются, позвонок соскальзывает вперед или назад. Это так называемая хлыстовая травма.[5]
Некоординированное движение атланта по отношению ко второму позвонку или к мыщелкам затылочной кости наблюдается во время прохождения плода по родовым путям при стремительных родах, стимуляции родовой деятельности, надавливании роженице на живот, наложении акушерских щипцов, при извлечении плода путем кесарева сечения. При прохождении родовых путей на шейный отдел позвоночника плода действуют силы сжатия, сгибания и с одновременным вращением, в результате наиболее часто возникают ротационные и передние подвывихи атланта. При кесаревом сечении на связки позвоночника действуют силы растяжения и вращения, также приводящие к растяжению или надрыву связок и подвывихам позвонков, чаще атланта.[5]
В результате смещения позвонка происходит сильный мышечный спазм в шее, который препятствует дальнейшему его смещению. Этот спазм мышц сохраняется в течение всего периода, пока позвонок находится не на месте, и является причиной пережатия сосудов и нервных элементов.
Некоординированное движение шеей или головой у людей со слабыми шейными мышцами, низким мышечным тонусом или при врожденной гипермобильности суставов при сильном боковом наклоне головы сопровождается размыканием суставных поверхностей атланта и аксиса и ущемлением суставной капсулы вследствие болезненного спазма прилегающей группы шейных мышц.[8]
Механизм ротационного подвывиха атланта при воспалительном процессе в боковом атлантоаксиальном суставе связан с накоплением воспалительной жидкости. Это наблюдается при болезни Гризеля, причина которой – переход инфекции из носоглотки на боковой атлантоаксиальный сустав.
При ревматоидном артрите воспаление синовиальной оболочки атлантоаксиальных суставов вызывает ослабление поперечной связки, фиксирующей атлант к зубовидному отростку второго шейного позвонка, формируется передний подвывих атланта.
При системном поражении соединительной ткани вследствие растянутости связочного аппарата и слабости шейных мышц подвывихи шейных позвонков обнаруживаются при сгибании или разгибании шеи в виде чрезмерного смещения тела позвонка вперед или назад.[9]
Подвывихи шейных позвонков приводят к осложнениям в виде ущемления нервных корешков, спазма позвоночных артерий, вследствие которых развиваются боли и другие неврологические осложнения.
Действие сил при травме поясничных позвонков по типу сгибательно-вращательного механизма приводит к разрыву связок, перелому суставного отростка или дуги и формированию подвывиха или переломо-подвывиха позвонка. Происходит компрессия спинного мозга или его корешков. Аналогичный механизм травмы шейно-грудного перехода приводит к сдавлению плечевого сплетения и сосудов, питающих верхние конечности, с нарушением их функции.
Классификация и стадии развития подвывиха позвонка
- По степени смещения: подвывих может быть на 1/3, ½ и ¾ сочленяющейся поверхности.
2. По типу смещения:
- ротационный подвывих;
- передний подвывих;
- латеральный подвывих атланта;
- верховой подвывих – нижний суставной отросток позвонка сместился на верхушку верхнего суставного отростка нижележащего позвонка;
- подвывих по Ковачу – разгибательный подвывих шейного (чаще третьего или четвертого) позвонка при разгибании шеи назад, при котором верхний суставной отросток смещенного позвонка внедряется в канал позвоночной артерии, вызывая ее раздражение или сдавление.
3. По стадиям заболевания:
- свежий – до 10 дней;
- несвежий – до 1 месяца;
- застарелый – свыше 1 месяца.
Осложнения подвывиха позвонка
Подвывихи позвонков часто дают осложнения со стороны нервной системы вследствие сдавления сосудов, нервных корешков и спинного мозга. Раздражение или сдавление позвоночной артерии при подвывихах шейных позвонков дает приступы головных болей, головокружение, сердцебиение, ухудшение зрения в виде потери четкости изображения, звон в ушах, полуобморочные состояния, помутнение сознания, нарушения внимания, ухудшение памяти. Все это обычно сопровождается хронической усталостью, нарушением сна.[11]
В детском возрасте у ребенка с подвывихом шейного позвонка часто наблюдаются:
- возбудимость;
- нарушения мышечного тонуса;
- мраморность кожи;
- потливость;
- беспокойный сон;
- нарушения двигательного и речевого развития;
- синдром дефицита внимания;
- гиперактивное поведение;
- эписиндром и прочие неврологические проблемы, связанные с нарушением циркуляции крови в сосудах бассейна позвоночных артерий и оттока ликвора.[10][15]
При подвывихах позвонков поясничного отдела может сдавливаться спинной мозг и корешки, а также возникать парезы ног и нарушения функции органов таза.
Диагностика подвывиха позвонка
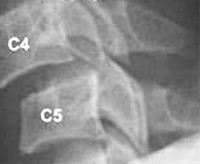
Рентгенологическое исследование является основным методом диагностики. Шейный отдел позвоночника исследуется в пяти проекциях:
- переднезадняя проекция;
- боковая;
- снимки в боковой проекции со сгибанием и разгибанием головы;
- прямой снимок через открытый рот.[3]
Этот стандарт исследования минимизирует возможность ошибок диагностики, так как подвывих иногда выявляется только на функциональных снимках. Исследование шейного отдела позвоночника в двух или трех стандартных проекциях не дает достаточной информации, чтобы диагностировать подвывих атланта, который часто остается нераспознанным.[4]
Для исследования грудного и поясничного отдела используются переднезадняя и боковая проекции, включая снимок со сгибанием и разгибанием. В ряде случаев дополнительно проводится МРТ или КТ позвоночника, при осложнениях – электромиография и ультразвуковое исследование сосудов головного мозга.[12]
Лечение подвывиха позвонка
При подвывихах позвонков, возникших в результате травмы, подвывих вправляют вручную одномоментно или вытягивают позвоночник с последующим наложением жесткого воротника или гипсовой повязки. Если консервативное лечение оказывается неэффективным, делают операцию – вправляют и фиксируют позвонки с помощью металлоконструкции.[14][16] Затем назначается физиотерапия, массаж, ЛФК.
При застарелых подвывихах лечебные мероприятия направлены на снятие мышечного спазма и устранение болевого синдрома: медикаментозное лечение, физиотерапия, остеопатия, массаж, иглоукалывание. В некоторых случаях рекомендуется ношение корсета.
Нарастающая неврологическая симптоматика при застарелых подвывихах позвонков свидетельствует о нестабильности позвоночника. В этих случаях прибегают к оперативному лечению, целью которого является устранение компрессии сосудов и нервных элементов. Большинство операций предполагает наложение металлоконструкций. В послеоперационном периоде лечебные мероприятия направлены на восстановление полноценного кровообращения и функции нервных элементов с помощью массажа, физиотерапевтических процедур, водо- и грязелечения.
Прогноз. Профилактика
При травматических подвывихах прогноз большей частью благоприятный и зависит в основном от того, насколько удается воссоздать нормальные анатомические соотношения между травмированными элементами позвонков. Хорошо проведенное оперативное вмешательство и полноценное восстановительное лечение становятся залогом полного выздоровления.
При застарелых подвывихах обычно факт подвывиха не устанавливается в момент травмы, поэтому для застарелых подвывихов не характерно своевременное обращение. Тогда, по мере нарастания болей и неврологических симптомов решающее значение имеет правильная диагностика подвывиха и проведение соответствующего лечения.
Профилактикой неврологических осложнений при подвывихах является своевременное обращение за медицинской помощью. Соблюдение рекомендаций врачей-специалистов, направленных на снятие мышечного спазма, укрепление мышечного корсета, улучшение кровообращения и избегание физических перегрузок также делает прогноз благоприятным.
Источник
Подвывих позвонка – это патологическое состояние, при котором сочлененные поверхности соседних позвонков смещаются, сохраняя точки соприкосновения. Подвывих может быть врожденным или приобретенным, травматическим или нетравматическим. Проявляется болями, патологическим напряжением мышц и ограничением движений. При сдавлении нервных корешков и спинного мозга возникает неврологическая симптоматика: снижение и потеря чувствительности, слабость мышц и нарушения функции тазовых органов. Диагноз выставляется на основании рентгенографии, МРТ и КТ. Лечение чаще консервативное.
Общие сведения
Подвывих позвонка – частичное смещение и/или ротация одного позвонка относительно другого. Является причиной сужения межпозвоночного канала, может становиться причиной развития болевого синдрома, нарушения работы различных органов и систем. В отличие от переломов или полных вывихов, зачастую не сопровождается яркой клинической симптоматикой, поэтому больные (особенно – с нетравматическими подвывихами) иногда долго не обращаются за медицинской помощью.
Чаще всего подвывих позвонка выявляется в более подвижных шейном и поясничном отделе позвоночника, грудной отдел поражается редко. Значимые ухудшения нормального функционирования позвоночника, ущемление нервов и нарушения кровоснабжения, как правило, возникают при поражении переходных отделов – затылочно-шейного, шейно-грудного, грудо-поясничного и пояснично-крестцового. Лечение подвывихов позвонков осуществляют травматологи-ортопеды и врачи-вертебрологи.
Подвывих позвонка
Причины
Врожденные подвывихи позвонков возникают вследствие внутриутробных аномалий развития, а также при патологическом течении родов, когда головка ребенка занимает неправильное положение во время продвижения по родовым путям. Причиной приобретенного подвывиха позвонка может стать травма (падение, удар, быстрое чередование форсированного сгибания и разгибания), не координированное движение, спастическое сокращение паравертебральных мышц, доброкачественные или злокачественные опухоли, а также врожденные аномалии строения позвоночника (спондилолиз).
К числу предрасполагающих факторов относится тяжелый физический труд, интенсивные занятия спортом, поднятие тяжестей, физические нагрузки при не разогретых мышцах, продолжительное вынужденное положение тела, переохлаждение и заболевания, провоцирующие возникновение мышечных спазмов. При возникновении подвывихов позвонка у людей старше 40 лет значительную роль играют возрастные изменения позвоночника.
Симптомы подвывиха позвонка
Все симптомы патологии можно разделить на неспецифические, возникающие при повреждении любой локализации, и специфические, обусловленные уровнем поражения. К числу неспецифических симптомов относят боли и напряжение мышц. Если позвонки смещаются внезапно, возникает резко выраженный болевой синдром, который может сопровождаться задержкой дыхания, учащением сердцебиения и обильным потоотделением. В последующем боль уменьшается, становится тянущей, усиливающейся при поворотах тела и напряжении мышц. В некоторых случаях острая боль полностью проходит, а вторичные тянущие боли появляются лишь спустя некоторое время.
Мышечный спазм является еще одним постоянным симптомом подвывиха позвонков. Его выраженность может значительно различаться, однако постоянное избыточное напряжение мышц во всех случаях играет негативную роль, особенно – при длительном существовании подвывиха, поскольку спастическое сокращение мышц способствует фиксации позвонка в неправильном положении и усугубляет патологию.
При нетравматическом смещении позвонков (спондилолистезе) острый период может отсутствовать. Иногда наблюдается бессимптомное течение. В ряде случаев отмечается дискомфорт и боли в спине, усиливающиеся при нагрузках и иррадиирующие в руки или ноги, миозиты околопозвоночных мышц, слабость в конечностях, ограничение подвижности позвоночника, нарушения чувствительности, расстройство функции тазовых органов и нарушения осанки.
Подвывихи шейных позвонков нередко становятся причиной сдавления сосудов, питающих кровью головной мозг. Из-за ухудшения кровоснабжения могут развиваться головокружения, головные боли, полуобморочные состояния, звон в ушах, помутнение сознания, нарушения внимания, ухудшение памяти, хроническая усталость, нарушения сна и своеобразное ухудшение зрения (потеря четкости изображения, расфокусирование взгляда). В ряде случаев возникают невриты и невралгии.
Наиболее распространенными подвывихами шейных позвонков являются ротационный подвывих С1, подвывих С1 с внедрением фрагментов проатланта и подвывих Ковача. Ротационный подвывих С1 – часто встречающаяся патология. Преимущественно наблюдается в детском возрасте, возникает при травмах и резких поворотах головы. Проявляется резкой болью, кривошеей, мышечным спазмом и резким ограничением движений. Возможны головокружения, головные боли, «звездочки» или пятна в глазах. Иногда наблюдается самопроизвольное вправление.
Подвывих С1 с внедрением фрагментов проатланта – патологическое состояние, развивающееся при наличии костной аномалии в виде элементов дополнительного позвонка (рудиментарных частей задней и передней дуги, бокового отдела или тела), свободно лежащих в связках между атлантом и затылочной костью. Такой подвывих становится причиной расклинивания и функциональной перегрузки атланто-аксиального сустава с развитием деформирующего артроза. Сопровождается болью и ограничением подвижности головы. Возможны неврологические нарушения.
Подвывих Ковача – состояние, описанное венгерским хирургом во второй половине 19 века. Развивается при врожденном незаращении дужки и остеохондрозе шейного отдела позвоночника. Сопровождается соскальзыванием суставных отростков назад при сгибании шеи. При выпрямлении шеи отростки возвращаются в правильное положение. Может проявляться болями и неврологическими нарушениями, является признаком нестабильности позвоночника.
При подвывихах позвонков шейно-грудного отдела иногда наблюдается сдавление нервов и сосудов плечевого сплетения, сопровождающееся слабостью верхней конечности, онемением и чувством жжения в кончиках пальцев. Для подвывихов в грудном отделе характерна иррадиация болей по ходу ребер, в область живота или грудины. При смещении поясничных позвонков наблюдается длительно текущий упорный радикулит или люмбаго. Возможно онемение, чувство тяжести и ощущение «кручения» в нижних конечностях. В отдельных случаях крутящие боли локализуются в паховой области или нижних отделах живота.
Диагностика
Для уточнения локализации, характера и выраженности смещения выполняют рентгенографию позвоночника с использованием стандартных и дополнительных проекций. При подозрении на патологические изменения дисков (протрузию диска, межпозвоночную грыжу) назначают МРТ позвоночника. При наличии неврологических нарушений пациента направляют на консультацию к неврологу. Для оценки функционального состояния периферических нервов используют электромиографию. При подозрении на нарушения кровоснабжения головного мозга проводят реоэнцефалографию.
Лечение подвывиха позвонков
Лечение осуществляется специалистами в области травматологии и ортопедии, вертебрологии и неврологии, зависит от причины, давности, уровня и характера смещения. При свежих травматических подвывихах осуществляют одномоментное вправление или вытяжение с использованием петли Глиссона. Затем накладывают воротник Шанца или гипсовую повязку, назначают физиотерапию, ЛФК и массаж. При рецидивирующих и невправимых травматических подвывихах показан межтеловой спондилодез.
При застарелых и нетравматических смещениях позвонков на первый план выходят мероприятия по устранению болевого синдрома и укреплению паравертебральных мышц. При острой боли рекомендуют ограничить физическую активность и использовать специальный корсет. При хронических болях без признаков компрессии нервных корешков назначают физиотерапию и ЛФК. При необходимости осуществляют медикаментозную терапию для снятия болей и устранения мышечного спазма.
Показанием к оперативному вмешательству является неэффективность консервативного лечения, выраженная компрессия нервных структур и прогрессирующее смещение одного позвонка относительно другого. Операция проводится с целью стабилизации пораженного сегмента, предотвращения дальнейшего «сползания» позвонка, а также устранения и профилактики возможных неврологических нарушений.
В зависимости от характера, уровня и выраженности патологии может использоваться транспедикулярная фиксация, межтеловой спондилодез, фиксация пластинами или комбинация перечисленных методов. При необходимости выполняют ламинэктомию. При признаках сдавления нервных структур производят ревизию позвоночного канала и декомпрессию спинного мозга и нервных корешков. Восстановление анатомического соответствия расположения позвонков осуществляют не всегда, поскольку активное устранение смещения может повлечь за собой повреждение нервов с развитием неврологической симптоматики.
Источник
