Все о лечении грыжи позвоночника

Межпозвоночная грыжа – распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку – фиброзное кольцо. Внутри него заключено пульпозное ядро – студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу – полностью или частично.
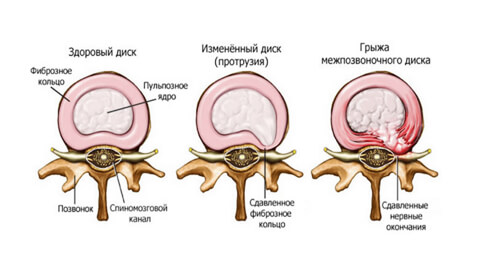
Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина – первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе – возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника – лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;
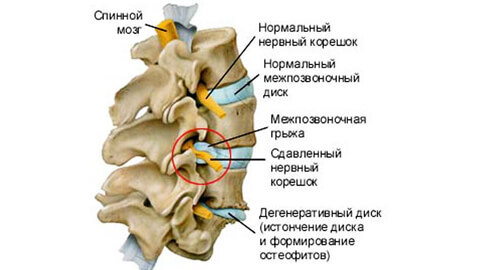
Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию – резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе- это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице – простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность – полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен – тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента – нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача – облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази – раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка – рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе – следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения – 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент – исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник – поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении – бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела – это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
Грыжа межпозвонковых дисков – одно из наиболее часто встречающихся и наиболее неприятных осложнений остеохондроза позвоночника. Сдавливание нервных корешков грыжевыми образованиями на первых порах вызывает сильный болевой синдром, который со временем стихает или уходит совсем.
Дальнейшие проявления болезни сопровождаются утратой чувствительности конечностей, расстройстве работы внутренних органов, временной или полной потерей двигательной способности и т.д.
Причины возникновения заболевания
При нормальном развитии организма рост позвоночного столба происходит до 25-30 лет. После этого периода активизация обмена веществ несколько снижается и наблюдается существенное ухудшение питания тканей не только позвоночника, но и всего организма.
Примерно в этом же возрасте молодые люди перестают активно заниматься спортом и ведут более расслабленный образ жизни. Именно это в купе с вредными привычками является толчком к истончению межпозвонковых дисков и развитию других заболеваний позвоночника (сколиоз, остеопороз, радикулит, невралгия, протрузия дисков и т.д.).
Физически тяжелая работа, давние спортивные травмы или вновь приобретенные постепенно сказываются на эластичности позвоночника и увеличивают риск образования грыжи диска. Есть шанс пополнить группу риска и у людей, страдающих избыточной массой тела, ведущих сидячий образ жизни или наоборот, изнуряющих себя слишком активными занятиями спортом.
Клинические признаки заболевания
Основная опасность данного заболевания заключается в том, что сильные болевые синдромы ощущаются уже на острой стадии болезни. На начальных порах пациент практически не испытывает особого дискомфорта, в некоторых случаях наблюдается только небольшая скованность и ограниченность в мышечных движениях, ноющая боль после физических нагрузок или после продолжительного нахождения в статической неудобной позе. Иногда болезненные ощущения возникают при резких поворотах или подъеме тяжести, но обычно этому не придают особого значения.
Проявление болезни на следующих этапах выражается в ощущении слабости в конечностях, некоторой утрате чувствительности и уже более сильных болевых синдромах при резких движениях туловища. Условно развитие заболевания можно разбить на два этапа:
- Боли в спине, в особенности непосредственно в позвоночнике. Дегенеративно-дистрофические изменения в структуре фиброзного кольца приводят к его растрескиванию и снижению прочности. Затем начинается выпячивание пульпозного ядра, что нередко вызывает отеки прилегающих тканей и образование спаек. Когда новообразования достигают нервных корешков, возникает и острый болевой синдром.
- На следующем этапе характер болевого синдрома несколько меняется. Острая боль переходит в хроническую ноющую, но сдавливание и затрагивание нервных корешков вызывают их воспаление, что обуславливает клинические признаки в конечностях (потеря чувствительности, онемение, слабость или наоборот тяжесть).
Симптоматика заболевания
Как мы уже сказали, на ранних стадиях распознать и диагностировать грыжу межпозвоночных дисков, также как и остеохондроз, крайне тяжело из-за отсутствия клинических проявлений. Обычно пациенты обращаются к доктору с жалобами на боли в спине, скованность двигательных функций, слабость мышц и конечностей, головные боли, головокружения, нарушения зрения и слуха и т.д.
Врач, помимо основных амбулаторных исследований, может предложить пациенту пройти МРТ (магнитно-резонансную томографию), КТ (компьютерную томографию) или рентген. На всех снимках будут визуализироваться дистрофические изменения позвоночника или патологии его элементов, что поможет окончательно установить диагноз и начать правильное лечение. Даже если на исследовании грыжа позвонковых дисков не была установлена, а наметилась только начальная стадия остеохондроза – все равно необходимо пройти курс лечения, чтобы не запустить заболевание.
Чаще всего грыжа межпозвонковых дисков встречается в пояснично-крестцовом отделе позвоночника, немного реже поражает шейный отдел и наиболее редко проявляется в грудном отделе. В нашей стране грыжа позвоночника крайне редко лечится хирургическим вмешательством (только в особо критических ситуациях, когда консервативные методы лечения не принесли облегчения), в то время когда за рубежом практически 50% случаев лечатся при помощи операций.
В зависимости от того, в каком отделе позвоночника локализовалось заболевание, будут различными и симптомы его проявления.
При поражении шейного отдела характерны:
- боли отдающие в плечи и верхние конечности;
- головные боли и головокружения, иногда до потери сознания;
- внезапные скачки кровяного давления;
- онемение пальцев верхних конечностей;
- ощущение холода в верхних конечностях;
- расстройства сна, слуха, зрения, психологического состояния, иногда памяти.
При поражении грудного отдела отмечается:
- хронические боли в грудине, особенно после физических нагрузок или долгого пребывания в неудобной позе;
- болевой синдром грудного отдела, отягощенный сколиозом или кифосколиозом;
- боли под лопатками;
- боли отдающие в сердце, особенно при резких движениях тела.
При поражении пояснично-крестцового отдела наблюдаются:
- локальный болевой синдром в области поясницы (люмбаго), который усиливается даже при небольших нагрузках;
- боли, отдающие в ягодицы, заднюю часть бедра и голени;
- чувство слабости, онемения и покалывания нижних конечностей;
- ощущение холода нижних конечностей;
- сбой работы органов, находящихся в тазовых костях (нарушение мочеиспускания, потенции, недержание).
Лечение грыжи межпозвоночных дисков
Больные, страдающие данным заболеванием, должны набраться терпения при лечении. Полное выздоровление возможно, но при условии выполнения всех предписанных доктором мер и процедур.
В ряде случаев болевые синдромы при грыже межпозвоночных дисков утихают через пять-шесть недель. Наступает период ремиссии, и хирургическое вмешательство не предлагается. Операцию проводят только как крайнюю меру при безуспешности консервативного лечения, которое не смогло облегчить болевой синдром, заболевание вызвало неврологические осложнения. Или же при компрессионном воздействии на конский хвост (сильная боль в ягодице, задней части бедра с переходом в голень, режущие боли внизу живота, недержание кала и мочи, ослабление потенции).
Еще одним существенным недостатком хирургического вмешательства является операционная травма, получаемая пациентом при удалении грыжи через трепанационный надрез. Сейчас это отверстие с появлением хирургических микроскопов и развитием микрохирургических технологий стараются свести к минимуму, чтобы как можно меньше повредить окружающие воспаленный участок ткани.
Основой консервативного лечения является медикаментозная терапия нестероидными противовоспалительными препаратами. Во многих случаях эффективно себя зарекомендовал метод проведения блокады в патологическом участке с применением кортикостероидов. Как мы уже сказали, боль со временем проходит, но это не значит, что заболевание излечено. На протяжении первого острого периода больному предписывается щадящий режим или в особо сложных ситуациях – постельный режим.
Блокада довольно быстро снимает болевой синдром, спазм мышц, а, следовательно, и защемление воспаленных нервных корешков. Больной ощущает облегчение, возвращается его двигательная возможность, движения становятся более активные и человек ощущает, что уже готов к обычным физическим нагрузкам.
Нередко на этом этапе пациенты думают, что лечение уже завершено (ведь облегчение наступило), но это только временный эффект. Если не продолжать интенсивную терапию через некоторое время заболевание проявит себя с новой силой и может привести к более нехорошим последствиям.
В некоторых случаях доктор может предписать вытяжение позвоночника для уменьшения компрессии защемленного участка. Нередко это способствует более быстрому выздоровлению, но не стоит самому предписывать себе процедуру вытяжения, особенно в домашних условияях, так как этот процесс должен наблюдаться лечащим врачом. В противном же случае вы рискуете усугубить сложившуюся ситуацию и вызвать новые травмы поврежденного позвоночника.
Современные консервативные методы лечения предлагают использование терапии многофункциональными электродами, лечение ударно-волновой терапией. В дополнение к основным назначениям рекомендуют проводить ЛФК, общие массажи, мануальную терапию позвоночника, полезно заниматься плаванием. Все дополнительные меры направлены на восстановление и укрепление корсета мышц спины, возвращение ему эластичности и физической активности. Ведь организм человека уникален и способен самовосстанавливаться, главное – правильно направить его на выздоровление.
Самостоятельное лечение грыжи позвоночника
Некоторые пациенты, не особо жалующие медицинские учреждения, убеждены, что любые болезни можно победить дома самостоятельно. Это касается и грыжи межпозвоночных дисков. Многие справочники народной медицины и сведения из Интернета убеждают, что излечиться можно, выполняя нехитрые лечебно-физические упражнения или накладывая компрессы из трав.
Может быть, все эти растирки и мази с медом, луком, йодом, ментолом или общеукрепляющие массажи эффективны, но уже в период выздоровления. В первый же момент появления острого болевого синдрома или проявления других симптомов заболевания не рекомендуется, а в некоторых случаях даже категорически запрещается делать массажи.
При первых признаках болезни (онемении конечностей, покалывании в них, чувства слабости в мышцах и т.д.) лучше обратиться к доктору, который назначит вам прохождение исследования МРТ или КТ, и уже, основываясь на этих результатах, сможет правильно поставить диагноз.
Поэтому не бросайтесь сразу ставить компрессы, выравнивать позвоночник, лежа по часу на полу и ни в коем случае не занимайтесь самостоятельной вытяжением позвонков. Все методы народной медицины направлены в этом случае на глубокое прогревание мягких тканей и снятие болевых синдромов, но не помогут вам избавиться от тревожного недуга.
Таким образом, при этом заболевании самостоятельное лечение в домашних условиях вообще не допускается, если конечно вы не поставили перед собой задачу стать инвалидом, и дальнейшее лечение народными методами должно проводиться как дополнительное к основной терапии, под строгим наблюдением лечащего врача и только с его одобрения.
Если же у вас есть наследственная предрасположенность к заболеваниям позвоночника, но основных симптомов пока не наблюдается, в целях профилактики можно проводить курсы массажей, лечебной физкультуры и другие целительные мероприятия. Но для собственного успокоения людям, занимающимся тяжелым физическим трудом, бывшим спортсменам и людям, ведущим малоактивный образ жизни, доктора рекомендуют хотя бы раз в год проходить медосмотр. Это будет полезно в любом возрасте для реальной оценки состояния вашего позвоночника и организма в целом.
А остальное, как говорится, «дело техники»! При правильном и разумном отношении к своему телу вы продлите его молодость, физическую форму и будете здоровы. Некоторые советы, для поддержания вашей спины и позвоночника в «рабочем состоянии»:
- старайтесь не поднимать резко тяжестей (если же это необходимо, то сгибайте ноги в коленях, удерживая спину ровно, что позволит равномерно распределить нагрузку на позвоночник);
- старайтесь избегать резких поворотов или наклонов туловища, особенно сопровождаемые поднятием тяжести;
- избегайте сквозняков, не переохлаждайте спину и весь организм;
- ведите активный образ жизни, особенно если у вас сидячая работа;
- делайте профилактическую гимнастику, ходите в спортзал, плавайте;
- не следует и сильно изнурять тело нагрузками (они должны быть в разумных пределах);
- постарайтесь избавиться от вредных привычек или хотя бы свести их к минимуму.
И помните, грыжа межпозвонковых дисков – это не приговор, ее всегда можно излечить на начальных стадиях. И даже при совсем запущенном варианте при соответствующем и правильном лечении, можно оставаться бодрым, трудоспособным и радоваться жизни.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Источник
