Воспаление и смещение позвоночника
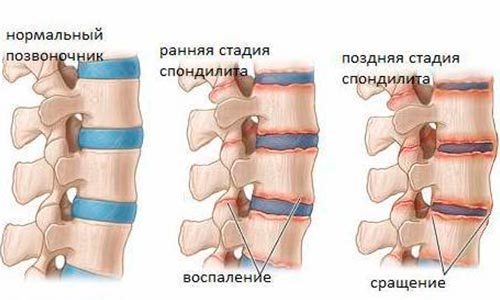
Группа заболеваний позвоночного столба и суставов различной этиологии, которые носят хронический, воспалительный характер – это спондилит. Его характерной особенностью является нарушение плотности костей, и костные деформации различной степени тяжести.
Заболевание относится к редкому типу заболевания, при котором поражается опорно-двигательный аппарат. Нечеткая симптоматика приводит к затруднениям в диагностике или к диагностике на поздних стадиях. Сопутствующим осложнением может быть воспаление межпозвоночного диска и разрушение тел позвонков. Во избежание дальнейших патологий необходимо своевременное и активное лечение.
Симптомы воспаления позвоночника
Признаки различных форм воспаления идентичны, но при этом могут поражаться различные отделы позвоночника. Разницу можно заметить только в степени выраженности патологического процесса и тяжести сопутствующего поражения.
Неврологические нарушения зависят от того, какой отдел подвергся инфицированию. Симптомы воспаления в области позвоночника в шейном отделе приводят к наиболее тяжелым проявлениям, в виде частичного или полного паралича конечностей, парестезии без видимой причины, задержки или недержания кала и мочи.
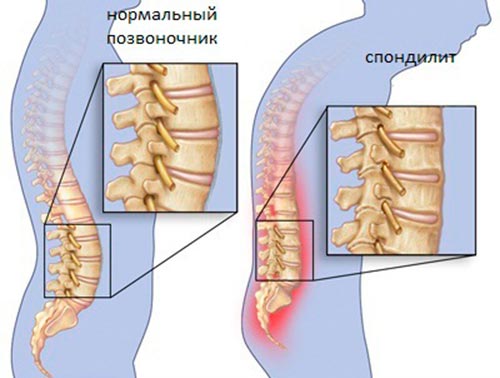
В грудном и поясничном отделе похожая симптоматика. Она отличается от шейного только нарушениями в нижних конечностях. К числу общих признаков относятся:
- болевые ощущения различной степени и вариабельности проявления,
- снижение подвижности,
- появление скованности движений,
- задержка или недержание естественных нужд,
- нарушения сна,
- состояние перманентного дискомфорта,
- гиперчувствительность или парестезия позвоночного отдела и близлежащих частей костного скелета.
Общность клинических проявлений на ранней стадии и нераспространенность заболевания приводят к тому, что основными симптомами, по которым определяется воспаление в позвоночнике становятся выраженные неврологические нарушения. Они не только влияют на подвижность позвоночника, но и приводят к инвалидизации пациента.
Воспаление шейного отдела позвоночника характеризуется острыми болями часто в виде прострела на пораженной стороне. Для мышц характерен вялый тонус, препятствующий разгибанию конечностей.
Воспаление грудного отдела позвоночника ведет к опоясывающим болям в районе туловища. Нарушение движений в нижних конечностях носит спастический характер. Ниже пораженного позвонка наблюдается отсутствие чувствительности.
Спондилит поясничного отдела позвоночника может давать вялые параличи конечностей, иррадиирующие боли в промежность и истинные недержания мочи или кала из-за отсутствующего тонуса мочевыводящих путей и сфинктеров прямой кишки. На фоне общей интоксикации, вызванной воспалительным процессом инфекционного происхождения, может появиться температура.
Совмещение болей в позвоночнике, температуры и воспалительного процесса должно стать причиной немедленного обращения к специалисту для диагностики. Она может стать решающим фактором в достижении положительного результата лечения.
Факторы развития воспаления позвоночника
Основным фактором, из-за которого возникает спондилит, является наличие в организме инфекционного заболевания. Микроорганизмы, попавшие в кровь человека, разносятся повсеместно. Попадая в позвоночный столб, они становятся причиной поражения одного или нескольких сегментов.
Воспалительный процесс в конкретном сегменте может быть инициирован дополнительными факторами, в число которых предположительно входят:
- травма позвонков,
- генетическая предрасположенность,
- врожденные патологии позвоночника,
- онкологические заболевания,
- постоянно повторяющиеся нехарактерные нагрузки.
Инфекционное воспаление
Различают два типа инфекций, на фоне которых развивается воспаление позвонков. Первый тип вызывается специфическими бактериями, провоцирующими поражение костной ткани. К таким поражениям в позвоночнике приводит сифилис, туберкулез, бруцеллез, сифилис, гонорея и актиномикоз. Второй тип, неспецифический, вызывается гнойными бактериями. Его причиной может быть стафилококк, гемофильные палочки и условно-патогенные кишечные палочки.
Воспаления асептической природы
Ревматоидный спондилит возникает после того, как человек переносит заболевание, вызванное гемолитическим стрептококком группы А. В этом случае поражение позвонков является следствием ангины, кардита и пиодермии. На фоне общего выздоровления и отсутствия бактерии в организме наступает асептическое воспаление позвоночника. Это результат того, что антитела организма принимают соединительную ткань позвоночника за стрептококк группы А, который очень на нее похож, и при этом атакуют свои же собственные клетки.

Грыжа межпозвоночного диска
Это повреждение позвоночника может сочетаться со спондилитом или быть одной из причин его возникновения. Часто происходит на фоне деформации фиброзного кольца, его разрыва и попадания инфекции в место травмирования.
Иногда возникшее воспаление позвоночника становится причиной деформации позвонков. Это приводит к повреждению фиброзного кольца и выпячиванию пульпозного ядра. Повреждение, травма и воспаление могут сделать межпозвонковый диск уязвимым при наличии в организме любой инфекции.
Виды спондилита
Диагностика воспаления позвоночника, симптомы и его лечение зависят от того, к какому виду спондилитов относится диагностированный у пациента.

Гнойный спондилит
Остеомиелит позвоночника – это острый гнойный воспалительный процесс, поражающий в своем развитии межпозвоночные диски, связки позвоночника, спинномозговые корешки, расположенные рядом мышцы, и далее – спинной мозг. Развивается в теле позвонков. Его начало острое, с повышением температуры, резким ухудшением самочувствия и интенсивными болями в области поражения.
При своевременном обнаружении, и соответствующем лечении этот вид не несет особой опасности. Поэтому при любых схожих симптомах необходимо немедленное обращение к врачу.
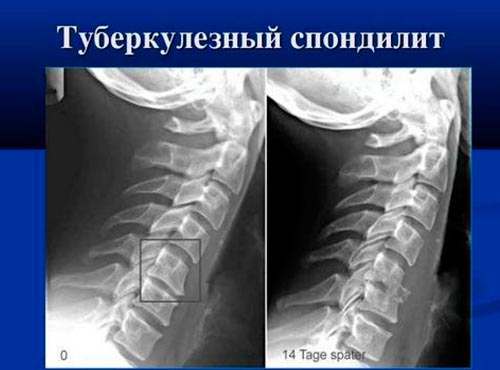
Туберкулезный спондилит
Хроническое воспаление позвонков, возникающее при заражении организма туберкулезной палочкой – это туберкулезный спондилит. Второе название – болезнь Потта. Она появляется при занесении возбудителя гематогенным путем из очага поражения (обычно, легких) в позвоночник. В результате образуется туберкулезный бугорок, который разрушается на фоне ослабления защитных сил организма и приводит к разрушению кортикального слоя и смещению замыкательных пластинок.
Бруцеллезный спондилит
Такая разновидность воспаления наступает у людей, которые контактируют с коровами или употребили молоко, зараженное бруцеллезом. Он поражает тела позвонков и протекает с волнообразными приступами, лихорадкой и слабостью. Сильные боли по всему позвоночнику проявляются после прохождения инкубационного периода. В результате поражаются мелкие суставы, диски и пояснично-крестцовые сочленения.
Грибковый и паразитарный спондилит
Может развиться у каждого человека с ослабленным иммунитетом, но наиболее часто является следствием перенесенной трансплантации органа, хирургических вмешательств и наличия злокачественных опухолей – паразитарный спондилит. Его причиной могут стать кандиды, криптококки, актиномицеты и эхинококки.
Болезнь Бехтерева (анкилозирующий спондилоартрит)
Возникает в молодом возрасте и некоторое время протекает бессимптомно болезнь Бехтерева. Воспалительный процесс начинается в пояснично-крестцовом отделе и постепенно охватывает все диски позвоночного столба. В не вылеченном состоянии нарастают боли, теряется подвижность, наблюдается деформация позвоночника, также возможны появления воспалительных процессов в грудной клетке. В запущенной форме происходит срастание позвоночных дисков между собой.
Лечение воспаления позвоночника
Избавление от любого воспаления производится методом комплексной терапии, в которую входит прием лекарств, устраняющих возможные причины, болевые ощущения и прекращающие воспалительный процесс. Также в курс лечения обязательно включают легкие упражнения, массаж и физиотерапевтическое воздействие. Но в любом случае лечение назначается в зависимости от вида, к которому относится спондилит.
Загрузка…
Источник
Позвоночный столб – это сложная структура, состоящая из отдельных тел позвонков, соединенных между собой межпозвоночными суставами, короткими и длинными связками. Стабильность позвоночному столбу придают хрящевые межпозвоночные диски и паравертебральные мышцы, обеспечивающие гибкость и подвижность тела человека.
Перед тем, как лечить смещение позвонков, необходимо уточнить этиологию патологического процесса. По какой причине возникла нестабильность их положения и какое заболевание спровоцировало создание таких условий, при которых позвонок может смещаться относительно центральной оси позвоночного столба.
Смещение позвонков – это опасное для здоровья и жизни человека состояние. Дело в том, что каждый позвонок вместе с дугообразными отростками создает овальное отверстие. Все вместе позвонки создают спинномозговой канал. Внутри него располагается спинной мозг. Это основной орган вегетативной нервной системы. С помощью спинного мозга и отходящих от него корешковых нервов происходит управление всеми функциями тела. Это работоспособность сосудистого русла, пищеварение, дыхание, работа сердца и т.д. Поддержка температуры тела, потоотделение, все движения конечностями – это далеко не полный перечень того, за что отвечает вегетативная нервная система. При любом патологическом нарушении в ней возникают серьезные соматические заболевания. Так, большинство случаев развития дискинезии желчевыводящих путей, которая практически всегда приводит к желчнокаменной болезни, связано с патологиями позвоночника на уровне грудопоясничного отдела.
Лечить смещение позвонков в домашних условиях можно разнообразными способами. Распространена практика ношения ортопедических жестких корсетов. Хотелось бы предостеречь вас от их использования. Они создают неблагоприятные условия для работы мышечного каркаса спины, воротниковой зоны и поясницы. Так как основную физическую нагрузку на себя принимает корсет, то мышечный каркас спины не работает. А при отсутствии регулярных сократительных движений мышцы подвергаются дистрофии и атрофии. В результате этого происходит множество патологических изменений в организме человека:
- наблюдается нарушение углеводного обмена веществ, поскольку скелетные мышцы туловища являются мощными депо гликогена – вещества, которое продуцируется клетками печени из избыточного количества поступающих с пищей углеводов;
- происходит снижение диффузного обмена между паравертебральными мышцами и хрящевыми тканями межпозвоночных дисков, в результате чего развивается остеохондроз (дегенеративные дистрофические изменения фиброзного кольца и пульпозного ядра) с последующими осложнениями в виде протрузии, экструзии и грыжи диска;
- снижается кровоток по спинномозговым артериям и может развиваться ишемия в отдельных очагах;
- может развиваться синдром задней позвоночной артерии;
- искривляется позвоночный столб и нарушается осанка;
- разрушаются межпозвоночные суставы (унковертебральный, фасеточный, дугоотросчатый).
Это далеко не полный перечень тех осложнений, которые могут развиваться при ношении ортопедического корсета. Поэтому стоит выбрать другие, боле безопасные и эффективные способы восстановления стабильности положения тел позвонков.
Для того, чтобы понимать процесс терапии, предлагаем разобраться в том, какие именно факторы могут спровоцировать нестабильность положения тел позвонков и их периодическое смещение.
Причины смещения позвонков
Потенциальные причины смещения позвонков относительно центральной оси позвоночного столба можно условно разделить на врожденные и приобретенные. Врожденные факторы негативного влияния – это неполное развитие костной ткани позвоночника, дисплазия хрящевой ткани, нарушение структуры связочного аппарата и т.д.
К приобретенным факторам негативного влияния на стильность положения тел позвонков относятся:
- травматическое воздействия, такие как компрессионные переломы тел позвонков, трещины отростков, растяжения и разрывы связочного и сухожильного волокна, разрывы мышц и т.д.);
- воспалительные процессы, которые приводят к разрушению тканей позвоночного столба (асептический некроз);
- нарушение кальциевого и фосфорного обмена в организме человека, приводящее к развитию остеомаляции или остеопороза (заболевания кишечника, дефицит витамина D, климактерическая менопауза, период беременности и лактации и т.д.);
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков, которые приводят к развитию протрузии (снижению их высоты);
- разрешение межпозвоночных суставов (деформирующий остеоартроз фасеточных, дугоотросчатых, унковертебральных сочленений);
- нарушение осанки и искривление позвоночного столба;
- рубцовая деформация окружающих мягких тканей;
- опухолевые процессы и серьезные инфекции, которые могут нарушать структуру тканей.
Существуют факторы риска, при которых высока вероятность развития нестабильности положения тел позвонков. Необходимо для понимания разобраться в строении и физиологии позвоночника. В целом он состоит из тел позвонков, которые не самые главные составные части. Помимо тел позвонков есть дугообразные отростки. Они крепятся к боковым поверхностям тел позвонков. Так формируется спинномозговой канал. Из расположенного в нем спинного мозга отходят корешковые парные нервы. Они отвечают за определённые участки тела и их иннервацию. Для того, чтобы тела позвонков не оказывали компрессионного влияния на корешковые нервы, между ними располагаются хрящевые упругие прокладки – межпозвоночные диски.
Каждый такой диск состоит из плотной оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра), которое отвечает за поддержание нормальной высоты и формы диска. При движениях или даже при статичном положении тела на межпозвоночный диск оказывается амортизационная и механическая нагрузка. Он её равномерно распределяет, не допуская при этом сближения тел позвонков.
Также в позвоночном столбе есть связочный аппарат. Это продольные длинные связки, которые начинаются возле затылка и заканчиваются в районе копчика. Они обеспечивают общую стабильность позвоночника как единой структуры. Между соседними телами позвонков находятся короткие поперечные связки. Они отвечают за стабильность положения этих позвонков.
Что происходит в случае снижения высоты межпозвоночного диска (протрузии)? Тела позвонков сближаются и межпозвоночный промежуток уменьшается. Но при этом как продольные, так и поперечные связки сохраняют свою прежнюю длину. Создается возможность свободного смещения позвонков относительно друг друга. При этом периодически возникает стеноз спинномозгового канала и появляются характерные неврологические симптомы.
Как лечить смещение диска позвоночника
О том, как лечить смещение позвоночника, поговорим в этом материале. Но важно понимать, что смещаться со своего физиологического места могут не только позвонки. Также может происходить ротация или торсия межпозвоночных дисков. Они не связаны с телами позвонков связками и сухожилиями. Поэтому при уменьшении их высоты часто происходит частичное выпадение диска в ту или иную сторону. Это связано с тем, что при оказании высокой амортизационной нагрузки на один из секторов межпозвоночного диска, пораженного дегенеративными дистрофическими изменениями может наблюдаться нарушение целостности противоположного сегмента. Часто при такой нагрузке развивается межпозвоночная грыжа.
Перед тем, как лечить смещение диска позвоночника, необходимо поставить его на место. Эта задачи по силам для мануального терапевта или остеопата. Специалист сначала проводит расслабляющий мышцы массаж, затем ставит сместившийся элемент позвоночного столба на его законное место. Следующим шагом будет повышение тонуса определённых мышц каркаса спины для того, чтобы они поддерживали нормальное положение межпозвоночного диска.
Это так называемые меры первой помощи, позволяющие купировать острый болевой синдром, ускоряющие последующий процесс регенерации. Ено останавливаться на этом этапе нельзя. Если не начать проводить лечение остеохондроза или другого заболевания, которое спровоцировало нестабильность позвоночника, то при первой же более или менее заметной физической нагрузке вновь произойдет смещение межпозвоночного диска.
Какой врач лечит смещение позвонков поясничного отдела
Очень часто пациенты не знают о том, какой врач лечит смещение позвонков и обращаются на приём к участковому терапевту. Это оправдано в том случае, если необходим лист временной нетрудоспособности. Участковый терапевт не обладает достаточной профессиональной компетенцией для того, чтобы проводить правильное и безопасное лечение этого состояния. По киническим симптомам он поставит ошибочный диагноз – остеохондроз пояснично-крестцового отдела позвоночника. Если будут присутствовать симптомы стеноза спинномозгового канала, то в диагнозе будет добавлена строка о том, что остеохондроз сопровождается корешковым синдромом или радикулитом. Будет назначено лечение нестероидными противовоспалительными средствами, миорелаксантами и хондропротекторами. Все это может привести к тому, что болевой синдром действительно пройдет. Но разрушение позвоночника продолжится. При еще большем смещении тела позвонка может наступить парализация нижних конечностей. Но даже незначительное постоянное давление на пояснично-крестцовый сегмент спинного мозга провоцирует развитие недержания мочи, нарушения работоспособности кишечника, застой желчи и многие другие неприятные состояния.
Поэтому стоит знать о том, какой врач лечит смещение позвонков поясничного отдела и обращаться исключительно к этому специалисту.
Выше уже упоминалось о том, что вернуть смещенный позвонок или межпозвоночный диск на место может остеопат или мануальный терапевт. Но лучше всего для проведения полноценного лечения обращаться к вертебрологу. Если нет такой возможности, то можно записаться на приём к ортопеду или неврологу.
Перед тем, как лечить смещение позвонков поясничного отдела, необходимо исключить из повседневной жизни все возможные факторы риска. Внимательно прислушивайтесь ко всем рекомендациям лечащего врача. Чем более точно вы будете их соблюдать, тем быстрее наступит полное восстановление позвоночного столба.
Как лечить смещение таза и позвонков копчика
Смещение и перекос костей таза – частая патология. Она обычно сопутствует сколиозу и другим видами искривления позвоночного столба. Также причиной может стать синдром короткой нижней конечности. Перед тем, как лечить смещение таза, нужно обратиться к ортопеду. Этот доктор проведет обследование, выявит причину данной патологии и разработает индивидуальный курс лечения. Чаще всего он включает в себя остеопатию, массаж, кинезиотерапию и лечебную гимнастику.
Чаще всего позвонки самого нижнего отдела позвоночника смещаются в результате травматического воздействия, например, падения. Поэтому, перед тем, как лечить смещение позвонков копчика, необходимо сделать рентгенографический снимок. Он позволит исключить вероятность трещин и переломов костной ткани.
Для лечения целесообразно применять массаж, остеопатию, лазерное воздействие, физиопроцедуры и иглоукалывание. Лечебная физкультура и кинезиотерапия при данной локализации поражения не очень эффективны.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(22) чел. ответили полезен
Источник
