Витамины при болезнях позвоночника
В терапии острых болей в спине происходят существенные изменения. Главным отличием является отказ от строгой иммобилизации больных и переход к быстрой активизации с помощью лечебной физкультуры. При этом одним из условий успешной терапии является купирование болевого синдрома, начиная с первого дня острого периода. Традиционно для этого используют простые анальгетики (Аспирин, Парацетамол), нестероидные противовоспалительные препараты (НПВП), мышечные и эпидуральные блокады. Наряду с этими подходами достаточно популярными в купировании острой боли оказались комбинированные витаминные препараты, содержащие тиамин (витамин В1), пиридоксин (витамин В6) и цианокобаламин (витамин В12).
Интерес к широкому применению комбинации витаминов группы В при болях пришел из практики. С 1950 г. во многих странах их стали рассматривать как анальгетики. Хорошо известно, что витамины группы В являются нейротропными и существенным образом влияют на процессы в нервной системе (на обмен веществ, метаболизм медиаторов, передачу возбуждения). В отечественной практике витамины группы В применяются очень широко. Клинический опыт показывает, что парентеральное использование комбинации тиамина, пиридоксина и цианокобаламина хорошо купирует боль, нормализует рефлекторные реакции, устраняет нарушения чувствительности. Поэтому при болевых синдромах врачи нередко прибегают к использованию витаминов этой группы в комбинации с другими препаратами.
Популярность витаминов группы В при острых болях в спине связана и с другими аспектами. В работе с пациентами, страдающими такими болями, нередко приходится сталкиваться с определенными трудностями. Во-первых, это различные осложнения фармакотерапии. Применение многочисленных НПВП нередко отвергается самими больными из-за побочных эффектов, главным образом со стороны ЖКТ. Во-вторых, при неэффективности какого-либо препарата приходится назначать одновременно препараты нескольких групп, что увеличивает риск побочных эффектов, а также, как правило, повышает стоимость лечения. В-третьих, у многих пациентов существуют противопоказания к проведению различных обезболивающих физиотерапевтических процедур (электротерапия, магнитотерапия, тепловые процедуры и т. д.). Часто они из-за боли не могут выйти из дома, и соответственно проведение каких-либо процедур вне дома исключается. Кроме того, не всегда удается провести необходимые мышечные или эпидуральные блокады из-за отсутствия соответствующих условий или специалистов.
Опубликовано более 90 работ, отмечающих клиническое улучшение при применении витаминов группы В у пациентов с острыми болями в спине [1-5]. Однако остается достаточно много вопросов, касающихся применения комбинации витаминов группы В в лечении острых болей в спине. Как витамины группы В могут помочь при острых болях? Каков их механизм действия? Как быстро наступает эффект? Насколько безопасна комбинация этих витаминов? Можно ли их сочетать с НПВП? Является ли такое комбинированное лечение более эффективным, чем монотерапия?
Целью настоящей работы было рандомизированное открытое сравнительное исследование эффективности препарата Мильгамма, диклофенака и их комбинации в лечении острых болей в нижней части спины. Препарат Мильгамма выпускается в ампулах по 2,0 мл. Одна ампула содержит 100 мг тиамина гидрохлорида, 100 мг пиридоксина гидрохлорида, 1000 мкг цианокобаламина и 20 мг лидокаина. Отличием Мильгаммы от других витаминных препаратов является форма выпуска: в одной ампуле содержатся большие дозы витаминов В1, В6 и В12 в сочетании с местным анестетиком. Решающую роль в комбинированном применении витаминов группы В играет то, что области применения витаминов В перекрещиваются и дополняют друг друга.
В исследование было включено 60 пациентов, страдающих острыми болями в спине. Критериями включения были острые боли в спине, интенсивностью не менее 6 баллов по визуальной аналоговой шкале (ВАШ). Критериями исключения являлись: онкологические заболевания; боли в спине, обусловленные патологией органов брюшной полости и малого таза, компрессия спинного мозга. Все больные были разделены на три группы. В первую группу («М») вошли 20 пациентов, получавших в течение периода до 10 дней по 2,0 мл препарата Мильгамма, во вторую группу («Д») вошли 20 больных, принимавших в течение такого же срока диклофенак внутримышечно по 75 мг в день, третья группа («М + Д») состояла также из 20 человек, получавших ежедневно инъекции Мильгаммы (2,0 мл) и диклофенака (75 мг). Препарат диклофенак был выбран для сравнения как наиболее популярное обезболивающее средство из группы НПВП, широко применяемое в нашей стране для купирования болей в спине. Никаких других фармакологических препаратов и/или физиопроцедур пациентам всех трех групп не назначалось. Лечение проводилось в амбулаторных условиях. Максимальный срок применения препаратов был 10 дней. При полном устранении болевого синдрома ранее этого срока лечение прекращалось.
Средний возраст в группе «М» составил 42,8 ± 9,9 года, в группе «Д» – 40,0 ± 9,8, в группе «М + Д» – 43,1 ± 10 лет. В группе «М» было 40% мужчин и 60% женщин, в группе «Д» и «М + Д» соответственно 30% мужчин и 70% женщин. Таким образом, исследуемые группы были сопоставимы по возрасту и полу (р > 0,15).
В исследовании использовались клинико-неврологический анализ, нейровизуализация (МРТ, КТ, рентгенография), ВАШ для оценки интенсивности болевого синдрома (ежедневно), шкала впечатлений пациента об эффективности терапии, анализ побочных действий препаратов. Статистический анализ проводился с помощью параметрических и непараметрических методов статистики (программа istica 5,0).
Результаты
Болевой синдром был представлен преимущественно мышечно-тоническими нарушениями во всех группах (100% во всех группах). Радикулярные боли вследствие дискогенной компрессии отмечались: в группах «М» и «Д» – по 10%, в группе «М + Д» – в 20% случаев. При этом межпозвоночная грыжа диска на МРТ выявлена: в группе «М» – в 10% (L5-S1), в группе «Д» – в 20% (L5-S1), в группе «М + Д» – в 20% случаев (L4-L5, L5-S1). Явления остеохондроза отмечены в группе «М» в 95%, в группе «Д» – в 100%, в группе «М + Д» – в 95% случаев.
Интенсивность боли по шкале ВАШ в сравниваемых группах до лечения достоверно не отличалась. В группах «М» и «Д» было отмечено статистически достоверное снижение интенсивности боли по шкале ВАШ, начиная со второго дня терапии и последующее ее высокодостоверное уменьшение на протяжении всего курса лечения (p < 0,001). В группе «М + Д» достоверное снижение боли отмечено уже с первого дня терапии. Сравнивая в целом эффективность лечения в изучаемых группах, можно отметить значительное и последовательное уменьшение боли в течение всех дней терапии (табл. 1).
Для оценки динамики редукции болевого синдрома был проведен анализ изменений по шкале ВАШ в процентах по отношению к интенсивности боли до лечения, взятой за 100%. К 3-му дню лечения во всех группах было достигнуто клинически значимое для пациентов уменьшение боли (более чем на 30%). Следует отметить, что наибольшие изменения (уменьшение боли) в течение первых 3 дней были отмечены в группе «М + Д», однако эти отличия не достигали степени достоверности.
Среди врачей распространено мнение о том, что диклофенак более эффективен, чем Мильгамма, при очень интенсивных болях. Для проверки этой гипотезы мы сравнили эффективность лечения в трех группах у больных с исходной интенсивностью боли 8-10 баллов по шкале ВАШ. При анализе динамики регресса боли у этих больных (8-10 баллов по шкале ВАШ) наблюдалось достоверное уменьшение интенсивности боли во всех группах в течение уже первых 5 дней. Однако если оценивать степень обезболивания по дням терапии, то следует отметить положительный эффект в первый день терапии в группе «М + Д» (р < 0,05), тогда как в группах «М» и «Д» достоверное снижение боли наблюдалось только со второго дня лечения (табл. 2).
В нашей работе мы проанализировали количество больных с различной степенью регресса боли: с полным купированием – на 100%, с регрессом на 50 и 30% в зависимости от длительности терапии. Следует подчеркнуть, что уменьшение боли на 30% считается клинически значимым улучшением. На второй день терапии клинически значимое улучшение отметили 11 человек в группе «М + Д», что достоверно больше, чем в этот день в группах «М» и «Д» (р < 0,05). В группе «М + Д» было больше пациентов с полным купированием боли в течение первых 5 дней лечения. Однако можно заметить, что начиная с 4-го и 5-го дня лечения количество больных с регрессом боли более чем на 30% было примерно одинаковым в трех группах.
Больным также предлагалось самостоятельно оценить обезболивающий эффект препаратов по шкале субъективных впечатлений (табл. 3). В целом по итогам 10 дней лечения полное устранение боли отметили 45% пациентов в группе «М» и 35% пациентов в группе «Д», однако наибольшее количество больных с полным регрессом боли было в группе «М + Д» (70%). О том, что боли уменьшились незначительно, сообщили 10% больных, принимавших изолированно диклофенак или Мильгамму. В группе пациентов, получавших диклофенак, у одного человека боли сохранялись на протяжении 7 дней лечения, и пациент был госпитализирован.
На протяжении лечения у ряда больных были выявлены побочные реакции: тошнота, дискомфорт в животе, боли в желудке, диарея. Анализ побочных реакций показал, что большинство из них связаны с приемом диклофенака. Их количество было достоверно выше в группе пациентов, принимавших диклофенак (35%), несколько ниже в группе с применением двух препаратов (25%) и меньше всего в группе больных, получавших Мильгамму (5%, p < 0,05, крапивница у одного больного на 7-й день терапии). В связи с побочными эффектами от терапии отказались 20% в группе «Д» (10% после 5-й инъекции, 10% – после 7-й инъекции), 15% в группе «М + Д» (через 5 дней лечения) , 5% – в группе «М» (после 7-й инъекции). Таким образом, достоверно большее количество больных прекратило лечение из-за побочных явлений, связанных с применением диклофенака.
Обсуждение
При нормальном и разнообразном питании витаминов в организм поступает вполне достаточно, чтобы предотвратить какой-либо витаминодефицит. С появлением синтетических витаминов человек может получить в одной дозе препарата такое количество витаминов, которое поступает с пищей в течение года. Однако в этих фармакологических дозах витамины должны рассматриваться уже как лекарственные препараты. И что очень важно – в таких дозах механизм действия часто отличается от хорошо известного физиологического воздействия «природных» витаминов [6].
Есть две группы нарушений, при которых витаминотерапия безоговорочно показана. Первая – витаминодефицитные состояния (болезнь бери-бери, подагра, алкоголизм, мальабсорбция, муковисцедоз и др.). Вторая – генетические дефекты метаболизма витаминов. При этом обе эти группы витаминодефицитных состояний служат основанием лишь для очень небольшой части всех назначений витаминных препаратов. В медицинской практике витамины группы В чаще всего назначаются как адъюванты при состояниях, не сопровождающихся дефицитом витаминов: болевые синдромы, психозы, астения, тунельные синдромы, аллопеция. Очень часто при этом достигаются хорошие результаты лечения. При этом остается неясным, в каких случаях положительный эффект связан с действием витаминов, а в каких может быть случайным или обусловленным плацебо.
Однако в настоящее время ведутся клинические и экспериментальные исследования по применению витаминов в качестве активных лекарственных средств, с новыми механизмами действия [7-9]. В экспериментальной работе по изучению эффектов комбинации витаминов В1, В6 и В12 при болях показано ингибирование ноцицептивных ответов, вызванных формальдегидом, не меняющееся после введения налоксона. Выдвинуто предположение, что антиноцицептивный эффект комбинированного витаминного комплекса может быть обусловлен ингибированием синтеза и/или блокированием действия воспалительных медиаторов [7]. Во многих работах подчеркивается, что как комбинация, так и раздельное применение витаминов В1, В6 и В12 обладают анальгезирующим эффектом. Показано, что комплекс витаминов группы В усиливает действие норадреналина и серотонина, главных антиноцицептивных нейромедиаторов. Кроме того, в эксперименте обнаружено подавление ноцицептивных ответов не только в заднем роге, но и в зрительном бугре [8].
Несмотря на то, что отсутствуют крупные доказательные исследования в этом плане, практика показывает, что витамины группы В в больших дозах действительно обладают анальгезирующими свойствами, а также способны усиливать обезболивающие эффекты при применении одновременно с простыми анальгетиками или НПВП. Положительные результаты были получены в лечении как мышечно-скелетной, так и нейропатической боли [9]. В частности, есть исследования, показывающие эффективность витамина В6 при тунельных синдромах. Есть указания на то, что витамины группы В усиливают анальгезию при одновременном их применении с диклофенаком при острых болях в спине, что может сократить сроки лечения и уменьшить дозировки диклофенака, снизив, таким образом, риск побочных явлений [10-13].
Полученные в нашей работе результаты подтвердили эффективность и безопасность комбинированного препарата Мильгамма в лечении острых болей в спине. Достоверное анальгетическое действие отмечается со второй инъекции препарата. Эффект Мильгаммы, препарата не относящегося к анальгетикам, оказался сопоставимым с диклофенаком – «классическим» обезболивающим средством. Это может свидетельствовать о том, что в препарате Мильгамма комбинация витаминов группы В обладает четким анальгетическим механизмом действия и не является результатом обычного традиционного физиологического воздействия этих витаминов. Нам представляется это положение очень важным, поскольку среди врачей распространено мнение, что применение витаминов группы В при острых болях – это обычная витаминотерапия, направленная на «укрепление нервной системы». С учетом новых экспериментальных данных, о которых сказано выше, можно ожидать, что в перспективе будут более детально изучены анальгетические свойства и уточнены механизмы воздействия больших доз витаминов группы В на человека.
В нашем исследовании побочные явления и осложнения во время и после окончания терапии были связаны с приемом диклофенака. В группе пациентов, принимавших этот препарат, получен высокий процент побочных явлений (35%), что, к сожалению, говорит о его недостаточно высоком уровне.
Что касается комбинированной терапии, то она оказалась эффективнее, чем монотерапия, с точки зрения динамики регресса боли. Показано более быстрое и выраженное снижение боли в первые дни терапии, что очень важно особенно при интенсивных болях. Вполне вероятно, что комбинированная терапия сокращает сроки лечения, а также позволяет обсуждать применение более низких доз НПВП при их сочетании с Мильгаммой. Комбинация Мильгаммы с диклофенаком может быть рекомендована при очень высокой интенсивности боли для быстрого ее купирования уже в первые дни лечения. При этом следует обратить внимание на то, что эффективность монотерапии Мильгаммой при интенсивных болях не уступала диклофенаку, и этот факт с учетом лучшего профиля безопасности позволяет относить препарат к универсальным как при слабых, так и при сильных болях.
Выводы
Проведенное исследование подтверждает клинический опыт высокой эффективности комбинации витаминов группы В в терапии острых болей в спине.
Монотерапия Мильгаммой острых болей в спине сопровождается достоверным снижением интенсивности болевого синдрома со второго дня и на протяжении всего курса лечения при практическом отсутствии нежелательных побочных явлений.
Мильгамма является эффективным обезболивающим средством как при умеренных, так и при болях высокой интенсивности.
Терапия острых болей в спине диклофенаком является эффективной, однако сопровождается в трети случаев нежелательными побочными явлениями, что следует учитывать при выборе лекарств.
Комбинированная терапия диклофенаком и Мильгаммой дает более выраженный обезболивающий эффект, чем монотерапия (Мильгаммой или диклофенаком); выраженный положительный эффект отмечается уже в первый день терапии, что важно учитывать при необходимости срочного купирования болевого синдрома.
Вероятно, что комбинированная терапия (НПВП + витамины группы В) позволит использовать меньшие дозы НПВП в целях предупреждения нежелательных побочных явлений. при достижении максимального обезболивания.
При длительности лечения 7-10 дней комбинированная терапия не имеет преимуществ перед монотерапией Мильгаммой или диклофенаком по конечному результату, однако монотерапия Мильгаммой отличается лучшей переносимостью и большей безопасностью.
Препарат Мильгамма в инъекциях должен рассматриваться не как компонент для лечения витаминодефицитных состояний или общеукрепляющее средство, а как активно действующее средство, с особыми, пока недостаточно изученными, но очевидными противоболевыми свойствами.
По вопросам литературы обращайтесь в редакцию.
А. Б. Данилов, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Источник
Основной причиной временной утраты трудоспособности пациентов в практике врача-невролога являются боли в спине. По данным опубликованных исследований индустриальных стран Европы и Америки, примерно каждый десятый житель этих стран испытывает боли в спине не менее одного раза в году [1, 2]. Материальные потери, обусловленные данной проблемой, сопряжены не только с временной утратой трудоспособности, но также с затратами на приобретение лекарств и ортезов. В течение жизни дорсалгии возникают у каждого второго жителя планеты, а у 25% из них боли носят хронический характер [3].
Основные причины возникновения болей в спине хорошо известны:
• острый или хронический мышечный спазм (70%);
• дисфункция дугоотростчатых суставов (20%);
• протрузии или грыжи межпозвонковых дисков с компрессией корешков;
• стеноз позвоночного канала, спондилоартроз и спондилолистез (8%);
• онкологическая патология позвоночника (2%).
Неспецифической болью в нижней части спины страдают свыше 85% пациентов, обращающихся за помощью в поликлиники по поводу болевых синдромов [5, 13]. Причиной неспецифической боли в нижней части спины у подавляющего числа пациентов являются дегенеративные изменения межтеловых и дугоотростчатых суставов, суставных сумок, периартикулярных тканей, а также места прикрепления мышц. Многообразие факторов, предрасполагающих к развитию болей в нижней части спины, можно разделить на две большие группы. К первой группе относятся врожденные аномалии развития костно-мышечной системы: люмбализация и сакрализация поясничных и крестцовых позвонков, незаращение дужек, плоскостопие, укорочение конечности. Ко второй группе – особенности жизнедеятельности: недостаточная физическая нагрузка или наоборот тяжелый физический труд, постоянные микротравмы в процессе трудовой деятельности, избыточная масса тела [9, 12].
Подробнее коснемся корешкового синдрома, обусловленного компрессией спинальных нервов. Чаще всего корешковый синдром встречается при поражении поясничного отдела позвоночника, реже – шейного. Самыми распространенными причинами корешкового синдрома являются остеохондроз с формированием грыж межпозвонковых дисков, спондилоартроз и спондилолистез с сужением позвоночного канала. Наибольшему травмирующему воздействию при формировании грыж межпозвонковых дисков подвержены пятый поясничный и первый крестцовый спинальные нервы и их корешки. В результате травмирующего воздействия на различные отделы спинального нерва секвестром межпозвонкового диска возникают признаки асептического воспаления. В результате отека корешка включается тоннельный механизм его компрессии, формирующий ноцицептивный компонент болевого синдрома. Нарушение миелиновой оболочки волокон корешка как ответная реакция на травму формирует нейропатический компонент болевого синдрома. Комбинированный характер болевого синдрома требует соответствующего терапевтического подхода.
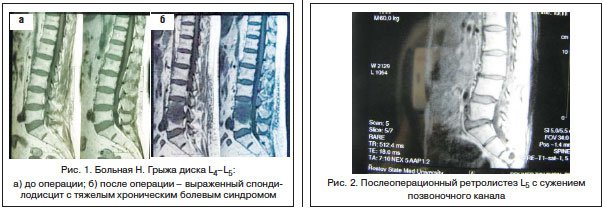
За последние 10 лет в нашей стране отмечается значительный рост количества хирургических вмешательств по поводу грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника. Так, в Ростовской области выполняется свыше 400 операций в год (10 на 100 тыс. населения). С ростом числа оперативных вмешательств возросло и число пациентов, которым хирургическое пособие не принесло избавления от боли. Основные причины хронизации боли в нижней части спины – это не только так называемые «неудачные операции», это прежде всего спондилодисциты, развивающиеся вследствие повреждения гиалинового хряща, нарастающий спондилолистез с сужением позвоночного канала и компрессия дурального мешка и корешковых воронок вследствие рубцово-спаечного эпидурита (рис. 1-3).
Рецидивы болевого синдрома после операций, по сводным данным, составляют от 15% до 50%. Логика развития событий закономерно ставит вопрос о необходимости дальнейшей разработки более строгих критериев отбора больных для хирургического лечения и разработки более эффективных методов консервативной терапии, лишенной необратимых анатомических нарушений, развивающихся после оперативных вмешательств.
С целью подавления ноцицептивного компонента болей в нижней части спины в остром периоде широко и успешно применяются НПВП в сочетании с миорелаксантами, в зависимости от выраженности мышечного спазма. С целью воздействия на нейропатический компонент боли общее признание получило применение в комплексной терапии витаминов группы В.
Витамин В1 (тиамин) метаболизируется в организме в кокарбоксилазу (тиаминдифосфат) и тиаминтрифосфат путем фосфорилирования. Кокарбоксилаза как ферментный коэнзим участвует в цепи углеводного обмена, что имеет важное значение для нормального функционирования нервов и нервной ткани. Кроме того, тиамин (витамин В1) обладает антиоксидантной активностью, регулирует проведение нервного импульса, влияя на передачу возбуждения.
Витамин В6 (пиридоксин) в тканях организма фосфорилируется. Продукты метаболизма являются коферментами неокислительного обмена практически всех аминокислот. Коферменты участвуют в декарбоксилировании аминокислот с образованием многих физиологически активных медиаторов – адреналина, тирамина, допамина, гистамина, серотонина, играющего важную роль в функционировании антиноцицептивной системы.
Витамин В12 обладает высокой биологической активностью, являясь фактором роста, участвуя в образовании холина, метионина, нуклеиновых кислот, оказывает благоприятное влияние на функцию нервной системы. Препарат обладает аналгезирующим действием, стимулирующим регенерацию нервной ткани, участвует в синтезе миелиновой оболочки, синтезе нейромедиаторов, а также способствует нормализации углеводного обмена [6].
Препарат Мильгамма («Верваг Фарма», Германия) имеет ряд преимуществ: инъекционная форма препарата содержит высокие дозы витаминов группы В: тиамина гидрохлорида – 100 мг, пиридоксина гидрохлорида – 100 мг, цианокобаламина гидрохлорида – 1000 мкг.
Инъекции препарата безболезненные как за счет небольшого объема раствора в ампуле, так, в основном, за счет наличия местного анестетика лидокаина (20 мг) в каждой ампуле. Одновременное введение сразу 3 нейротропных витаминов группы В позволяет добиться уменьшения боли в более короткие сроки, что в свою очередь уменьшает продолжительность приема НПВП, и следовательно, риск возникновения нежелательных явлений от их применения.
В большинстве наблюдений боли в нижней части спины в результате проводимого лечения постепенно на протяжении 4-6 нед. в основном ослабевают. Однако сохраняющиеся дегенеративные изменения суставных поверхностей межпозвонковых дисков и дугоотростчатых суставов под воздействием внешних факторов, а иногда и спонтанно, приводят к очередным обострениям и хронизации боли. У третьей части пациентов в течение года после первого эпизода боли наступает обострение [14]. Существенным фактором в хронизации боли является снижение социальной активности больного, сложности в семье из-за возникших материальных проблем, связанных с временной утратой трудоспособности [7, 10].
С целью профилактики хронизации боли в нижней части спины, обусловленной остеохондрозом, а также рецидива болей после ранее перенесенных операций на межпозвонковом диске целесообразно продлить прием препаратов, содержащих витамины группы В, и в частности Мильгамма композитум. В драже Мильгамма композитум тиамина хлорид заменен на бенфотиамин, являющийся жирорастворимым дериватом тиамина. Бенфотиамин метаболизируется путем фосфорилирования в тиамина пируват и тиаминтрифосфат – биологически активные вещества. Роль тиаминтрифосфата состоит в участии в метаболизме углеводов.
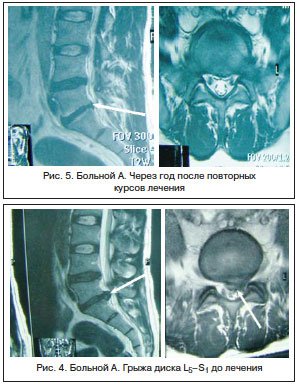
Наш опыт и публикации большинства исследователей, изучавших клинические эффекты препаратов Мильгамма и Мильгамма композитум [4, 8, 11], отмечают хорошую их переносимость, практически полное отсутствие негативных побочных эффектов. Это очень важно, т. к. хорошая переносимость лечения повышает приверженность пациента к его продолжению. Оптимальный курс терапии болей в спине включает в себя 10 инъекций препарата Мильгамма и 14 дней приема препарата Мильгамма композитум по 1 драже 3 р./сут. Результаты исследований показывают, что прием драже позволяет пролонгировать терапевтический эффект на срок до 3 мес. и более. Сочетание препарата Мильгамма с хондропротекторами иногда способствует уменьшению имевшего место до лечения секвестра выпавшего дегенерированного пульпозного ядра (рис. 4, 5).
Таким образом, приведенные данные позволяют считать целесообразным включение препаратов Мильгамма и Мильгамма композитум в схемы лечения больных с неспецифическими болями в нижней части спины, в частности пациентов с болевыми синдромами, обусловленными дегенеративными поражениями позвоночника, а также при рецидиве болевого синдрома после ранее выполненных хирургических вмешательств.


Литература
1. Алексеев В.В., Баринов А.Н., Кукушкин М.Л. и др. Боль: руководство для врачей и студентов / Под ред. Н.Н. Яхно. М.: МедПресс, 2009. 302 с.
2. Боль: руководство для врачей и студентов / Под ред. Н.Н. Яхно.
М.: МЕДпресс-информ, 2009. 304 с.
3. Данилов А.Б. Применение витаминов группы В при болях в спине: новые анальгетики // РМЖ. 2008. Т. 16 (спецвып.). С. 35-39.
4. Камчатнов П.Р. Применение препаратов Мильгамма и Мильгамма композитум у пациентов с болью в спине // Практикующему неврологу. 2011. Т. 1. № 39.
5. Матросов Д.Н., Галушко Е.А., Эрдес Ш.Ф. Эпидемиология болей в нижней части спины в амбулаторной практике // Боль. 2009. № 4 (25). С. 23-28.
6. Машковский М.Д. Лекарственные средства: пособие для врачей. 14 изд., перераб., испр. и доп. М.: Новая Волна, Издатель С.Б. Дивов, 2002. Т. 2. C. 72-84.
7. Подчуфарова Е.В., Яхно Н.Н., Алексеев В.В. и др. Хронические болевые синдромы пояснично-крестцовой локализации: значение структурных скелетно-мышечных расстройств и психологических факторов // Боль. 2003. № 1. С. 38-43.
8. Bruggemann G., Koehler C.O., Koch E.M. Results of a double-blind study of diclofenac + vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae. A multicenter study // Klin. Wochenschr. 1990. Vol. 68, № 2. Р. 116-120.
9. Harreby M., Nygaard B., Jessen T. et al. Risk factors for low back pain in cohort of 1389 Danish school children in epidemiologic study // Eur. Spine J. 1999. Vol. 8. № 6. P. 444-450.
10. Koleck N., Mazaux J.M., Rascle N. et al. Psycho factors and coping strategies as predictors of chronic evolucion and quolityof life in patient with low back pain: A prospective study// Eur. J. of Pain. 2006. Vol.10. P. 1-11.
11. Mauro G.L., Martorana U., Cataldo P. et al. // Vitamin B12 in low back pain: a randomised, double-blind, placebo-controlled study // Eur. Rev. Med. Pharmacol. Sci. 2000.
Vol. 4. № 3. Р. 53-58.
12. Raymond R. Botte. An interpretation of the Pronation Syndrome and foot tipes of patient with low back pain // J. Am. Podiatry Assoc. 1981. Vol. 71. № 5. P. 243-253.
13. Royal College of Genetral Pfactitions. Clinical Guidelines for the Management of acute low back pain // London Royal College of General Practitions. 1999.
14. Von Korff N., Saunders K. The Course of back pain in primary care // Spine. 1996. Vol. 21. P. 2833-2883.
Источник
