В позвоночнике человека срослись
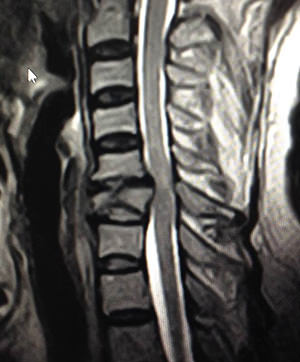
Конкресценция тел позвонков может быть врожденной или приобретенной. В первом случае происходит частичное или полное сращение позвонков в шейном отделе позвоночника на ранних сроках беременности под воздействием тератогенных факторов влияния. Во втором случае патология может развиваться в результате частичного или полного удаления межпозвоночного диска хирургическим путем. Обычно такая операция проводится при грыже диска большого размера или при дискогенном стенозе спинномозгового канала.
Также существует физиологическое сращение тел позвонков, которое наблюдается в крестцовом отделе. До достижения возраста 23 – 25 лет все позвонки крестцового отдела позвоночника независимые и между ними присутствуют прокладки в виде плотного гиалинового хряща. Назвать их полноценными межпозвоночными дисками нельзя, поскольку в их структуре отсутствует фиброзная оболочка и студенистая внутренняя структура. В 25 лет все позвонки сращиваются в единую крестцовую кость.
Частичное сращение дужек позвонков может наблюдаться при деформирующей спондилоартрозе. Происходит постепенное разрушение синовиального хрящевого слоя. Дугоотросчатые и фасеточные суставы разрушаются. На суставных поверхностях начинают формироваться костные наросты (остеофиты). За счет образования грубых костных мозолей может происходит сращивание соседних дуг позвонков.
Конкресценция вне зависимости от природы своего происхождения значительно ухудшает качество жизни пациента. Наиболее частая локализация сращивания на внутриутробном периоде развития – первый и второй шейный позвонки. В результате этого нарушается физиологическая подвижность головы- ребенок не сможет в будущем запрокидывать голову назад, совершать ею вращательные движения.
Нарушается гемодинамика в вертебробазилярном бассейне. Поэтому дети с подобной патологией часто отстают в своем умственном и психическом развитии. Рекомендуется проведение хирургической операции на ранней стадии обнаружения патологии. После операции требуется в течение длительного времени проводить реабилитацию. У врожденных случаев сращения тел и дужек позвонков есть тенденция к повторным рецидивам. Эти заболевания быстро прогрессируют и без лечения приводят к развитию лордоза, сколиоза, кифосколиоза и других видов искривления позвоночного столба.
Если у вас обнаружено врожденное или приобретенное сращение позвонков, рекомендуем как можно быстрее начать лечение. Оно проводится под контролем о стороны врача вертебролога. При наличии неврологических симптомов требуется консультация невролога. Записаться на прием к вертебрологу и неврологу можно в нашей клинике мануальной терапии в Москве. Первичный прием для каждого пациента проводится бесплатно. В ходе консультации врач проводит осмотр, ставит предварительный диагноз и дает индивидуальные рекомендации по проведению лечения.
Виды конкресценции позвонков
Врожденная патология встречается относительно редко. Она диагностируется во время скрининга на 20-ой неделе беременности. Гораздо более распространена неполная конкресценция тел позвонков, сформированная в периоде реабилитации после перенесенной хирургической операции по удалению сегмента поврежденного межпозвоночного диска.
К сожалению, полного восстановления утраченной мобильности тел позвонков достичь даже при своевременном лечении не удается. Но реабилитация после проведенной операции по сращиванию соседних тел позвонков позволяет исключить риск развития осложнений и повторных рецидивов межпозвонковой грыжи.
Самый распространенный вид патологии – это частичная конкресценция позвонков, она отличается следующими признаками:
- подвижность утрачивается, но часть сочленений сохраняет свою мобильность, что позволяет проводить эффективную адаптацию пациента к повседневным физическим нагрузкам;
- не нарушается гемодинамика в шейном отделе и не возникает синдром задней позвоночной артерии;
- редко наблюдается сужение спинномозгового канала за счет протрузии межпозвоночного диска в том сегменте, где сращение не произошло полностью.
При частичной конкресценции тел позвонков свободными и подвижными остаются поперечные, дугоотросчатые и остистые отростки. Поэтому не возникает эффекта потной обездвиженности. Наибольшую опасность полное сращение представляет собой в том случае, если оно сопряжено с ассимиляцией атланта затылочной костью. В этом случае даже неполное сращение позвонков приводит к невозможности совершать головой вращательные движения, наклоны назад и т.д. Болезнь Клиппеля-Фейля развивается во внутриутробном периоде. Приобретенной она быть не может. Поражает одновременно до 5-ти шейных позвонков.
Причины сращения позвонков
У детей может диагностироваться врожденное сращение позвонков, у взрослого человека эта патология имеет приобретенную природу. Врожденные аномалии позвонков могут быть спровоцированы следующими факторами:
- работа будущей матери в сложных условиях (загрязнение окружающей среды, токсичность, тяжелые физические нагрузки и т.д.);
- тяжелый ранний или поздний токсикоз, связанный с неправильной работой иммунной системы;
- эклампсия и преэклампсия, нефропатия, тяжёлые формы железодефицитной анемии;
- перенесенные вирусные и бактериальные инфекции;
- употребление фармакологических препаратов без назначения врача;
- курение и употребление алкогольных напитков до и во время беременности.
Причины сращения позвонков у взрослых:
- остеохондроз и развивающиеся на его фоне осложнения, такие как протрузия и грыжа межпозвоночного диска;
- хирургическое вмешательство на позвоночном столбе, в ходе которого производится удаление межпозвоночного диска и принудительное сращение соседних тел позвонков;
- последствия переломов и трещин позвонков с формированием обширной костной мозоли;
- остеопороз, остеомаляция, спондилоартроз и т.д.;
- болезнь Бехтерева (отличается обширной областью сращения позвонков и полной неподвижностью всего позвоночного столба);
- инфекционные и асептические воспалительные процессы, приводящие к образованию большого количества рубцовой и фиброзной ткани (анкилоз).
Выявление и устранение потенциальной причины конкресценции позвонков – это важный этап для будущего эффективного лечения. Вы может обратиться на бесплатный прием в нашу клинику мануальной терапии. Опытный вертебролог проведет обследование и расскажет о том, как можно лечить данную патологию.
Конкресценция (сращение) шейных позвонков
Чаще конкресценция шейных позвонков является врожденной патологией. У младенца обнаруживается сращение шейных позвонков С1 и С2. В тяжелых случаях также происходит ассимиляция затылочной костью атланта.
Проявляется сращение позвонков шейного отдела следующими симптомами:
- новорожденный в положенный срок не может самостоятельно удерживать головку, поскольку не формируется физиологический шейный изгиб позвоночника и не развиваются сопутствующие этому мышцы;
- любые манипуляции (купание, переодевание, пеленание) вызывают приступ сильного плача, свидетельствующего о том, что ребенок испытывает серьезную боль;
- невозможность уложить ребенка спать на спине, предпочтительная поза – на боку с характерным наклоном головки вперед, по направлению к грудине.
Если присутствуют эти клинические признаки необходимо обратиться к участковому педиатру, чтобы он назначил соответствующие обследования и консультации детского невролога, вертебролога или ортопеда.
В нашей клинике мануальной терапии специалисты принимают детей в возрасте старше 5-ти лет.
Конкресценция (сращение) грудных позвонков
Приобретенная конкресценция грудных позвонков может наблюдаться у людей, страдающих от сколиоза и кифосколиоза 2-ой и 3-ей степени. Смещение приводит к частичному сращению грудных позвонков, что в еще большей степени искривляет позвоночный столб.
Неполное сращение позвонков грудного отдела обычно наблюдается в левой или правой боковой проекции. При обнаружении данного клинического признака показана хирургическая операция с целью устранения костных наростов и восстановления подвижности. Затем проводится курс восстановительного лечения и коррекция осанки с помощью методов мануальной терапии.
Признаки данной патологии:
- нарушение подвижности в грудном отделе позвоночника;
- постоянные тупые боли в области спины и грудной клетки;
- ограничение движений ребер при совершении глубокого вдоха;
- ощущение нехватки воздуха;
- мышечная слабость в верхних конечностях.
Диагностика проводится с помощью рентгенографического снимка, на котором видно полное смыкание межпозвонковых промежутков и частичное или полное срастание костных тканей.
Конкресценция (сращение) поясничных позвонков
Частичное сращение поясничных позвонков у взрослого человека всегда связано с дегенерацией хрящевой ткани межпозвоночного диска. Это может быть секвестр грыжи, хирургическая операция, травматическое нарушение целостности, компрессионный перелом и т.д.
Конкресценция поясничных позвонков оказывает существенное влияние на процесс распределения амортизационной нагрузки на позвоночный столб. Если какой-то из межпозвоночных дисков поврежден или отсутствует, то повышенная нагрузка оказывается на соседние. Они быстро разрушаются и происходит вторичное сращение позвонков поясничного отдела до тех пор, пока он полностью не утратит свою физиологическую подвижность.
Даже частичное сращение поясничных позвонков влечет за собой серьезные последствия:
- нарушение работы внутренних органов брюшной полости и малого таза (запоры, диареи, недержание мочи или задержка мочеиспускания, эректильная дисфункция или бесплодие);
- парестезии и нарушение кожной чувствительности в области поясницы, крестца, передней брюшной стенки и нижних конечностей;
- мышечная слабость и нарушение тонуса сосудистой стенки, что влечет за собой нарушение работоспособности клапанной системы венозного русла и развитие тромбофлебита;
- нарушение иннервации мышц и их частичная дистрофия.
Постепенное сращение крестцовых позвонков к возрасту в 25 лет считается совершенно физиологическим процессом.
Что делать при сращении позвонков?
Первое, что следует делать при обнаружении сращения соседних позвонков – это обратиться на прием к опытному вертебрологу. Потребуется пройти курс полноценной реабилитации с целью предотвращения риска нарушения амортизационной способности позвоночного столба.
В нашей клинике мануальной терапии первичный прием пациентов предоставляется бесплатно. Можно записаться на приём к неврологу, вертебрологу, ортопеду или остеопату. Доктор проведет осмотр и обследование, поставит точный диагноз и назначит индивидуальное лечение.
Полное восстановление подвижности возможно только в том случае, если сращение произошло частичное и не разрушен полностью межпозвоночный хрящевой диск. К сожалению, пациенты, перенесшие хирургическую операцию по удалению межпозвоночного диска, никогда не смогут восстановить мобильность тел позвонков. Но и им может быть оказана эффективная помощь.
Во время лечения и реабилитации доктор прикладывает усилия для восстановления всех поврежденных тканей и устранения риска последующего разрушения всех остальных межпозвоночных дисков.
Мы используем тракционное вытяжение позвоночного столба, остеопатию, массаж, иглоукалывание, лечебную гимнастику, лазерное воздействие, физиотерапию и многие другие способы.
Если вам необходимо эффективное и безопасное лечение сращения позвонков, то запишитесь на бесплатный прием в нашу клинику. Опытный врач поставит диагноз и расскажет о возможностях консервативного лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Анкилозирующий спондилоартрит или болезнь Бехтерева – это воспаление межпозвонковых суставов, что приводит к их сращению, из-за этого позвоночник оказывается в костном футляре, ограничивающем его движения. Чаще всего этому заболеванию подвержены молодые м

Причиной болезни Бехтерева могут стать генетические отклонения иммунной системы, также могут повлиять на ее развитие хронические инфекции кишечника и мочевыводящих путей. Спровоцировать обострение могут половые и кишечные инфекции, стрессы и травмы опорно-двигательного аппарата.
Главная проблема пациентов, страдающих болезнью Бехтерева – поздно выявленный диагноз. Поэтому важно отличать ее на ранних стадиях от других заболеваний, имеющих схожие симптомы:
- упорные боли у молодых людей в пяточных костях;
- скованность и боль в крестцово-подвздошной области, которая отдается в нижние конечности, ягодицы и может усиливаться во второй половине ночи;
- скованность и боль в грудном отделе позвоночника;
- значения СОЭ до 30-40 мм/час и выше.
При сохранении этих симптомов на протяжении 3 месяцев нужно немедленно обратиться за консультацией к ревматологу.
Болезнь Бехтерева не всегда начинается с позвоночника, анкилозирующий спондилоартрит может начаться с суставов рук и ног, воспалительного заболевания глаз, поражения сердца или аорты. Также может происходить медленное прогрессирование, когда болезнь случайно выявляют на рентгенографии.
С течением времени ограничение подвижности позвоночника усиливается, наклоны в стороны, назад и вперед становятся болезненными и затрудненными, отмечается укорочение позвоночника. Чихание, кашель, глубокое дыхание могут вызвать болезненные ощущения. Увеличивают боль и скованность неподвижность и покой позвоночника, а умеренная физическая активность и движение – наоборот, уменьшают.
Лечение болезни Бехтерева
Лечение носит комплексный, этапный и продолжительный характер. После лечения в стационаре предписывают реабилитацию в санатории, с последующим наблюдением и лечением в поликлинике.
Для лечения используют глюкокортикоиды, нестероидные противовоспалительные средства, а при тяжелых формах еще и иммунодепрессанты. Пациентам назначают мануальную терапию, физиотерапию, лечебную гимнастику по 30 мин 2 раза в день по индивидуально подобранной программе. Важное условие эффективного лечения – пациент должен научиться мышечному расслаблению.
Чтобы притормозить развитие сращения суставов позвоночника, рекомендовано глубокое дыхание, плавание, ходьба на лыжах, подушку следует убрать, а постель должна быть жесткой. Важно также не допустить закрепления неправильных поз позвоночника.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же

Анна
2016-01-20 10:07:15
Прохожу лечение суставов и могу сказать что комплексное лечение которое мне назначили действительно помогает. Уже сейчас, хоть курс еще не окончен я чувствую себя намного лучше, мне стало намного лучше как ходить так и спать, а это большой плюс в жизни не просыпаться от боли, а крепко спать. Читать дальше

Федоров Олег
2014-09-17 12:18:37
Выражаю благодарность М.А. Бобырю! Много лет мучаюсь болями в шее. Все прошло! Даже не представлял, что когда-нибудь избавлюсь от этой напасти! Читать дальше

Дмитрий
2015-11-22 13:22:40
У меня сколиоз 2-й степени, по этой причине весной 2015 г. меня в течении 3-х месяцев мучили боли в позвоночники, особенно болезненны были повороты с боку на бок и ощущалось постоянное жжение, также появилась боль в левом бедре из-за чего начал хромать. Решил обратиться в клинику Бобыря. Первое… Читать дальше

Галина Ивановна
2020-08-29 23:45:12
Хочу отметить очень качественную работу Карабушкина Михаила – мастера настоящего глубокого массажа. Хорошо проработал спину, область шеи. Конечно, было бы целесообразно перевести встречи с ним на регулярную основу, но, к сожалению, в клинику мне очень далеко ехать. Читать дальше
Врачи клиники Бобыря стаж работы от 10 лет
Источник
Сайт Avicenna Klinik GmbH использует файлы cookie, чтобы предоставить вам лучший сервис. Используя этот сайт, вы соглашаетесь с этим. Дополнительные сведения смотрите в разделе Защита персональных данных.
International Clinic for Spine Surgery
- Стартовая страница
- Avicenna Klinik
- Почему Avicenna Klinik
- О нас
- Отчет о качестве
- Коллектив
- Брошюра клиники
- Актуальное
- Заболевания позвоночника
- Лечение позвоночника
- Диагностика
- Обзор
- Магнито-резонансная томография (МРТ)
- Цифровой рентген
- МРТ-ангиография
- Цены
- Обзор
- МРТ
- Отзывы
- Часто задаваемые вопросы
- Контакт
Что такое перелом позвонка?
Ось человеческого тела – это позвоночник. Он выполняет важные статические задачи и служит для защиты внутренних органов и спинного мозга, а также позволяет осуществлять движение. У здоровых людей позвоночник обладает высокой устойчивостью, и требуется большое силовое воздействие, чтобы вызвать перелом позвонка. Позвоночник состоит в общей сложности из семи шейных, двенадцати грудных, пяти поясничных, пяти сросшихся крестцовых и четырех-пяти копчиковых позвонков. Таким образом, вместе со сложным связочным и мышечным аппаратом позвоночник представляет собой функциональную, эластичную систему, способную улавливать нагрузки.
Перелом на самом деле очень устойчивых тел позвонков может произойти, если они сильно травмируются извне (автомобильные, велосипедные и мотоциклетные аварии, прыжок головой в мелкий водоем, падение, спортивные травмы, насильственные действия). Это происходит только при большом воздействии внешней силы, от удара, который мышцы не могут перехватить. Кроме того, позвоночник при падении тормозится односторонне. Тело позвонка разбивается и ломается. Происходит перелом позвонков (fractura vertebrae). Перелом позвонка может затронуть остистый отросток, тело позвонка или дугу позвонка.
Для перелома позвонка существуют эти синонимы: перелом тела позвонка, компрессионный перелом, перелом растяжения, перелом сгибания, взрывной перелом.
В 1994 году Фридрих Пауль Магерль (р. 21 мая 1931 года в Штирии), австрийский хирург и пионер хирургии позвоночника, ввел классификацию для оценки травмы в области грудного и поясничного отделов, которая на сегодняшний день обычно используется для оценки.
Тип A: Компрессионные травмы: происходит сжатие. Происходит, прежде всего, в передней части позвонков.
Тип B: Дистракционные травмы: крутящий момент разрывает позвонок в поперечном направлении. Такие травмы возникают преимущественно в области заднего позвонка.
Тип C: Ротационные повреждения: они возникают в момент вращения. Также повреждаются продольные связки и нередко межпозвоночные диски.
Перелом позвоночника – чаще всего затронут поясничный отдел позвоночника
Около 250 000 переломов позвоночника (переломы позвонков), к которым относится перелом тела позвонка, происходят в Германии ежегодно. В то время как причиной перелома позвоночника у молодых людей обычно являются автомобильные и спортивные аварии, переломы позвоночника у пожилых людей в основном связаны со слабой костной структурой, вызванной остеопорозом. В 20% переломов в результате аварий поражаются два или несколько позвонков. Каждый второй пациент (54,4%) получает сопутствующую травму. А риск получить неврологическй дефицит значительно повышается с ростом тяжести травмы, так что около 53% пациентов имеют даже миелопатии. Наиболее часто переломы позвонков проявляются в поясничном отделе (ПОП) или грудном отделе позвоночника (ГОП).
Причины перелома позвонка
Слова «несчастный случай» и «легкомыслие» всплывают снова и снова, когда мы говорим о травматических переломах позвонков. Кто-то упал с лестницы или со стремянки. Кто-то получил удар или совершил прыжок вниз головой в воду, не зная, что водоем совсем мелкий. Кто-то на уроке физкультуры сделал неудачный кувырок, а кто-то поскользнулся на скользком льду или осенью на влажной листве. Есть сотни возможностей получить перелом позвонка в результате несчастного случая (виноват ли пациент сам или нет). Переходы между шейным и грудным отделами позвоночника, между грудным и поясничным, а также между поясничным и крестцовым считаются особенно травмоопасными.
Кроме травматических переломов существуют также так называемые патологические переломы, такие как при остеопорозе, раке кости или метастазах в скелете; спондилит (остит), размягчение костей (остеомаляция) и ревматизм могут рассматриваться как факторы, вызывающие переломы. В этих случаях перелом наступает без видимого травматического повреждения.

Перелом позвонка – симптомы
В зависимости от локализации перелома боль сохраняется над поврежденным позвонком и соседними отделами позвоночника. Крупные травмы в любом случае сопровождаются значительными болями. Например, если при переломе позвоночника защемляется спинной мозг, это может привести к сбоям в моторике или нарушению чувствительности.
Однако часто при травме позвоночника больные ощущают внезапные боли в спине, зачастую с выраженной ограниченностью движений. Кроме того, в зависимости от пораженных структур возникают нарушения чувствительности, такие как покалывание или онемение. Они могут отдавать в руки и ноги. Симптомы при хлыстовой травме шейного отдела позвоночника (ШОП) в некоторых случаях могут появляться даже через несколько дней.
Пациенты часто не обращаются к врачу до тех пор, пока перелом позвонка не начинает давить на окружающие структуры. Затем появляются такие симптомы, как, например, паралич в конечностях или нарушения чувствительности.
Диагноз перелом позвонка – так врач может распознать перелом
Диагностика включает предварительный разговор между врачом и пациентом, так называемый разговор для сбора анамнеза. Мы говорим об этом так часто и так настоятельно, потому что вы должны усвоить, что это очень важно. Поэтому при посещении врача обращайте внимание на то, чтобы он уделял вам время, чтобы врач вас внимательно слушал. И не торопитесь! Расскажите специалисту, имело ли место падение, несчастный случай или другое событие, потенциально вызывающее травму. Расскажите врачу, были ли уже симптомы паралича, онемение или проблемы с мочеиспусканием или дефекацией. Он также будет расспрашивать вас о существующих заболеваниях скелетной системы, ответьте на эти вопросы четко и это очень поможет врачу поставить действительно точный диагноз. Ведь только точный диагноз дает ему возможность успешно лечить вас и помочь вам.
За историей болезни следует углубленное физическое и неврологическое обследование. После того, как врач на основании обследований поставил предварительный диагноз, он назначает процедуры визуализации.
С помощью рентгеновских снимков, компьютерной томографии (КТ) и/или МРТ (магнито-резонансная томография) врач может увидеть перелом позвонка, а также четко определить, какой тип перелома и какой степени он на самом деле. Исходя из этого, врач и пациент принимают решение о дальнейшем лечении перелома. Часто необходимы дополнительные обследования, такие как измерение плотности костей или нейрофизиологические исследования.
При клиническом осмотре врач проверяет, может ли пациент ходить и стоять, т. е. происходит проверка подвижности. Чтобы узнать, есть ли неврологические сбои, проверяются черепные нервы, чувствительность и моторика пациента.
О диагностике также важно знать: принципиально врач диагностирует либо стабильный, либо нестабильный перелом позвонка. При стабильных переломах мягкие ткани и связки не повреждены, а спинномозговой канал не сужен. К счастью, около 85% всех переломов позвоночника являются стабильными переломами. Они обычно заживают без операции. Нестабильный перелом позвоночника происходит, когда пораженный участок позвоночника деформирован силами, действующими с разных направлений. К ним относятся, например, дистракционные (тип B) и вращательные травмы (тип C). Нестабильный перелом позвонка может привести к поперечному параличу.

Успешное лечение перелома позвонка зависит от многих факторов
Лечение варьируется от иммобилизации и лечебной гимнастики до таких процедур, как стабилизация, замена тела позвонка или кифопластика, в том числе с имплантацией кейджа (заполнителя).
В зависимости от тяжести перелома одного или нескольких позвонков решается вопрос о лечении. Легкие растяжения тел позвонков, травмы мягких тканей и гладкие стабильные переломы, как правило, не требуют хирургического вмешательства. Консервативная терапия, которая включает иммобилизацию, массаж, физиотерапию, применение тепла или холода, дает хорошие шансы на выздоровление. В некоторых случаях необходима замена тела позвонка или комбинация вышеупомянутых вмешательств. Какой метод подходит в каждом конкретном случае, зависит от характера повреждения (например, стабильный или нестабильный перелом), а также от возраста пациента.
При сложном переломе позвонков со смещенными линиями перелома или осколками нам доступны различные операции. С помощью микрохирургии мы разгружаем нейронные (нервные) структуры. В некоторых случаях необходимы стабилизационные меры (спондилодез). При этом мы делаем блокировку (обездвижение, слияние, хирургические пластины) пораженного отдела позвоночника.Здесь также рассматриваются другие варианты терапии.
Целью оперативного лечения является быстрое выравнивание и стабилизация позвоночника, чтобы как можно быстрее снять давление на нервы.
Прогноз – ваша жизнь без боли после перелома позвонка
При прогнозировании жизни после перелома позвонка, к сожалению, нет четких правил. И было бы безответственно не сказать об этом четко и ясно. Немного удачи и, конечно же, щадящее отношение к спине способствуют тому, чтобы жить после лечения совсем без боли или с минимальной болью. Принципиально следует сказать: продолжительность выздоровления при переломе позвонка зависит от того, насколько серьезна травма. Стабильный перелом позвонков страстается обычно через несколько недель или месяцев, без дальнейшего смещения. Таким образом, пациенты относительно быстро встают на ноги и «возвращаются в строй». И в идеальном случае живут дальше без особых последствий.
Период выздоровления после нестабильных переломов позвонков может длиться до полугода или даже дольше. К сожалению, надо сказать, что, несмотря на хороший процесс заживления, боль и снижение подвижности могут остаться у пациента. Продолжительность заживления перелома позвонка в каждом конкретном случае очень различна. Многие факторы, такие как возраст, размер травмы, а также проведенное лечение, влияют на процесс выздоровления.
Поэтому еще раз: БЕРЕГИТЕ СЕБЯ! Те, кто занимается рискованными видами спорта, должны в любом случае носить надлежащую защитную одежду. В конце концов, ни для кого не секрет, что езда на мотоцикле, катание на сноуборде и прыжки с трамплина имеют высокий риск перелома позвонка. Мотоциклисты НИКОГДА не должны включать зажигание без надлежащей защитной одежды, в рискованных видах спорта так называемая «защита для спины» часто может предотвратить самое худшее.
Автор
Др. мед. Мунтер Сабарини
Врач-специалист, нейрохирургия
Avicenna Klinik в Берлине охотно поможет вам
С 2000 года клиника Avicenna Klinik находится в Берлине. Наши врачи, каждый в своей области (нейрохирургия, спинальная хирургия, анестезиология, ортопедия) имеют минимум 25 лет международного опыта.
Если вы хотите обратиться в нашу клинику с сильными болями в спине, межпозвоночной грыжей или с подозрением на грыжу, используйте следующий контакт:
Avicenna Klinik
Paulsborner Str. 2
10709 Berlin
Вы можете позвонить нам в любое время, написать или заполнить формуляр с просьбой перезвонить. Каждый пациент получает время для приема у врача в нашей клинике, который в любом случае является специалистом по заболеваниям позвоночника (нейрохирург). На основе данных МРТ (привезенных вами с собой или сделанных в нашей клинике) и подробного обследования врач обсудит с вами различные варианты терапии или операции. Вы также можете использовать опыт наших врачей только для получения их (второго) мнения.
Если вы решите пройти лечение и/или операцию у нас в Берлине, мы постараемся организовать ваше пребывание настолько приятным, насколько это возможно. В нашей клинике вы, как человек и пациент, находитесь в центре внимания. У нас вас ждет самое современное оборудование везде – от операционных до палат для пациентов.
Самые современные, щадящие, минимально инвазивные методы лечения – это ключевой элемент в нашей клинике. Совместно мы пытаемся найти подходящее лечение при ваших жалобах. Только после подробного разговора с пациентом, обследований и диагностики начинается собственно лечение. Таким образом, каждый пациент получает свое индивидуальное лечение.
Таким же важным, как оптимальное медицинское обслуживание, является для нас и индивидуальная человеческая забота. Во время пребывания в стационаре наш обслуживающий медицинский персонал находится в распоряжении пациентов круглосуточно. Кроме того, наши сотрудники могут общаться с пациентами на многих языках: английском, арабском, болгарском, русском, польском, турецком и французском. Мы заботимся о вашей безопасности, уважаем ваши пожелания, традиции и религию.
Наш коллектив состоит из высококвалифицированных специалистов. Все вместе они работают над тем, чтобы вы как можно быстрее вновь обрели здоровье.
Источник
