В каких отделах позвоночника все позвонки сросшиеся
Конкресценция тел позвонков может быть врожденной или приобретенной. В первом случае происходит частичное или полное сращение позвонков в шейном отделе позвоночника на ранних сроках беременности под воздействием тератогенных факторов влияния. Во втором случае патология может развиваться в результате частичного или полного удаления межпозвоночного диска хирургическим путем. Обычно такая операция проводится при грыже диска большого размера или при дискогенном стенозе спинномозгового канала.
Также существует физиологическое сращение тел позвонков, которое наблюдается в крестцовом отделе. До достижения возраста 23 – 25 лет все позвонки крестцового отдела позвоночника независимые и между ними присутствуют прокладки в виде плотного гиалинового хряща. Назвать их полноценными межпозвоночными дисками нельзя, поскольку в их структуре отсутствует фиброзная оболочка и студенистая внутренняя структура. В 25 лет все позвонки сращиваются в единую крестцовую кость.
Частичное сращение дужек позвонков может наблюдаться при деформирующей спондилоартрозе. Происходит постепенное разрушение синовиального хрящевого слоя. Дугоотросчатые и фасеточные суставы разрушаются. На суставных поверхностях начинают формироваться костные наросты (остеофиты). За счет образования грубых костных мозолей может происходит сращивание соседних дуг позвонков.
Конкресценция вне зависимости от природы своего происхождения значительно ухудшает качество жизни пациента. Наиболее частая локализация сращивания на внутриутробном периоде развития – первый и второй шейный позвонки. В результате этого нарушается физиологическая подвижность головы- ребенок не сможет в будущем запрокидывать голову назад, совершать ею вращательные движения.
Нарушается гемодинамика в вертебробазилярном бассейне. Поэтому дети с подобной патологией часто отстают в своем умственном и психическом развитии. Рекомендуется проведение хирургической операции на ранней стадии обнаружения патологии. После операции требуется в течение длительного времени проводить реабилитацию. У врожденных случаев сращения тел и дужек позвонков есть тенденция к повторным рецидивам. Эти заболевания быстро прогрессируют и без лечения приводят к развитию лордоза, сколиоза, кифосколиоза и других видов искривления позвоночного столба.
Если у вас обнаружено врожденное или приобретенное сращение позвонков, рекомендуем как можно быстрее начать лечение. Оно проводится под контролем о стороны врача вертебролога. При наличии неврологических симптомов требуется консультация невролога. Записаться на прием к вертебрологу и неврологу можно в нашей клинике мануальной терапии в Москве. Первичный прием для каждого пациента проводится бесплатно. В ходе консультации врач проводит осмотр, ставит предварительный диагноз и дает индивидуальные рекомендации по проведению лечения.
Виды конкресценции позвонков
Врожденная патология встречается относительно редко. Она диагностируется во время скрининга на 20-ой неделе беременности. Гораздо более распространена неполная конкресценция тел позвонков, сформированная в периоде реабилитации после перенесенной хирургической операции по удалению сегмента поврежденного межпозвоночного диска.
К сожалению, полного восстановления утраченной мобильности тел позвонков достичь даже при своевременном лечении не удается. Но реабилитация после проведенной операции по сращиванию соседних тел позвонков позволяет исключить риск развития осложнений и повторных рецидивов межпозвонковой грыжи.
Самый распространенный вид патологии – это частичная конкресценция позвонков, она отличается следующими признаками:
- подвижность утрачивается, но часть сочленений сохраняет свою мобильность, что позволяет проводить эффективную адаптацию пациента к повседневным физическим нагрузкам;
- не нарушается гемодинамика в шейном отделе и не возникает синдром задней позвоночной артерии;
- редко наблюдается сужение спинномозгового канала за счет протрузии межпозвоночного диска в том сегменте, где сращение не произошло полностью.
При частичной конкресценции тел позвонков свободными и подвижными остаются поперечные, дугоотросчатые и остистые отростки. Поэтому не возникает эффекта потной обездвиженности. Наибольшую опасность полное сращение представляет собой в том случае, если оно сопряжено с ассимиляцией атланта затылочной костью. В этом случае даже неполное сращение позвонков приводит к невозможности совершать головой вращательные движения, наклоны назад и т.д. Болезнь Клиппеля-Фейля развивается во внутриутробном периоде. Приобретенной она быть не может. Поражает одновременно до 5-ти шейных позвонков.
Причины сращения позвонков
У детей может диагностироваться врожденное сращение позвонков, у взрослого человека эта патология имеет приобретенную природу. Врожденные аномалии позвонков могут быть спровоцированы следующими факторами:
- работа будущей матери в сложных условиях (загрязнение окружающей среды, токсичность, тяжелые физические нагрузки и т.д.);
- тяжелый ранний или поздний токсикоз, связанный с неправильной работой иммунной системы;
- эклампсия и преэклампсия, нефропатия, тяжёлые формы железодефицитной анемии;
- перенесенные вирусные и бактериальные инфекции;
- употребление фармакологических препаратов без назначения врача;
- курение и употребление алкогольных напитков до и во время беременности.
Причины сращения позвонков у взрослых:
- остеохондроз и развивающиеся на его фоне осложнения, такие как протрузия и грыжа межпозвоночного диска;
- хирургическое вмешательство на позвоночном столбе, в ходе которого производится удаление межпозвоночного диска и принудительное сращение соседних тел позвонков;
- последствия переломов и трещин позвонков с формированием обширной костной мозоли;
- остеопороз, остеомаляция, спондилоартроз и т.д.;
- болезнь Бехтерева (отличается обширной областью сращения позвонков и полной неподвижностью всего позвоночного столба);
- инфекционные и асептические воспалительные процессы, приводящие к образованию большого количества рубцовой и фиброзной ткани (анкилоз).
Выявление и устранение потенциальной причины конкресценции позвонков – это важный этап для будущего эффективного лечения. Вы может обратиться на бесплатный прием в нашу клинику мануальной терапии. Опытный вертебролог проведет обследование и расскажет о том, как можно лечить данную патологию.
Конкресценция (сращение) шейных позвонков
Чаще конкресценция шейных позвонков является врожденной патологией. У младенца обнаруживается сращение шейных позвонков С1 и С2. В тяжелых случаях также происходит ассимиляция затылочной костью атланта.
Проявляется сращение позвонков шейного отдела следующими симптомами:
- новорожденный в положенный срок не может самостоятельно удерживать головку, поскольку не формируется физиологический шейный изгиб позвоночника и не развиваются сопутствующие этому мышцы;
- любые манипуляции (купание, переодевание, пеленание) вызывают приступ сильного плача, свидетельствующего о том, что ребенок испытывает серьезную боль;
- невозможность уложить ребенка спать на спине, предпочтительная поза – на боку с характерным наклоном головки вперед, по направлению к грудине.
Если присутствуют эти клинические признаки необходимо обратиться к участковому педиатру, чтобы он назначил соответствующие обследования и консультации детского невролога, вертебролога или ортопеда.
В нашей клинике мануальной терапии специалисты принимают детей в возрасте старше 5-ти лет.
Конкресценция (сращение) грудных позвонков
Приобретенная конкресценция грудных позвонков может наблюдаться у людей, страдающих от сколиоза и кифосколиоза 2-ой и 3-ей степени. Смещение приводит к частичному сращению грудных позвонков, что в еще большей степени искривляет позвоночный столб.
Неполное сращение позвонков грудного отдела обычно наблюдается в левой или правой боковой проекции. При обнаружении данного клинического признака показана хирургическая операция с целью устранения костных наростов и восстановления подвижности. Затем проводится курс восстановительного лечения и коррекция осанки с помощью методов мануальной терапии.
Признаки данной патологии:
- нарушение подвижности в грудном отделе позвоночника;
- постоянные тупые боли в области спины и грудной клетки;
- ограничение движений ребер при совершении глубокого вдоха;
- ощущение нехватки воздуха;
- мышечная слабость в верхних конечностях.
Диагностика проводится с помощью рентгенографического снимка, на котором видно полное смыкание межпозвонковых промежутков и частичное или полное срастание костных тканей.
Конкресценция (сращение) поясничных позвонков
Частичное сращение поясничных позвонков у взрослого человека всегда связано с дегенерацией хрящевой ткани межпозвоночного диска. Это может быть секвестр грыжи, хирургическая операция, травматическое нарушение целостности, компрессионный перелом и т.д.
Конкресценция поясничных позвонков оказывает существенное влияние на процесс распределения амортизационной нагрузки на позвоночный столб. Если какой-то из межпозвоночных дисков поврежден или отсутствует, то повышенная нагрузка оказывается на соседние. Они быстро разрушаются и происходит вторичное сращение позвонков поясничного отдела до тех пор, пока он полностью не утратит свою физиологическую подвижность.
Даже частичное сращение поясничных позвонков влечет за собой серьезные последствия:
- нарушение работы внутренних органов брюшной полости и малого таза (запоры, диареи, недержание мочи или задержка мочеиспускания, эректильная дисфункция или бесплодие);
- парестезии и нарушение кожной чувствительности в области поясницы, крестца, передней брюшной стенки и нижних конечностей;
- мышечная слабость и нарушение тонуса сосудистой стенки, что влечет за собой нарушение работоспособности клапанной системы венозного русла и развитие тромбофлебита;
- нарушение иннервации мышц и их частичная дистрофия.
Постепенное сращение крестцовых позвонков к возрасту в 25 лет считается совершенно физиологическим процессом.
Что делать при сращении позвонков?
Первое, что следует делать при обнаружении сращения соседних позвонков – это обратиться на прием к опытному вертебрологу. Потребуется пройти курс полноценной реабилитации с целью предотвращения риска нарушения амортизационной способности позвоночного столба.
В нашей клинике мануальной терапии первичный прием пациентов предоставляется бесплатно. Можно записаться на приём к неврологу, вертебрологу, ортопеду или остеопату. Доктор проведет осмотр и обследование, поставит точный диагноз и назначит индивидуальное лечение.
Полное восстановление подвижности возможно только в том случае, если сращение произошло частичное и не разрушен полностью межпозвоночный хрящевой диск. К сожалению, пациенты, перенесшие хирургическую операцию по удалению межпозвоночного диска, никогда не смогут восстановить мобильность тел позвонков. Но и им может быть оказана эффективная помощь.
Во время лечения и реабилитации доктор прикладывает усилия для восстановления всех поврежденных тканей и устранения риска последующего разрушения всех остальных межпозвоночных дисков.
Мы используем тракционное вытяжение позвоночного столба, остеопатию, массаж, иглоукалывание, лечебную гимнастику, лазерное воздействие, физиотерапию и многие другие способы.
Если вам необходимо эффективное и безопасное лечение сращения позвонков, то запишитесь на бесплатный прием в нашу клинику. Опытный врач поставит диагноз и расскажет о возможностях консервативного лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник

Визуализация позвоночника — наиболее часто выполняемое исследование в практике врача лучевой диагностики. Будь Вы «классическим» рентгенологом, специалистом в области КТ или МРТ — Вы будете описывать позвоночник каждый день. Однако прежде чем изучать патологию позвоночного столба, полезно обратить внимание на варианты нормальной анатомии и врожденные аномалии, не требующие вмешательств (leave-me-alone-lesions).
В русскоязычной литературе термин «псевдолистез» встречается редко, и в рентгенологических заключениях подобное состояние описывают как «смещаемость позвонков в рамках возрастной физиологической подвижности». Это незначительное смещение позвонков шейного отдела кпереди, обусловленное эластичностью связочного аппарата позвоночного столба. Обычно смещен С2 позвонок по отношению к С3, реже — С3 к С4.
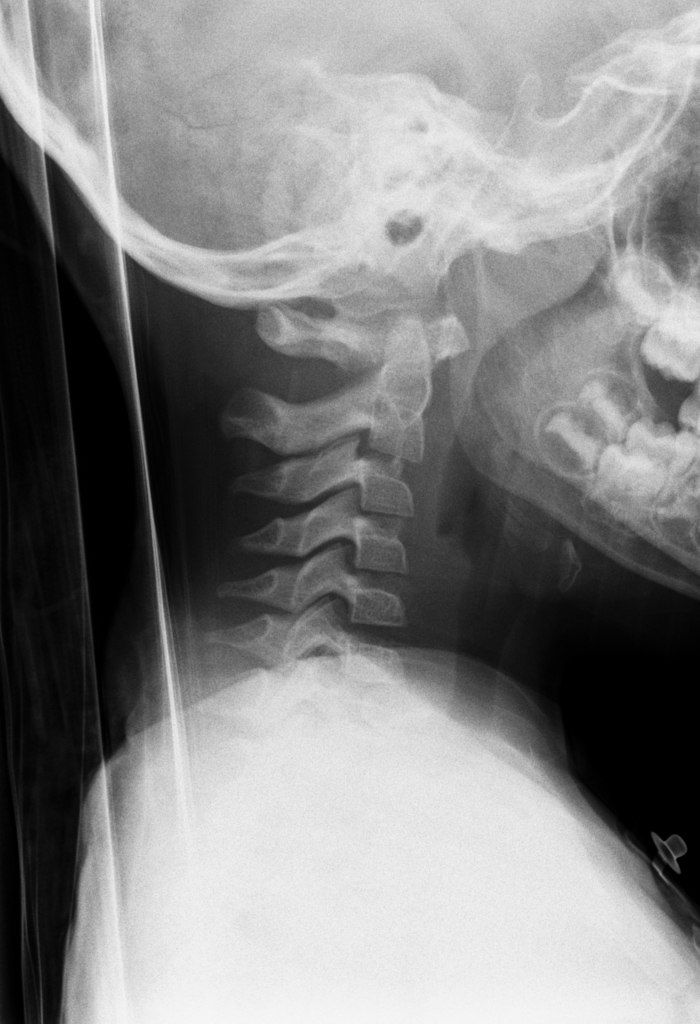
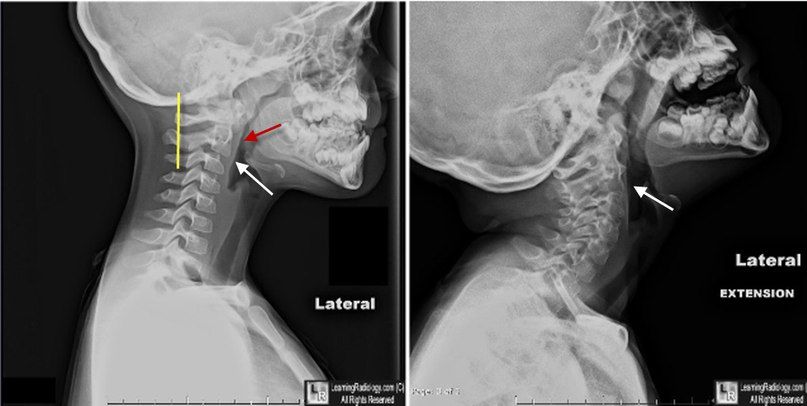
Псевдолистез С2 по отношению к С3 у 7летнего пациента. Отсутствует отек мягких тканей и другие признаки травматического повреждения
Дифференциальная диагностика с травматическим или дегенеративным спондилолистезом:
- возраст пациента до 8 лет;
- отсутствие признаков отека окружающих мягких тканей;
- отсутствие других травматических / других дегенеративных изменений;
- отклонение от задней шейной линии не более 2 мм.
Задняя шейная линия (линия Свищука) — линия, проведённая между передними краями задних дуг позвонков С1 и С3.

Псевдолистез С2 по отношению к С3 позвонку (белая стрелка). Отметьте нормальные положение С2 относительно задней шейной линии (желтая) и отсутствие отека мягких тканей. В положении разгибания листез не выявляется
Дополнительные шейные ребра:
- встречаются примерно у 1 % популяции;
- в около 80 % случаев — билатеральные;
- чаще наблюдаются у женщин;
- обычно (в случае ложного ребра небольшого размера) не проявляют себя клинически;
- происходят из позвонка С7, значительно реже — из С6
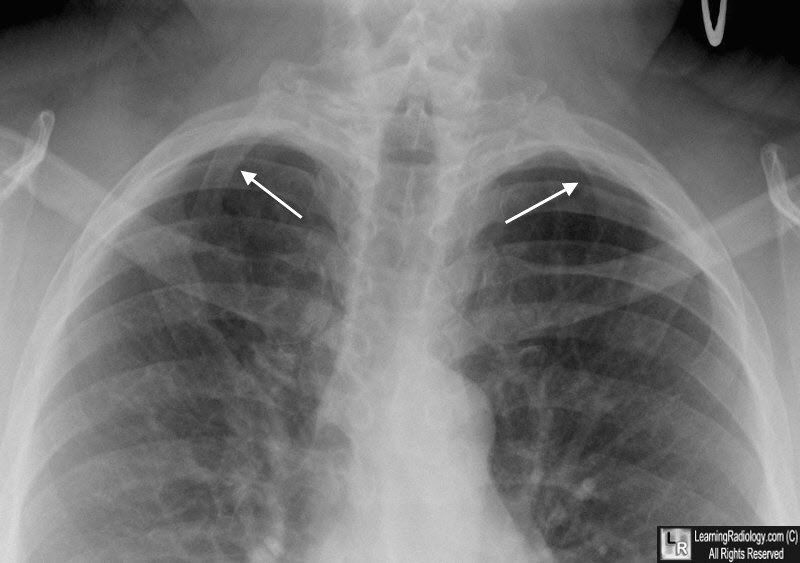
Двусторонние дополнительные шейные ребра, происходящие из С7 позвонка
Различают истинные и ложные шейные ребра. Истинное шейное ребро соединяется с поперечным отростком реберно-позвоночным суставом. При ложных шейных ребрах сочленение тела ребра с поперечным отростком происходит в виде синдесмоза или синостоза.
Различают также полные и неполные шейные ребра. Полные шейные ребра внешне напоминают настоящее ребро и при локализации С7 соединяются с 1 грудным ребром посредством тяжа, синдесмоза или синостоза. Неполное шейное ребро свободно заканчивается в мягких тканях. Небольшие шейные ребра бывает сложно отличить от гипертрофированных поперечных отростков шейных позвонков.
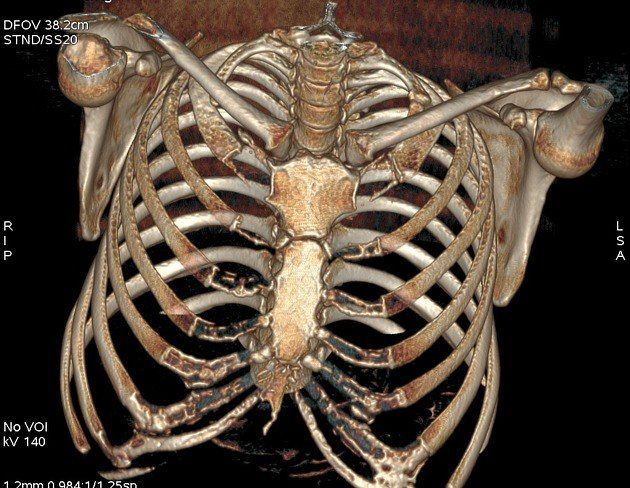
Трехмерная реконструкция КТ-исследования органов грудной клетки. Заменты дополнительные шейные ребра с обеих сторон, при чем ребро слева выглядит соединенным с 1-м грудным ребром
В тех редких случаях, когда шейное ребро провоцирует клиническую картину, оно проявляется симптомами плексита, а именно:
- ноющей болью в области пораженного плеча, которая распространяется на всю конечность; боль усиливается в ночное время, при движениях в плечевом суставе;
- мышечная слабость в пораженной конечности;
- парестезии;
- снижение локтевого и карпорадиального рефлексов;
- трофические поражения (пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей) встречаются редко.
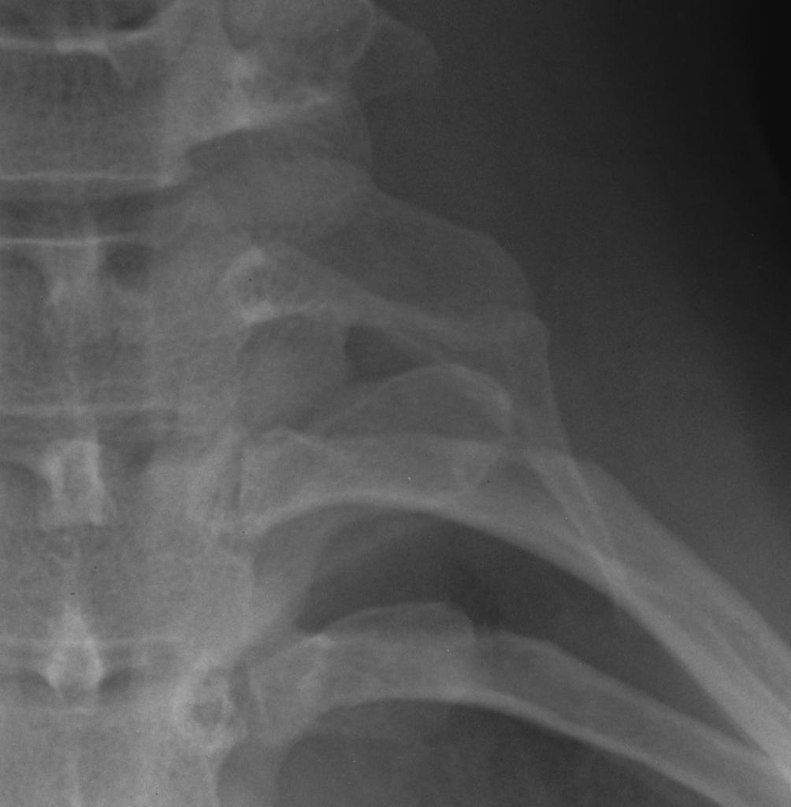
Фрагмент рентгенограммы больного, обратившегося к врачу с жалобами на боль в левом плече. Левостороннее дополнительное шейное ребро
Дифференциальная диагностика:
Перелом поперечного отростка позвонка иногда может имитировать дополнительное шейное или гипоплазированное грудное ребро. Его отличительные признаки:
- зигзагообразная, зубчатая линия перелома, края не склерозированы (в случае свежего перелома);
- травма в анамнезе;
- отек мягких тканей, может наблюдаться параспинальная гематома.
Дополнительные ребра встречаются также в поясничном отделе, где они как правило не имеют клинического значения.
Наиболее часто встречаются изменения числа поясничных и крестцовых позвонков. Сакрализация пятого поясничного позвонка происходит, когда поперечные отростки становятся большими и образуют с крестцом и подвздошными костями таза анатомическую связь, которая бывает костной, хрящевой, в виде сустава; неподвижной или подвижной. В последнем случае она может служить причиной болей. Функционально в поясничном отделе остается только четыре позвонка. Частота встречаемости сакрализации — около 8 % случаев, чаще бывает односторонней.
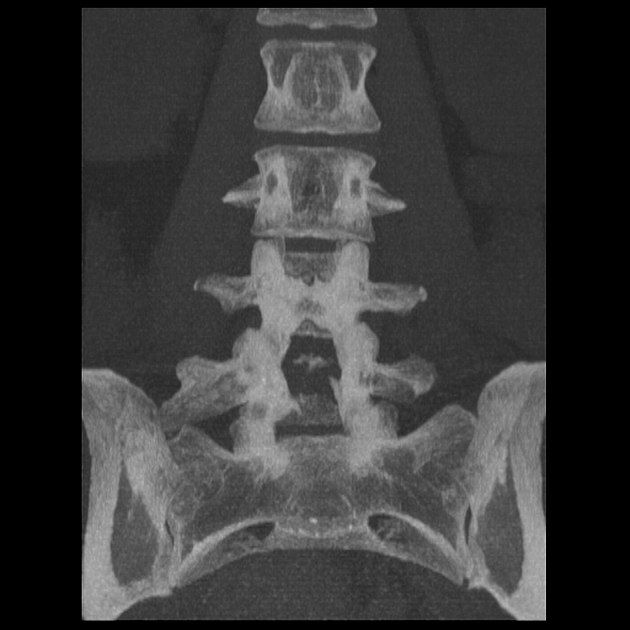
Правостороннее увеличение поперечного отростка L5 позвонка (сакрализация). Не отмечается формирования связи с крестцом. Тип І переходного люмбосакрального позвонка.
Противоположная картина — люмбализация первого крестцового позвонка. Он не срастается с крестцом, формируясь в свободный позвонок. В этом случае в поясничном отделе функционируют шесть позвонков. Частота встречаемости в популяции — около 1 %. Процесс может иметь односторонний характер, когда один из поперечных отростков вырастает больше другого, что создает условия для сколиотической деформации позвоночника.
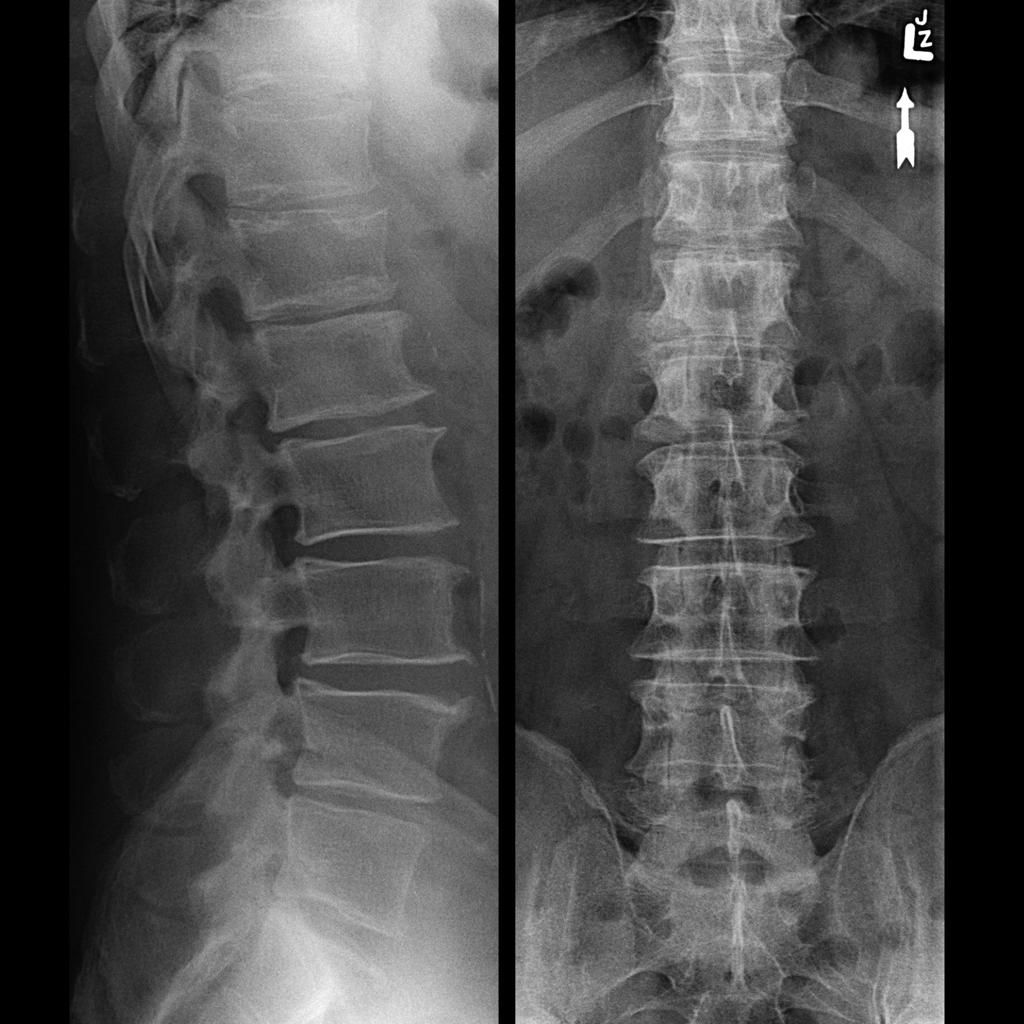
Люмбализация S1 позвонка. Наблюдается шесть функционально поясничных позвонков
Классификация переходных позвонков по Castellvi:
- тип I: увеличеннный или диспластичный поперечный отросток (не менее 19 мм):
Ia: с одной стороны,
Ib: двусторонние изменения; - тип II: псевдоартикуляция между попереченым отростком и крестцом с неполной люмбализацией/сакрализацией; увеличение поперечного отростка с псевдоартрозом:
IIa: одностороннее,
IIb: двустороннее; - тип III: поперечный отросток сливается с крестцом с формированием полной люмбализации или сакрализациии, увеличенный поперечный отросток с полным слиянием:
IIIa: одностороннее,
IIIb: двустороннее; - тип IV: сочетание IIa типа с одной стороны и III типа с противоположной стороны.

Правильная диагностика переходного позвонка важна для правильной корреляции симптомов с уровнем поражения, а в случае планируемого хирургического лечения патологий позвоночника этой области она становится необходимой
Наиболее точный способ выяснить точное количество позвонков — провести исследование всего позвоночного столба. Однако в рутинной практике рентгенолог все же чаще сталкивается с исследованием только поясничного отдела позвонка.
В таком случае используются следующие ориентиры:
- Определить последний грудной позвонок по наличию ребер. Проблему могут составить гипоплазия грудных и дополнительные поясничные ребра.
- В качестве ориентиров некоторыми авторами предлагались такие структуры, как отходжение правой почечной и верхней мезентериальной артерий и бифуркация брюшной аорты, однако дальнейшие исследования показали непостоянность размещения этих структур, что делает их неподходящими для ориентира.
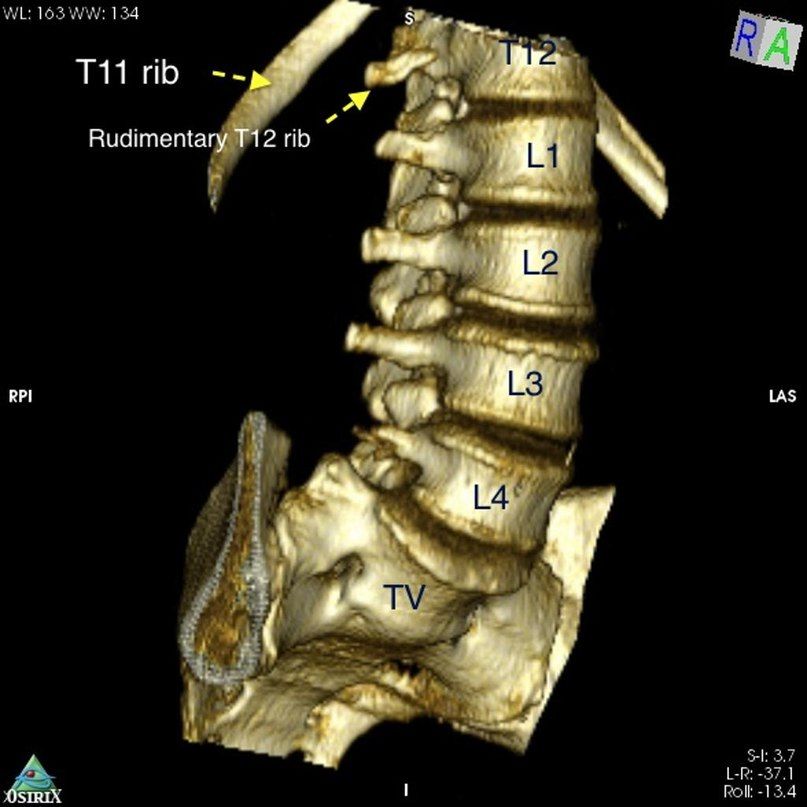
Сочетание вариантов анатомии может значительно затруднить диагностику: у данного пациента наблюдается сакрализация L5 позвонка и гипоплазия 12-й пары ребер. Из-за последней аномалии лучевая картина могла быть воспринята как нормальная, однако у пациента 4 функционально поясничных позвонка
Существует также ориентир, по которому представляется возможным установить наличие люмбализации без подсчета верхних поясничных позвонков. Для этого следует провести прямую линию по верхнему краю подвздошных костей. В норме на снимке, произведенном с правильной централизацией, эта гребешковая линия проходит по нижнему краю четвертого или верхнему краю пятого поясничного позвонка. Если пользоваться этой линией, то в норме ниже гребешковой линии должен быть только один позвонок, а при люмбализации отмечаются два позвонка.
Стоит упомянуть, что аномалии развития дуги С1 — гетерогенная группа врождённых аномалий разной степени — от небольших дефектов дуги до ее полного отсутствия. Рентгенологи обычно пользуются морфологической классификацией Currarino, которая включает 5 типов:
- Тип А: дефект задней части дуги, присутствуют две полудужки,
- Тип B: односторонний дефект дуги,
- Тип C: двусторонний дефект дуги;
- Тип D: отсутствие задней дуги с сохранным задним бугорком,
- Тип E: полностью отсутствуют дуга и бугорок.
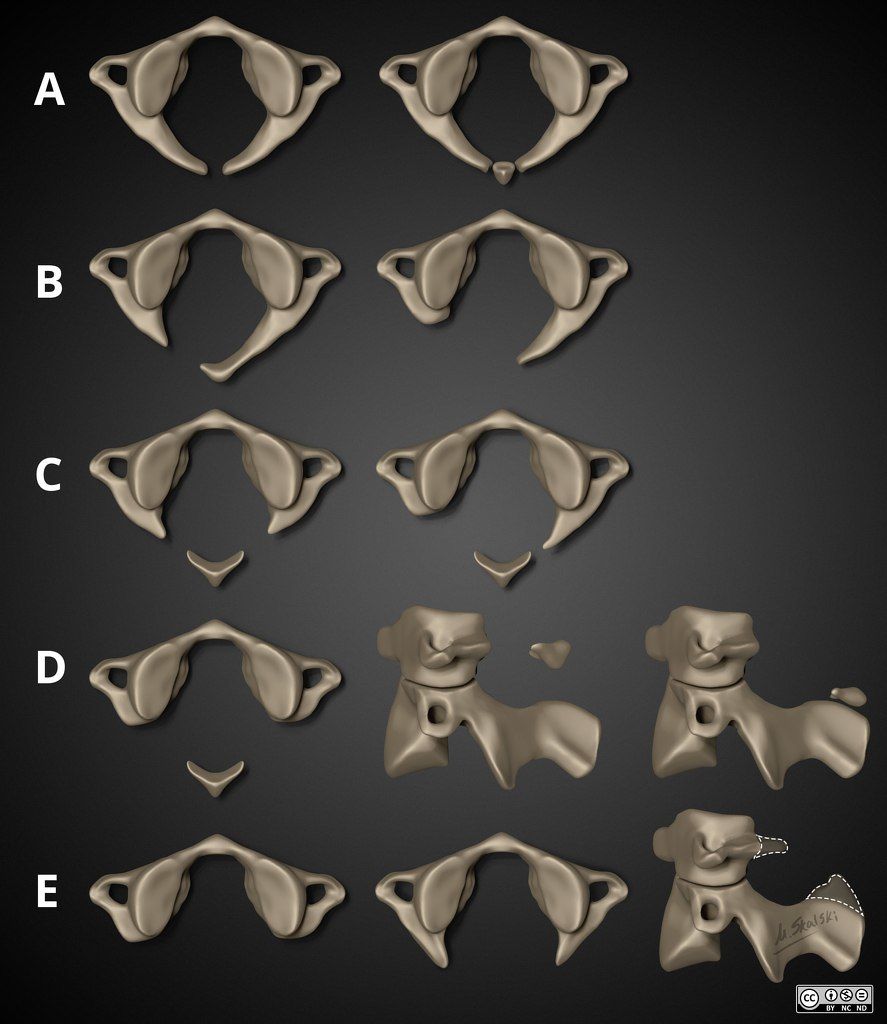
Существует также клиническая классификация, разделяющая данную аномалию на 5 подгрупп в зависимости от клинических проявлений:
- случайная бессимптомная находка,
- боль и скованность области головы и шеи после травмы,
- хронически проявляющиеся симптомы со стороны шеи (боль, скованность),
- различные неврологические проявления,
- острая неврологическая симптоматика после незначительной травмы шеи.
Тип А и подгруппа 1 встречаются чаще всего (до 80 % случаев), и именно их можно отнести к варианту нормальной анатомии при отсутствии признаков нестабильности этой области. Неполное заращение задней части дуги атланта считается нормой для детей до 10 лет.
Для диагностики атланто-затылочной и атланто-осевой нестабильности проводят следующие измерения:
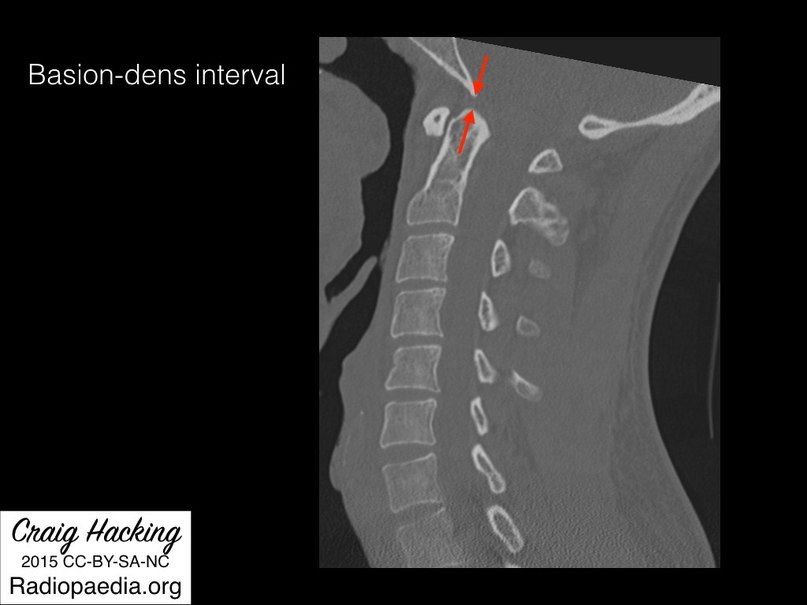
- Базион-дентальное расстояние (BDI — basion-dens interval) — линия, проведенная от переднего края большого затылочного отверстия к верхушке зуба С2; у взрослых не превышает 12,5 мм на рентгенологических снимках, 8 мм при КТ исследовании
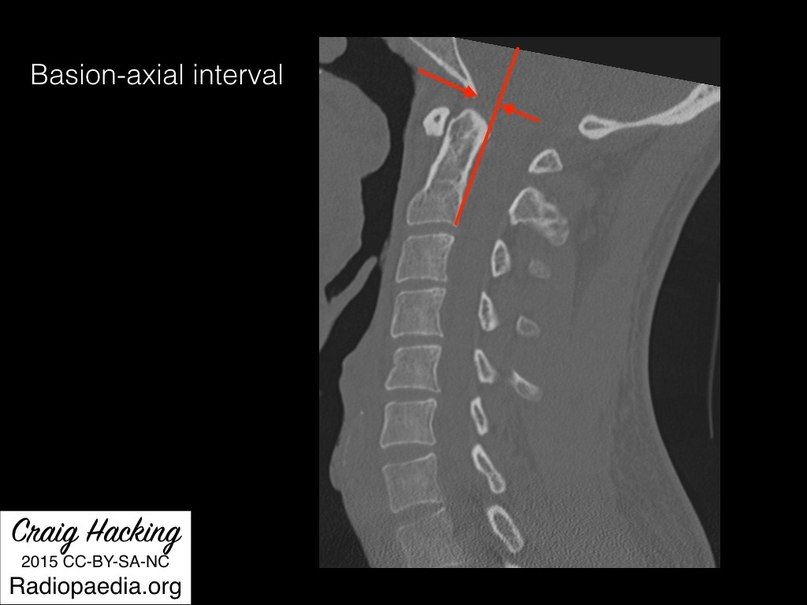
- Базион-аксиальный интервал (BAI — basion-axial interval) – расстояние от переднего края большого затылочного отверстия до линии, проведенной по задней поверхности тела позвонка C2. Используется только при рентгенографии, в норме составляет менее 12 мм
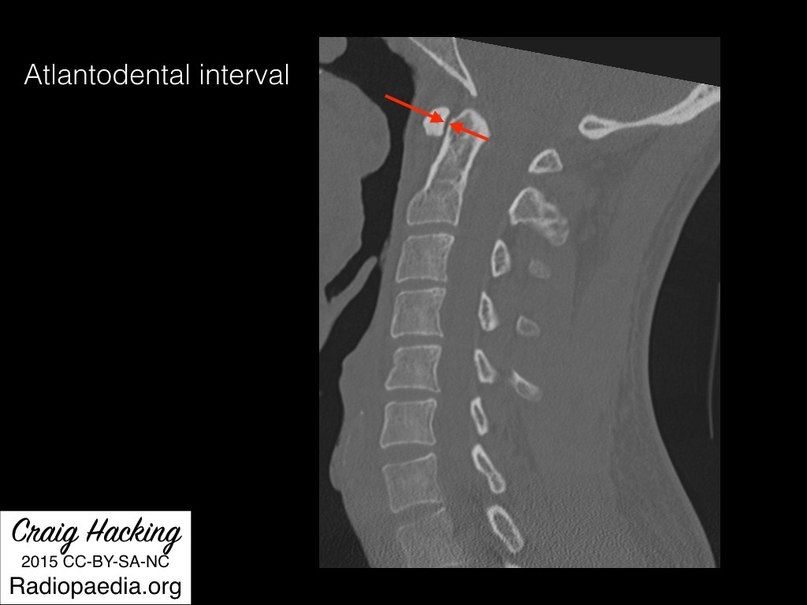
- Интервал атлант-зуб — расстояние между передней поверхностью зуба С2 и задней поверхностью бугорка С1. В норме не превышает 3 мм у взрослого мужчины, 2,5 мм у взрослой женщины и 5 мм у ребенка
Чаще всего происходит в поясничном отделе. В тех случаях, когда это не сопровождается неврологическим дефицитом и аномалиями дурального мешка и спинного мозга, такой вариант развития не считается патологией. Такое состояние может обозначаться термином Spina bifida occulta, однако в последнее время корректность этого термина является дискутабельным вопросом.
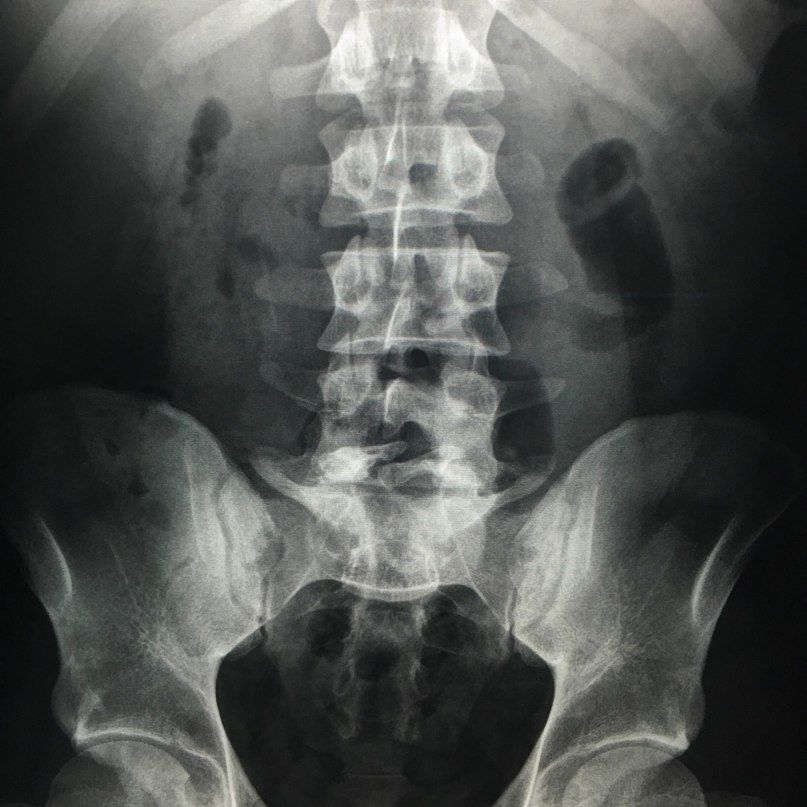
Неполное заращение дуги L5 позвонка
К таковым относятся бабочковидный позвонок, задний и боковой клиновидные позвонки. Эти аномалии связаны с пороками эмбрионального развития в бластомный период. Бабочковидный позвонок состоит из двух треугольных образований, вершинами обращенных друг к другу. На боковом рентгеновском снимке он представляется в виде клина, несколько смещенного кзади.
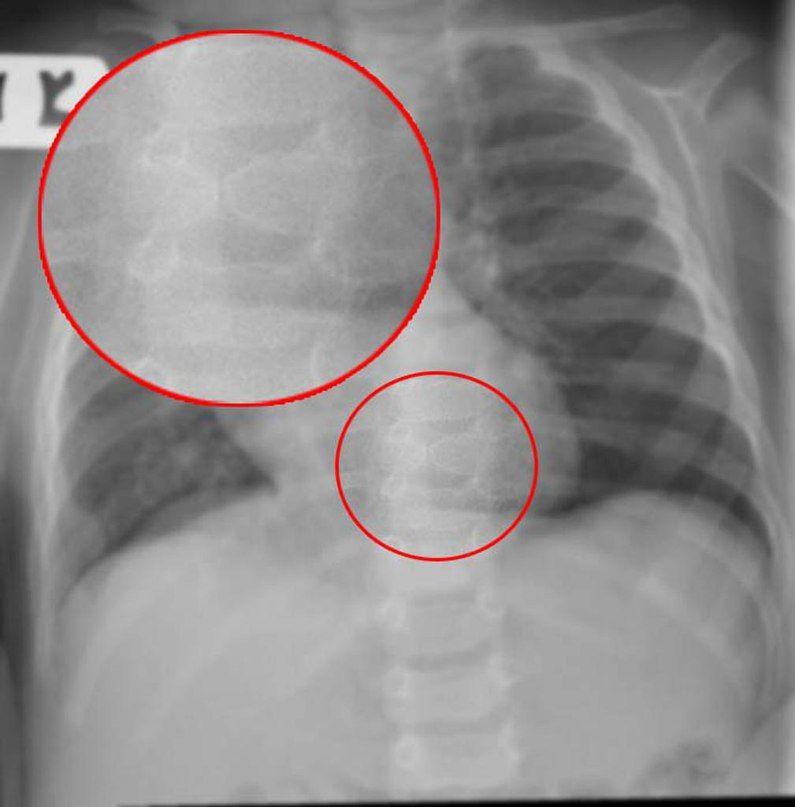
В грудном отделе визуализируется бабочковидный позвонок.
Боковой клиновидный позвонок, или полупозвонок, является результатом развития только одной половины парной закладки позвонка. В некоторых случаях полупозвонки оказываются слитыми с одним из соседних нормальных позвонков. В грудном отделе полупозвонок часто имеет одностороннее ребро.
Задние клиновидные позвонки встречаются реже, их появление связано с аномалией сосудов.
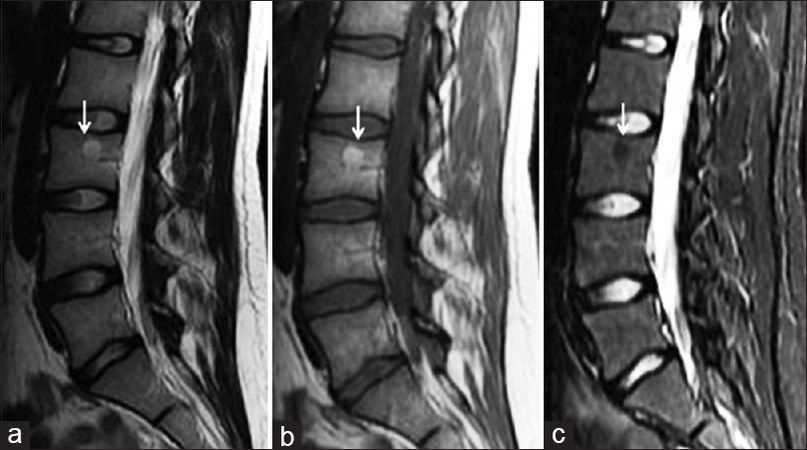
Фокальное отложение жировой ткани на Т2, Т1 и Fs-последовательностях. Трабекулярная структура костной ткани обеднена, но не изменена. При изображении с подавлением сигнала от жира измененный участок гомогенно гипоинтенсивный
Иногда замещение жировой тканью костного мозга в процессе возрастных изменений происходит не диффузно, а в виде «островков». Подобные изменения часто имитируют гемангиому позвонка. На МР изображениях жировой «островок» будет демонстрировать повышенный на последовательностях Т1 и Т2 сигнал с полным подавлением сигнала на Fs-последовательностях (Fs — fat saturation). Гемангиомы также выглядят гиперинтенсивными на Т1, на T2WI последовательностях могут иметь как гиперинтенсивный, так и изоинтенсивный костному мозгу МР сигнал, однако при последовательностях с подавлением сигнала от жира в большинстве случаев не будут выглядеть столь же гомогенно гипоинтенсивными, как жировые “островки”.
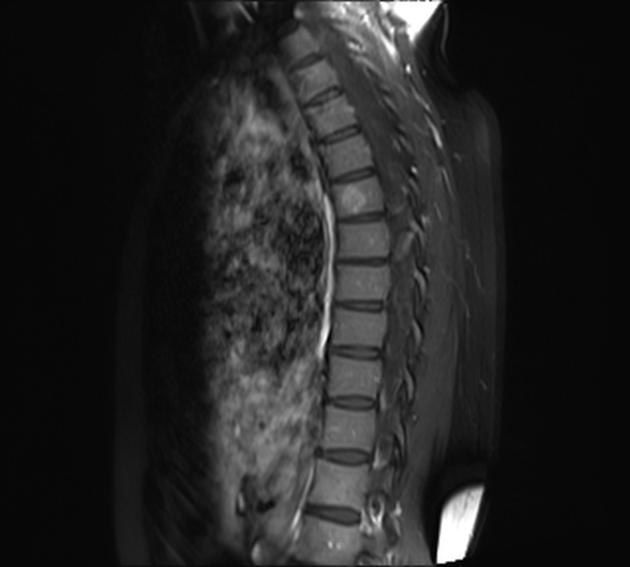
Гемангиома грудного позвонка на Т1Fs последовательности. Ее структура выглядит гетерогенной, с участками повышенного и пониженного сигнала
При КТ-исследованиях дифференциальная диагностика затруднена – и жировой «островок», и гемангиома выглядят как участки снижения плотности с четким контуром.
Наиболее часто встречающейся аномалией является объединенный нервный корешок (conjoined nerve root) — два нерва отходят от прилегающих сегментов вместе, покрытые одним «рукавом» дурального мешка, а впоследствии разделяются на два.
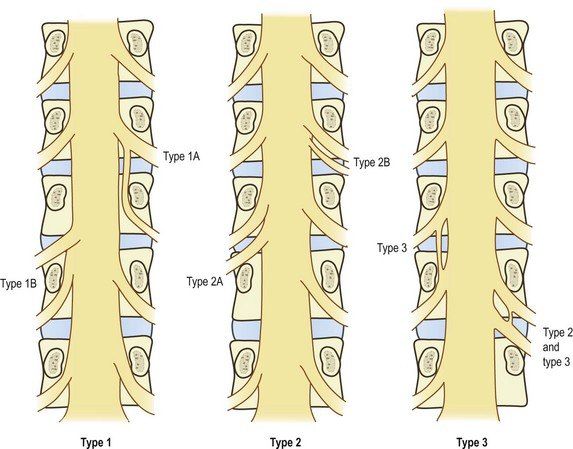
Варианты отхождения нервных корешков: Тип1— объединенный нервный корешок; Тип2 — отхождение двух корешков через одно межпозвоночное отверстие; Тип3 — анастомоз между нервными корешками
Объединенный корешок сам по себе не является причиной возникновения каких-либо симптомов, однако часто ассоциируется с такими аномалиями позвонков, как незаращение дуги позвонка, spina bifida, спондилолистезом.
Аномальное отхождение корешков можно визуализировать с помощью МРТ, МР-трактографии, Рентген- и КТ-миелографии (исследование, при котором рентгеноконтрастное вещество вводится в субарахноидальное пространство).
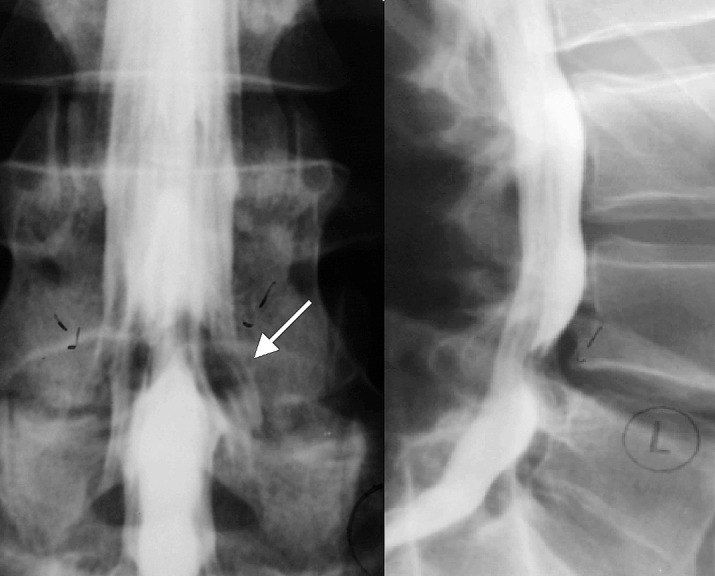
Объединенный нервный корешок справа (стрелка) при миелографии поясничного отдела позвоночника
При МРТ исследовании объединенный нервный корешок проявит себя:
- асимметрией переднелатеральных углов дурального мешка (corner sign),
- асимметрией экстрадуральной жировой клетчатки (fat crescent sign)
- иногда можно отследить параллельный ход пораженного корешка на всем протяжении, в т.ч. на уровне межпозвоночного диска (parallel sign).
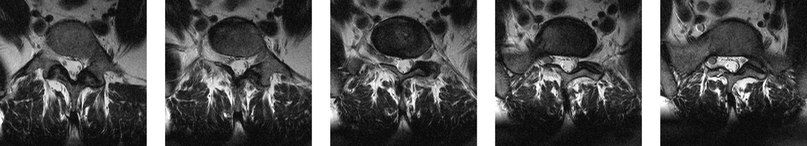
На серии аксиальных МР-томограмм можно проследить аномальное объединенное отхождение нервного корешка пояснично-кресцового отдела справа
В случае подозрения на аномалию отходжения нервных корешков стандартное МР исследование позвоночника стоит дополнить корональными срезами.
Дифференциальная диагностика должна проводиться с грыжей межпозвоночного диска, а также с адгезивными изменениями дурального мешка после перенесённого арахноидита.
- Nardo L, Alizai H, Virayavanich W, Liu F, Hernandez A, Lynch JA, Nevitt MC, McCulloch CE, Lane NE, Link TM. Lumbosacral transitional vertebrae: association with low back pain. Radiology. 265 (2): 497-503. doi:10.1148/radiol.12112747
- Konin GP, Walz DM. Lumbosacral transitional vertebrae: classification, imaging findings, and clinical relevance. AJNR. American journal of neuroradiology. 31 (10): 1778-86. doi:10.3174/ajnr.A2036
- Ghanem I, El Hage S, Rachkidi R et-al. Pediatric cervical spine instability. J Child Orthop. 2008;2 (2): 71-84. doi:10.1007/s11832-008-0092-2
- Swischuk LE. Anterior displacement of C2 in children: physiologic or pathologic. Radiology. 1977;122 (3): 759-63. doi:10.1148/122.3.759
- Carrino JA, Campbell PD, Lin DC et-al. Effect of Spinal Segment Variants on Numbering Vertebral Levels at Lumbar MR Imaging. Radiology. 2011;259 (1): 196-202. doi:10.1148/radiol.11081511
- Ryan S, McNicholas M, Eustace S. Anatomy for Diagnostic Imaging 2e. Saunders Ltd. (2004) ISBN:0702026204.
- Smoker WR. Craniovertebral junction: normal anatomy, craniometry, and congenital anomalies. Radiographics. 1994;14 (2): 255-77.
- Weyreuther M, Heyde CE, Westphal M et-al. MRI Atlas: Orthopedics and Neurosurgery, The Spine. Springer. ISBN:3540335331.
- Varghese B. et al. Cross-sectional study on incidental spinal findings in magnetic resonance imaging lumbar spine of patients with low back pain //West African Journal of Radiology. – 2017. – Т. 24. – №. 1. – С. 38.
- Böttcher J. et al. Conjoined lumbosacral nerve roots: current aspects of diagnosis //European Spine Journal. – 2004. – Т. 13. – №. 2. – С. 147-151.
- Chiowchanwisawakit P. et al. Focal fat lesions at vertebral corners on magnetic resonance imaging predict the development of new syndesmophytes in ankylosing spondylitis //Arthritis & Rheumatology. – 2011. – Т. 63. – №. 8. – С. 2215-2225.
- Blunk L. B. Lumbarization Accompanied by Spina Bifida Occulta in a Female Soccer Player //Journal of Athletic Training. – 2017. – Т. 52. – №. 6. – С. S149.
- Urrutia J., Cuellar J., Zamora T. Spondylolysis and spina bifida occulta in pediatric patients: prevalence study using computed tomography as a screening method //European Spine Journal. – 2016. – Т. 25. – №. 2. – С. 590-595.
- Mccormick CC. Developmental asymmetry of roots of the cauda equina at metrizamide myelography: report of seven cases with a review of the literature. Clin Radiol. 1982;33 (4): 427-34.
- Song SJ, Lee JW, Choi JY et-al. Imaging features suggestive of a conjoined nerve root on routine axial MRI. Skeletal Radiol. 2008;37 (2): 133-8.
- Neidre A, Macnab I. Anomalies of the lumbosacral nerve roots. Review of 16 cases and classification. Spine. 1983;8 (3): 294-9.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
