Укол для обезболивания позвоночника

Анестезия в современной медицине играет огромную роль. Ведь благодаря ей медики имеют возможность проводить операции и ряд специальных обследований, сопровождающихся болью.
Современная анестезия предполагает довольно сложные методики обезболивания. Поэтому для этих целей существует определенный врач, которого именуют анестезиологом.
Спинальная анестезия
Наибольший процент обезболивания происходит под общей анестезией, то есть наркозом. Однако также имеется возможность проводить точечную анестезию. Такой вид потери чувствительности подразумевает обезболивание только некоторых зон тела человека.
Однако при наличии определенных ситуаций и индивидуальных показаний нередко проводят иной вид обезболивания, название которому – «спинальная анестезия».
Что такое спинальная анестезия?
Данная методика обезболивания представляет собой регионарную потерю чувствительности у пациента. В данном случае происходит полное временное «отключение» каких-либо ощущений в зоне тела, находящейся ниже пупка. Данный вид наркоза является отличной заменой для общей анестезии. Процесс ввода пациенту спинального наркоза производится с помощью введения в спину определенного лекарственного препарата, который отключает нервы, отвечающие за болевые ощущения.
При спинальной анестезии у пациента «отключается» чувствительность в зоне ниже пупка
Плюсами данного способа обезболивания являются:
- минимальные кровопотери в процессе проведения операции;
- значительно понижается риск образования послеоперационных тромбов и легочной тромбоэмболии;
- снижение негативных последствий для легких и сердца;
- отсутствует тошнота и слабость;
- отсутствие болезненных ощущений в постоперационном периоде;
- возможность прямого контакта с врачом во время операционного вмешательства;
- возможность полноценно питаться после операции.
Технология применения наркоза
Для обеспечения полной безболезненности наркоз вводят в полость позвоночного столба, находящуюся между оболочками головного и спинного мозга. Эта зона наполнена спинномозговой жидкостью — ликвором. Благодаря попаданию в данное пространство анестетика достигается полное «отключение» нижней части туловища. Данный результат достигается за счет блокировки нервных импульсов, исходящих от нервных корешков позвоночника к головному мозгу. Поэтому человек ничего не ощущает во время действия лекарственного препарата.
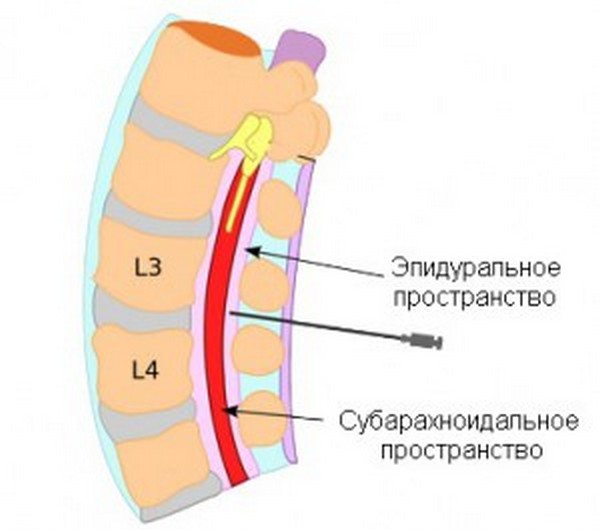
Анальгезирующее средство вводится в субарахноидальное пространство
Для введения спинальной анестезии требуется техническое мастерство специалиста, так как этот процесс не из легких. К тому же, спинальная анестезия проводится с использованием медицинских инструментов, которые позволяют снизить риск развития осложнений после наркоза.
К таким инструментам относятся:
- спиртовые обеззараживающие ватные тампоны для антисептических процедур;
- два шприца, один из которых с местным обезболивающим средством для менее чувствительного введения спинальной пункции. А второй шприц заправлен непосредственно анальгезирующим средством для спинальной анестезии;
- особая игла для проведения спинномозговой пункции. К слову, она значительно тоньше той, которую применяют при наркозе эпидуральным методом.
Подготовка больного
Для эффективного произведения анестезиологом ввода спинального наркоза, больному необходимо исполнить ряд рекомендаций:
- при проведении плановой операции пациенту необходимо ограничить себя в приеме пищи и питье жидкости;
- предварительно нужно поставить специалиста в известность о наличии у больного аллергических реакций на медикаменты, если таковые имеются;
- сдать лабораторные анализы крови (на группу и резус-фактор, общий анализ, коагулограмма).
Перед введением анестезии пациенту необходимо сдать анализы крови
Процесс проведения спинальной анестезии
После выполнения всех вышеназванных предписаний врача можно приступать непосредственно к уколу анестетика. Для этого пациенту необходимо обеспечить врачу хороший доступ к позвоночнику, приняв положение лежа на боку, либо сидя, с максимально согнутой спиной.
Далее следует обработка зоны введения анестезии антисептическими препаратами и вводится укол местного обезболивающего из первого шприца. Затем анестезиолог осуществляет ввод анестетика, исходя из правил по технике введения данного наркоза – именно в субарахноидальное пространство.
Необходимая дозировка лекарственного средства высчитывается анестезиологом заранее. Она определяется исходя из анализа индивидуальных характеристик организма человека: роста, веса, возраста.
Стоит обратить внимание, что место проведения пункции обычно располагается между II и III позвонками поясничного отдела позвоночного столба, но допустимым также считается введение анестетика вплоть до V позвонка. Выбор места спинальной анестезии зависит от индивидуального строения позвоночника, наличия ранее перенесенных травм или оперативных вмешательств.
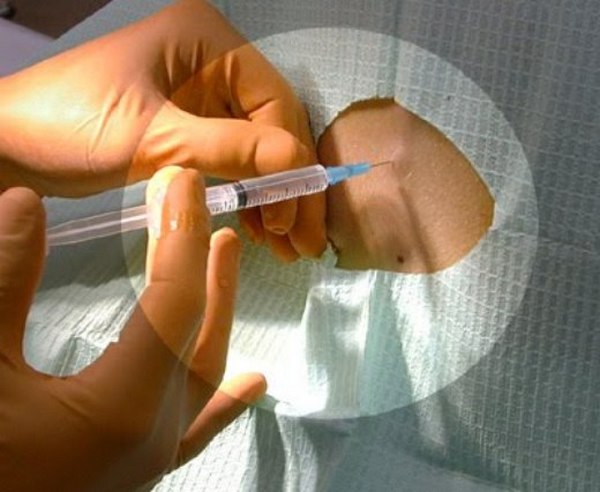
Спинальную анестезию чаще всего вводят между вторым и третьим или третьим и четвертым позвонками поясницы
Ощущения
После непосредственного введения лекарственного препарата человек плавно начинает чувствовать тяжесть в ногах или легкое покалывание. Это говорит о том, что начинает действовать введенный препарат. Через несколько минут чувствительность полностью пропадает. Перед операцией врач должен произвести пробу на предмет потери чувствительности. Если вдруг при этом человек ощутил неприятное ощущение, больше похожее на удар током, стоит немедленно сказать об этом медику.
В отдельных ситуациях может потребоваться более долгая спинальная анестезия. В данном случае на место предыдущего прокола ставится специальный инструмент – катетер, для дополнительного введения лекарства.
Анестетики для наркоза
Для спинальной анестезии применяют средства, обладающие различными свойствами. Каждый из этих препаратов дает отличный по длительности воздействия эффект. Пациентам с аллергическими заболеваниями не стоит волноваться: вариантов вводимых лекарств достаточно много, и врач обязательно заменит непригодный для индивидуального организма препарат на аналогичный по воздействию. Вот некоторые из лекарств, которые используют для спинального наркоза: «Наролин», «Новокаин», «Мезатон», «Фраксипарин», «Лидокаин», «Бупивакаин» и многие другие.

«Мезатон»
В таблице ниже для ознакомления указаны действующие вещества, используемые в препаратах для спинальной анестезии, их дозировки и продолжительность действия каждого из них. Благодаря этой таблице пациент может определить, есть ли у него аллергия на тот или иной препарат и подходит ли для него дозировка.
| Лекарственное средство | Концентрация растворов, (%) | Максимальная доза, (мг) | Длительность действия (минуты) |
|---|---|---|---|
| Прокаина гидрохлорид | 0,25 или 0,5 | 500 | 40-60 |
| Лидокаин | 2-5 (гипербарический раствор) | 15-100 | 60-90 |
| Тетракаина гидрохлорид | 0,5 (гипобарический, изобарический или гипербарический раствор) | 5-20 | от 180 (гипербарический раствор) до 270 (гипобарический раствор) |
| Бупивакаина гидрохлорид | 0,5 (изобарический или гипербарический раствор | 10-20 | 90-150 |
| Артикаин | 5 (гипербарический раствор) | 100-150 | до 120 |
Достоинства метода
- Быстрое наступление эффекта потери чувствительности и блокировки нервных импульсов.
- Успешно применяется при кесаревом сечении или для облегчения схваток при родах. Благодаря безопасному воздействию на организм пациента роженица может не волноваться за здоровье малыша.
- В организм больного попадает намного меньшая доза лекарственного средства по сравнению с иными разновидностями наркоза.
- Благодаря использованию тонкой иглы при введении препарата риск внутренних повреждений сводится к минимуму.
- Данная методика обезболивания предполагает максимально расслабленное состояние мышц, что в значительной степени помогает хирургу при операции.
- Происходит минимальная интоксикация организма при введении препарата, так как процент попадания анестетика в кровь носит единичные случаи.
- Обезболивающий эффект не затрагивает органы дыхания, соответственно, автоматически исключаются проблемы, связанные с легкими, как это бывает при общем наркозе.
- Пациент остается в сознании, что способствует моментальному устранению осложнений, так как между медиками и больным сохраняется прямой контакт во время всего процесса оперативного вмешательства.
- Минимальный риск осложнений после проведения пункции благодаря простоте методики ввода анестетика.
Спинальная анестезия имеет массу преимуществ
Негативные последствия спинномозгового наркоза
Для того чтобы пациент принял решение о проведении ему спинномозговой анестезии, ему заранее необходимо ознакомиться с информацией о минусах данной методики обезболивания.
- Во время процесса введения лекарства у пациента может резко упасть кровяное давление. Поэтому гипотоникам заранее вводят препараты, повышающие АД – естественно, при потребности. Для гипертоников данное последствие может иметь только положительный эффект.
- Время потери чувствительности напрямую связано с дозой препарата. Если же чувствительность возвращается раньше необходимого срока, и времени закончить операцию не хватило, пациента срочно вводят в общий наркоз. Метод спинальной анестезии не предполагает постоянную поддержку анестетика в организме – чаще всего он вводится один раз. Однако не стоит переживать, так как современная медицина использует лекарства, срок действия которых продолжается до шести часов, что в большинстве случаев позволяет хирургу провести все манипуляции вовремя.
- Головные боли – нередкие спутники больного после отхождения от наркоза.
Показания для использования методики спинальной анестезии
- Хирургия ног или промежности.
- Снижение риска тромбоза у пожилых людей при операциях на ногах.
- Из-за невозможности введения общего наркоза при заболеваниях легких, как острых, так и хронических стадий.
- Защемление седалищного нерва.
- Корешковый синдром.
- Необходимость уменьшения тонуса мышечной ткани кишечника при операциях на ЖКТ.
- Необходимость расслабления стенок кровеносных сосудов у людей с проблемами сердца, за исключением гипертоников и больных с проблемами сердечных клапанов.
Существует немало показаний для использования именно спинальной анестезии
Показания для проведения общей анестезии
В ряде случаев пациентам назначают исключительно общий наркоз. К таким ситуациям относят объемные хирургические операции, когда у врача нет возможности уложиться в малый промежуток времени. В случаях со стоматологическим лечением общая анестезия назначается, когда пациенту необходимо удалить большое количество зубов или установить много имплантатов.
Важно! Наряду с этим данный наркоз назначают людям с аллергией на местные анестетики, пациентам с рвотным рефлексом при проведении стоматологической терапии, а также тем пациентам, у которых операция будет проводиться на органы выше пупка.
Противопоказания к применению спинальной анестезии
Полным противопоказанием для спинального наркоза являются:
- непосредственный отказ человека от проведения процедуры;
- проблемы со свертываемостью крови – чтобы исключить объемную кровопотерю;
- инфекция или воспаление в месте будущей инъекции наркоза;
- критические состояния пациента в виде шока, большой кровопотери, сепсиса, дисфункции легких и сердца;
- аллергия на все виды анестетиков, используемых при пункции;
- менингит и другие инфекционные болезни нервов;
- гипертония;
- герпес;
- аритмия.
При наличии абсолютных противопоказаний к спинальной анестезии врачам придется использовать иной метод обезболивания
К относительным противопоказаниям, когда польза значительно превышает вред, наносимый пациенту спинальной анестезией, относятся:
- изменение структуры позвоночника, как врожденное, так и приобретенное вследствие травм;
- пациенту был заранее дан прогноз на обильную кровопотерю во время хирургической операции;
- жар, связанный с инфекционными заболеваниями;
- рассеянный склероз, эпилепсия и другие болезни нервной системы;
- психические отклонения (когда есть вероятность, что пациент не сможет лежать неподвижно во время операции);
- применение аспирина незадолго до назначения спинального наркоза по причине повышения риска кровопотери ввиду свойств данного препарата;
- вероятность увеличения времени оперативного вмешательства;
- детский возраст.
Частые вопросы пациентов перед согласием на введение спинальной анестезии
Каковы будут мои ощущения после введения анестезии?
Ответ. Через пару минут после укола спинальной анестезии может ощущаться тяжесть в нижних конечностях, легкое онемение и тепло. Через 15 минут ноги окажутся полностью неподвижными.
Каковы будут мои ощущения во время операции?
Ответ. При продолжительной операции может возникнуть чувство дискомфорта, обусловленное долгой статической позой тела. Однако боль чувствоваться не будет. Также дискомфорт во время операции может быть вызван сильными прикосновениями, растяжением ног во время манипуляций врача или окружающие шумы. По желанию пациента анестезиолог может ввести его в состояние легкого сна для лучшего комфорта. Вместе с этим специалист контролирует его физические показатели: пульс, давление, дыхание и сознание.
Каковы будут мои ощущения после операции?
Ответ. В течение нескольких часов (обычно – шести) будет ощущаться небольшое онемение в ногах, а в месте укола могут возникать несущественные болевые ощущения. В скором времени восстановится подвижность нижних конечностей. Главной рекомендацией после операции является соблюдение постельного режима в течение суток.

В течение некоторого времени после проведения операции чувствительность полностью восстановится
Возможные побочные эффекты спинального наркоза
В первую очередь необходимо отметить, что количество побочных действий при данном виде наркоза намного меньше, нежели после общей анестезии. Поэтому риск осложнений сводится к минимальному количеству и встречается крайне редко.
Возможным осложнениям сопутствуют имеющиеся в организме пациента патологии, а также возраст и наличие вредных привычек.
Не стоит забывать и о том, что все манипуляции в анестезиологии, вплоть до установки обычной капельницы, несут в себе определенный риск. Однако, строго придерживаясь всех назначений врача, человеку в большинстве случаев удается избежать негативных последствий.
К возможным осложнениям после анестезии можно отнести:
- головную боль. Данное негативное последствие чаще всего появляется вследствие того, что после анестезии человек начинает активно двигаться. Статистика приводит данные в 1% от общего количества осложнений. Такой болевой синдром проходит сам через пару дней. Однако в этот период не лишним будет измерить АД и действовать, опираясь на показатели тонометра. Главное правило в данном случае – это соблюдение постельного режима в послеоперационный период;
- понижение АД. Данный негативный фактор вызван введением анестетика. Как правило, продолжается совсем недолго. Для нормализации давления вводят специальные внутривенные растворы и рекомендуют пить больше жидкости. Такое состояние встречается у 1% пациентов;
- боль в зоне прокола анестезии. Дискомфортное состояние проходит в течение суток и не требует дополнительного лечения. Если пациент не может вытерпеть болевые ощущения, то можно принять таблетку «Парацетамола» или «Диклофенака»;
- задержка процесса мочеиспускания. Частое явление, не требующее терапии и обычно проходящее на второй день после операции;
- неврологические осложнения. Крайне редкое явление, характеризующееся потерей чувствительности, мышечной слабостью и покалываниями в нижней части тела продолжительностью до двух суток. Если такая проблема не покидает более трех дней, стоит обратиться за консультацией к врачу.
Всегда есть определенный риск появления осложнений после спинальной анестезии, однако, к счастью, он крайне мал
Предотвращение осложнений
Для того чтобы исключить риск развития негативных последствий необходимо строго следовать рекомендациям анестезиолога.
- За 6-8 часов до операции не принимать пищу и не употреблять любые жидкости.
- Не курить табачные изделия за 6 часов до операции.
- Не наносить макияж и не покрывать ногти лаком перед хирургической операцией.
- Убрать из глаз контактные линзы и вытащить из ротовой полости все съемные протезы, если таковые имеются. Нужно заранее сообщить анестезиологу о наличии глазных протезов в случае их ношения.
- Снять с пальцев кольца, серьги из ушей и цепочки с шеи, а также другие предметы украшений. Для верующих допустимо оставить нательный крест, но не на цепочке, а на тесьме.
Соблюдение данных рекомендаций в значительной степени уменьшает риск возникновения осложнений.
Главное, чтобы пациент поставил в известность врача-анестезиолога обо всех своих заболеваниях, перенесенных ранее травмах и операционных вмешательствах, а также рассказал о наличии возможных аллергий на медикаменты или непереносимости каких-либо препаратов. Специалисту также необходимо знать о приеме больным лекарственных средств. Сбор данных сведений является залогом успешного проведения спинальной анестезии. Также это поможет предотвратить негативные побочные эффекты после наркоза.

Перед введением анестезии пациент должен поставить в известность врача о перенесенных или имеющихся заболеваниях, приеме каких-либо препаратов, травмах и прочих особенностях
Перед операцией пациент должен хорошо отдохнуть и выспаться. Нелишним будет провести какой-то промежуток времени на свежем воздухе и успокоиться. Эти несложные действия помогут психологически настроиться на позитивную волну, что в значительной мере облегчит процесс оперативного вмешательства, а также поможет быстрее восстановить организм после его завершения.
Подводим итоги
Спинальная анестезия является крайне безопасным методом обезболивания. Если перед пациентом стоит выбор между спинальным и общим наркозом, то стоит отдать предпочтение первому – во-первых, для него не требуется долгой подготовки, во-вторых – период восстановления после такой анестезии краток и, к тому же, вполне комфортен. Бояться этого такого наркоза не стоит – уже спустя несколько часов чувствительность полностью восстанавливается, и пациент может забыть о каком-либо дискомфорте.
Видео – Личный опыт: спинальная анестезия – больно или нет?
Теория – клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Теория – специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Когда появляется сильная боль в спине, в пояснице, суставах, конечно, в первую очередь необходимо определить причину ее возникновения. Если это прострел от переохлаждения, люмбаго, или защемление седалищного нерва, межпозвоночная грыжа и пр., следует обязательно пройти обследование у невролога, остеопата, возможно и у гинеколога, уролога, гастроэнтеролога, поскольку боль в спине может быть не только от спазма мышц и связок, но и при некоторых заболеваниях внутренних органов. После тщательной диагностики, врач может назначить в составе комплексной терапии — НПВС, витамины группы В в уколах от боли в спине.
Какие существуют средства, снимающие боли в спине в инъекциях?
НПВС
Сегодня в лечении острых болей в области поясницы, спины медицина находит новые принципы и алгоритмы, нежели 50 лет назад. Основной упор в борьбе с болевыми ощущениями делается на устранение боли с помощью НПВС — нестероидных противовоспалительных средств, которые и подавляют воспаление, и снижают боль, а также проведения мышечных блокад.
И после снятия сильных спазмов рекомендуется отказ от иммобилизации пациента, то есть проведение занятий лечебной физкультурой, осуществление массажа. Большинство врачей настаивают на том, чтобы человек во время болевых синдромов в области спины не ограничивал свою активность настолько, насколько это возможно.
См. Полный список всех современных нестероидных противовоспалительных препаратов
Витамины группы В
Также стало популярным и эффективным назначение комбинированных витаминных комплексов, которые могут оказывать умеренное обезболивающее действие, это витамины В12, В6, и В1. Считается, что более значительным анальгетическим свойством обладает витамин В12. Почему именно эти витамины?
С недавнего времени эти препараты стали рассматриваться в медицине как умеренные анальгетики, поскольку они являются нейротропными — нормализуют иннервацию мускулатуры, участвуют в передаче возбуждения, в метаболизме медиаторов, оказывают влияние на обмен веществ, на процессы в нервной системе, способствуют восстановлению поврежденных нервов.
Свыше 90 различных исследований доказали, что использование в клинической практике витаминов группы В, приводило к значительному снижению болевого синдрома в острых фазах воспалений в комплексном лечении. Поэтому их можно использовать как по отдельности, так и в виде комплексных препаратов витаминов группы В.
В составе большинства комплексных препаратов этой группы содержится анестетик лидокаин, что усиливает местный анальгетический эффект. Однако, следует помнить, что использование этой группы витаминов имеет смысл только при острых болях в спине, суставах, алкогольной полинейропатии, миастениях В12 в течение 10-14 дней, а при хронических рецидивирующих заболеваниях они уже становятся мало эффективными.
Блокада
В случаях, когда не помогают обезболивающие средства, специалисты могут предложить пациенту метод инъекций и растяжения. Он заключается в следующем: после того, как больной ляжет на живот, в мышцах находят самые болезненные уплотнения или точки, где боль самая интенсивная, и делают точно перпендикулярно укол с раствором новокаина.
Тут же после инъекции, производят пассивное растяжение мышцы, после чего на это место укладывают горячий компресс. Затем, когда компресс будет снят, пациент должен производить активные движения, максимально подвергая движениям болезненную мышцу.
Цель новокаиновой блокады — «отключить» нерв. Поэтому точки укола должны быть максимально близки точкам выхода нервов, например, седалищный – у большого вертела бедра, при межреберной невралгии – в соответствующий межреберный промежуток, при остеохондрозе – у наружного края разгибателя спины и т.д. Также целесообразно проводить эпидуральные блокады при хроническом болевом синдроме, например, при грыжах межпозвоночных дисков.
Ниже приведен список препаратов, которые назначает лечащий врач по показаниям. Только врач определяет целесообразность применения витаминов группы В, НПВС, миорелаксантов, хондопротекторов. Информация ниже предназначена только для ознакомления, курс лечения и дозировку определяет специалист.
Когда болит спина или суставы уколы витаминов группы В должны помочь
Витамины группы В можно принимать и в таблетированной форме, но естественно, более эффективным считается внутримышечное введение препаратов. Рассмотрим, какие существуют лекарственные средства этой группы на современном фармацевтическом рынке, их общие показания, противопоказания, побочные действия, способы применения и сравнительные цены в аптеках:
|
Комбилипен |
Нейробион |
Тригамма |
Эффективность, противопоказания и побочные действия НПВС
Обезболивающие средства, конечно, используются только в качестве симптоматической терапии, они способствуют устранению боли в суставах, спине, но не устраняют причину ее появления, кроме того у 50% пациентов могут возникать различные побочные эффекты.
При проведении свыше 50 исследований, направленных на выявления лучшего обезболивающего средства, исследователи установили, что ни один препарат из НПВС не отличился более высокой эффективностью, чем прочие обезболивающие средства, а ведь некоторые из них весьма дорогие лекарства. Единственное, на что обращать внимание при выборе — некоторые дженерики (российский диклофенак, к примеру) значительно уступают по эффективности оригинальным препаратам (европейский Диклофенак).
Также эти исследования были направлены на определение лекарственного средства с наименьшими побочными эффектами. В результате было установлено, что Ибупрофен является наименее токсичным из всех НПВС.
Производители нового ингибитора Cox-2 -Целебрекса заявляли, что он обладает наименьшими побочными действиями, но в ходе исследований не было обнаружено убедительных доказательств этого факта.
Поэтому при выборе нестероидного противовоспалительного средства следует помнить, что они имеют практически одинаковое анестезирующее свойство, одинаковые побочные действия, но разную частоту, интенсивность, выраженность побочных эффектов, вредного воздействия, и что не мало важно — разные цены. К примеру, Мелоксикам меньше влияет на желудок и кишечник, чем ацеклофенак (Аэртал). Индометацин дает выраженный обезболивающий эффект, но разрушает хрящи при длительном использовании и сейчас используется все реже.
Причем удвоение дозы не уменьшает интенсивность боли, и в случае, когда один нестероидный препарат не помогает (если это не подделка), замена его на другой не имеет смысла. Более того, на основании исследований можно так же сделать вывод, что они не намного эффективнее обычного парацетамола. Подробно обо всех мазях от боли в спине можно узнать из нашей статьи.
Выбор обезболивающих препаратов
При хронических болях перед назначением обезболивающего врач определяет причины и характер хронической боли — отраженный, нейропатический или центральный, и назначает соответствующее лечение.
Если боль острая, то врач определяет риск побочных действий на ЖКТ, кардиоваскулярных осложнений, если риски не велики, и:
- диспепсии нет — то любое НПВС
- диспепсия есть — лучше ибупрофен (или диклофенак, напроксен), нимесулид (или милоксикам)
Если высок риск сердечно-сосудистых осложнений, то следует избегать назначение НПВС, а использовать Парацетамол, опиоиды. При умеренном риске возможно назначение нимесулида, при условии адекватной коррекции АД (амлодипин, см. препараты для снижения давления).
Если высок риск ЖКТ кровотечений — НПВС + обязательно ингибиторы протонной помпы (омепразол). Подразумевается, что прием НПВС – сам по себе достаточный риск даже при однократной дозе, поэтому по стандарту все НПВС принимаются в сочетаниях с блокаторами протонной помпы, независимо от рисков гастродуоденальных кровотечений.
При сочетании рисков ЖКТ побочных действий и осложнений ССС — Нимесулид + ацетилсалициловая кислота + омепразол.
Если в течение 5 -7 дней боль утихает, то продолжить лечение до ее полного купирования.
Если острая боль не стихает в течении недели, то назначаются миорелаксанты, местные анестетики. Локальное введение кортикостероидов возможно при исключении диагноза — туберкулез суставов или позвоночника. При очень сильных болях и отсутствии эффекта от обезболивающих, следует исключить инфекционную природу боли (туберкулезную патологию — консультация и обследование в противотуберкулезном диспансере), боль в суставах при гонорее, сифилисе или другой инфекции.
См. Как сделать укол внутримышечно самостоятельно и Мази от боли в спине.
Обзор обезболивающих лекарств в уколах
Все известные НПВС в инъекциях, с их общими противопоказаниями и побочными действиями, средними ценами в аптеках представлены в таблице:
Мелоксикам |
Дексалгин
Из всех НПВС самый выраженный обезболивающий эффект, более, чем противовоспалительный. Эффективен особенно при травмах и заболеваниях ОДА (артрозо-артриты, вертеброгенные боли). Болезненный при введении внутримышечно. Есть смысл использовать при острой боли, когда ещё нет обследования для диагноза, но лечение и обезболивание уже нужно. |
Кетопрофен |

 Мильгамма
Мильгамма



 Кетодексал (200 руб) Фламадекс (200 руб), Дексонал (250 руб), Дексалгин 280 руб.
Кетодексал (200 руб) Фламадекс (200 руб), Дексонал (250 руб), Дексалгин 280 руб.