Травма позвоночника и спинного мозга классификация клиническая картина
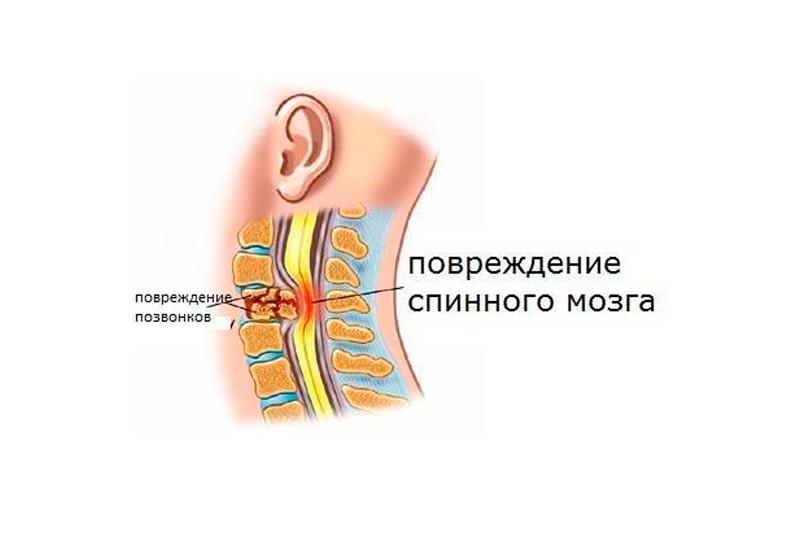
Позвоночно-спинномозговая травма (ПСМТ) — механическое повреждение позвоночника и содержимого позвоночного канала (спинномозговых нервов, спинного мозга, его сосудов и оболочек). Симптоматика травмы зависит от тяжести повреждения позвоночника и варьируется от расстройств чувствительности до параличей, расстройств дыхания и глотания. Больные ПСМТ считаются наиболее тяжелым контингентом пациентов в реабилитационных учреждениях, поскольку их лечение длительное и сложное.
Содержание статьи:
- Классификация спинномозговых травм
- Классификация закрытых спинномозговых травм
- Классификация открытых спинномозговых травм
- Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
- Этиология позвоночно-спинномозговых травм
- Диагностика и клиническая картина позвоночно-спинномозговых травм
- Лечение позвоночно-спинномозговой травмы
- Прогноз при позвоночно-спинномозговой травме

Распространенность позвоночно-спинномозговых травм составляет 29-50 эпизодов заболевания на миллион человек. При этом большая часть пострадавших — это люди моложе 40 лет, преимущественно мужчины (они травмируются в 2-4 раза чаще женщин). Лечение позвоночно-спинномозговых травм находится в компетенции травматологов, неврологов и нейрохирургов.
Классификация спинномозговых травм
Все позвоночно-спинномозговые травмы классифицируют на закрытые и открытые. Деление производится на основании повреждения кожи в зоне травмирования и опасности инфицирования позвоночника.
Классификация закрытых спинномозговых травм
Все закрытые повреждения бывают стабильными и нестабильными. Для последних характерно нарушение целостности межпозвонковых дисков и связок, что обуславливает смещение позвонков. Закрытые ПСМТ по аналогии с травмами головного мозга подразделяют на ушиб, сдавление и сотрясение спинного мозга.
Зависимо от уровня травмы бывают ПСМТ корешков конского хвоста, шейного, грудного, пояснично-крестцового отделов спинного мозга. Травмы также подразделяют на повреждения тела позвонков, связочного аппарата, заднего полукольца позвонков.
Классификация открытых спинномозговых травм
Открытые ПСМТ подразделяют на проникающие и непроникающие, исходя из целостности твердой мозговой оболочки. Эта оболочка — биологический и анатомический барьер, который препятствует попаданию в рану инфекции.
Также открытые позвоночно-спинномозговые травмы классифицируют зависимо от вида оружия, которым была нанесена рана, на огнестрельные и неогнестрельные. Огнестрельные раны делят на пять подвидов зависимо от типа ранения:
- сквозное: наблюдается пересечение позвоночного канала раневым каналом;
- слепое: раневой канал в этом случае слепо оканчивается в позвоночном канале, где локализуется инородное тело;
- непроникающее: раневой канал напрямую проходит через позвонок, но повреждает стенки позвоночного канала;
- касательное: при этом типе повреждения раневой канал по касательной проходит возле стенок позвоночного канала, разрушает их, но не проникает;
- паравертебральное: для этого типа ранения характерно прохождение раневого канала рядом с позвоночником, но отсутствие повреждения костной ткани позвонка.
Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
позвоночного канала
Эта классификация важна в контексте того, что именно от вида повреждения спинного мозга зависит тактика лечения заболевания. Одни виды травмы можно лечить консервативно, тогда как другие — только хирургическим путем. Ошибка в выборе лечения может стать причиной тяжелых осложнений. Поэтому в неврологии используется детальная классификация повреждений спинного мозга:
- Сотрясение спинного мозга: сопровождается функциональными изменениями, которые исчезают через неделю после повреждения. Проявляется расстройством чувствительности, снижением рефлексов, мышечной слабостью.
- Ушиб спинного мозга: характеризуется появлением наряду с обратимыми изменениями необратимых.
- Сдавление спинного мозга: бывает спровоцировано обрывками дисков и связок, отломками позвонков, внутрипозвоночной гематомой.
- Гематомиелия (внутримозговая гематома или кровоизлияние в мозг).
Этиология позвоночно-спинномозговых травм
Причины позвоночно-спинномозговых травм самые разнообразные. Однако согласно статистике чаще всего травмы позвоночника случаются во время автокатастроф. Риску травмирования в особенности подвержены мотоциклисты. Еще одна причина травмы — падения с высоты из-за неосторожности. Нередко повреждения позвоночника случаются из-за падения с лестницы, на скользком полу, при гололеде, из-за пулевых или ножевых ранений.
Диагностика и клиническая картина позвоночно-спинномозговых травм
Диагностика позвоночно-спинномозговой травмы предусматривает сбор жалоб пострадавшего или свидетеля происшествия, осмотр пациента, неврологические обследования, лабораторные анализы и инструментальные методы (люмбальная пункция, КТ или МРТ мозга, спондилография, вертебральная ангиография, миелография, КТ-миелография).
Крайне важно правильно собрать анамнез, поскольку от этого зависит своевременность и корректность дальнейшего лечения. А именно, врач должен выяснить время и механизм травмирования, определить локализацию боли, чувствительных и двигательных расстройств, узнать совершал ли пострадавший какие-либо движения после травмирования. Если у пациента наблюдаются неврологические симптомы в остром периоде, это свидетельствует об ушибе головного мозга. Врач обращает внимание на тип дыхания, наличие слабости в конечностях, напряжение брюшной стенки.
Инструментальные методы используются для дифференциальной диагностики заболевания. Они помогают отличить сдавление спинного мозга от остальных видов повреждения позвоночника, которые лечат консервативно. Инструментальная диагностика также показана при спинальном шоке и невозможности пациента самостоятельно опорожнять мочевой пузырь. Для постановки диагноза врачу не нужно использовать весь комплекс инструментальных методов. Выбор методики зависит от подозрений врача и результатов неврологического осмотра.
Симптоматика позвоночно-спинномозговой травмы зависит от периода заболевания. Всего выделяют четыре основных периода течения болезни, которые отражают динамику восстановительных и деструктивных процессов:
- Острый период длится первые два-три дня после травмирования. Для него характерны некротические и некробиотические поражения спинного мозга, расстройства кровообращения и лимфообращения. В этот период травмы проявляются такие симптомы, как спинальный шок и синдром нарушения проводимости.
- Ранний период занимает 2-3 недели. Этот период характеризуется очищением очагов травматического некроза, признаками патологических изменений в нервных пучках и нервных волокнах.
- Промежуточный период продолжается около 3-4 месяцев. У пациентов наблюдаются симптомы регенерации волокон и формирование рубцов. В этом периоде заболевания исчезают все обратимые изменения и признаки спинального шока.
- Поздний период стартует с третьего-четвертого месяца и длится продолжительное время. Клинически проявляется заключительной стадией рубцевания и образования кист, патологическими процессами в нервной ткани.
Лечение позвоночно-спинномозговой травмы
В острой стадии заболевания сразу после возникновения травмы все усилия врачей должны быть направлены на спасение жизни человека и предотвращение тяжелого повреждения позвоночного канала. Для предупреждения смещений в позвоночнике больного транспортируют с места происшествия на щитах или жестких носилках в положении лежа на спине. Для обездвиживания конечностей на них накладывают специальные шины. Перекладывание пациента, проведение диагностических и лечебных мероприятий должны проводиться максимально осторожно.
Интенсивная терапия
Проводится интенсивная терапия, которая направлена на поддержание нормального функционирования важных систем организма. Прежде всего необходимо поддерживать нормальный уровень артериального давления, поскольку гипотензия может усугубить нарушение кровообращения в зоне травмы. После нормализации АД врачи начинают медикаментозную терапию отека спинного мозга, для чего прописывают диуретики и метилпреднизолон.
В первые 4 часа после травмирования позвоночника показана гипотермия спинного мозга. Для поддержания нормального объема циркулирующей крови при травматическом шоке пациенту показаны кровь до 1200 мл, низко- и высокомолекулярные декстраны. Предотвратить гиповолемию, которая может усугубить нарушение кровообращения, помогает обильное получение больным жидкости (не меньше 2,5 литров). При острой дыхательной недостаточности показана вентиляция легких.
Интенсивная терапия также предусматривает поддержание сердечной деятельности и электролитного баланса, коррекцию метаболических нарушений. С первых дней пациентам обязательно назначают антибактериальную терапию. Также в остром периоде показана периодическая катетеризация мочевого пузыря и промывание его раствором фурацилина. Если у пострадавшего обнаружена открытая рана, необходима ее первичная обработка.
Хирургическое вмешательство
Для лечения травмы может потребоваться оперативное вмешательство. Операцию (декомпрессия спинного мозга) необходимо провести как можно скорее (в первые четыре часа после травмирования позвоночника), поскольку тогда можно будет надеяться на благоприятный исход заболевания.
Показания к операции могут быть следующими:
- заметная деформация позвоночного канала рентгенопозитивными или рентгенонегативными, или компрессирующими структурами;
- блок ликворных путей;
- стремительное развитие дисфункции спинного мозга;
- усугубление острой дыхательной недостаточности, которую спровоцировал отек шейного отдела спинного мозга;
- признаки (клинические и ангиографические) сдавления магистрального сосуда спинного мозга.
Существует ряд противопоказаний, при наличии которых операцию проводить нельзя:
- черепно-мозговая травма с тяжелым течением, которая сопровождается нарушениями уровня сознания и подозрением на внутричерепную гематому;
- повреждения внутренних органов (опасность развития перитонита, внутреннее кровотечение, ушиб сердца с сопутствующими симптомами сердечной недостаточности, повреждения ребер);
- травматический или геморрагический шок;
- тяжелые заболевания, сопровождающиеся анемией, почечной, сердечно-сосудистой и печеночной недостаточностью;
- жировая эмболия, нефиксированные переломы конечностей, тромбоэмболия легочной артерии.
В раннем периоде после стабилизации состояния пациента необходимо создать благоприятные условия для его эффективной реабилитации. Также внимание врачей сосредотачивается на предотвращении или лечении осложнений травмы. Повреждение позвоночника сопровождается целым рядом серьезных осложнений, которые можно разделить на четыре большие группы:
- Инфекционно-воспалительные осложнения возникают из-за развития в организме инфекции, бывают поздними и ранними. К ранним осложнениям травмы относятся гнойный эпидурит (воспаление затрагивает эпидуральную клетчатку), абсцесс спинного мозга, гнойный менингомиелит. На поздних стадиях патологии могут возникнуть такие серьезные осложнения, как эпидурит и арахноидит.
- Трофические нарушения — это язвы и пролежни, возникающие из-за нарушения трофики тканей, спровоцированной повреждением спинного мозга. Пролежни проходят несколько стадий формирования: некроз (для этой стадии характерен распад тканей), эпителизация (активное нарастание эпителия), появление грануляций, трофические язвы (возникают, если патологический процесс не приводит к рубцеванию пролежня).
- Повреждение тазовых органов сопровождается задержкой мочи. Нарушения работы мочевого пузыря нередко осложняются развитием в мочевыводящих путях инфекционного процесса, что может спровоцировать уросепсис. У больных могут быть диагностированы разные формы нейрогенного мочевого пузыря: гипорефлекторная, норморефлекторная, гиперрефлекторная, арефлекторная.
- Деформации опорно-двигательного аппарата проявляются сколиозом и кифозом. Эти патологии возникают из-за паралича и пареза мышц туловища, которые провоцируют нарушение статики. У пациентов также могут быть диагностированы деформации конечностей из-за нейрогенных артропатий и нарушения тонуса мышц.
Успешная реабилитация больных зависит от скорости восстановительных процессов в спинном мозге. Стимулировать их вполне возможно с помощью медикаментозной терапии, лечебной гимнастики, физиотерапии. Пациенту назначают препараты, которые нормализуют обмен веществ, способствуют улучшению снабжения кислородом спинного мозга, смягчают образование глиозной ткани. К таким медикаментам относятся ноотропы, анаболические гормоны, иммуноактивные препараты, миорелаксанты, седативные препараты и транквилизаторы.
Физиотерапевтическое лечение предусматривает применение одной или сразу нескольких методик:
- УВЧ-индуктотермия, которая воздействует на очаг поражения в олиготермической дозе;
- электрическое поле УВЧ: оказывает воздействие на очаг поражения в слаботепловой или нетепловой дозе;
- продольная гальванизация (проводится с накладыванием электродов возле очага поражения);
- аппликации грязи (в случае медикаментозного лечения ее назначают со второй недели после травмирования, при оперативном — сразу после того снятия швов).
Лечебную гимнастику назначают по показаниям зависимо от степени повреждения позвоночника. Стабильный характер перелома и отсутствие тяжелых расстройств спинного мозга считаются показаниями для выполнения специальных физических упражнений почти сразу после госпитализации пациента. Первоочередные задачи лечебной гимнастики: улучшение функционирования дыхательной и сердечно-сосудистой систем, предотвращение атрофии мышц, общетонизирующее воздействие.
В раннем периоде пациентам рекомендуется выполнять дыхательные упражнения, а также упражнения для проработки дистальных отделов конечностей. Затем постепенно в комплекс упражнений добавляются движения, в которых должны участвовать мышцы позвоночника. Если у больного был поврежден шейный отдел позвоночника, все упражнения проводятся изначально в положении лежа, а со временем сидя и стоя.
При повреждении шейного отдела спинного мозга пациентам показана дыхательная гимнастика. Ее основные задачи — увеличение газообмена легких и укрепление мышц, которые участвуют в дыхании. Сначала пациенты осваивают статические дыхательные упражнения, в особенности тренировку диафрагмального дыхания. Через неделю после травмирования или операции можно начинать выполнять динамические упражнения. В остром периоде заболевания продолжительность занятий должна составлять не больше 3-5 минут. По мере стабилизации состояния пациента это время может увеличиваться.
Прогноз при позвоночно-спинномозговой травме
Исход лечения и прогноз для пациента зависят от тяжести и локализации травмы, возраста больного, своевременного оказания первой медицинской помощи и адекватного лечения. Нередко прогноз для здоровья и жизни больного становится известным после интраоперационного контроля спинного мозга. Тем не менее, макроскопически нормальный спинной мозг не всегда свидетельствует о возможности обратного развития патологического процесса и выздоровления пациента. Если после травмирования позвоночника синдром полного нарушения проводимости спинного мозга сохраняется в течение двух суток, а также не наблюдается минимальный регресс чувствительных и двигательных расстройств, шансы восстановления пациента минимальные.
Статистика позвоночно-спинномозговых травм неутешительная. Не меньше 37% всех пострадавших погибают до того, как была оказана медицинская помощь. Еще 13% пострадавших погибают уже в стационаре. После проведения операции летальность составляет 4-5%. Если сдавление спинного мозга сочетается с его ушибом, показатель летальности возрастает до 15-70% в зависимости от тяжести травмы. Полное выздоровление пациентов после резаных и колотых травм наблюдается в 8-20% всех случаев. Для огнестрельных ранений этот показатель равен 2-3%. Все осложнения, возникающие в процессе лечения травмы позвоночника, снижают шансы полного выздоровления больного и увеличивают риск летального исхода.
Благоприятного течения заболевания можно достичь, если максимально полно и рационально устранить деформацию позвоночника и сдавление спинного мозга, назначить действенную профилактику урологических осложнений и пролежней. Своевременная и комплексная реабилитация после лечения травмы позволит пациентам полностью восстановить нарушенные функции.
Повысить шансы больного на выздоровление сможет проведение полноценной хирургической декомпрессии спинного мозга на ранних этапах. Улучшение также наблюдается после оперативного вмешательства при лечении травм шейного, поясничного и нижнегрудного отделов спинного мозга. Благодаря импалантированию в позвоночник инновационных систем фиксации, пациенты получают возможность как можно раньше приступить к реабилитации, что позволяет предотвратить пролежни и другие опасные осложнения.
Источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2015
Категории МКБ:
Вывих грудного позвонка (S23.1), Вывих поясничного позвонка (S33.1), Вывих шейного позвонка (S13.1), Другие и неуточненные травмы грудного отдела спинного мозга (S24.1), Контузия и отек шейного отдела спинного мозга (S14.0), Множественные переломы грудного отдела позвоночника (S22.1), Множественные переломы шейных позвонков (S12.7), Перелом второго шейного позвонка (S12.1), Перелом грудного позвонка (S22.0), Перелом других уточненных шейных позвонков (S12.2), Перелом первого шейного позвонка (S12.0), Перелом поясничного позвонка (S32.0), Последствия перелома позвоночника (T91.1), Последствия травмы спинного мозга (T91.3), Травматический разрыв межпозвоночного диска в грудном отделе (S23.0), Травматический разрыв межпозвоночного диска в пояснично-крестцовом отделе (S33.0), Травматический разрыв межпозвоночного диска на уровне шеи (S13.0), Ушиб и отек грудного отдела спинного мозга (S24.0)
Разделы медицины:
Нейрохирургия
Общая информация
Краткое описание
Экспертным советом
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «30» ноября 2015 года
Протокол № 18
Травма позвоночника и спинного мозга является разноплановой патологией, характеризующейся различными механизмами, уровнем, степенью повреждения костных и невральных структур.
Название протокола: Позвоночно-спинномозговая травма и ее последствия
Код протокола:
S12.0– Перелом первого шейного позвонка.
S12.1– Перелом второго шейного позвонка
S12.2 – Перелом других уточнѐнных шейных позвонков
S12.7 – Множественные переломы шейных позвонков
S13.0 – Травматический разрыв межпозвонкового диска на уровне шеи
S13.1– Вывих шейного позвонка
S14.0 – Контузия и отѐк шейного отдела спинного мозга
S22.0 – Перелом грудного позвонка
S22.1– Множественные переломы грудного отдела позвоночника
S23.0 – Травматический разрыв межпоз-воночного диска в грудном отделе
S23.1 – Вывих грудного позвонка
S24.0 – Ушиб и отек грудного отдела спинного мозга
S24.1 – Другие и неуточненные травмы грудного отдела спинного мозга
S32.0– Перелом поясничного позвонка
S33.0 – Травматический разрыв межпозвоночного диска в пояснично-крестцовом отделе
S 33.1 – Вывих поясничного позвонка
T91.1– Последствия перелома позвоночника (нестабильность позвоночника, болевой синдром и др.)
Т91.3 – Последствия травмы спинного мозга (спастический и болевой синдром, и др.)
Дата разработки протокола: 2013 года (пересмотрен 2015 г.).
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека
ЖКТ – желудочно-кишечный тракт
КМА – калия магния аспарагинат
КТ – компьютерная томография
ЛФК – лечебная физическая культура
МРТ – магниторезонансная томография
ОЦК – объѐм циркулирующей крови
СЗП – свежезамороженная плазма
СОЭ – скорость оседания эритроцитов
УВЧ – терапия ультравысокочастотная
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
ПСМТ – позвоночно-спинномозговая травмв
Категория пациентов: Пациенты нейрохирургичесого отделения с позвоночно-спинномозговой травмой.
Пользователи протокола: нейрохирурги, неврологи.
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая классификация
1. Травма верхнешейного отдела (С0-С2):
1.1 Атланто-окципитальная дислокация.
1.2 Переломы кондиловидных отростков.
1.3 Переломы атланта.
1.4 Переломы аксиса.
1.5 Травматическая атланто-аксиальная нестабильность.
2. Шейная травма (субаксиальная) на уровне С3-Тһ1.
3. Грудная травма на уровне Тh1-Th10.
4. Грудо-поясничная травма на уровне Th11-L2.
5. Поясничная травма на уровне L2-5.
6. Повреждения крестцового отдела позвоночника.
7. Множественные повреждения позвоночника
8. Многоуровневые повреждения позвоночника
По нарушению функции спинного мозга:
1. С частичным нарушением
Синдромы:
Центромедуллярныйсиндро
Синдром Броун-Секара
Синдром передних столбов
Синдром задних столбов
2. С полным нарушением
Неврологический дефицит по шкале ASIA (American Spinal Injury Association):
1. Группа А, полное: Нет ни двигательной, ни чувствительной функции в крестцовых сегментах S4-S5.
2. Группа В, неполное: Сохранена чувствительность, но отсутствует двигательная функция в сегментах ниже неврологического уровня, включая S4-S5.
3. Группа С, неполное: Двигательная функция ниже неврологического уровня сохранена, но более половины ключевых мышц ниже
4. неврологического уровня имеют силу менее 3 баллов.
5. Группа D, неполное: Двигательная функция ниже неврологического уровня сохранена, и, по крайней мере, половина ключевых мышц ниже неврологического уровня имеют силу 3 балла и более.
6. Группа Е, норма: двигательная и чувствительная функции нормальные.
По виду повреждения:
1. Позвоночная или неосложненная травма позвоночника.
2. Спинномозговая травма.
3. Позвоночно-спинномозговая травма.
По степени повреждения спинного мозга и его структур:
1. Сотрясение спинного мозга.
2. Ушиб спинного мозга иили корешков.
3. Сдавление спинного мозга иили корешков.
4. Частичный перерыв спинного мозга.
5. Полный анатомический перерыв спинного мозга иили корешков.
По виду повреждения позвоночника:
1. Ушиб мягких тканей позвоночника.
2. Частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента.
3. Самовправившийся вывих позвонка.
4. Разрыв межпозвонкового диска.
5. Вывихи позвонков.
6. Переломо-вывихи позвонков.
7. Переломы позвонков.
По типам:
1. Изолированная ПСМТ
2. Сочетанная ПСМТ
3. Комбинированная ПСМТ
1. Острый период (первые 3 суток)
2. Ранний период (от 3 суток до 3-4 недель)
3. Промежуточный период (от 1 до 3 месяцев)
4. Поздний период (более 3 месяцев)
По степени нарушения целостности покровов:
1. Закрытая
2. Открытая
3. Проникающая
По характеру повреждения позвоночника:
1. Стабильная
2. Нестабильная
Переломы позвоночного столба – по механизму образования:
1. Компрессионные (тип А1-3)
2. Дистракционные (тип В1-3)
3. Ротационные (тип С1-3)
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия (при экстренной госпитализации):
| 1. Рентгенография позвоночника в 2-х проекциях(прямая и боковая) |
| 2. КТ позвоночника |
| 3. Общий анализ крови (6 параметров), эритроциты, гемоглобин, лейкоциты с лейкоформулой, гематокрит, тромбоциты, СОЭ, свертываемость |
| 4. Биохимический анализ крови (определение остаточного азота, мочевины, общего белка, билирубина, калия, натрия, глюкозы, АлТ, АсТ) |
| 5. Анализ крови на ВИЧ |
| 6. Кровь на гепатиты В, С |
| 7. Общий анализ мочи |
| 8. Определение группы крови и резус-фактора |
| 9. ЭКГ |
| 10. Коагулограмма |
| 11. Консультация терапевта |
| 12. Консультация хирурга, травматолога |
| 13. Рентгенография органов грудной клетки |
| 14. УЗИ органов брюшной полости |
Дополнительные диагностические мероприятия:
1. Консультация специалистов по показаниям
2. МРТ позвоночника.
на боли в области повреждения позвоночника, двигательные и чувствительные нарушения (сегментарные и (или) проводниковые), нарушения функции тазовых органов, в зависимости от степени повреждения спинного мозга и его структур.
Анамнез
: выясняется механизм травмы, время, симптомы, возникшие непосредственно в момент травмы, последующие мероприятия (оказание первой медицинской помощи, транспортировка, проведенное лечение и его эффективность на предыдущих этапах, динамика симптомов).
Физикальное обследование:
Наличие локального болевого синдрома; изменение оси позвоночника, в ряде случаев кифотическая деформация в области повреждения; анталгическое рефлекторное сокращение мышц; отечность, кровоподтеки, могут быть ссадины и раны мягких тканей; ограничение или невозможность движений в позвоночнике. Неврологические нарушения – нарушение чувствительности, двигательной функции, нарушение функции тазовых органов ниже уровня повреждения.
Лабораторные исследования:
Достоверных отклонений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается. Возможно, снижение показателей красной крови за счет кровоизлияния в области повреждения позвоночника.
Инструментальные исследования:
На спондиллограммах, КТ, МРТ – сканах определяются различной степени повреждения позвоночника и структур спинного мозга.
Спондиллограммы проводятся в двух стандартных проекциях (прямой и боковой). При подозрении на травму верхне-шейного отдела дополнительно проводят рентгенографию через открытый рот.
КТ и МРТ проводятся в трех стандартных проекциях: сагиттальной, фронтальной и аксиальной + КТ с 3D реконструкцией.
По показаниям для диагностики патологического перелома на фоне остеопороза проводится денситометрия губчатых костей скелета.
Показания для консультации специалистов:
При нарушении функций жизненно-важных органов консультация врача-реаниматолога; при подозрении на травматическое повреждение внутренних органов – консультация хирурга. При наличии сопутствующей патологии консультации соответствующих специалистов: при изменениях на ЭКГ – консультация кардиолога, терапевта, при эндокринной патологии – эндокринолога и другие.
Дифференциальный диагноз
Дифференциальный диагноз:
Наличие в анамнезе травмы позвоночника и спинного мозга, характерная клинико-неврологическая симптоматика (болевой синдром в месте повреждения, проводниковые и сегментарные неврологические нарушения) и изменения на спондиллограммах, КТ и МРТ-сканнах (переломы, вывихи, переломо-вывихи, растяжения костно-связочных структур позвоночника, изменение интенсивности сигнала спинного мозга) исключает необходимость в проведении дифференциального диагноза.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения:
1. Декомпрессия спинного мозга и его корешков.
2. Фиксация и стабилизация позвоночно-двигательных сегментов с целью ранней реабилитации.
Тактика лечения
Немедикаментозное лечение:
Диета в зависимости от наличия сопутствующей патологии (сахарный диабет, заболевания ЖКТ и другие) соответственно возрасту и потребностям организма.
Режим в ближайшие 3 суток постельный, в последующем, при отсутствии грубых неврологических нарушений, ходьба при помощи ходунков.Вертикализациятолько после проведения КТ позвоночника, где подтверждается надежная и полноценная фиксация позвоночника, его переднего и заднего опорного комплексов. Вставать разрешается только в съемном жестком корсете. Рекомендуется носить его до 6 месяцев при повреждениях в грудо-поясничном, поясничном и пояснично-крестцовом отделах. При травмах шейного отдела рекомендуется ношение воротника типа «филадельфия» до 2 месяцев.
При грубом неврологическом дефиците режим постельный на противопролежневом матраце. С первых суток больного активно поворачивают в постели (со спины на бок и на живот) каждые 2 часа, можно придавать туловищу полувертикальное положение.
Со 2 суток нужно начинать занятия ЛФК под руководством инструктора, уделяя внимание также дыхательным упражнениям для профилактики гипостатической пневмонии.
Со 2-4 суток начинают физиотерапию, под контролем врача физиотерапевта. Она включает (по показаниям) применение магнитотерапии, электрофореза, ультразвука, УВЧ терапию, лазеротерапию, массаж и другие.
Медикаментозное лечение основное:
1. Антибиотикопрофилактика.
2. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол 100мг, кетопрофен 100мг, тримеперидин) течении 5-10 суток.
Медикаментозное лечение дополнительное:
1. Коррекция нарушений микроциркуляции (пентоксифилин 100 мг в/в, алпростадил 20мкг в/в) 5-10 суток по показаниям при неврологическом дефиците.
2. Стимуляция синаптической передачи нервных импульсов (галантамин) по показаниям.
3. Купирование спастического синдрома при центральных парезах и параличах баклофен 25мг внутрь,
Другие виды лечения:
Ранняя реабилитация – ЛФК, дыхательная гимнастика, физиотерапевтическое лечение в раннем послеоперационном периоде
Хирургическое вмешательство: – заключается в декомпрессии нервных структур на уровне повреждения и надежная фиксация поврежденного позвоночно-двигательного сегмента с использованием современных способов фиксации
Профилактические мероприятия:
1. Профилактика уроинфекций (при нарушениях функции тазовых органов)
2. Профилактика пневмонии (при нарушениях функции спинного мозга на уровне шейного и шейно-грудного отделов)
3. Профилактика пролежней
4. Профилактика тромбоэмболических осложнений
1. Наблюдение невропатолога и травматолога по месту жительства.
2. КТ, МРТ контроль через 6 месяцев после операции.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
1. Устранение факторов компрессии структур позвоночного канала, надежная стабилизация позвоночно-двигательных сегментов, подтвержденных на контрольных послеоперационных КТ-сканах через 6 месяцев.
2. Отсутствие послеоперационных осложнений.
3. Заживление раны.
Препараты (действующие вещества), применяющиеся при лечении
| Алпростадил (Alprostadil) |
| Баклофен (Baclofen) |
| Галантамин (Galantamine) |
| Кетопрофен (Ketoprofen) |
| Пентоксифиллин (Pentoxifylline) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
Группы препаратов согласно АТХ, применяющиеся при лечении
(J01) Противомикробные препараты для системного применения
Госпитализация
Показания для госпитализации:
Наличие факта позвоночно-спинномозговой травмы, подтвержденной данными клинико-неврологического статуса и инструментальными методами обследования (спондиллография, КТ и (или) МРТ позвоночника).
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- 1) European Manual of Medicine. Neurosurgery. C. B. Lumenta, C. Di Rocco, J. Haase, J. J. A. Mooij. Springer-Verlag Berlin Heidelberg 2010. The Spine and Spinal Cord, pp. 339-351.
2) Handbook of Spine Surgery. Ali A Baaj, Praveen V. Mummaneni, Juan S. Uribe, Alexander R. Vaccaro, Mark S. Greenberg. – Thieme, New York – Stuttgart. – 2011. – 455 P.
3) Белова А. Н. Нейрореабилитация: руководство для врачей. Глава 9, позвоночно-спинномозговая травма. – Г.: Антидор, 2000. – 568 с.
4) KompendiumNeurochirurgie, Hölper, Soldner, Behr. 2. Auflage 2007 Prolnn-Verla
- 1) European Manual of Medicine. Neurosurgery. C. B. Lumenta, C. Di Rocco, J. Haase, J. J. A. Mooij. Springer-Verlag Berlin Heidelberg 2010. The Spine and Spinal Cord, pp. 339-351.
