Торакалгия грудного отдела позвоночника

Дискомфорт и боли в грудном отделе позвоночного столба могут быть вызваны различными заболеваниями спины. Характер, интенсивность, периодичность ощущений свидетельствуют об особенностях недомогания (остеохондроз, грудной кифоз, сколиоз, межрёберная невралгия, стенокардия, плеврит и другие).

Торакалгия грудного отдела обусловлена наличием принципиальных нарушений в работе опорно-двигательного аппарата и некоторых органов.
Что такое торакалгия?
Это состояние, сопутствующее деформациям разных отделов позвоночника, характеризующееся болезненностью. Люди, страдающие от боли в спине, задаются вопросом: торакалгия, что это такое, если, по сути, не болезнь, то.
Термином обозначают боль разных участков спины, связанную с повреждением периферических нервных окончаний. При этом локализация, характер, интенсивность ощущений не имеют существенного значения.
Симптомы заболевания
Синдром торакалгия имеет различные симптомы, что обусловлено причиной, видом, степенью повреждения. Среди основных выделяют:
- приступообразная, продолжительная, опоясывающая, локализированная боль;
- болезненность иррадиирующая в район шеи, нижней челюсти;
- ощущения усиливаются при чихании, кашле, глубоком вдохе;
- жжение в районе рёбер;
- онемение кожи;
- поражённые участки прощупываются;
- переохлаждение, длительное нахождение в одной позе усугубляют недуг.
Основные признаки заболевания
Независимо от характера, болезнь сопровождается такими признаками:
- затруднённое дыхание, которое сопровождается дискомфортом и болезненностью;
- покалывание в грудном отделе;
- нарушение чувствительности в конечностях;
- подёргивание мышц;
- слышен хруст позвонков;
- усиленное потоотделение;
- общая слабость;
- головная боль;
- нарушение сна;
- зябкость;
- тремор (ритмичные колебательные движения частей тела );
- повышение температуры тела.
Виды торакалгии
По характеру боли, её локализации, интенсивности медики определяют тип недуга. Торакалгия симптомы которой явно выражены, разделяют на:
- хроническую;
- психогенную;
- костно-мышечную;
- вертебральную (вертеброгенную);
- локализующуюся слева, справа;
- возникшую на фоне беременности.
Заболевание торакалгия обусловливает ряд симптомов, их способ лечения обеспечиваеться в соответствии с типом и тяжестью протекания.
Вертеброгенная торакалгия — дисфункция нервных окончаний грудной клетки вследствие их защемления, раздражения, воспаления. Причина такого состояния чаще всего заключается в деформации позвоночника (остеохондроз).
Костно-мышечная торакалгия развивается после травм, ревматических процессов, метаболических расстройств, перегрузок мышц и костно-мышечного каркаса. Выражается недомогание образованием болезненных точек в мышцах спины, костно-хрящевых структурах.
Болезненные ощущения могут локализоваться с одной из сторон. В таком случае диагноз обозначают как торакалгия левой стороны или правой.
Психогенный вид проявляется как реакция на эмоциональное переутомление, сопровождается депрессией, тревожностью.
У женщин на фоне беременности часто проявляются заболевания, вызванные повышенной нагрузкой на скелет и мышечный каркас. В этом положении пациентки ощущают дискомфорт, боль разной локализации и характера. Если не принимать необходимые меры профилактики, развивается дорсопатия, требующая медикаментозной терапии.
Хроническая торакалгия становится следствием несвоевременного, неправильного лечения. Интенсивность ощущений несколько снижается по сравнению с острой формой, но тяжесть повреждения органов существенно увеличивается. В периоды обострения приступ гораздо интенсивнее, чем в начале недуга.
Разновидности синдромов при торакалгии

Несмотря на различие типов недуга, им характерны сходные нарушения:
- Поражение нижнегрудного отдела.
- Дисфункции верхнегрудного отдела.
- Проблемы лопаточно-рёберной зоны.
- Дефект передней стенки грудины.
В первом случае болезненные ощущения затрагивают шею, руки, ключицу, верхнюю грудную область (цервикалгия). Если очаг воспаления в верхнегрудном отделе, пациент чувствует ноющую боль в районе лопаток и по центру груди. Ноющая, режущая болезненность, локализированная в районе лопаток, а также с левой стороны сопровождает спондилогенную торакалгию. Продолжительный приступ в области окологрудной и подмышечной линий свидетельствует о поражениях фронтальной стенки грудной клетки.
Кроме указанных нарушений, вертебральная торакалгия вызывает:
- висцеральные изменения, с нарушением иннервации отделов позвоночника;
- болевой синдром (корешковый);
- корешковый с вегетативным состоянием.
Недомогание сопровождается клиническими проявлениями, характерными для остеохондроза, цервикотолоргии, люмбалгии и других диагнозов.
Особенности и виды протекания заболевания
Как было указано выше, развитие болезней позвоночника, внутренних органов, конечностей зависит от типа, тяжести, прочих особенностей.
Часто проявляется торакалгия на фоне остеохондроза грудного отдела позвоночника, что приводит к существенным поражениям костно-мышечного каркаса, суставов, дисков.
Вертеброгенная торакалгия наиболее распространённый вид недомогания, при котором болезненность возникает как следствие проблем с позвоночником. Синдром сопровождается болью, онемением некоторых участков кожных покровов, покалыванием, нарушением иннервации, кроме того, наблюдается затруднение дыхания, скованность движений. Приступы носят разный характер и интенсивность, а обусловлены они местом дефекта, наличием сопутствующих проблем (сколиоз, кифоз, артрит, остеопороз).
Как было обозначено, костно-мышечный дефект затрагивает костно-хрящевые структуры и мышцы. Довольно часто его провоцирует мышечно-тонический синдром — напряжение мышц в течение длительного периода с образованием уплотнений в них. Характер ощущений и их интенсивность различные, но места поражения хорошо пульпируются. Недуг сопровождается онемением кожи в местах воспаления, конечностях, связанных с проблемной зоной опорно-двигательного аппарата.
Левосторонняя, правосторонняя деформации развиваются, как следствие не только деформаций хребта, но и органов, иннервирующих с ним. Развитие недуга, болезненность зависят от дефекта и стадии дегенерация органа.
Невертеброгенная скелетно-мышечная торакалгия, возникшая на фоне эмоционального перенапряжения, физической усталости, характеризуется умеренной болью (колющей, сжимающей) в районе сосков. Приступ начинается после нагрузки. У пациента, помимо болезненности, начинается тахикардия, появляется чувство недостатка воздуха, возникает тревога.
Причины заболевания
Началу недомогания предшествует много факторов, среди которых дисфункции разной степени тяжести, патологические процессы разной этиологии. Среди основных причин торакалгии врачи выделяют:
- остеохондроз;
- деформации позвоночного столба любой степени;
- травмы спины, грудной клетки;
- протрузия, межпозвоночная грыжа;
- воспаление мышц;
- опоясывающий лишай;
- воспалительные процессы хрящевой, костной ткани;
- нарушение обмена веществ;
- остеопороз;
- сердечно-сосудистые заболевания;
- аномалии внутренних органов;
- новообразования позвоночника, органов грудного сектора;
- стрессы, аллергия, низкая сопротивляемость организма;
- подъём, перенос тяжёлых вещей;
- чрезмерна физическая, эмоциональная нагрузка;
- хождение на высоких каблуках, в неудобной обуви;
- сидячая работа и досуг;
- вредные привычки;
- неполноценное питание;
- ожирение (слишком большая нагрузка на позвоночник из-за излишнего веса);
- беременность на поздних сроках.
Помимо указанных причин, к недомоганию приводят совокупно несколько факторов. Появлению рассматриваемого синдрома с большей вероятностью способствует одновременное наличие нескольких причин. Например:
- дефект, неправильный образ жизни;
- большие нагрузки на спину, переутомление, стресс;
- человек страдает одновременно несколькими недугами, провоцирующими появление синдрома.
Отличия болей при ИБС (ишемической болезни сердца) и вертеброгенной торакалгии

Клинические проявления рассматриваемого недуга сходны с симптомами, характерными для нарушений в работе сердечно-сосудистой системы. Торакалгия вертеброгенного генеза по своим клиническим проявлениям похожа на коронарную недостаточность, инфаркт миокарда, тромбоэмболию лёгочной артерии, стенокардию.
Точно установить диагноз можно только при помощи электрокардиограммы. Но есть несколько принципиальных отличий, которые помогут распознать опасную патологию и вовремя обратится за помощью (табл.1).
Таблица 1
Отличие клинических признаков межрёберной невралгии и ИБС
| Особенности | Нарушение работы сердца | Вертебральный синдром |
| Характер боли | Жжение, ощущение сжатия за грудиной. | Ноющая, жгучая, сжимающая, стреляющая, колющая. |
| Продолжительность приступа | Кратковременный, длительностью не более пяти минут. | Длительный, продолжительность до нескольких суток, но не менее часа. |
| Смена положения | При перемене положения тела или принятии расслабленной позы, интенсивность ощущений снижается. | Самочувствие ухудшается при смене позы, вдохе, выдохе, кашле. |
| Физическая нагрузка | Нагрузка усиливает болезненность, а с её прекращением наступает облегчение. | Снижение напряжения не убирает дискомфорт, но может его несколько притупить. |
| Сопутствующие симптомы | Паническая атака, страх смерти, тревожность. | Потливость, онемение конечностей, покалывание, покраснение кожи. |
| Снятие болезненности | Приём нитратов, в том числе нитроглицерина, снимает приступ. | Снижается после введения (приёма) анальгетика. |
| Отзыв на физиотерапевтические методы | Кратковременное, незначительное облегчение. | Заметное, стабильное улучшение, после нескольких процедур. |
Так как самостоятельная диагностика часто приводит к неверной установке источника болезненности в спине и грудине, важно при малейших подозрения на проблемы с сердцем обратиться за медицинской помощью.
Запишись на прием ко врачу:
[adsp-pro-5]
Диагностика вертеброгенной торакалгии

Болезненность спины, как отмечено выше, становится признаком различных патологий, расстройств, недугов. Чтобы определить источник проблемы, надо обязательно обратиться к доктору, который назначит необходимые мероприятия.
Так как болезненность имеет разную этиологию, обследование должно быть обширным:
- клиническое исследование крови;
- общий анализ мочи;
- МРТ;
- рентгенологическое исследование;
- ультразвуковая диагностика;
- электрокардиограмма.
Один из важнейших моментов проведения диагностики — сбор анамнеза.
Доктор опрашивает пациента о жалобах, деятельности, питании, особенностях времяпрепровождения, также он проводит осмотр. После этих действий в историю болезни будет занесён локальный статус.
Основываясь на итогах обследований, оценивая результат осмотра, анамнез, характер жалоб, врач подбирает необходимое лечение вертеброгенной торакалгии.
Лечение болезни: обзор методов

Торакалгия лечение которой длится долго, требует основательного подхода к диагностике. Выбор терапии обусловлен видом недуга, степенью повреждения органов, интенсивностью приступа, самочувствием больного.
В первую очередь, пациенту облегчают состояние путём снятия (купирования) боли. Следующий шаг — нейтрализация источника проблемы или уменьшение уже полученных поражений. Далее, предпринимают закрепляющие и профилактические меры.
При ИБС проводится терапия патологий сердечно-сосудистой системы, налаживание работы сердечной мышцы. Торакалгия, вызванная дисфункциями органов дыхания, требует подобрать эффективное лечение пневмонии (бронхита, плеврита и т. д.).
Если недуг обусловлен дисфункциями желудочно-кишечного тракта, терапия заключается в нивелировании причины нарушения работы ЖКТ.
Медикаменты
В большинстве своём, излечение рассмотренных недомоганий в момент обострения проводится медикаментозно.
Самочувствие, вызванное деформациями опорно-двигательного аппарата, аномалиями суставов и нервных окончаний улучшается следующим образом:
- Приём нестероидных средств, обладающих противовоспалительным, обезболивающим действием. Предпочтение отдаётся препаратам с действующими веществами диклофенак, ибупрофен.
- Для снятия острой боли врач-невролог назначит инъекционную блокаду стероидными препаратами, основным компонентом которых является гидрокортизон или дексаметазон.
- Облегчение при тоническом синдроме обеспечивают медикаменты, способные уменьшить тонус скелетных мышц. Таким образом, происходит прекращение нервного импульса, а также постепенное расслабление мускулатуры и снятие спазма.
- Помимо внутреннего приёма лекарств, проводится их наружное применение. Это могут быть мази, гели, кремы местного действия, в состав которых входит диклофенак, ибупрофен. Допустимо использование народных рецептов, признанных официальной медициной: ванночки, компрессы, натирания, примочки и т. д.
- Комплексно доктор может назначить сосудистые препараты, обеспечивающие улучшение кровотока в мышцах, нервных окончаниях.
- Кроме того, целесообразен приём витаминов, в том числе группы В как перорально, так и в виде инъекций.
[adsp-pro-4]
Физиотерапия и мануальная терапия

Комплексно с рассмотренным лечением вертебрального, костно-мышечного, психогенного состояний, врачи назначают физиотерапевтические мероприятия и мануальную терапию.
Первым этапом пациенту предлагают следующие эффективные методы:
- лазеротерапия — обработка поражённого участка лучом лазера;
- криотерапия — воздействие холодом на очаг воспаления;
- электрофорез — при помощи постоянного электрического тока в организм вводится необходимое лекарство;
- хивамат — выполнение глубинного массажа проблемных мест специальным аппаратом.
Для увеличения эффективности терапии, снижения интенсивности приступа, уменьшения нагрузки на спину, нивелирования дискомфорта человеку в период борьбы с недугом и реабилитации рекомендуется ношение корсета при торакалгии.
Следующий этап после физиотерапии — менее традиционная мануальная терапия. Это комплекс мер, призванный улучшить самочувствие больного посредством иглоукалывания, воздействия на определённые точки. Метод позволяет восстановить нормальное кровоснабжение поражённых участков мышц.
Терапия вне обострения
После указанных мероприятий, у больного отмечается существенное снижение болезненности. Но для того чтобы воздействие было эффективным, нужно продлить его даже после снятия острого приступа, и частичного восстановления функций позвоночного столба, конечностей, суставов, мышечного каркаса.
Пациенту рекомендуется пройти курс лечебного массажа, а также комплекс оздоровительной гимнастики. Кроме того, целесообразно занятие плаванием, приём укрепляющих, витаминизированных напитков, нормализация рациона, отказ от курения и употребления алкоголя, пересмотр способа времяпрепровождения.
Помимо указанных действий, терапия включает в себя регулярное посещение доктора, специализирующегося на этой патологии с целью проведения корректировки лечения, а также определения его целесообразности и эффективности.
ЛФК
Выполнение упражнений лечебной физкультуры — обязательная часть излечения болезней спины, мышц, суставов, а также других недугов, вызывающих боль во всех отделах позвоночника.
Гимнастика обеспечивает укрепление мышц, необходимое растяжение позвоночника. Первый раз комплекс проводится под наблюдением специалиста, который подберёт нужные упражнения в соответствии с диагнозом. Далее, клиент может заниматься самостоятельно дома.
Обычно ЛФК состоит из десятидневного выполнения занятий с использованием перекладины, колец, турника, мяча и другого спортивного инвентаря, предназначенных для выполнения статистических упражнений по вытягиванию.
Массаж
Параллельно с гимнастикой или после неё врач назначает лечебный массаж.
Обычно для полного улучшения требуется два — три курса по десять сеансов. Массирование проводится только специалистом, имеющим медицинское образование. Особенности сеанса обусловлены типом деформации, местом поражения, состоянием здоровья.
Если массаж сопровождается болезненными ощущениями, его отменяют или откладывают до наступления улучшения. В целях профилактики, сеансы могут проводиться несколько раз в год после выздоровления или уменьшения дефекта.
Видео: «Остеохондроз грудного отдела»
Дистрофические нарушения суставов шейного, грудного, поясничного отделов вызывают сильные болевые ощущения, а также последующие повреждения элементов позвоночного столба, костно-мышечного каркаса. Этот недуг часто провоцирует возникновение других проблем (межпозвоночная грыжа), и, как следствие, плохого самочувствия.
Деформации необратимы, но остеохондроз можно остановить, используя различные способы исправления, профилактики, а также корректируя меню и образ жизни. Не последнюю роль в терапии играет отказ от вредных привычек и чрезмерных физических нагрузок.
Вертеброгенная гимнастика: видео
Борьба с остеохондрозом, а также другими патологиями костно-мышечного каркаса, позвоночника, суставов требует грамотного комплексного лечения. Терапия включает и оздоровительную зарядку. Комплекс упражнений подбирается в соответствии с симптоматикой и состоянием больного, а проводится под руководством квалифицированного тренера.
Важно помнить, что лечебная гимнастика выполняется при соблюдении некоторых правил:
- комплекс осуществляется в хорошо проветренном помещении, предпочтительно утром;
- нельзя допускать резких движений;
- упражнения надо выполнять неспешно;
- нагрузку важно увеличивать постепенно;
- начинать гимнастику следует упражнениями на разминку, а завершать восстановлением дыхания;
- при ухудшении самочувствия, возникновении болезненности, дискомфорта занятие надо прекратить.
Торакалгия любой этиологии вызывает, как правило, сильную боль. Этот недуг требует лечения и коррекции, поскольку причины его возникновения могут вызывать не только дискомфорт, но и нести серьёзную угрозу здоровью.
Поделиться ссылкой:
Источник
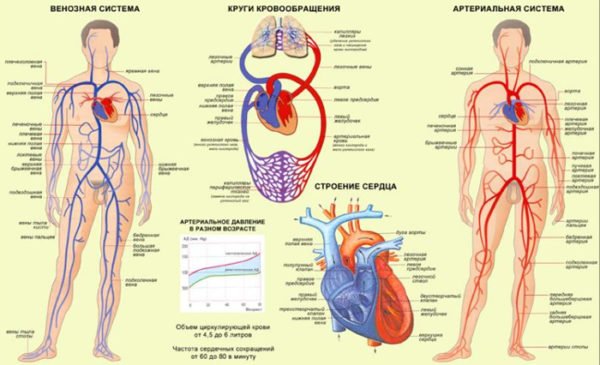
Остеохондроз – самая распространенная патология позвоночника, в различных формах выявляющаяся у 42% больных старше 40 лет. Заболевание характеризуется деструкцией и деформацией позвонков на фоне выраженных дистрофических изменений в межпозвоночных дисках – фиброзно-хрящевых пластинках, имеющих студенистую структуру и соединяющих соседние позвонки друг с другом, обеспечивая подвижность суставов позвоночника. При остеохондрозе происходит сжимание позвонков и разрушение межпозвоночных дисков, что сопровождается интенсивным болевым синдромом неврогенного характера, который называется торакалгия.
Торакалгия на фоне остеохондроза грудного отдела позвоночника
Торакалгия чаще всего возникает на фоне остеохондроза грудного отдела позвоночника и может иметь клинические проявления кардиалгического синдрома (боли в левой половине грудной клетки, не связанные с поражением сердечных артерий), а также болей, связанных с некротическими поражениями миокарда. Лечение торакалгии требует не только медикаментозной коррекции, но и изменения пищевых привычек, а также образа жизни больного. Большое значение в формировании благоприятного прогноза имеет лечебная физкультура, отказ от курения и употребления алкоголя, физиотерапевтическое лечение, которое проводится вне приступов обострения.
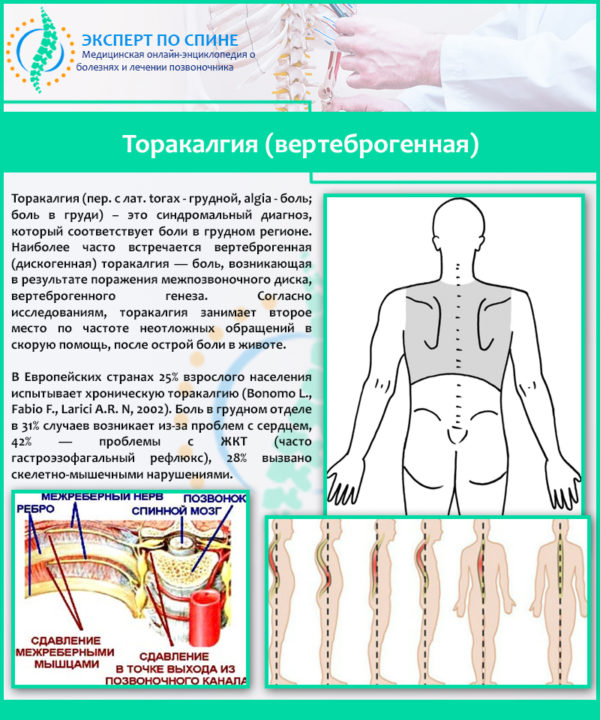
Торакалгия (вертеброгенная)
Если вы хотите более подробно узнать, что такое остеохондроз шейно-грудного отдела, а также рассмотреть его симптомы и методы лечения, вы можете прочитать статью об этом на нашем портале.
Что это такое: определение и патогенез
Торакалгия (межреберная невралгия) – это неврогенный болевой синдром, возникающий в результате компрессионного сжатия или раздражения нервов, находящихся в межреберном пространстве. Вызывать компрессию нервных окончаний в зоне их выхода из позвоночного столба могут не только грудные позвонки, но и связки, мышцы, сухожилия и другие ткани, находящиеся вокруг межреберных нервов. Основным провоцирующим механизмом в развитии торакалгии является остеохондроз грудного отдела: патология у пациентов с данным диагнозом выявляется в 50-60% случаев.
Слабые места позвоночника
Способствовать возникновению болевого приступа может мышечный спазм (непроизвольное, судорожное сокращение мышц, сопровождающееся резкой болью), поэтому причиной торакалгии может быть работа в неудобном положении, длительное пребывание в одной позе, интенсивная физическая нагрузка. К факторам, повышающим риск развития межреберной невралгии, специалисты также относят следующие причины:
- переохлаждение;
- сильное эмоциональное волнение (включая состояние хронического стресса);
- респираторные инфекции органов дыхания;
- травмы грудной клетки;
- эндокринные заболевания, характеризующиеся нарушением скорости метаболических реакций и обмена веществ;
- возрастные изменения кровеносных сосудов (снижение эластичности, изменение проницаемости сосудистых стенок и т. д.);
- повышенный тонус мышц-разгибателей плеча и спины.
Причинами торакалгии у больных любого возраста могут быть и другие заболевания позвоночника, например, спондилит или опухоли позвоночника. Большое значение имеет проведение дифференциальной диагностики с заболеваниями сердца и желудка, так как данных патологиях характер, локализация и интенсивность болевого синдрома может быть аналогичной.
Обратите внимание! Основная группа пациентов с торакалгией, возникающей на фоне остеохондроза грудного отдела позвоночника, – это лица старше 40 лет. В детском подростковом возрасте распространенность патологии составляет менее 1,7%.

Вертеброгенная торакалгия у взрослых. От чего появляется и основные причины болезни
Ортопедическое кресло
Признаки и клинические проявления
Приступ торакалгии во многих случаях имеет те же клинические проявления, что и боли, связанные заболеваниями сердца, поэтому важно знать признаки и симптомы патологии, а также основы оказания неотложной помощи. Основным симптомом торакалгии, осложненной остеохондрозом грудного отдела позвоночника, является интенсивная боль. Она может быть жгучей, колющей, режущей, кинжаловидной. Течение болевого приступа – всегда острое. Болезненные ощущения усиливаются при попытке изменить положение тела, вдохе, респираторных проявлениях (кашле и чихании), надавливании на определенные участки вдоль спины. Локализация болей – преимущественно в левой части грудной клетки, но нередко болевой синдром иррадиирует в область ключицы, лопаток, пояснично-крестцовую зону.

Приступ торакалгии
В стандартных случаях торакалгия при грудном остеохондрозе имеет следующие симптомы:
- нарушение дыхательной функции (болезненность во время вдоха);
- подергивание мышц;
- покраснение кожи лица;
- повышенное потоотделение;
- покалывание по центру грудины со смещением в левую часть грудной клетки;
- снижение или отсутствие чувствительности в месте повреждения нервных окончаний.
Боль во время вдоха
Появление подобных симптомов требует срочного проведения электрокардиограммы – измерения электрических полей, образующихся во время сердечных сокращений (ЭКГ). Это необходимо для исключения патологий сердца, так как во многих случаях симптоматика у торакалгии и стенокардии очень похожа. Чтобы больному и его родственникам было легче самостоятельно сориентироваться в дальнейших действиях, ниже приведена таблица с основами дифференциальной диагностики при появлении болезненных ощущений в области грудины.
ЭКГ
Таблица. Дифференциальная диагностика торакалгии с заболеваниями сердца и желудка.
| Клинический симптом | При торакалгии | При заболеваниях сердца | При патологиях желудка |
|---|---|---|---|
| Длительность болевого приступа | Боль сохраняется в течение длительного периода времени и не проходит после изменения положения тела. При отсутствии терапии продолжительность болевого приступа может составлять до 48 часов и больше. | От 2 до 15 минут (по истечении этого времени появляются другие симптомы сердечной недостаточности). | Приступообразная боль, возникающая или усиливающаяся после приема пищи (в течение 1 часа). |
| Связь с приемом нитроглицерина | Не проходит после применение нитроглицерина. | Проходит в течение 5-10 минут после сублингвального применения нитроглицерина. | В редких случаях возможно снижение интенсивности болевого синдрома после применения нитроглицерина, но в большинстве случаев препарат неэффективен. |
| Усиление боли при прощупывании грудной клетки | Боль усиливается. | Интенсивность болезненных ощущений не меняется. | Изменений в ощущениях не происходит. |
| Нарушение сердечного ритма | Возможно в редких случаях. | Выраженная тахикардия или брадикардия. | Практически не меняется. |
| Снижение или повышение артериального давления | Обычно не происходит. | Выраженная гипертензия или гипотензия. | Связь с артериальным и венозным давлением обычно отсутствует. |
Важно! Понять, что неврогенные боли в грудной клетке связаны с остеохондрозом грудного отдела позвоночника, можно по специфическим признакам, например, хрусту в позвоночном столбе при движениях или усилению симптоматики при длительном нахождении в одном положении. Для диагностики патологии используется рентгенография, МРТ и денситометрия (метод определения плотности костной ткани и измерения уровня минералов в костных пластинках).
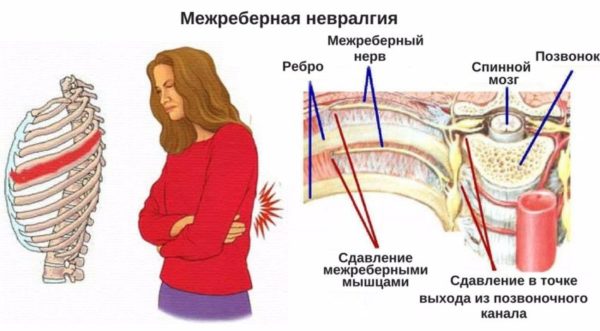
Межреберная невралгия
Медикаментозное лечение
Схема терапии при диагностированной торакалгии на фоне остеохондроза грудного отдела позвоночника подбирается индивидуально с учетом тяжести дистрофических изменений в межпозвоночных дисках, локализации и интенсивности болевого синдрома.
Миорелаксанты
Это препараты центрального действия (н-Холиноблокаторы), которые снижают тонус скелетных мышц и способствуют устранению мышечных спазмов. Наиболее эффективными в лечении различных невралгий считаются препараты на основе толперизона гидрохлорида. Они не имеют противопоказаний (за исключением миастении – аутоиммунной патологии, при которой у больного наблюдается патологически быстрая утомляемость поперечнополосатых мышц) и при необходимости могут использоваться для детей старше 3 лет.
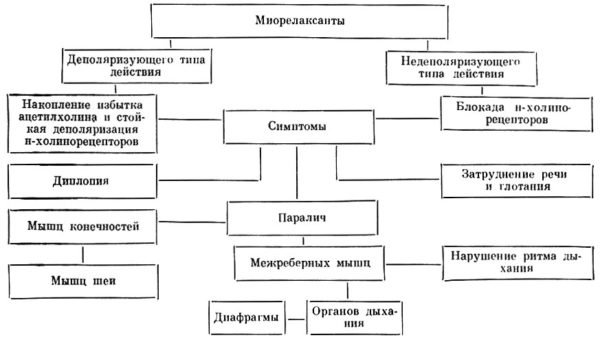
Фармакологические эффекты миорелаксантов
Стандартная дозировка толперизона для взрослых и подростков старше 14 лет составляет 50 мг 2-3 раза в день (после еды) с последующим увеличением суточной дозировки до 300-450 мг. Детям от 3 до 14 лет суточная доза составляет 2-5 мг/кг.
Препараты из группы миорелаксантов на основе толперизона:
- Мидокалм;
- Толперизон;
- Калмирекс;
- Толизор.
Препараты из группы миорелаксантов
Лечение торакалгии может дополняться препаратами, регулирующими нервно-мышечную передачу (Сирдалуд, Тизанил, Тизанидин).

Тизанидин
НПВС
Препараты данной группы необходимы для облегчения болей и купирования воспалительных процессов. Традиционные нестероидные противовоспалительные препараты на основе кеторолака и ибупрофена малоэффективны при выраженном болевом синдроме, поэтому в большинстве случаев специалисты рекомендуют использовать средства на основе нимесулида. Нимесулид обладает не только выраженным анальгезирующим и противовоспалительным действием, но и препятствует агрегации тромбоцитов. Препарат принимают в дозировке 100 мг 2 раза в день не дольше 7-10 дней подряд. Нимесулид может выпускаться под следующими торговыми названиями:
- Немулекс;
- Сулайдин;
- Найз;
- Нимесил;
- Месулид;
- Актасулид.
Найз
Детям применение нимесулида запрещено. При необходимости использования НПВС у детей и подростков младше 12 лет рекомендуется использовать препараты на основе ибупрофена или парацетамола.
В?