Тетрапарез при травме позвоночника
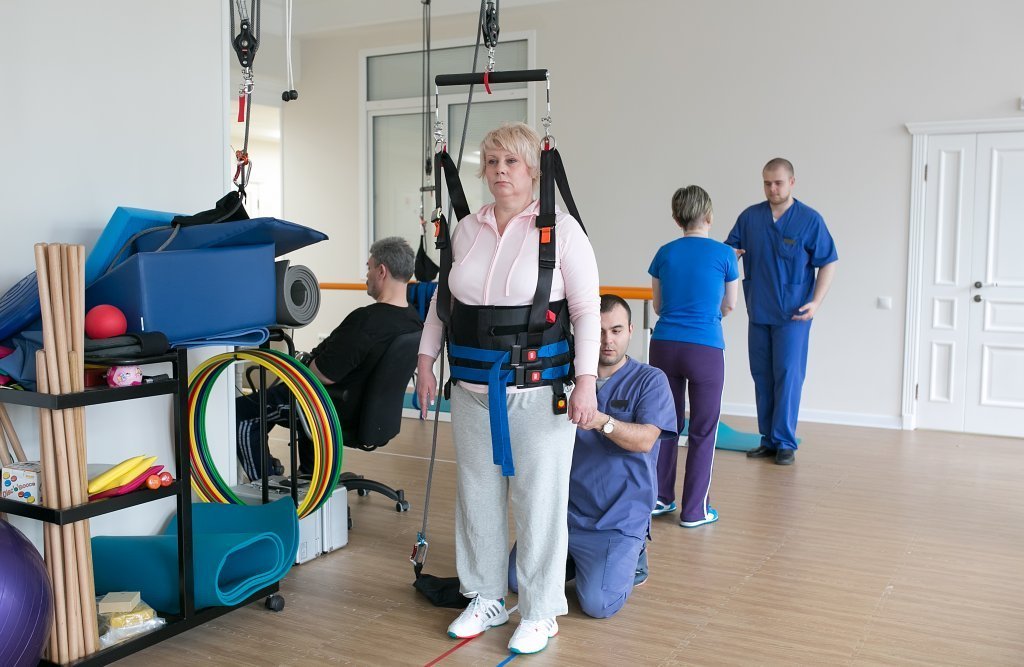
 Тетрапарез — это патологическое нарушение, характеризующееся снижением двигательной активности рук и ног. Длительное течение данной патологии приводит к изменению состояния конечностей, возникновению контрактур, мышечной атрофии, выраженным болям или полной утрате двигательных функций.
Тетрапарез — это патологическое нарушение, характеризующееся снижением двигательной активности рук и ног. Длительное течение данной патологии приводит к изменению состояния конечностей, возникновению контрактур, мышечной атрофии, выраженным болям или полной утрате двигательных функций.
Механизм развития заболевания, как правило, формируется в результате поражения центральной и периферической нервной системы.
Тетрапарез наступает вследствие патологических процессов в стволе, полушариях мозга или в шейном отделе позвоночника. В более острой форме он возникает при травме позвоночника, после внутреннего мозгового кровоизлияния, например, после инсульта или при неправильных метаболических процессов в головном мозге.
Из-за повреждения верхних шейных позвонков в остром периоде травмы происходит вялый паралич конечностей, нарушение дыхательной и тазовой функций. В случае травмы в области шейного отдела позвоночника может наступить смерть, т. к. нарушаются жизненно-важные структуры организма.
Факторы, провоцирующие парез
Тетрапарез следует классифицировать по двум группам:
- приобретённый — возникает как результат травмы позвоночника, после мозгового кровоизлияния, при развитии злокачественного или доброкачественного образования, энцефалите, полиневрите;
- врождённый — возникает как результат осложнений в период беременности.
Нарушение деятельности центральной или периферической нервной системы, которое приводит к развитию этого симптома, развивается под воздействием таких факторов:
- ДЦП;

- травма шейного отдела позвоночника;
- полинейропатия;
- синдром Ландри-Гийена-Барре;
- болезнь Краббе;
- окклюзия артерий головного мозга;
- миастения;
- повышенное внутричерепное давление;
- водянка головного мозга;
- осложнения хирургического вмешательства на мозге или позвоночнике.
Разновидности симптома
Тетрапарез бывает:
- Спастический. Проявляется повышенным мышечным тонусом в руках и ногах, что приводит к скованности движений. Такой механизм может происходить по причине повышенного внутричерепного давления, например при ДЦП или энцефалопатии. Вследствие этого может развиться истощение коры головного мозга, что способствует психическому недоразвитию.
- Центральный. Возникает при повреждении обоих полушарий, ствола мозга или верхнего отдела спинного мозга.
- Рефлекторный. Характеризуется гипертонусом и гиперрефлексией в конечностях при присутствии в них нормальной мышечной силы. Такое состояние, как правило, сопровождается патологическими рефлексами.
- Смешанный. Наблюдается разный по интенсивности мышечный тонус в руках и ногах. Иными словами, одновременно может возникать и гипотонус и гипертонус.
- Вялый. Возникает слабость и выраженная частичная потеря чувствительности в конечностях.
Клиническая картина
 При ДЦП, которому чаще всего сопутствует спастический тетрапарез, у ребёнка повреждается мозжечок.
При ДЦП, которому чаще всего сопутствует спастический тетрапарез, у ребёнка повреждается мозжечок.
Вследствие этого ребёнок не может держать головку, садиться, стоять, и вообще передвигаться без посторонней помощи.
Также в зависимости от локализации мозгового поражения обнаруживается задержка умственного развития и снижение интеллекта.
Очень часто тетрапарезу сопутствуют другие заболевания врождённого характера — водянка головного мозга и недоразвитие костной структуры черепа.
К общим признакам патологии можно отнести:
- выраженное снижение двигательной функции конечностей;
- расстройство дыхательной функции;
- изменение формы конечностей;
- нарушение функций таза;
- спастика в мышцах;
- мышечные боли;
- полная утрата активности рук и ног спустя какое-то время;
- раздражение спинального отдела диафрагмы, и как следствие — икота, одышка, кашель.
Спастичность — как особая форма пареза
Самая распространённая форма данного состояния — это спастический тетрапарез. Характеризуется снижением двигательной активности.
При этом происходит увеличение мышечного тонуса, и именно из-за этого появляется скованность и «непослушность» рук и ног, а также выраженные болезненные ощущения.
Через какое-то время спастичность приводит к патологическим изменениям в суставах, деформации конечностей, а в некоторых случаях даже туловища.
Происходит расстройство функций не только скелетных мышц, но и гладкой мускулатуры, что в свою очередь приводит к нарушению дыхательных и тазовых функций.
Спастический тетрапарез сопровождается другими признаками поражения нервной системы. Нарушения интеллекта разных степеней отмечается практически в 90% всех случаев.
Кроме этих симптомов присутствуют признаки поражения черепных нервов, на фоне чего возникают нарушения слуха, зрения, косоглазие. Также в редких случаях может диагностироваться эпилептическая активность, сопровождающаяся приступами.
Наиболее тяжело протекает спастический тетрапарез при наличии двойной гемиплегии — значительного поражения верхних конечностей. Такой синдром может сопровождаться олигофренией — тяжёлой степенью дебильности, а также имбецильностью и идиотией.
Для спастического тетрапареза с двойной гемиплегией характерны такие признаки:
- нарушение двигательной функции рук и ног;
- асимметричность мышечного тонуса;
- задержка речевого и психического развития;
- тяжёлое поражение мускулатуры лица и мышечного пояса верхней половины туловища.
В некоторых случаях может развиваться такая разновидность заболевания, как трипарез, т. е. одна конечность остаётся полностью здоровой и  функционирует нормально.
функционирует нормально.
При ДЦП диагностируют спастический тетрапарез двух форм — нижний парапарез и тетрапарез в большей половине случаев. Спастический синдром развивается на фоне поражения экстрапирамидных волокон в головном мозге.
За счёт этого происходит резкое ослабление тормозящего контроля над сегментарным аппаратом спинного мозга. Это сопутствует активизации патологического стретч-рефлекса. Он провоцирует повышение тонуса мышц, потому что в ответ на растяжение, мышцы начинают сокращаться.
Диагностика в лечебном заведении
Диагностика включает в себя методы сбора анамнеза, полный медицинский осмотр, КТ, МРТ, УЗИ-обследование, рентген, ЭМГ.
Дифференцировать тетрапарез необходимо от таких заболеваний:
Комплекс лечебных мер
Лечение тетрапареза должно быть комплексным и проводиться в условиях стационара. Применяют консервативные, нейрохирургические, ортопедические методы и реабилитацию.
Терапия проводится для достижения таких целей:
- снижение спастичности;
- предупреждение нарушения работы опорно-двигательной системы;
- формирование правильного двигательного стереотипа.
Консервативное лечение, прежде всего, включает в себя два основных аспекта:
- Медикаментозная терапия — назначаемые препараты, например, такие как Баклофен и Ботулотоксин, помогают снизить
 спастический эффект, в результате чего повышается импульсная проводимость, и улучшаются метаболические процессы в головном мозге, при этом увеличивается количество пассивных движений конечностей.
спастический эффект, в результате чего повышается импульсная проводимость, и улучшаются метаболические процессы в головном мозге, при этом увеличивается количество пассивных движений конечностей. - Физиотерапия — направлена на выполнение движений, упражнений и поз, которые укрепляют мышцы.
Также в комплекс лечения входят:
- рефлексотерапия;
- гирудотерапия;
- иглоукалывание;
- ЛФК;
- массаж;
- гимнастика на специальных тренажёрах;
- кинезотерапия.
Хирургическое лечение
Для более эффективной коррекции спастического тетрапареза требуется хирургическое лечение. Операция проводится для восстановления функций конкретной повреждённой зоны.
Благодаря ортопедической процедуре исправляются контрактуры и вытягиваются мышцы. Также проводится пластика мышц и сухожилий. Такой коррекционный метод приносит очень хорошие результаты.
Реабилитационный период
Огромное значение в лечении спастического тетрапареза, в частности при ДЦП, имеют реабилитационные мероприятия, задача которых — улучшить физическое состояние ребёнка и максимально адаптировать его к условиям жизни. Реабилитация включает в себя следующие методы:
- Трудотерапия — развивает моторные навыки и осязание, регулирует движения и ориентировку. Также отдельно развивается мелкая моторика. В трудотерапии используются игровые методы, приёмы физического контакта, удерживания, копирования.
- Логопедические упражнения. Цель занятий заключается в выработке правильного произношения. Специальные методы позволяют устранить проблему невербальной коммуникации и расстройства глотательного рефлекса. Также благодаря этим программам улучшается координация и слух, устраняется ранее сформированные нарушения речи.
- Акватерапия. Помогает купировать болевые симптомы за счёт расслабления спастических участков, а также укрепить мышцы. Такое
 лечение благотворно влияет на эмоциональное состояние ребёнка. Процедура производится путём опускания ребёнка в воду, посредством специальных кресел. Температура воды должна равняться приблизительно 35 градусам.
лечение благотворно влияет на эмоциональное состояние ребёнка. Процедура производится путём опускания ребёнка в воду, посредством специальных кресел. Температура воды должна равняться приблизительно 35 градусам. - Иппотерапия. Очень эффективный метод, в котором терапевтическим средством служит лошадь. Данная процедура стимулирует двигательные рефлексы и увеличение активности. Иногда терапия даёт очень хорошие результаты, когда ребёнок постепенно учится самостоятельно сидеть в седле и управлять лошадью.
Прогноз и осложнения
Если спастический синдром наступил вследствие травмы головы или инсульта, лечение необходимо начинать моментально, чтобы успеть восстановить функции повреждённой нервной ткани и двигательной активности рук и ног.
При отсутствии необходимого лечения у людей пожилого возраста происходит деформация позвоночника и общее физическое состояние значительно ухудшается.
Терапию в данном случае нужно обязательно проводить в течение первых 1,5 — 2 месяцев после того, как произошло мозговое кровоизлияние.
Если упустить подходящее время для начала лечения, восстановить нормальное состояние человека будет гораздо сложнее. Терапия и реабилитация будут занимать намного больше времени. К тому же существует риск, что больной может попросту остаться инвалидом.
Что касается врождённого тетрапареза, при выраженных симптомах снижения интеллекта, вылечить ребёнка с тяжёлым диагнозом ДЦП практически невозможно.
Если признаки умственной отсталости не присутствуют, при правильно подобранном и своевременном лечении можно добиться значительного положительного эффекта.
Источник
Травмирование и разрыв спинного мозга – это опасное состояние, которое требует незамедлительного лечения. Повреждения спинного мозга и позвоночника несут серьезные последствия для организма, различных его органов и систем. В Юсуповской больнице созданы все условия для восстановления нарушенных функций у пациентов, которые перенесли спинальную травму:
- Комфортные условия пребывания;
- Качественное диетическое питание;
- Профессиональный уход;
- Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников;
- Применение инновационных методик и авторских программ физической реабилитации.
Восстановительные мероприятия после повреждения спинного мозга могут занимать большое количество времени, а иногда и всю жизнь. Длительность восстановительного периода будет зависеть от масштабов поражения тканей, а также общего состояния организма. Грамотно подобранный план реабилитации позволяет восстановить максимум нервно-двигательных функций и вернуть человека к полноценной жизни. В Юсуповской больнице план реабилитации травмы позвоночника составляют индивидуально, что дает возможность получать лучший результат лечения.
Причины
Повреждение спинного мозга может быть обусловлено врожденными аномалиями, всевозможными заболеваниями и травмами позвоночника. К последним относятся переломы, ушибы, сдавливания, вывихи, сотрясения, сопровождающиеся различной степенью повреждения целостности тканей. Травмы могут происходить в результате автокатастрофы, падения, получения перпендикулярного удара в область спины (пулевое, ножевое ранение, тупая травма).
Наиболее опасен разрыв спинного мозга. Он подлежит длительному лечению и восстановлению нарушенных функций. Однако необходимо быть готовым к тому, что при такой травме очень сложно полностью восстановиться, а в некоторых случаях возобновление работы некоторых органов и систем не представляется возможным. В такой ситуации психологи Юсуповской больницы помогают пациенту человеку адаптироваться к новым условиям жизни.
Симптомы
Признаки травмы спинного мозга обычно проявляются сразу и не вызывают сомнений при постановке диагноза. При повреждении спинного мозга возникают следующие симптомы:
- Нарушение сознания (дезориентация, потеря сознания, кома);
- Боль в области травмы;
- Головная боль;
- Рвота;
- Двоение в глазах;
- Нарушение дыхания;
- Спутанность речи;
- Онемение участков тела ниже области поражения;
- Паралич;
- Недержание кала и мочи.
Наиболее опасным считается повреждение спинного мозга в шейном отделе, поскольку в этом случае существует риск развития паралича всего тела. При данной травме нарушается работа головного мозга, возможна остановка дыхания.
Спазм мышц при разрыве спинного мозга
Симптомом повреждения спинного мозга может быть спастичность мышц. При этом состоянии наблюдается патологический тонус мускулатуры, который возрастает при напряжении и пассивном движении. Спастичность не позволяет контролировать мышцы, свободно двигаться, говорить.
Она характеризуется непроизвольным подергиванием мышц, что связано с нарушением нервной проводимости при травме спинного мозга. Однако наличие спастичности может говорить о том, что связь между мышцами и мозгом осталась. Таким образом, при разрыве спинного мозга спастичность – хороший признак, повышающий шансы на восстановление нормальной работы конечности.
Последствия
Перелом позвоночника с повреждением спинного мозга приводит к серьёзным последствиям для организма. Их выраженность будет зависеть от масштабов поражения тканей, своевременности и качества лечебных мероприятий. При незначительных травмах повреждаются периферические нервные клетки. Их работу могут взять на себя здоровые нейроны. В этом случае последствия будут незначительными.
При поражении более глубоких слоев спинного мозга последствия могут быть катастрофическими. У пациента может наступить летальный исход или он останется инвалидом. Головной мозг полностью утрачивает связь с телом ниже области повреждения спинного мозга, что приводит к полной потере чувствительности в этом участке и обездвиживанию.
После тяжелой травмы позвоночника человек испытывает шоковое состояние, которое вводит его в кому. Это защитная реакция организма на возникшее повреждение. Спинальный шок может продлиться от нескольких дней до нескольких недель. В это время все органы и системы (за исключением сердца и легких) не работают правильно, поэтому нельзя проверить рефлексы и определить полную картину повреждений. Мышцы за время коматозного состояния атрофируются, поэтому их тонус специалисты клиники реабилитации поддерживают массажем, гимнастическими упражнениями и электрическими импульсами.
К наиболее серьезным последствиям повреждения спинного мозга относятся:
- Паралич всего тела или отдельных частей;
- Сложности с пищеварением и опорожнением кишечника;
- Тромбоз глубоких вен;
- Пролежни;
- Мышечная спастика;
- Нарушение работы легких (проблемы с дыханием.)
Отдаленные последствия травмы спинного мозга могут проявиться при неполноценной реабилитации. Поэтому очень важно пройти полный курс лечения и выполнять профилактические мероприятия для поддержания работы организма.
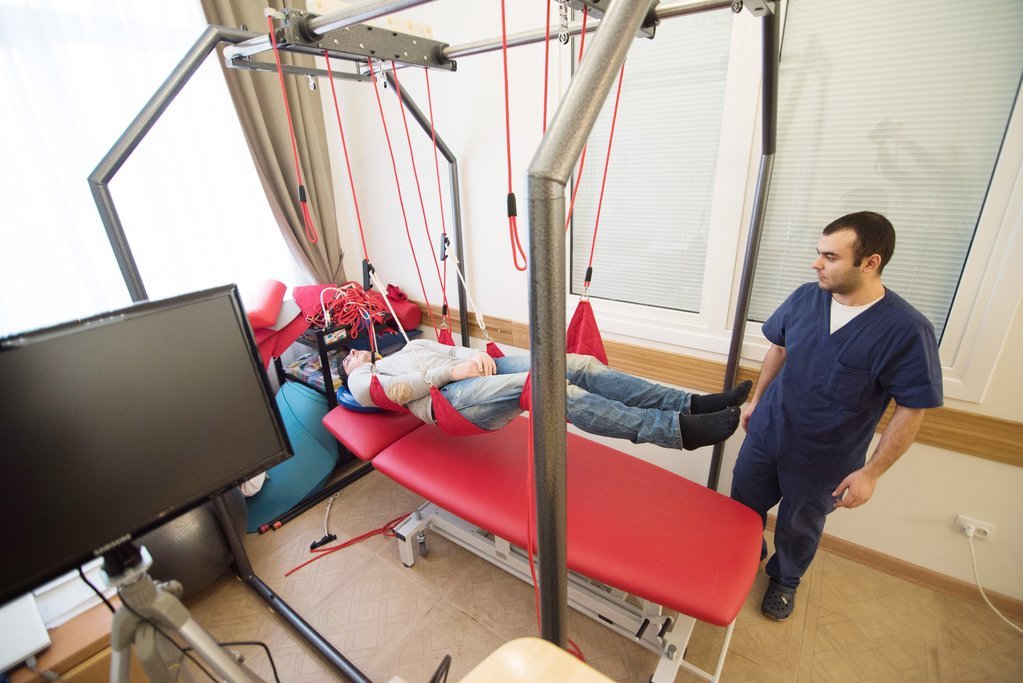
Чем опасен разрыв спинного мозга
Разрыв спинного мозга – очень тяжелое состояние, приводящее к инвалидизации человека и угрожающее его жизни. При разрыве спинного мозга в участках тела ниже места разрыва нарушается связь с головным мозгом, они теряют свои функции.
Особенно тяжелое осложнение разрыва спинного мозга – спинальный шок. Длительность спинального шока нельзя спрогнозировать. Она может составлять несколько недель и месяцев. В это время необходимо поддерживать организм и выполнять мероприятия для профилактики атрофии мышц.
Разрыв спинного мозга несет прямую угрозу жизни человека. Если же наиболее тяжелый период удается пережить, человеку необходимо будет проходить длительный курс реабилитации для адаптации к жизни с инвалидностью.
Реабилитация при травме спинного мозга
Восстановление спинного мозга после травмы состоит из множества мероприятий. К реабилитации приступают как можно раньше. Реабилитационные мероприятия включают:
- Выполнение физиотерапевтических процедур;
- Лечебную физкультуру;
- Массаж.
Массаж ног после травмы спинного мозга позволяет нормализовать ток крови и лимфы в нижних конечностях, восстановить нервную проводимость. Выполнение реабилитации должно постоянно контролироваться специалистами. Необходимо отслеживать реакцию организма на проводимую терапию и выполнять своевременные корректировки.
Травматическая болезнь спинного мозга
Учёные-медики выделяют следующие периоды травматической болезни спинного мозга (ТБСМ):
- Острый период. Длится около 3-х суток. Как правило, в это время проявляются симптомы спинального шока, такие как потеря рефлексов сухожильных и висцеральных, потеря или нарушения движений, понижение тонуса мышц, потеря чувствительности;
- Ранний период. Длится около 3-х недель. В этот период начинается постепенное восстановление рефлекторной возбудимости. Оно постепенно переходит в гиперрефлексию, также повышается тонус мышц и появляется клиническая активность;
- Промежуточный период. Длиться около 2-3 месяцев. Началом периода считается время от момента получения травмы. Начинает формироваться преобладание разгибательного или сгибательного тонуса мышц. Также может появиться контрактура в суставах, спастичность и гипотрофия мышц;
- Поздний период. Длится около года. В это время происходит постепенное однонаправленное ухудшение или улучшение состояния пациента;
- Резидуальный период. Длится более года от момента получения травмы. В этот период проявляются последствия травмы и остаточные явления, а также формирование нового уровня неврологических функций, которые будут постоянными.
Большинство специалистов утверждает, что хирургические операции при травматической болезни позвоночника должны выполняться как можно быстрее. Оперативные вмешательства, выполненные больше, чем через трое суток после травмы, как правило, оказываются малоэффективными из-за того, что за этот период могут развиться необратимые изменения и их выполнение будет затруднено по ряду причин.
Любое хирургическое вмешательство, цель которого – декомпрессия спинного мозга, сопровождается ревизией спинного мозга с использованием оптического увеличения. Эта ревизия выявляет наличие внутримозговых гематом и подоболочечных кровоизлияний. Они сразу удаляются, иначе могут стать причиной образования кист и рубцов. Очень быстро образуются спайки, которые находятся между веществом спинного мозга, оболочками и нервными корешками. Это значительно усложняет операцию, так как требует применения сильного оптического увеличения и микроинструментов.
Хирургическое вмешательство невозможно при наличии травматического шока, сопутствующих повреждений внутренних органов, острой дыхательной недостаточности и ранних септических осложнениях болезни. При полном поражении спинного мозга основная цель лечении – улучшение сегментарных функций. Данный метод лечения имеет большие успехи в последнее время.

Реабилитация ТБСМ
В последнее время существует множество новых методов реабилитации. Наиболее перспективная и интересная – функциональная электрическая стимуляция. Её основная задача состоит в том, чтобы заставить работать парализованные мышцы, используя для этого специальные стимуляторы. Например, для нормализации работы мочевого пузыря, имплантируются крестцовые электростимуляторы, чтобы предотвратить недержание мочи и активизировать мочеиспускание. Для рук применяются наружные и внутренние стимуляторы и т. д. Большинство подобных устройств, как правило, соединяется с тренажерами, главное призвание которых состоит в предотвращении атрофии мышц.
При травматической болезни спинного мозга восстановление происходит очень медленно, поскольку из нервной цепочки «выключаются» отдельные звенья. «Включить» их является самой сложной задачей, которая считается выполнимой. Согласно исследованиям, иногда удается заставить работать и конечности, которые были парализованы на протяжении десятилетий, если пациента заставить ими работать.
В Юсуповской больнице широко используется методика обратной биологической связи. Она улучшает двигательные функции пострадавшего после травмы, а у пациентов с неполным повреждением спинного мозга может полностью восстановить возможность передвижения, даже если после травмы они не ходили. Комплексы тренировок разрабатываются индивидуально специалистами клиники реабилитации.
Врачи Юсуповской больницы составляют профессиональный курс реабилитации индивидуально для каждого пациента. В больницу можно обратиться как для основного лечения травмы позвоночника, так и в послеоперационном периоде. В Юсуповской больнице работают лучшие врачи Москвы – хирурги, травматологи, реабилитологи, физиотерапевты, которые назначают оптимальный план реабилитации, позволяющий достигать максимальных результатов. Записаться на прием к врачам, уточнить информацию о работе клиники реабилитации и задать любой интересующий вопрос можно по телефону Юсуповской больницы.
Источник
