Техника проведения блокады поясничного отдела позвоночника

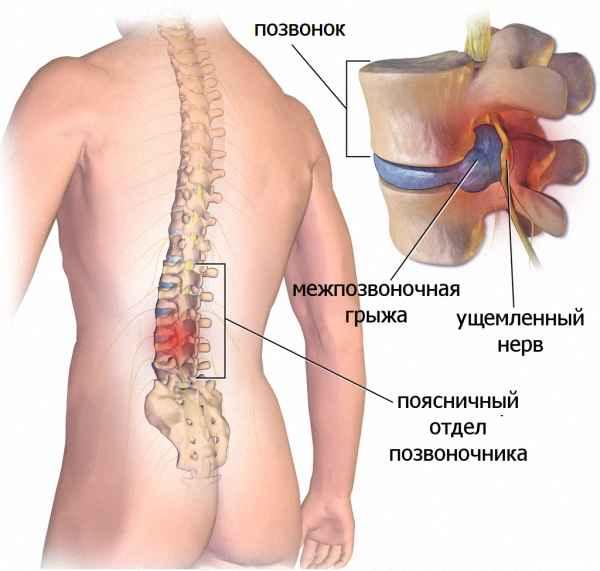
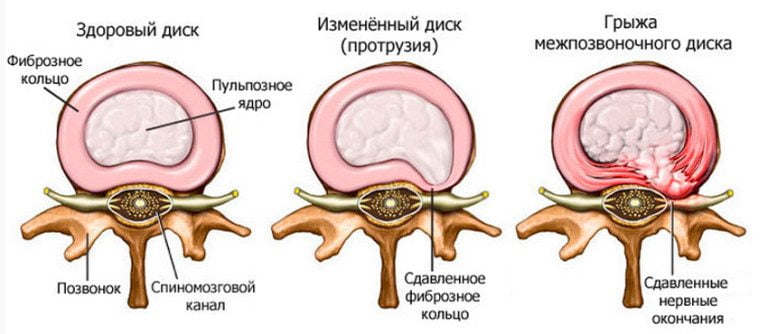
Ведущий симптом грыжи, локализованной в области поясничных межпозвонковых дисков, — острая боль. Она настолько сильная, что не устраняется даже внутримышечными инъекциями нестероидных противовоспалительных средств. Поэтому для купирования болевого синдрома при грыже поясничного отдела позвоночника проводятся медикаментозные блокады с глюкокортикостероидами в сочетании с анестетиками.
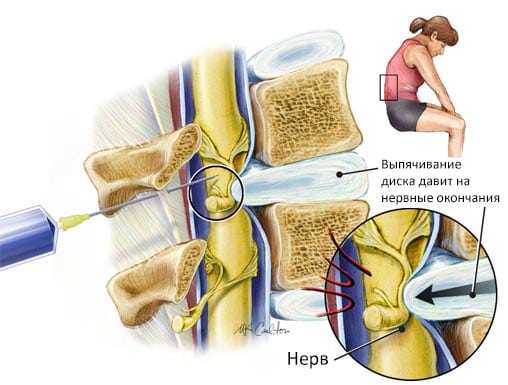
Механизм блокады.
С какой целью проводится блокада при грыже
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Поясничное смещение межпозвонковых дисков всегда сопровождается «прострелами», или люмбаго. Так называется вид боли, который возникает на фоне деструктивно-дегенеративных изменений позвоночных структур. Люмбаго становится причиной выраженных двигательных ограничений. Человек старается не совершать движений, способных спровоцировать боль в пояснице. Хотя «прострел» — это только симптом, при отсутствии врачебного вмешательства он приводит к развитию осложнений — корешковых синдромов (радикулитов). Чтобы не допустить ухудшения качества жизни человека, а в тяжелых случаях — инвалидизации, проводятся медикаментозные блокады.
Лечебная процедура заключается во введении в определенные части тела растворов с анальгетической эффективностью. Чаще инъекции делаются непосредственно в область боли. Такой способ введения позволяет быстро устранить все дискомфортные ощущения за счет «выключения» некоторых звеньев рефлекторной дуги. Обезболивающее действие препаратов может проявляться в течение нескольких дней.
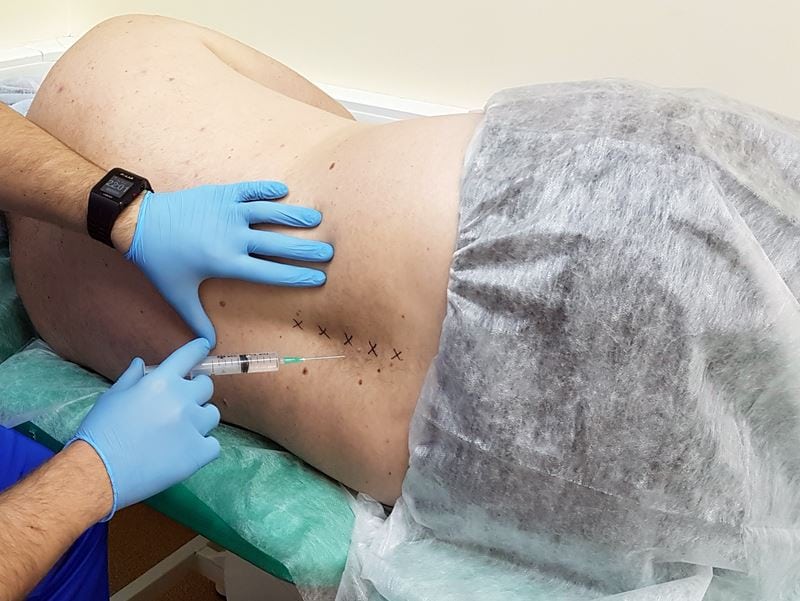
Новокаиновая блокада.
Иногда медикаментозные блокады проводятся с диагностическими целями. Это актуально при поясничной грыже, осложненной неврологической симптоматикой с выпадением функций. При трудностях с постановкой диагноза врач вводит инъекционный раствор для установления четкой связи между расположением источника боли и специфическими клиническими проявлениями.
Разновидности
При выборе методики проведения лекарственной блокады при поясничной грыже врач учитывает несколько факторов. Это размер и вид образовавшегося выпячивания, количество возникших осложнений, интенсивность болевого синдрома, возраст пациента.
| Виды блокад при грыже поясничного отдела позвоночника | Характерные особенности |
| Трансфораминальная избирательная | Лекарственное средство вводится в зону, в которой нервы спинного мозга выходят из межпозвонковых отверстий. Введенные препараты проникают в область грыжевого выпячивания, избавляя пациента от боли, купируя воспалительные отеки, расслабляя скелетную мускулатуру |
| Эпидуральная интраламинарная | Инъекционные растворы вводятся по серединной линии между отростками позвонков. Процедура щадящая, оказывает более выраженное обезболивающее и противоотечное действие, редко вызывает системные побочные проявления |
Новокаиновая и Лидокаиновая
Это самые распространенные виды лекарственных блокад. Анестетики проявляют анальгетическую активность сразу после их введения в область грыжевого поясничного выпячивания. Максимальная концентрация действующих веществ обнаруживается в области смещения диска. Но некоторое количество Лидокаина и Новокаина проникает в кровеносное русло, поэтому наблюдается системный обезболивающий эффект. Анестетики часто сочетаются с гормональными препаратами:
- Дипроспан;
- Дексаметазон;
- Триамцинолон.
Это необходимо для обеспечения длительного анальгетического действия — в течение суток и более. Без гормональных средств обезболивающая активность анестетиков проявляется на протяжении 1-3 часов.
Блокады с Новокаином и Лидокаином показаны также при протрузиях — состояниях, предшествующих формированию грыжевого выпячивания. Они эффективны и на этапе секвестрации, когда выпавшее пульпозное ядро свисает, как капля, за пределами межпозвонковой щели.
Паравертебральная
Паравертебральная блокада — медицинская процедура, предназначенная для снижения выраженности боли, локализованной около позвоночника. Инъекционный раствор вводится в область выхода одного из спинномозговых нервов. При блокаде паравертебральной зоны «отключается» болевой рефлекс, уменьшается отечность мягких тканей, провоцирующая повреждение нервного окончания. В результате ускоряется кровообращение, нормализуется трофика на участке смещения межпозвонковых дисков.
Паравертебральные блокады бывают однокомпонентные и многокомпонентные, когда используются 2 и более вида фармакологических препаратов. Наиболее часто для проведения процедуры обезболивания используются следующие средства:
- анестетики Новокаин, Лидокаин, Маркаин;
- кортикостероиды Гидрокортизон, Дипроспан, Кеналог.
Все средства для блокады врач подбирает индивидуально для пациента. Если необходимо купирование асептического воспалительного процесса, то не обходится без применения гормональных средств. Для устранения острых болей достаточно простого введения анестетиков. Нередко препараты с анальгетической активностью комбинируются с витаминами группы B, спазмолитиками, седативными или регенерирующими поврежденные ткани средствами.
Эпидуральная (перидуральная)
Эпидуральные блокады применяются только для купирования острых, пронизывающих болей, не устраняемых другими методами. Лекарственные средства вводятся непосредственно в источник боли (эпидуральное пространство) для полного «выключения» чувствительности в этой области. Анальгетический эффект процедуры при грыже поясничного отдела основан на сочетании сразу нескольких факторов:
- мощного обезболивающего действия используемых препаратов;
- быстрого создания максимальной концентрации активных ингредиентов на участке грыжевого выпячивания;
- рефлекторном действии практически на всех уровнях нервной системы.
Метод регионарной анестезии считается одним самым эффективных при купировании люмбаго. Но проводить эпидуральную блокаду должен только опытный врач. Вблизи эпидурального пространства находится множество чувствительных нервных окончаний, иннервирующих не только позвоночные сегменты, но и органы малого таза. При их повреждении могут возникнуть тяжелые неврологические нарушения — парезы с мышечными атрофиями, угасание сухожильных рефлексов, трофические расстройства.
Преимущества и недостатки
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Только с помощью медикаментозной блокады в большинстве случаев удается купировать острый приступ люмбаго. С острой болью в пояснице не справляются ни нестероидные противовоспалительные средства, ни даже наркотические анальгетики. Преимущество процедуры — быстрое терапевтическое действие, проявляющееся спустя несколько минут после введения инъекционных растворов. К плюсам всех видов блокад также относятся:
- малоинвазивность, или незначительное повреждение кожи, подкожной клетчатки и мягких тканей, расположенных в области грыжевого выпячивания;
- длительный обезболивающий эффект при сочетании препаратов нескольких клинико-фармакологических групп;
- возможность введения вместе с анестетиками и глюкокортикостероидами средств для этиотропного лечения.
Иногда преимуществом блокад ошибочно считают отсутствие системных побочных проявлений из-за избирательного воздействия препаратов на источник болей. Это не совсем верно. Часть лекарственных средств все равно проникает в кровеносное русло, а, следовательно, и во внутренние органы. Поэтому применение глюкокортикостероидов, токсично воздействующих на мягкие, хрящевые, костные ткани, ограничено. Есть у лекарственных блокад и другие недостатки:
- болезненность при введении иглы, если не используются местные анестетики;
- вероятность травмирования спинномозговых корешков, мышц, связок, кровеносных сосудов;
- кратковременность обезболивающего действия при использовании только анестетиков.
Блокада проводится только для устранения симптоматики, а не для уменьшения размеров грыжевого выпячивания в области поясницы. Еще один недостаток процедур — риск проникновения патогенных микроорганизмов через прокол в коже. При инфицировании тканей течение заболевания значительно осложняется.
Блокада при грыже поясничного отдела позвоночника.
Необходимое обследование перед проведением процедуры
Обязательно проводится предварительное тестирование для выявления индивидуальной непереносимости ингредиентов препарата. Нередко у пациента выявляется гиперчувствительность не к активным компонентам, а к консервантам или стабилизаторам. В таких случаях производится замена препаратов. Могут использоваться другие методы устранения острой боли.
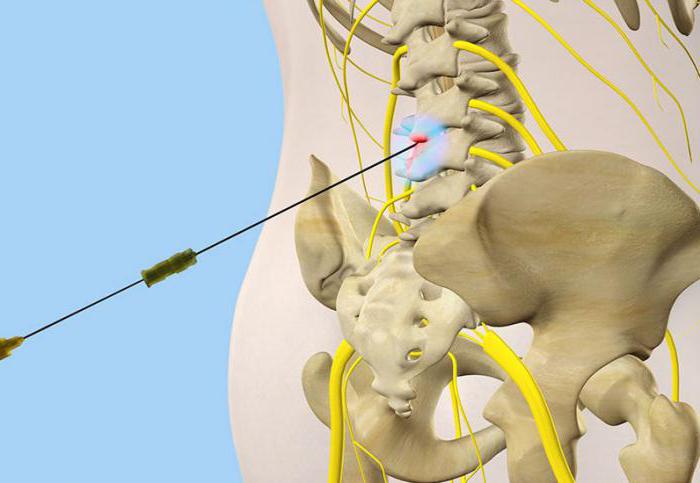
Во время процедуры врач контролирует свои действия с помощью специального оборудования. Но необходимо и предварительное обследование пациента. Наиболее информативна магнитно-резонансная томография. На полученных изображениях отчетливо визуализируется грыжевое выпячивание, его форма, размеры. Немаловажен и вид смещения межпозвонковых дисков — дорзальный, латеральный, фораминальный, боковой. С помощью МРТ можно оценить состояние кровеносных сосудов, мышц, спинномозговых корешков, чтобы правильно рассчитать дозы препаратов, а при необходимости — дополнить терапевтическую схему.
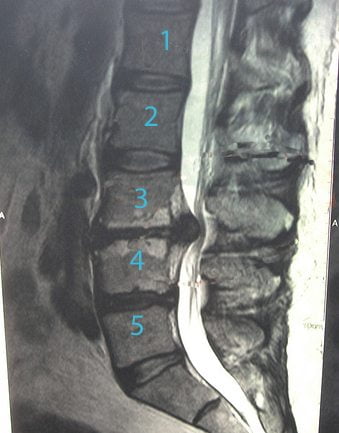
Грыжа позвоночника на МРТ.
Подготовка к блокаде
Перед блокадой врач оценивает состояние кожи и подкожной клетчатки на наличие неусов, воспалительных поражений, жировиков, липом. Тщательное пальпаторное исследование позволяет место для введения иглы. Пациенту объясняется принцип процедуры, ее этапы и ожидаемый результат.
Медикаментозная блокада осуществляется в оборудованном процедурном кабинете. Соблюдение правил асептики помогает избежать развития осложнений. Подготовка происходит в процедурном кабинете, в некоторых случаях — в перевязочной.
Если пациент чрезмерно эмоционален, испытывает страх или у него наблюдаются симптомы вегетативно-сосудистой лабильности, то для снижения нервного напряжения используются транквилизаторы: Элениум, Феназепам, Седуксен. Для профилактики аллергических реакций применяются антигистаминные средства, например, Пипольфен.
Как проводится блокада на пояснице
Пациента просят лечь на живот и расслабиться. Кожные покровы в области поясницы обрабатываются антисептическими растворами, при необходимости используются средства для местного обезболивания. После появления слабо выраженной «лимонной корки» кожа прокалывается, а врач начинает продвигать иглу в стороне от остистых отростков. При углублении иглы вводится часть лекарственного средства. После касания остистого отростка игла немного отодвигается назад с введением оставшегося инъекционного раствора.
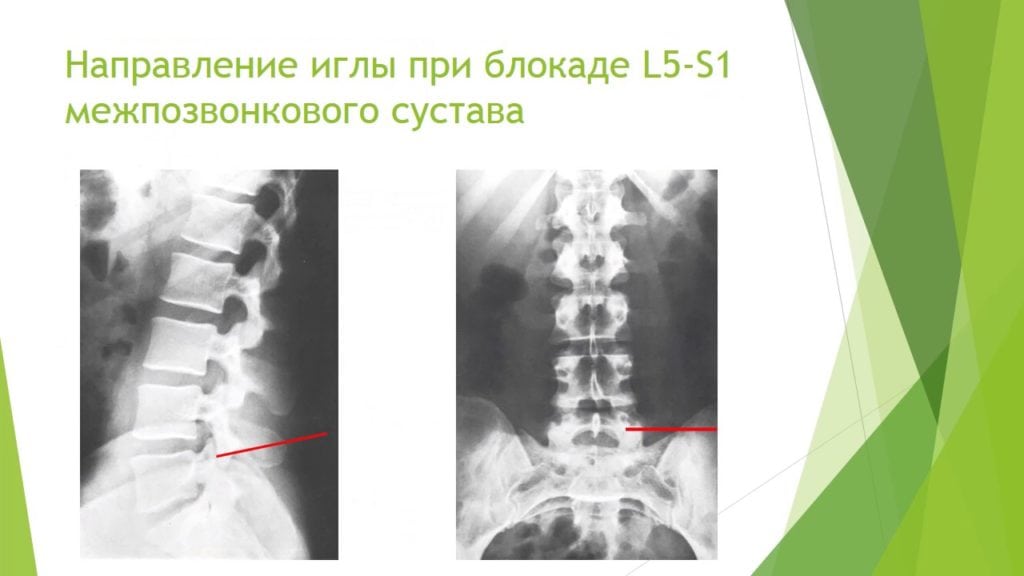
На завершающем этапе медикаментозной блокады врач извлекает иглу, обрабатывает кожу спиртосодержащими антисептиками. Пациент остается под присмотром младшего медицинского персонала на несколько часов, а затем может отправляться домой.
Продолжительность действия блокады
Продолжительность анальгетического эффекта зависит от вида медикаментозной блокады. Наиболее длительное обезболивающее действие наблюдается при эпидуральной процедуре из-за непосредственного введения лекарственного средства в поврежденные патологией ткани для блокирования передачи импульсов. Анестетики разнятся продолжительностью анальгетического эффекта:
- Новокаин — 1-2 часа;
- Лидокаин — 3 часа;
- Бупивакаин — до 5 часов.
Для пролонгирования обезболивающего действия используются специальные препараты. Но чаще для этого применяются глюкокортикостероиды, увеличивающие длительность анальгетического эффекта до 2-3 недель.
Противопоказания
Медикаментозные блокады при грыжах в поясничном отделе не проводятся, если в организме протекает инфекционно-воспалительный процесс. Противопоказания к процедуре — тяжелые патологии сердечно-сосудистой системы, острая или хроническая почечная и печеночная недостаточность. Лечебные мероприятия запрещены при нарушениях свертываемости крови, пониженном артериальном давлении, эпилепсии, лихорадочном состоянии, беременности.
Возможные осложнения
Риск развития осложнений существует даже при проведении блокады квалифицированными врачами с соблюдением всех правил асептики. Какие нежелательные последствия могут возникнуть в процессе или после обезболивания:
- инфицирование мягких тканей в области прокола, в некоторых случаях — спинномозговых оболочек;
- повреждение иглой соединительнотканных структур — связок, мышц, чувствительных нервных окончаний, кровеносных сосудов;
- кровотечения;
- развитие местных или системных аллергических реакций.
Возможно развитие осложнений из-за используемых препаратов, обычно глюкокортикостероидов. Гормональные средства провоцируют повреждение хрящевых тканей межпозвонковых дисков, которые уже подверглись деструкции.
Стоимость вмешательства
В частных клиниках г. Москвы стоимость эпидуральной блокады составляет от 3000 до 5000 рублей за одну процедуру. Цена паравертебрального обезболивания — 1500-2000 рублей.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Паравертебральная блокада пояснично-крестцового отдела — это метод симптоматического лечения, применяющийся для устранения острого болевого синдрома, возникающего при защемлении спинномозговых корешков. Этот способ терапии предполагает введение в пораженную область анестетика, т.е. обезболивающего состава. Процедура имеет противопоказания, поэтому должна проводиться в условиях больницы.
Что это такое
Блокада — это метод терапии, предполагающий введение одного или нескольких препаратов для временного выведения из общей нервной цепи одного звена. Наиболее часто этот способ купирования болевого синдрома применяется при поражении пояснично-крестцового отдела, сопровождающегося защемлением корешка, отходящего от спинного мозга.
Паравертебральная блокада дает быстрый эффект, и уже через несколько минут состояние пациента улучшается. Если после прекращения действия анестетика, боль появляется снова, блокаду можно делать несколько раз, т.к. такое введение лекарственных средств является более безопасным и оказывает меньшее влияние на весь организм человека. Этот способ терапии также способствует устранению мышечного спазма и воспалительного процесса.
Показания
Наиболее часто паравертебральная блокада назначается при обострении остеохондроза пояснично-крестцового отдела позвоночника. Кроме того, такой метод обезболивания применяют при таких патологических состояниях, как:
- травмы позвоночника;
- протрузии;
- межпозвоночные грыжи;
- радикулит;
- миозит;
- спондилоартроз;
- невралгии;
- опоясывающий герпес и т.д.

Блокады в пояснично-крестцовый отдел нередко назначают при межреберной невралгии для устранения болевого синдрома и мышечного спазма.
Противопоказания
Делать блокаду противопоказано при таких патологических состояниях, как:
- нарушение сознания;
- тромбоз;
- заболевания сердечно-сосудистой системы;
- гематологические патологии;
- эпилепсия;
- психические расстройства;
- пониженное давление.
Кроме того, этот метод обезболивания не рекомендуется применять для терапии ослабленных пациентов, находящихся в тяжелом состоянии. Противопоказанием для паравертебральной блокады выступает детский возраст. Процедура запрещена при беременности и лактации. Не рекомендуется проводить обезболивание этим методом при обострении инфекционных заболеваний.
Виды блокад
В зависимости от места воздействия выделяют 4 вида блокад:
- Тканевая. Инъекция делается в мягкие ткани, располагающиеся вблизи пораженного межпозвоночного диска.
- Ганглионарная. Укол выполняют непосредственно в сплетение нервных волокон.
- Проводниковая. Инъекцию делают в спинномозговой канал, зону возле нерва или другую область для блокирования прохождения нервного импульса от пораженного участка к анализатору головного мозга.
- Рецепторная. Введение анестетика проводят в активные точки, расположенные в связках, коже, сухожилиях и мышцах.

Тип процедуры определяет врач индивидуально для каждого пациента. При этом учитывается клиническая картина, сопутствующие заболевания и выраженность изменений в пояснично-крестцовом отделе позвоночника.
Препараты для выполнения процедуры
При ущемлении спинномозговых корешков и спазме мышц блокада болевых ощущений проводится анестетиками и кортикостероидами. Применяющиеся препараты оказывают местное действие, отключая нервные окончания и устраняя воспалительный процесс. Часто для получения лучшего эффекта используют комбинацию лекарственных средств. Кроме того, могут использоваться вспомогательные препараты, усиливающие действие основных. К таким средствам относят витамины В, Лидазу, Платифиллин, АТФ и т.д.
Анестетики
Анестетики — это большая группа препаратов. Эти медикаменты применяют при всех паравертебральных блокадах, т.к. они способны подавлять болевой синдром за счет отключения чувствительности. К наиболее часто применяющимся препаратам этой группы относят:
- Новокаин.
- Лидокаин.
- Маркаин.
- Бупивакаин.
Каждый медикамент имеет ряд противопоказаний и может вызывать побочные эффекты, поэтому их используют только по назначению врача.
Новокаин
Новокаин — это наиболее часто применяющийся при проведении блокад препарат. Производится он в форме раствора с концентрацией 0,25, 0,5, 1 и 2%. Выпускается лекарство в стеклянных ампулах или флаконах. Медикамент начинает действовать через 1-2 минуты после введения. После завершения действия вещества неприятные ощущения могут вернуться, но их интенсивность будет снижена.

Лидокаин
Лидокаин также часто применяется при проведении паравертебральных блокад для устранения болевого синдрома в пояснично-крестцовом отделе. Раствор выпускают в стеклянных ампулах. После введения препарат начинает действовать в течение нескольких минут.
Бупивакаин или Маркаин
Эти лекарства содержат одно действующее вещество. Их применяют для проведения блокад только при болевом синдроме высокой интенсивности. Препарат начинает действовать только через 10-20 минут после введения. Сейчас эти средства используют только в случае крайней необходимости, т.к. они токсичны и могут вызывать побочные эффекты.
Кортикостероиды
Препараты, относящиеся к группе кортикостероидов, часто входят в состав смеси лекарств для проведения паравертебральных блокад. Эти средства не оказывают обезболивающего действия, но могут быстро подавлять воспалительный процесс в тканях и устранять отек. Подобные эффекты способствуют декомпрессии защемленных нервных окончаний и уменьшению степени выраженности симптомов.
Среди наиболее часто применяющихся препаратов, относящихся к группе кортикостероидов, выделяют Дипроспан. Это средство используют почти при всех видах блокад. Кроме того, для устранения боли в пояснично-крестцовом отделе применяют Дексаметазон, Кеналог, Гидрокортизон ацетат и другие препараты.
Технология проведения блокады и пояснично-крестцового отдела позвоночника
Правильное проведение паравертебральной блокады является важным условием ее эффективности и безопасности. Можно выделить 2 способа выполнения процедуры. В обоих случаях подготовка пациента проводится одинаково. Больного укладывают на кушетку. Затем место, куда будет производиться инъекция, тщательно обрабатывается антисептиком.
При первом способе блокады сначала врач пальпирует пораженную область для выявления наиболее болезненного места. Затем в эту зону делают 4 неглубокие инъекции. При правильном выполнении кожа в месте уколов становится похожей на апельсиновую корку.
Затем нужно подождать 5-7 минут. После этого берется большой шприц. Иглу на всем протяжении ее длины следует обеззаразить. Затем ее вводят на глубину до 10 см, немного вытягивают и направляют по отростку. Таким образом препарат попадет в межпозвоночное пространство. Введение медикамента проводят на всех уровнях сегмента. В большинстве случаев выполняют от 3 до 6 инъекций.
Второй способ предполагает обкалывание анестетиком всей пораженной области. Сначала пальпируется позвонок. После этого делается инъекция в область остистого отростка. Игла продвигается по всей поверхности спинномозгового корешка. В норме при проведении процедуры ощущается скольжение конца иглы по костному отростку. Раствор вводится медленно, что обеспечивает его лучшее распределение. Когда игла достигает позвоночной дуги, ее перемещают на 1,5 см вверх и немного вытягивают для введения последней порции препарата.
При некоторых патологических состояниях возникает необходимость обезболивания области крестца. В этом случае пациенту нужно лечь на бок, подтянув колени к груди. Такое положение способствует увеличению промежутков между отростками позвонков и облегчает проведение инъекции. Игла вводится на 3-4 см. После этого впрыскивается анестетик.
Что нельзя делать после процедуры
Проведение блокады приводит к быстрому устранению болевого синдрома, но это не значит, что пациент может сразу вернуться к активности. После инъекции человеку рекомендуется оставаться в лежачем положении 2-3 часа. При этом запрещено делать резкие движения и переворачиваться. В дальнейшем несколько дней после процедуры нельзя бегать и поднимать тяжести. Это ограничение действует, даже если боли отсутствуют. В ряде случаев врач-ортопед может рекомендовать ношение специального бандажа для снижения нагрузки на позвоночник.

Сколько действует блокада
Продолжительность действия паравертебральной манипуляции зависит от характеристик используемого препарата и индивидуальных особенностей пациента. В среднем обезболивающий эффект сохраняется в течение 2-5 часов после инъекции. Блокады проводят 3 раза с интервалом 2-4 дня.
Возможные побочные эффекты и осложнения
Наиболее часто у пациентов после блокад наблюдается местное воспаление мягких тканей или покраснение кожных покровов в области инъекции. При проведении паравертебральной блокады может развиться токсическое отравление из-за введения препарата в сосуд. В редких случаях при манипуляции происходит повреждение плевральной ткани, выстилающей брюшную полость.
К опасным осложнениям процедуры относится повреждение спинного мозга и травматизация нерва. При смещении позвоночных структур на фоне травмы или прогрессирующих дегенеративно-дистрофических заболеваний есть вероятность повреждения кровеносного сосуда.
Где можно сделать блокаду позвоночника
Паравертебральную блокаду можно сделать в государственных медицинских учреждениях. Кроме того, эту услугу оказывают во многих частных клиниках.
Стоимость
Стоимость проведения паравертебральной блокады в область пояснично-крестцового отдела в Москве составляет 1500-3000 руб. В регионах России процедуру можно сделать за 900-1500 руб.
Источник
