Строение позвоночника с нервами

, , . , , . , , , .
, , , , , , , , , , , . , , , ( ), “”.
, :
- , , , , , .
- , “”, IV-.
, , , , , , :
– . (in – , nervus – ), ;
– , ; () ( -, ) ( );
– , ( . .);
– , .., ;
– , .., , ;
– (-);
– .
, , columna vertebralis, – , vertebrae, , . , , , , .
– vertebra (. spindylos) : – , cirpus vertebrae; , arcus vertebralae, , pediculi arcus vertebrae, , foramen vertebrale. , , , , canalis vertebralis, .
, – . , , , processus spinosus, , – , processus transversus; – (), processus articulares superiores et inferioriores. ” , incisurae vertebrales superiores et inferiores, , foramen intervertebralia, .
, , – , .
, :
- – 7,
- – 12,
- – 5,
- – 5
- – 1 5 (26).
-: vertebrae cervicales (C) , thoracales (Th), lumbales (L), sacrales (S) et coccygeae ( – os coccygis).
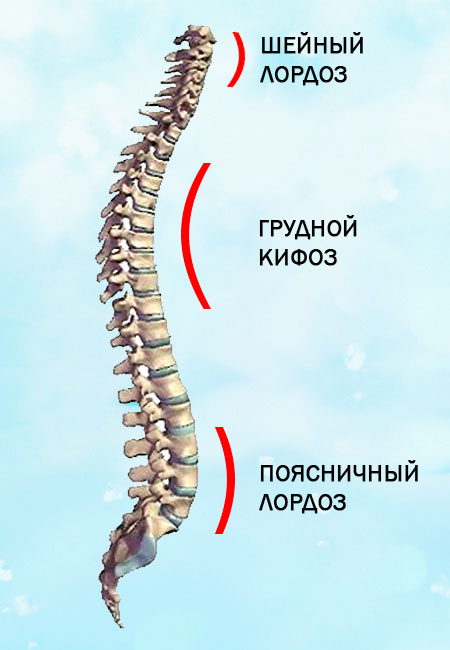
, , . (27) : ( – lordosis), ( – kyphosis). , .
; , , ( ), ; 5 – 6 (28).
– , .
, , , ( ); ( )? (29). (m. splenius capitis).
. erector spinae, (spina. . – ), , , , crista iliaca fascia thoracolumbalis. , 3 :
- – m. iliocostalits, – ( m. erector spinae). – , ; – (VI – V) – ;
- – m. longissimus, ( m. erector spinae). 4 (, , ) , (II – XII) processus mastoideus ( );
- – m. spinalis, ( m. erector spinae). (II – VIII) (II – IV) .
, ; – (mm. intertransversarii posteriorts cervicis) (mm. intertransversarii les lumb?rum)? (30).
, m. transversospinalis. , , . , .
: , m. semispinalis, , 5-6 ; , mm. multifidi, , 3-4 , , mm. rotatores, , . , – mm. interspinales, , – ? (31).
, . .
, , , . . , rotators multifidi, . , , … .
. m. iliocostalis , . , m. erector spinae , .
– , mm. cervicales, thoracici et lumbales (32).
, (33), (34) (35).
, (36). (..) – , (37), . .
( !), , (, ) (38) , (39) . , , , , , .
, ( ) – ” (40).
() , , , (4 – 6 ? ? 130 ?), ( ).
: – ; , (axis.. – ).
, : , , (synapsis, . – ).
: , . ( ) .
, , , ( ) .
, , , . ! , – (, , . .). , , .
( ) ( ) (41). 4 20 , .
, .. .. , .
1863. .. , ? .? .. , , .
, , ? (42).
, . , , , .
:
- , , (, , , . .),
- , (),
- (), , , ().
.
(, -) , () (43), (, , , ), ( , , ).
, K+, Na+, Cl? . . 60 – 90mB, – 60 – 70mB, – 30 – 50mB, – 15 – 35mB. , – . , , .
, , , .
, “” 85mB . , “” 30mB. , , – “” 85mB.
– , ( ) ( Na+), . “” ( ), , , “” , , , “” “” – .
, ( ), . , . , ( !), , , , , !
, , . , , . , , 2-3 . (, ), .
. .. .. , ( !) . , , . ; 2 10 , 2 – 5; – o, .
, .. . : , .; , , . , .
, . , , , , .
, ,
( ) (, , , ) .
, , , , , , , , , , , . , .. , .
.. , (, , , , ), (.. )” (44).
( trophicus, ., ) : , , .
: , , .
() , , , , , , , , . , , , , .
, , .
, : – , – , – (C VIII, Th I – L III), – (S II – S IV).
, , – .
Mitchell (1953) , nucleus spinalis accessorii” (45).
, .
: ( , IV ); , , ; ( , ), (); ( ).
C VIII, Th I – L III (nucleus intermediolateralis).
– , , (truncus sympathicus dexter et sinister), , ( – cauda equina – ) . ; , rami interganglionares – , , . , , rami communicantes albi . ( ) (ganglion trunci sympathici), , , , ganglia inter ( ). , (ganglia terminalia). , , (rami preganglionares), .
, () – , ; – , II – IV , , (plexus sacralis). .
 , medulla spinalis, (45 41 – 42 ) , , , , conus medullaris, II .
, medulla spinalis, (45 41 – 42 ) , , , , conus medullaris, II .
conus medullaris , filum terminale ( ) – , II .
(fissura na anterior) (sulcus nus posterior) – ; (sulcus lateralis posterior) .
: (funiculus anterior), (funiculus lateralis) (funiculus posterior). (sulcus intermedius posterior), – fascicculus gracilis ( ) fasciculus cuneatus ( ). .
, . radix ventralis s. anterior ( ) , . , radix dorsalis s. posterior, sulcus lateralis posterior, ( ) , () .
, .
, , , (funiculus) . () . () – . () . , , , – , ganglion spinale s. intervertebrale. , – .
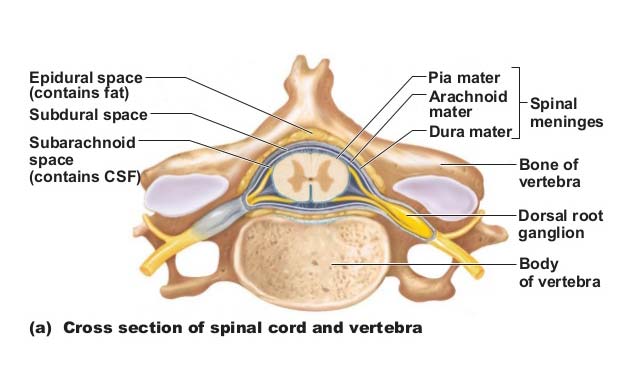
( ) , – , , , .
, , filum terminale conus medullaris, – cauda equina ( ).
, , , , .
, substantia grisea, , . , . , , , canalis centralis, .
IV , . 40 , . (, , , , , , ” “, .. ).
100% , , – ! , 100- – , , , . – , .
, , , substantia inter centralis. : , columna grisea anterior, , columna grisea posterior.
: , , cornu anterius, , , cornu posterius. , , “”.
, , . , , , sulcus lateralis posterior , . , , . , “” ( ), – .
: , nucleus thoracicus ( -), , , substantia gelatinosa, – nuclei proprii.
, , ; , , , , , . , , , , , , . , , , fasciculi proprii.
, – . , , , . , , , , .
, , , , , , . , – – . ( : – , ).
– . , ( ), – , ( ). , .
, , I II – III , cornu lateralis. . , , nucleus intermediolateralis ( .. ). ” (46).
, substantia alba, , – :
- , ;
- () ;
- () .
, .
(fasicculi proprii), . – , .
, – , (). (, ), , ( ) . 31 , 8 , 12 , 5 , 5 1 . .
, , – , , .. , , .. , .
, , .
, . , . , . , … , : , . , () , ; , () , ; , . , , comissura alba, substantia inter centralis; ” (47).
“”
:
:
,
Источник
 Главную роль в регуляции деятельности всех органов и систем организма, объединении их в единое целое и осуществлении связи организма с окружающей средой играет нервная система. К нервной системе относятся головной и спинной мозг, а также нервы, нервные узлы, сплетения и т.п. Все эти образования преимущественно построены из нервной ткани, которая способна возбуждаться под влиянием раздражения из внутренней или внешней для организма среды и проводить возбуждение в виде нервного импульса к различным нервным центрам для анализа, а затем передавать выработанный в центре «приказ» исполнительным органам для получения ответной реакции организма в форме движения (перемещения в пространстве) или изменения функции внутренних органов. Раздражение воспринимается нервной системой через органы чувств (глаз, ухо, органы обоняния и вкуса) и специальные чувствительные нервные окончания – рецепторы, расположенные в коже, внутренних органах, сосудах, скелетных мышцах и суставах.
Главную роль в регуляции деятельности всех органов и систем организма, объединении их в единое целое и осуществлении связи организма с окружающей средой играет нервная система. К нервной системе относятся головной и спинной мозг, а также нервы, нервные узлы, сплетения и т.п. Все эти образования преимущественно построены из нервной ткани, которая способна возбуждаться под влиянием раздражения из внутренней или внешней для организма среды и проводить возбуждение в виде нервного импульса к различным нервным центрам для анализа, а затем передавать выработанный в центре «приказ» исполнительным органам для получения ответной реакции организма в форме движения (перемещения в пространстве) или изменения функции внутренних органов. Раздражение воспринимается нервной системой через органы чувств (глаз, ухо, органы обоняния и вкуса) и специальные чувствительные нервные окончания – рецепторы, расположенные в коже, внутренних органах, сосудах, скелетных мышцах и суставах.
Нервную систему принято разделять на центральную и периферическую. К центральной нервной системе относят головной и спинной мозг. Периферическую нервную систему образуют нервы, отходящие от спинного и головного мозга, которые, соответственно, называются спинномозговыми и черепными. Периферическая нервная система осуществляет связь головного и спинного мозга со всеми органами человеческого организма (рис.1).
Анатомической и функциональной единицей нервной системы является нервная клетка – нейрон (рис. 2). Количество нейронов достигает 1012. Нейроны имеют отростки, с помощью которых соединяются между собой и с иннервируемыми образованиями (мышечными волокнами, кровеносными сосудами, железами). Отростки нервной клетки неравнозначны в функциональном отношении: некоторые из них проводят раздражение к телу нейрона – это дендриты, и только один отросток – аксон – от тела нервной клетки к другим нейронам или органам.
В основе функционирования нервной системы лежит рефлекторная деятельность. Рефлекс – это ответная реакция организма на внешнее или внутреннее раздражение с участием нервной системы. Путь рефлекса в организме – это цепочка последовательно связанных между собой нейронов, передающих раздражение от рецептора в спинной или головной мозг, а оттуда – к рабочему органу (мышце, железе). Это называется рефлекторной дугой (рис. 3).
Каждый нейрон в рефлекторной дуге выполняет свою функцию. Среди нейронов можно выделить три вида: воспринимающий раздражение – чувствительный (афферентный) нейрон, передающий раздражение на рабочий орган – двигательный (эфферентный) нейрон, соединяющий между собой чувствительный и двигательный нейроны – вставочный (ассоциативный нейрон). При этом возбуждение всегда проводится в одном направлении: от чувствительного к двигательному нейрону.

Отростки нейронов окружены оболочками и объединены в пучки, которые и образуют нервы. Оболочки изолируют отростки разных нейронов друг от друга и способствуют проведению возбуждения. Покрытые оболочками отростки нервных клеток называются нервными волокнами. Число нервных волокон в различных нервах колеблется от 102 до 105. Большинство нервов содержат отростки как чувствительных, так и двигательных нейронов. Вставочные нейроны преимущественно располагаются в спинном и головном мозге, их отростки образуют проводящие пути центральной нервной системы.
Спинной мозг находится в позвоночном канале на протяжении от I шейного до II поясничного позвонка (см. рис. 1). Внешне спинной мозг напоминает тяж цилиндрической формы. От спинного мозга отходит 31 пара спинномозговых нервов, которые покидают позвоночный канал через соответствующие межпозвоночные отверстия и симметрично разветвляются в правой и левой половинах тела. В спинном мозге выделяют шейный, грудной, поясничный, крестцовый и копчиковый отделы, соответственно, среди спинномозговых нервов рассматривают 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1-3 копчиковых нерва. Участок спинного мозга, соответствующий паре (правому и левому) спинномозговых нервов, называют сегментом спинного мозга.

Каждый спинномозговой нерв образуется в результате слияния переднего и заднего корешков, отходящих от спинного мозга (см. рис. 3, 4). На заднем корешке расположено утолщение – спинномозговой узел, здесь находятся тела чувствительных нейронов. По отросткам чувствительных нейронов возбуждение проводится от рецепторов в спинной мозг. Передние корешки спинномозговых нервов образованы отростками двигательных нейронов, по которым передаются команды из центральной нервной системы к скелетным мышцам и внутренним органам.
 В связи с развитием конечностей участки спинного мозга, которые иннервируют конечности, получили наибольшее развитие. Поэтому в шейном и поясничном отделах спинного мозга имеются утолщения. В области утолщений спинного мозга корешки спинномозговых нервов содержат наибольшее количество нервных волокон и имеют наибольшую толщину.
В связи с развитием конечностей участки спинного мозга, которые иннервируют конечности, получили наибольшее развитие. Поэтому в шейном и поясничном отделах спинного мозга имеются утолщения. В области утолщений спинного мозга корешки спинномозговых нервов содержат наибольшее количество нервных волокон и имеют наибольшую толщину.
Внутри спинной мозг состоит из серого вещества – скопления тел нейронов – и белого вещества, образованного отростками нейронов. На поперечном срезе спинного мозга серое вещество выглядит как расположенные в центре парные передние, задние и боковые рога (последние имеются только в грудном отделе спинного мозга), окруженные белым веществом (см. рис. 4). В толще серого вещества (минного мозга на всем его протяжении находится узкий центральный канал, заполненный спинномозговой жидкостью.
В сером веществе спинного мозга выделяют ядра, которые представляют собой скопления нервных клеток, выполняющих определенную функцию. Ядра задних рогов спинного мозга – чувствительные, в них происходит передача нервного импульса с чувствительных нейронов на вставочные. Ядра передних рогов – двигательные – представлены телами двигательных нейронов, иннервирующих мышцы туловища и конечностей. Ядра боковых рогов принимают участие в иннервации внутренних органов.
В белом веществе спинного мозга выделяют парные передние, задние и боковые канатики. Они представляют собой совокупность отростков нервных клеток, связывающих между собой различные отделы спинного и головного мозга. Это так называемые проводящие пути центральной нервной системы.
На уровне спинного мозга замыкаются рефлекторные дуги, обеспечивающие наиболее простые рефлекторные реакции, такие как сухожильные рефлексы (например, коленный рефлекс), сгибательные рефлексы при раздражении болевых рецепторов кожи, мышц и внутренних органов. Примером простейшего спинномозгового рефлекса может служить отдергивание руки при ее прикосновении к горячему предмету. С рефлекторной деятельностью спинного мозга связано поддержание позы, сохранение устойчивого положения тела при поворотах и наклонах головы, чередование сгибания и разгибания парных конечностей при ходьбе, беге и т.п. Кроме того, спинной мозг играет важную роль в регуляции деятельности внутренних органов, в частности, кишечника, мочевого пузыря, сосудов.

Рис. 5 – Задние кодные зоны, иннервируемые спинномозговыми нервами.
С – шейные нервы
D – грудные нервы
L – поясничные нервы
S – крестцовые нервы.
Деятельность спинного мозга находится под контролем нервных центров головного мозга. Поэтому повреждение спинного мозга нарушает деятельность тех его отделов, которые расположены ниже места повреждения, и обусловлено это, в первую очередь, прерыванием связей с головным мозгом. Например, при повреждении спинного мозга могут нарушиться акты мочеиспускания и дефекации. При одностороннем поражении спинного мозга в результате травмы или заболевания на стороне поражения развиваются паралич мышц, расстройство болевой и мышечной чувствительности, сосудистые нарушения. На противоположной стороне произвольные движения сохраняются, однако исчезает болевая и температурная чувствительность. Такой характер нарушений кожной чувствительности объясняется перекрестом проводящих путей, то есть переходом нервных волокон из одной половины мозга на противоположную сторону. Восстановление рефлекторной деятельности происходит очень медленно, причем начинается с наиболее простых рефлексов.
Спинномозговые нервы, как уже указывалось, в количестве 31 пары отходят от спинного мозга и иннервируют туловище и конечности.
По выходе из межпозвоночного отверстия каждый спинномозговой нерв разделяется на ветви; две из них длинные – передняя и задняя, именно они направляются к коже и мышцам туловища и конечностей.
Задние ветви спинномозговых нервов во всех отделах туловища распределяются равномерно. Каждая из задних ветвей делится на более мелкие веточки, которые иннервируют глубокие мышцы спины, располагающиеся вдоль позвоночника, а также кожу затылка, шеи, спины, поясницы, крестцовой области.
Передние ветви сохраняют равномерное расположение только в грудном отделе, где они образуют межреберные нервы. Последние в количестве 12 пар проходят в межреберных промежутках вместе с сосудами. Шесть нижних нервов, дойдя до переднего конца межреберных промежутков, продолжаются на переднюю стенку живота. Иннервируют эти нервы межреберные мышцы, мышцы живота, а также кожу груди и живота.
В других отделах тела передние ветви спинномозговых нервов, соединяясь друг с другом, образуют шейное, плечевое, поясничное и крестцовое сплетения (см. рис. 1). Потеря равномерного хода большинством передних ветвей спинномозговых нервов связана с развитием сложно устроенной мускулатуры конечностей.
Шейное сплетение образовано передними ветвями четырех верхних шейных спинномозговых нервов и лежит на глубоких мышцах шеи сбоку от поперечных отростков позвонков. От сплетения отходят кожные, мышечные нервы и диафрагмальный нерв. Кожные нервы иннервируют кожу боковых отделов затылка, ушной раковины, шеи и верхней части груди. Мышечные нервы направляются к мышцам шеи. Диафрагментальный нерв проникает в грудную полость и достигает диафрагмы. Иннервация диафрагмы из шейного сплетения объясняется развитием этой мышцы во внутриутробном периоде в области шеи.
 Рис. 6 – Передние кожные зоны, иннервируемые спинномозговыми нервами.
Рис. 6 – Передние кожные зоны, иннервируемые спинномозговыми нервами.
С – шейные нервы
D – грудные нервы
L – поясничные нервы
S – крестцовые нервы.
Плечевое сплетение образовано передними ветвями четырех нижних шейных спинномозговых нервов и веточкой от первого грудного. Расположено оно позади ключицы и в подмышечной ямке. От плечевого сплетения отходят короткие и длинные нервы. Короткие нервы выходят из сплетения выше ключицы и иннервируют мышцы плечевого пояса. Самый крупный из них – подмышечный нерв – отдает ветви к дельтовидной мышце, плечевому суставу и коже плеча. Длинные нервы плечевого сплетения иннервируют мышцы, суставы и кожу свободной верхней конечности. Среди них выделяют срединный, локтевой и лучевой нервы.
Поясничное сплетение образовано передними ветвями трех верхних поясничных спинномозговых нервов, а также веточками от двенадцатого грудного и четвертого поясничного нервов. Лежит поясничное сплетение в толще поясничной мышцы. Нервы этого сплетения иннервируют кожу и мышцы нижней части стенки живота, а также наружные половые органы, кожу и мышцы бедра. Бедренный нерв – самый крупный нерв поясничного сплетения. Он выходит на бедро под паховой связкой и иннервирует мышцы передней части бедра (четырехглавую мышцу бедра и портняжную мышцу), кожу над ними, а также кожу внутренней поверхности голени и стопы. Запирательный нерв выходит из полости таза на внутреннюю сторону бедра, где иннервирует расположенные здесь приводящие мышцы и кожу. Бедренный и запирательный нервы отдают ветви и к тазобедренному суставу.
Крестцовое сплетение образовано передними ветвями четвертого и пятого поясничных, всех крестцовых и копчикового спинномозговых нервов. Расположено крестцовое сплетение в малом тазу, из полости которого нервы сплетения выходят через большое седалищное отверстие. Короткие нервы разветвляются в мышцах таза (ягодичных мышцах и др.), в коже и мышцах промежности и в наружных половых органах. Длинные нервы направляются на заднюю поверхность бедра. Седалищный нерв – самый крупный в теле человека – иннервирует мышцы задней поверхности бедра, а в области подколенной ямки разделяется на две ветви, которые иннервируют коленный сустав, мышцы, кожу и суставы голени и стопы.
В составе ветвей спинномозговых нервов проходят также вегетативные нервные волокна, осуществляющие иннервацию сосудов и желез кожи, регулирующие обмен веществ в скелетной мускулатуре, а также направляющиеся к внутренним органам.
С практической точки зрения следует знать, что каждый задний корешок спинномозгового нерва имеет отношение к иннервации того сегмента кожи, который связан с ним в процессе развития. Точно так же и каждый передний корешок иннервирует те мышцы, которые развивались вместе с ним. Поэтому вся кожа и мускулатура могут быть разделены на ряд последовательных корешковых зон, или поясов, имеющих иннервацию из определенного спинномозгового нерва (см. рис. 5, 6). Именно поэтому при воспалении заднего корешка какого-либо спинномозгового нерва появляются опоясывающие боли, точно соответствующие данному корешковому поясу кожи.
Большинство нервов человеческого тела смешанные, то есть содержат и чувствительные, и двигательные нервные волокна. Именно поэтому при поражении нервов расстройства чувствительности почти всегда сочетаются с двигательными нарушениями. Однако зоны иннервации соседних нервов частично перекрываются, поэтому полной потери чувствительности участка кожи, как правило, не происходит. Изменения позвоночника с возрастом (например, при остеохондрозе) и различные его травмы могут влиять на состояние спинного мозга и отходящих от него нервов. Межпозвоночные диски с годами теряют упругость, уплощаются. В определенный момент, чаще при неудачном нагрузочном движении, в суженном межпозвоночном пространстве травмируются нервные корешки или нервы. При их поражении ставят диагноз «радикулит» (лат. radix – корень, корешок, суффикс «ит» – указывает на воспалительную природу заболевания).
Источник: Качество жизни. Профилактика. № 6, 2003
Источник
