Спондилез шейного отдела позвоночника чем лечить
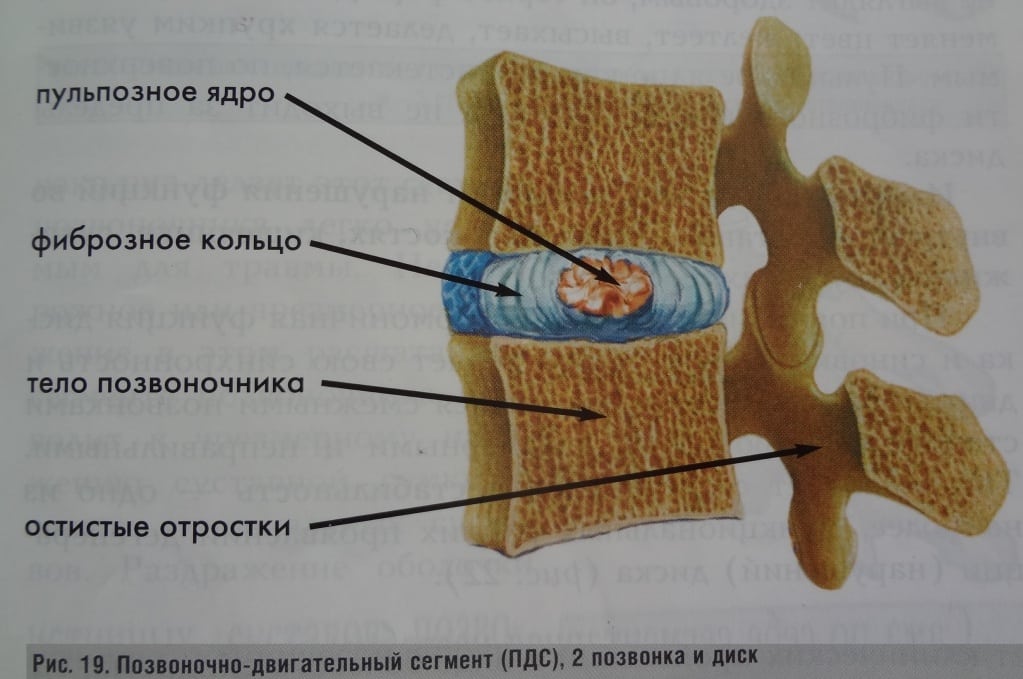
Деформирующий спондилез шейного отдела позвоночника — дегенеративно-дистрофическая патология. Для нее характерно постепенное изменение межпозвонковых дисков, формирование на боковых и передних поверхностях позвонков остеофитов, или костных наростов. В патологический процесс вовлекаются передние продольные связки, которые утрачивают эластичность и окостеневают. Шейный спондилез чаще выявляется у пожилых людей и стариков. Заболевание длительное время протекает бессимптомно, и только при сильном повреждении хрящевых тканей возникают его выраженные клинические признаки. В шее и затылке появляются боли, а подвижность шеи значительно ограничивается.
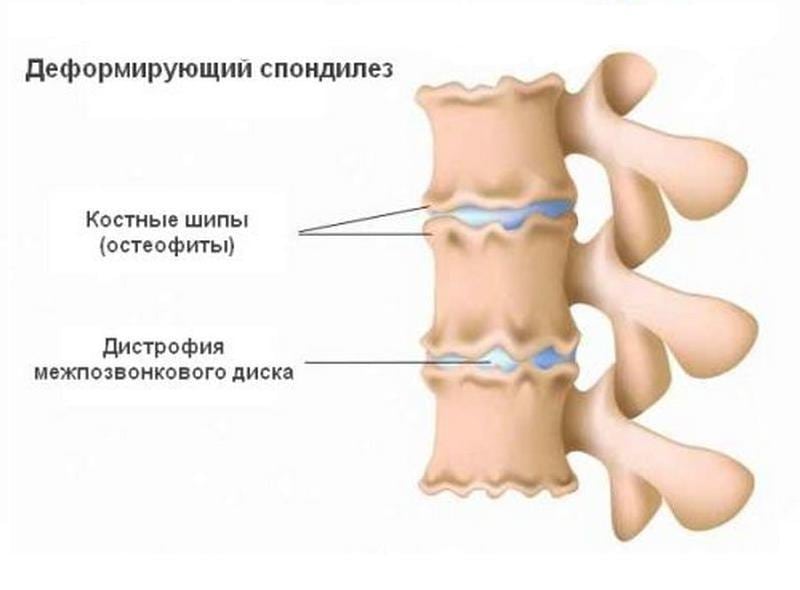
Для диагностирования деформирующего спондилеза проводится ряд инструментальных исследований — рентгенография, МРТ, КТ, электромиография, миелография. Практикуется консервативное лечение, но при развитии серьезных осложнений пациентам показано хирургическое вмешательство.
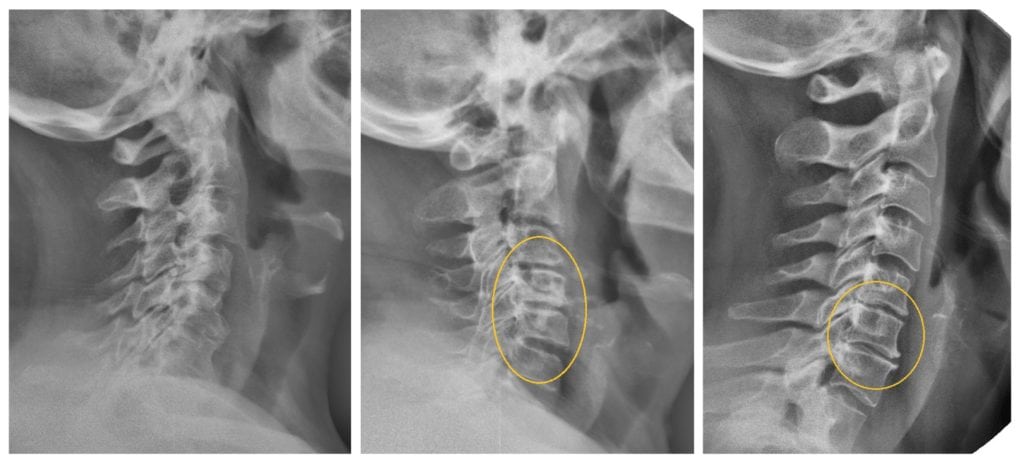
Рентген показывающий деформации.
Патогенез
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…” Читать далее…
При проведении рентгенологического исследования для обнаружения патологий опорно-двигательного аппарата, например, остеохондроза, ревматологи предупреждают пожилых пациентов о развитии у них начальной стадии спондилеза. Его признаки хорошо просматриваются на полученных изображениях. Патология поражает более 80% людей старше 60 лет, но иногда выявляется у пациентов младше 30 лет. Несмотря на подвижность шеи, ее позвонки не защищены мощным мышечным корсетом. Во время выполнения профессиональных обязанностей или работ по дому шейный отдел позвоночника может долгое время находиться в неподвижном состоянии или принимать неестественное положение. В результате избыточным нагрузкам подвергаются практически все анатомические структуры шеи:
- межпозвонковые диски;
- мышечные волокна;
- связочный аппарат.
Деформирующий спондилез начинает развиваться при частичной утрате жесткости фиброзными кольцами. Пульпозные ядра, находящиеся под давлением, выпячиваются в сторону передних продольных связок, что становится причиной формирования участков окостенения. Чтобы обеспечить стабильность шейному отделу, на краях костных пластинок формируются патологические разрастания. Это помогает обеспечить на некоторое время функционирование позвонков, но усугубляет симптоматику. Наросты давят на соединительнотканные структуры (мышцы, связки, сухожилия), провоцируя их повреждение.

По мере старения организма шейный отдел могут поражать остеохондроз, остеоартроз. В сочетании со спондилезом происходит их взаимное усугубление, ускорение деструктивно-дегенеративных изменений. Анатомическое строение шеи серьезно нарушается. Высота межпозвонковых дисков уменьшается, подвижность ограничивается, а мелкие суставы и вовсе ее утрачивают.
Причины развития
Наиболее часто развитие патологии провоцирует естественное старение организма. Скорость процессов распада хрящевых, костных, мягких тканей начинает преобладать над скоростью их восстановления. Снижается и количество вырабатываемого коллагена, обеспечивающего эластичность связок и сухожилий. У молодых людей спондилез часто становится результатом травмирования — перелома позвонков, их длительного сдавливания. Заболевание диагностируется у пациентов с нарушениями обмена веществ, особенно тех, при которых в позвоночнике откладываются кристаллы солей кальция. Что еще может запустить патологический процесс:
- частые и сильные переохлаждения;
- изменение гормонального фона в результате заболевания или по естественным причинам;
- рецидивирующее течение хронических инфекций.
Наличие лордоза, сколиоза, нарушения осанки также могут спровоцировать развитие спондилеза. Шейная патология чаще поражает работников умственного труда. Это отличает ее от спондилезов других отделов позвоночника, возникающих из-за избыточных физических нагрузок. В группу риска входят люди, чьим рабочим инструментом является микроскоп, пишущая машинка, компьютер. Их шея большую часть дня находится в склоненном положении, что и становится причиной постепенного разрушения дисков и позвонков.
Клиническая картина
Первое клиническое проявление деформирующего спондилеза шейного отдела позвоночника — боль в задней части шеи. По мере прогрессирования патологии ее интенсивность постоянно повышается. На определенном этапе боль иррадиирует в расположенные поблизости участки тела: плечи, предплечья, верхнюю часть спины и даже кисти. При спондилезе 1 степени дискомфортные ощущения слабые, возникающие при длительном нахождении в одном положении. Постепенно выраженность болевого синдрома повышается, усиливается при наклонах, поворотах головы. Самочувствие человека улучшается только при принятии горизонтального положения. Для заболевания характерны и другие симптомы:
- объем движений ограничен, больной не способен полноценно сгибать и разгибать шею;
- усиливаются неврологические нарушения: руки немеют, становятся более холодными из-за замедления кровообращения, появляется ложное ощущение «ползающих мурашек», возникает быстрая мышечная утомляемость;
- в результате мышечных спазмов в шейном отделе повышается тонус мышц плечевого пояса;
- периодически возникает шум в ушах, а слух ухудшается.
Недостаточное кровоснабжение провоцирует клинические проявления ишемии или кислородного голодания клеток головного мозга. Человек страдает от частых головных болей, головокружений, а иногда и от эпизодических обмороков. При осмотре пациента вертебрологом или невропатологом отмечается слабая рефлекторная реакция и снижение мышечной силы.
Диагностика
После осмотра пациента, выслушивания жалоб и изучения анамнеза проводится инструментальная диагностика. Наиболее информативна рентгенография, позволяющая оценить состояние костных, мягких и хрящевых тканей. Для подтверждения диагноза может потребоваться проведение компьютерной томографии для осмотра плотных структур шейного отдела, МРТ для визуализации мягких тканей. Электромиография назначается для исследования нервной проводимости. Результаты лабораторных анализов крови и мочи позволяют оценить общее состояние здоровья пациента, выявить нарушения обмена веществ.
Если нет возможности проведения КТ и МРТ, то используется миелография. В позвоночный канал нагнетается воздух или вводится контрастное вещество, а затем делается серия рентгенологических изображений.
МРТ шейного отдела, внизу снимка виден контакт позвонков.
Основные методы терапии
Лечением деформирующего спондилеза шейного отдела позвоночника занимаются врачи узкой специализации — вертебрологи, неврологи, травматологи, ортопеды. Практикуется комплексный подход к терапии патологии. Пациентам назначаются мероприятия, позволяющие нормализовать кровообращение в шее, снизить выраженность болевого синдрома, увеличить амплитуду движений, восстановить нормальное анатомическое соотношение между структурными единицами позвоночника. Важный этап лечения — предупреждение прогрессирования спондилеза, вовлечения в деструктивный процесс здоровых позвонков и межпозвонковых дисков.
Фармакологические препараты
Для купирования болей в терапевтические схемы включаются нестероидные противовоспалительные препараты (НПВП). В лечении патологий шейного отдела хорошо зарекомендовали себя таблетированные формы нимесулида, кеторолака, диклофенака, мелоксикама, ибупрофена. После снижения интенсивности болевого синдрома назначаются НПВП в виде мазей, кремов, гелей: Фастум, Вольтарен, Индометацин, Долгит, Долобене, Артрозилен. Их наносят тонким слоем на заднюю часть шеи и слегка втирают. В терапии спондилеза используются препараты:
- миорелаксанты Мидокалм, Сирдалуд, Баклосан для перорального приема или внутримышечного введения. Расслабляют скелетную мускулатуру, устраняют болезненные спазмы и неврологические нарушения;
- комплекс витаминов группы B — Пентовит, Мильгамма, Комбилипен в инъекционных растворах или таблетках. Улучшают иннервацию в шейном отделе, повышают функциональную активность центральной и вегетативной нервных систем;
- ангиопротекторы и корректоры микроциркуляции — Агапурин и все препараты с бетагистином. Улучшают кровоснабжение тканей питательными и биоактивными соединениями, нормализуют микроциркуляцию, быстро нейтрализуют симптомы вестибулярного головокружения;
- глюкокортикостероиды — Дипроспан, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон. Используются для устранения сильных болей, не снимающихся НПВП. Гормональные средства обычно применяются в виде блокад вместе с анестетиками или анальгетиками;
- хондропротекторы — Структум, Алфлутоп, Глюкозамин-Максимум, Хондроитин-Акос, Терафлекс, в том числе с ибупрофеном. Предупреждают дальнейшее поражение спондилезом позвонков. При длительном приеме накапливаются в тканях, оказывая выраженное обезболивающее, противоотечное, противовоспалительное действие.
Для ослабления симптоматики и улучшения кровообращения в терапии применяются мази, гели, бальзамы с согревающим действием. Это Випросал, Финалгон, Капсикам, Эфкамон, Апизартрон. После их нанесения на область боли ощущается приятное тепло, а скованность движений исчезает.
Физиотерапевтические процедуры
На любой стадии деформирующего спондилеза применяется электрофорез. Во время процедуры под действием электрических импульсов в глубоко расположенные ткани позвонков и межпозвонковых дисков проникают лекарственные вещества. Электрофорез проводится с растворами НПВП, анальгетиков, хондропротекторов. В лечении патологии используются и другие физиотерапевтические манипуляции:
- интерференцтерапия. Под воздействием среднечастотных импульсных токов различной периодичности ускоряется кровообращение в шейном отделе, расслабляется скелетная мускулатура;
- диадинамические токи. На позвонки воздействуют низкочастотными монополярными импульсными токами в различных комбинациях и в прерывистом режиме. Процедура помогает повысить двигательную активность шейных позвонков;
- чрезкожная электрическая нейростимуляция. Во время сеанса на рецепторы подаются электрические импульсы, поступающие в спинной мозг и ЦНС. В результате блокируются передача чувствительными нервными окончаниями болевых импульсов из пораженных тканей.
Заболевание на начальном этапе развития хорошо поддается лечению лазеротерапией, магнитотерапией, иглорефлексотерапией. При выборе подходящих для пациента физиотерапевтических мероприятий врач учитывает стадию спондилеза, степень поражения тканей.
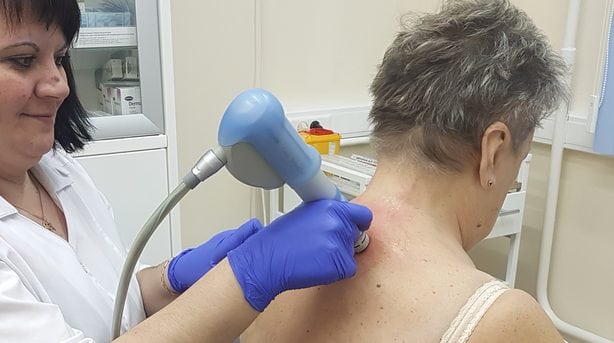
Диадинамические токи.
Дополнительные методы лечения
Применение препаратов и проведение физиопроцедур не окажет эффекта, если пациент будет вести привычный образ жизни, ставший причиной развития деформирующего спондилеза. Врачи рекомендуют ежедневно выполнять гимнастические упражнения:
- наклонять и запрокидывать голову;
- поворачивать ее из стороны в сторону;
- склонять сначала к левому, а затем к правому плечу.
Основное правило тренировок — движения должны быть плавными, медленными, выполняться не в полную силу. Регулярные занятия помогают укрепить мышечный корсет шейного отдела, улучшить кровообращение, предупредить распространение заболевания.
Устранить симптоматику на начальном этапе лечения позволит ношение специальных бандажей-воротников ежедневно в течение 2-4 часов. Постепенно время использования приспособлений сокращается, а после укрепления мышц шеи их отменяют вовсе.
Если на протяжении 5-6 месяцев консервативные методы лечения не дали результата, проводится хирургическая операция. К такому способу терапии медики прибегают редко. Выполнение всех врачебных рекомендаций способствует улучшению самочувствия пациента, становится профилактикой развития осложнений.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
Источник
Автор Клара Галиева На чтение 6 мин. Опубликовано 11.01.2019 09:43
Обновлено 12.01.2019 08:02
Шейный спондилез — это состояние, которое сопровождается повреждением позвонков, дисков и связок в шейном отделе позвоночника. Другими названиями данного состояния являются остеоартроз шейного отдела позвоночника или дегенеративный остеоартрит.
Шейный отдел позвоночника состоит из семи позвонков. При шейном спондилезе по краям позвонков часто формируются костные отростки, называемые остеофитами. Со временем диски становятся тоньше, что увеличивает риск появления симптомов.
Сужение между позвонками приводит к давлению и пережатию близлежащих нервных корешков или самого спинного мозга, вызывая покалывание, а иногда даже боль в верхних конечностях. В определенных случаях возможна потеря чувствительности и координации. Некоторые люди могут испытывать трудности при ходьбе. Большинство людей имеют дегенеративные изменения по мере старения, более 85% людей старше 60 лет живут с шейным спондилезом, но не все испытывают боль.
Шейный спондилез — симптомы
Шейный спондилез является разновидностью артрита и вызывает такие симптомы, как боль и скованность. В большинстве случаев это просто боль шейного отдела позвоночника, иногда головная боль. Боль в шее может распространяться на плечи, руки, кисти и даже на основание черепа. Движения в шейном отделе усиливают болевой синдром. Скованность мышц шеи чаще встречается после сна. Головные боли, как правило, начинаются с затылочной области, а затем постепенно переходят к верхней половине вперед. Иногда эти изменения приводят к сдавливанию кровеносных сосудов. Это может повлиять на кровоснабжение мозга, что может привести к головокружению и даже потере сознания. Другие, менее частые симптомы могут включать нарушения функции кишечника или мочевого пузыря и проблемы с координацией. В конечностях может ощущаться слабость, отсутствовать ловкость. У некоторых людей может развиваться дисфагия или затруднение глотания, если происходит сдавление пищевода.
Причины спондилеза шейного отдела
Шейный спондилез развивается вследствии длительной дегенерации и «износа» шейного отдела позвоночника. Перенесенная травма шейного отдела также может привести к данному состоянию. Некоторые действия могут увеличить риск развития шейного спондилеза, например, перенос тяжелых грузов, занятия боевыми искусствами, профессиональными танцами или гимнастикой. Причина может быть наследственно обусловленной, в связи с этим это состояние иногда встречается в семьях. Заболевание обычно начинает появляться после 40 лет и со временем прогрессирует. Курение может также увеличить риск.
Диагностика шейного спондилеза
Если человек старше 40 лет обращается за медицинской помощью по поводу болей и скованности мышц шейного отдела, врач обычно начинает исключать шейный спондилез. Ряд диагностических методов помогает в выявлении данного состояния. Врач может попросить человека сделать несколько движений, чтобы исследовать амплитуду движений шейного отдела позвоночника. Они включают:
- движение головой в сторону;
- движение головой вперед.
Врач проверит рефлексы на руках и ногах, походку и осанку, попросив человека пройти небольшое расстояние. Исследует силу и чувствительность как верхних, так и нижних конечностей.
Рентгенография помогает выявить повреждение позвоночника и наличие остеофитов. Если пациент испытывает сильную боль в руке, которая не проходит, МРТ помогает исследовать нервные корешки, так как может иметь место грыжа межпозвоночного диска.
МРТ также может помочь точно определить, где имеется проблема и необходима ли операция.
КТ (компьютерная томография) помогает оценить костную структуру шейного отдела позвоночника.
Электромиография (ЭМГ) и исследования нервной проводимости помогают оценить поражения определенных мышц и нервов.
Шейный спондилез — упражнения
Шейный спондилез можно лечить с помощью простых упражнений под руководством врача лечебной физкультуры (ЛФК). Человек может облегчить симптомы шейного спондилеза с помощью нескольких простых упражнений на шею.
Растяжение шеи
- Встаньте прямо.
- Вытяните подбородок вперед.
- Слегка напрягите мышцы шеи.
- Удерживайте в течение 5 секунд.
- Верните голову в исходное положение.
- Откиньте голову назад с высоко поднятым подбородком и удерживайте в течение 5 секунд.
- Выполните 5 повторений.
Наклон шеи
- Наклоните голову вперед, чтобы подбородок коснулся груди.
- Слегка напрягите мышцы шеи.
- Удерживайте в течение 5 секунд.
- Верните голову в исходное положение.
- Выполните 5 повторений.
Наклон головы из стороны в сторону
- Наклоните голову вниз к плечу.
- Слегка напрягите мышцы шеи.
- Удерживайте положение в течение 5 секунд.
- Верните голову в исходное положение и повторите на другом плече.
- Выполните 5 повторений.
Поворот шеи
- Поверните голову в сторону, обязательно держите подбородок на ровной высоте.
- Напрягите мышцы шеи на 5 секунд.
- Верните голову в исходное положение.
- Повторите на противоположной стороне.
- Повторите это упражнение 5 раз с каждой стороны.
Эти упражнения могут облегчить боль или чувство скованности. Тем не менее, они не вылечат шейный спондилез.
Шейный спондилез — лечение
Шейный спондилез обычно не имеет симптомов. Когда симптомы появляются, они могут со временем исчезать, зачастую без лечения. Если появляются симптомы, лечение может помочь уменьшить воздействие. Мышечные релаксанты применяют, если у человека возникает спазм мышц шеи, при которых мышцы шеи внезапно напрягаются. Как правило, применяют циклобензаприн и миорелаксанты.
Антидепрессанты, такие как амитриптилин, иногда могут уменьшить боль, которая не реагирует на другие методы лечения. Габапентин это еще один метод лечения. Инъекции гормонов в шейный отдел позвоночника врачом помогают при очень сильной боли. Примеры инъекций включают в себя:
- инъекция триггерной точки, которую можно провести только в кабинете врача;
- инъекция в фасеточный сустав;
- инъекция цервикального эпидурального стероида, выполненная с помощью рентгеноскопии и рентгенографии.
Лечебная физкультура также может облегчить симптомы.
Иногда боль и скованность продолжают усиливаться, и могут возникнуть проблемы с нервом. Операции могут быть методом, если человек испытывает:
- постоянную боль в шее, которая распространяется вниз по руке;
- потерю чувствительности;
- мышечную слабость;
- нарушение функции кишечника или мочевого пузыря.
Если результаты МРТ указывают на сдавление нервного корешка или спинного мозга, известное как миелопатия, пациенту может потребоваться операция. Хирург удалит остеофиты или выступающие кусочки кости, а также, возможно, части диска для снятия давления на корешки спинного нерва или спинного мозга.
Лечение в домашних условиях
Наряду с упражнениями, люди могут предпринять некоторые шаги в домашних условиях, чтобы облегчить симптомы шейного спондилеза. Большинство людей могут использовать препараты, отпускаемые без рецепта. Они включают:
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен;
- ацетаминофены, такие как Тайленол.
Люди с астмой, заболеваниями печени, почек, сердца, гипертонией или проблемами с желудком в анамнезе не должны принимать НПВП. При сильных болях врач может назначить различные обезболивающие препараты.
Другие методы включают в себя:
- Регулярные упражнения помогут ускорить время восстановления;
- Теплый или холодный компресс может облегчить боль, когда мышцы шейного отдела воспаляются;
- Мягкий шейный воротник может временно облегчить боль, если человек носит их в течение коротких периодов времени. Однако длительное использование может привести к ослаблению мышц шеи.
Эти средства могут работать только при менее серьезных случаях. Люди с сильной болью в шее должны немедленно обратиться к врачу.
Профилактика
Не существует способа предотвратить шейный спондилез, но есть способы контроля над симптомами. Например, можно настроить рабочее место человека, чтобы минимизировать повторяющиеся нагрузки на шею, а также
не курить, заниматься спортом и регулярно делать растяжки — все это позволяет избежать симптомов.
Источник
