Спайка после грыжи позвоночника
Как показывает практический опыт, 1/5 часть из общего количества пациентов при таком диагнозе нуждается в хирургическом лечении. Практически 50% из числа всех существующих вмешательств на позвоночнике выполняются именно по поводу удаления межпозвонковых грыж. Например, в США ежегодно оперируют 200-300 тыс. человек.
Даже при успешно проведенных манипуляциях, у части пациентов (примерно у 25%) остается или через какое-то время рецидивирует корешковый синдром, сохраняются или возникают неврологические и двигательные расстройства. Клиническое обследование больных, которые попали в группу людей с неудовлетворительными результатами, установило, что причинами синдрома неудачно прооперированного позвоночника по большей мере являются:
- рецидивы грыжеообразования на том же уровне (8%);
- сужение позвоночного канала из-за экзостозов и артроза межпозвоночных суставов (4,5%);
- появление грыжи на смежном с прооперированным сегментом диске (3,5%);
- образование патологических рубцов и спаек в позвоночном канале (3%);
- рубцово-спаечных образований в нервных корешках (3%)
- постоперационные псевдоменингоцеле и спинально-эпидуральные гематомы (1%).
Зоны, куда может отдавать болевой синдром.
Как можно проследить, особенную тревогу вызывают рецидивы заболевания в том же месте, где производилась резекция грыжевой ткани. И довольно часто – это следствие допущенных ошибок и неточностей в ходе реабилитационного периода, игнорирование в отдаленные сроки требований и ограничений, касающихся повседневного образа жизни. Кто после качественной реабилитации продолжил восстановление в санатории, меньше остальных рискуют столкнуться с последствиями. Поэтому этот факт нужно принять к сведению всем пациентам, поскольку закрепление достигнутых функциональных результатов сразу по окончании основной реабилитационной программы играет далеко не второстепенную роль.
Заживший операционный шрам.
По поводу осложнений на форум часто приходят письма, где пациенты винят в их появлении нейрохирургов, которые плохо сделали операцию. Непосредственно хирургия в разы реже становится виновницей осложнений. Современные нейрохирургические технологии великолепно продуманы от создания безопасного доступа до точной визуализации, они отлично изучены, освоены и отточены до мелочей.
Зарубежное и российское лечение: какой прогноз
Отечественные клиники иногда не имеют отлаженной системы реабилитации.
Поэтому лучше проходить операцию в зарубежных странах по хирургии позвоночника и опорно-двигательного аппарата (в Чехии, Германии, Израиле). Даже самые сложные в техническом плане манипуляции здесь вам проведут «чисто», безукоризненность ответственной процедуры обеспечена.
Очень значимо и реабилитационное пособие получить качественно и в полном объеме, а вот эту часть лечебного процесса могут предоставить уже далеко не все зарубежные страны-лидеры. Кроме того, стоимость полноценной чешской программы высокопрофессионального комплексного лечения в 2-3 раза ниже, чем цена в Германии и Израиле только на одну услугу врача-хирурга. Прогнозы на благополучный послеоперационный исход в Чехии – 95%-100%.
Памятка после удаления грыжи: два важных дополнения
Мы не будем перечислять все пункты инструкции, она вам известна, поскольку всегда выдается на руки при выписке из стационара. Но вот о некоторых неосвещенных в выданной инструкции требованиях, о чем чаще всего на форумах спрашивают пациенты, считаем нужным осведомить. Итак, два самых распространенных вопроса: разрешена ли баня после операции и когда можно заниматься сексом?
- Где-то можно вычитать, что баня эффективна против спаечно-рубцового процесса после удаления позвоночной грыжи. Внимание! Этот факт не имеет подтверждений. Более того, в баню ходить запрещено после операции минимум 6 месяцев, а еще лучше год. Температурные процедуры, это стимуляторы метаболизма и нормализации функций организма и если имеется хотя бы малый признак внутреннего или наружного воспаления в зоне операционного поля, они же могут так же интенсивно и простимулировать прогрессирование воспалительной реакции. Парная способна вызвать отек операционной раны, расхождение «свежих» швов. А это – благоприятная среда для попадания патогенных бактерий и развития гнойно-инфекционного патогенеза.
- Что касается секса, его следует ненадолго исключить. Обычно врачи не советуют возобновлять половую активность как минимум 14 дней со дня вмешательства. И даже с этого момента, пока вы окончательно не восстановитесь, сексуальный контакт должен быть максимально безопасным. Вы должны быть пассивным партнером. Чтобы не причинить травму прооперированной части хребта, секс допускается щадящего типа, не отличающийся высоким напряжением. Правило отсутствия избыточной нагрузки на позвоночник, в частности на пояснично-крестцовый отдел (чаще грыжи удаляют именно в этом сегменте), должно соблюдаться примерно 6 месяцев.
Важно! Чтобы добиться полноценного восстановления качества жизни и избежать последствий, соблюдайте в строгости все противопоказания и показания, которые изложены в памятке, выданной вам при выписке из хирургического стационара. И непременно продолжите восстановление в реабилитационном центре. Стандартный срок обязательной реабилитации при условии положительной динамики составляет 3 месяца.
Боли после удаления грыжи позвоночника
В первую очередь любое оперативное вмешательство, выполняемое при грыже позвоночника, преследует декомпрессию нервных структур, чтобы избавить пациента от неврологического дефицита и мучительной боли в спине и конечностях. Если чувствительность не возобновилась, а боли не устранены, можно говорить либо об остаточных симптомах, либо о последствиях. Болевой синдром в районе раны в ранний период наблюдается практически у всех, как нормальная реакция организма на операционную травму. Когда шов хорошо заживет, что обычно происходит в течение 3-7 дней, локальные болезненные признаки ликвидируются.
Грыжа поясничного отдела.
Постоперационным осложнением считается рецидив грыжи, встречаемость – 11,5% случаев из 100%. Произойти он может как в прооперированном сегменте (8%), так и на совершенно других сегментарных уровнях (3,5%). Полных гарантий, что грыжевое выпячивание не возникнет в ближнем или отдаленном будущем, вам не даст ни один оперирующий хирург, даже самый успешный. Однако можно максимально обезопасить себя от очередного формирования злополучного процесса в дисках позвоночника.
Вы должны понимать, что полноценная медреабилитация после процедуры удаления существенно сокращает вероятность повторного возвращения патологии, в связи с чем не должны отступать ни на шаг от предложенной реабилитологом и хирургом индивидуальной программы послеоперационного лечения. По максимуму предупредить данное последствие помогают интенсивные физические методы – ЛФК, физиотерапия, строго дозированный режим физической активности и пр.
Когда можно садиться
Кроме того, человек должен знать, когда можно садиться, так как преждевременная отмена запрета на положение «сидя» – нередкая причина развития повторных деформаций хрящевых структур диска. Обычно запрещается сидеть 4-6 недель, но продолжительность сроков должен устанавливать в любом случае врач. Также вы обязаны носить корсет для позвоночника, который поможет быстрее восстановиться проблемному отделу и внести свою лепту в профилактику последствий. А вот относительно того, как долго ортопедическое устройство придется использовать, тоже определяется сугубо компетентным специалистом с учетом клинических данных по динамике восстановления.
Кто-то восстанавливается согласно плану – через 3 месяца, а кому-то может понадобиться и увеличить длительность восстановительного периода еще на несколько месяцев. Сроки напрямую зависят от индивидуальных особенностей организма к функциональному восстановлению, дооперационного состояния больного, объема и сложности проведенной операции. Но и после выздоровления делайте регулярно зарядку и соблюдайте все меры предосторожности. Не подвергайте себя недопустимым нагрузкам, так как даже поднятие тяжеловесного предмета способно вернуть заболевание.
Этот комплекс выполняется как до, так и после операции.
Остаточные боли могут еще какой-то период сохраняться, особенно у людей, поступивших в лечебное учреждение изначально с серьезными вертеброгенными нарушениями, которые прогрессировали слишком продолжительное время. По мере восстановления нервной ткани и мышечных структур неприятные симптомы, не устранившиеся сразу после вмешательства, постепенно будут утихать. Но примите к сведению, что сами по себе, без надлежащего послеоперационного лечения, они не только не пройдут, но и могут приобрести стойкую хроническую форму, иногда с необратимым характером.
Будьте бдительны! Если вас беспокоит боль после удаления грыжи, нужна консультация нейрохирурга! Не пытайтесь связываться с онлайн-докторами через интернет, они вам ничем не помогут, так как не имеют ни малейшего представления об особенностях вашего клинического случая, нюансах хирургического вмешательства, специфике вашего восстановления.
Осложнения после удаления грыжи позвоночника
Все хотят получить ответ на наиболее волнующий вопрос: опасна ли операция по поводу грыжи позвоночника? Абсолютно у каждого оперативного метода лечения есть риски возможного развития осложнений. В нашем случае опасность операции тоже не исключается, и в доминирующем количестве она состоит в появлении рецидива, который решается повторным вмешательством. Безусловно, особенное значение еще играет качество интраоперационного сеанса, но, как правило, в преуспевающих клиниках операция проходит благополучно.
Какими могут быть интраоперационные последствия? Преимущественно они связаны с ранением нерва или твердой мозговой оболочки спинного мозга.
- Первое осложнение будет проявляться болями и нарушением чувствительности в ногах или руках, в зависимости от места нахождения травмированного нерва. Если нервная структура повреждена сильно, прогноз на ее восстановление, к сожалению, неутешительный.
- При повреждении твердой спинномозговой оболочки, если хирург своевременно обнаружил причиненный дефект, он его ушьет. В противном случае будет вытекать спинномозговая жидкость. Нарушенная циркуляция ликвора вызовет проблемы с внутричерепным давлением и, как следствие, пациент будет испытывать сильные головные боли. Твердая оболочка может зажить самостоятельно, примерно за 2 недели.
Негативные реакции бывают и послеоперационными, ранние и поздние:
- К ранним осложнениям относят гнойно-септические процессы, в числе которых эпидурит, остеомиелит, нагноение шва, пневмония. Кроме того, в группу ранних постоперационных последствий входят тромбоз глубоких вен нижних конечностей и тромбоэмболия легких.
- Поздние негативные реакции – это повторные рецидивы, вторичные дегенеративно-дистрофические патологии. Сюда же входят грубые рубцово-спаечные разрастания, которые в свою очередь сдавливают нервные образования, что, как и при межпозвоночных грыжах, проявляется болевым синдромом и/или парестезиями, распространяющимися по ходу защемленного нерва.
Если операция проведена качественно, соблюдены все профилактические меры и безупречно выполняются врачебные рекомендации, вероятность возникновения любых последствий сводится к самому предельному минимуму.
Источник
Оперативное вмешательство в работу позвоночника – очень серьезный процесс. Прежде чем направить «под нож», врачи стараются сделать все возможное, чтобы излечить заболевание консервативным путем.

В ход идут медикаменты, физиопроцедуры и прочие щадящие методы. Да и успешная операция еще не говорит о том, что пациент раз и навсегда забудет о грыже, которая так долго его мучила.
Такое неприятное послеоперационное явление, как спайкообразование, в разной мере сопутствует любой операции. Насколько сильно проявятся после удаления межпозвонковой грыжи спайки и рубцы, зависит от конкретного пациента и мастерства оперирующего врача.
Последствия отдаленные и не очень
Негативные последствия от хирургического вмешательства встречаются довольно часто. Не всегда это происходит сразу, порой проходит какое-то время, прежде чем появляются болевой синдром и дискомфорт в движении.
Вмешательство в работу позвоночника травмирует его в любом случае, и пораженный сегмент перестает активно участвовать в работе.
Если дело касается продольных связок позвоночника, которые расположены спереди и сзади, то после операционного воздействия они начинают расти.
Процесс этот связан с тем, что защитные силы организма стараются поддержать свою «крепость», дополнительно усиливая пораженную часть. Такая же ситуация происходит при любом костном переломе. Спайки выполняют соединительную роль.
Организм защищается, а позвоночный канал вновь становится узким из-за нароста, и оболочка спинного мозга отправляет болевые сигналы в центр. Боль возобновляется, пациент страдает и идет на прием к курирующему врачу.
Причины рецидива
Операция, как и сама грыжа позвоночника, разделяет работу позвоночника на «до» и «после». Он перестает работать так же четко и безоговорочно, как во времена, предшествующие появлению грыжи и тем более операции.
Поэтому после хирургического вмешательства любая физическая нагрузка и резкие неловкие движения могут стать причиной возвращения болезненных ощущений. К повторному обращению к врачам могут привести и полученные травмы.
Среди причин возвращения в медицинский кабинет – встречающиеся не так часто индивидуальные изменения:
- особенности ткани, соединяющей прооперированный участок;
- структура межпозвоночных дисков.
Как минимизировать риск осложнений
Процесс роста спаек должен наблюдать лечащий врач. Именно специалист назначит своевременную помощь и определит, чем и как лечить, чтобы избежать последствий, которые могут в еще большей степени навредить пациенту.
Пациент, в свою очередь, должен проходить дополнительные обследования организма, ведь выявление осложнений на ранней стадии поможет ему решить проблему без дополнительных вмешательств хирурга.
Есть несколько способов проведения анализов для исследования места удаления грыжи. Для этого используются:

- МРТ (магнитно-резонансная томография),
- рентгенография,
- КТ (компьютерная томография),
- УЗИ (ультразвуковое исследование).
УЗИ для работы с грыжами позвоночника используется крайне редко в связи с плохим изображением краев больной области. Рентген отлично справляется со случаями травматического появления грыжи, с его помощью определяют наличие переломов и трещин и исключают другие причины возникновения боли.
Использование только КТ часто бывает недостаточно информативно, потому что это исследование не дает точных картинок тканей. Поэтому его сочетают с миелографией (это рентген с вводом в позвоночный канал контрастного вещества для более четкой картины заболевания).
Этот способ уступил место более безопасному для пациента обследованию – МРТ. Используется магнитная томография намного чаще, так как именно с ее помощью возможно выявить осложнения не только костной, но и мягких тканей, причем спустя разные сроки.
Лучшее лечение последствий – их недопущение
Кроме появления рубцов и спаек после операции по удалению грыжи, могут проявиться и другие неприятные последствия, такие как:
- изменение работы органов малого таза;
- вторичный стеноз позвоночника;
- инфекции и воспаления в спинном мозге (эпидурит);
- менингит с гноем;
- остеохондроз и его усугубление;
- спондилит и остеомиелит;
- парез стопы (мышечная слабость в стопах);
- повторная грыжа.
Если часть этих проблем можно решить с помощью медикаментозного лечения и специальных процедур в физиокабинете, то рецидив грыжи можно удалить только путем еще одной операции.
Врачи рекомендуют сразу после хирургического вмешательства пройти специальную терапию, способную уменьшить проявление спаек после удаления послеоперационной грыжи, в которую включаются:

- посещение физиокабинета;
- лечение на курортах и в санаториях;
- послеоперационная гимнастика;
- массаж;
- частый отдых;
- отказ от лишней нагрузки.
- употребление здоровой пищи и соблюдение диет;
Если осложнения уже наступили, убрать их можно только путем повторной операции.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник
Грыжа межпозвоночного диска, сужение (стеноз) спинномозгового канала или другая патология позвоночника приводят к сдавлению (компрессии) нервного корешка, идущего от спинного мозга, что вызывает болевой синдром, неврологические нарушения (мышечную слабость, чувствительные расстройства) и является причиной обращения к врачу.
Хирургия позвоночника
В ряде случаев требуется хирургическое лечение – декомпрессия позвоночного канала и удаление грыжи диска, чтобы восстановить кровоснабжение спинномозговых корешков и избавить пациента от боли.
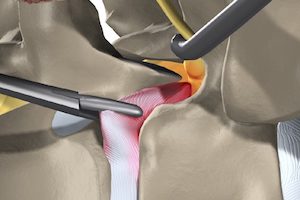
Во время операции хирург старается максимально освободить от сдавления нервные корешки, рассекая при этом рядом расположенные мягкие ткани. В ответ на хирургические манипуляции развивается воспалительная реакция, приводящая к образованию спаек – рубцовых сращений между твёрдой мозговой оболочкой и окружающими тканями.
Образовавшиеся спайки сужают просвет спинномозгового канала, сдавливают и/или смещают нервные корешки, нарушая их кровоснабжение и вызывая стойкий болевой синдром в спине и/или ногах в послеоперационном периоде. При этом анатомическая причина такой боли, чаще всего, не выявляется.
Болевой синдром, нередко с неврологическими нарушениями, после успешного (с анатомической точки зрения) хирургического вмешательства на позвоночнике, называют синдромом неудачно оперированного позвоночника (Failed Back Surgery Syndrome – FBSS).
До 40% хирургических вмешательств на позвоночнике сопровождается развитием синдрома неудачно-оперированного позвоночника, для которого характерно:
- хроническая боль в спине, носящая постоянный характер, плохо купируемая медикаментами, иррадиирующая в ноги;
- чувство мурашек, покалывания, снижением чувствительности или онемением в конечности,
- нарушение сна;
- развитие депрессии.
Было отмечено, что выраженность и распространенность боли при синдроме неудачно оперированного позвоночника напрямую зависит от количества и степени вовлеченности корешков в рубцово-спаечный процесс.
Как правило симптомы, связанные с перидуральным фиброзом (образованием спаек), возникают через несколько недель после операции, после периода снижения болевого синдрома.
Сохранение болевого синдрома в спине или ногах после дискэктомии или ламинэктомии (операции по поводу дегенеративно-дистрофических заболеваний позвоночника) часто приводит к инвалидности или хронической зависимости от обезболивающих препаратов.
В зависимости от выраженности спаечного процесса и степени вовлечённости нервных корешков в рубцово-спаечные сращения при синдроме неудачно оперированного позвоночника может потребоваться повторное хирургическое вмешательство для рассечения образовавшихся соединительно-тканных тяжей (до 20 % случаев).
Ликвидировать спайки можно только методом их хирургического рассечения! Однако спайки могут образовываться вновь, если не принять меры по их профилактике
Можно ли предотвратить развитие спаек после хирургического вмешательства на позвоночнике?
Из-за высокой частоты развития перидурального фиброза (спаек) после операций на позвоночнике в течение последних десятилетий активно ведутся поиски возможностей профилактики этого осложнения. Было предложено большое количество методов, но наиболее эффективным оказалось нанесение во время операции на твердую мозговую оболочку и нервные корешки противоспаечного барьера, препятствующего слипанию повреждённых тканей и последующему их сращению.
Доказано, что применение противоспаечных барьеров позволяет снизить частоту развития фиброза в эпидуральном пространстве спинного мозга в послеоперационном периоде, уменьшить вероятность развития болевого синдрома после хирургического лечения позвоночника и улучшить качество жизни пациентов1.
Использование гелевых форм противоспаечных барьеров, по сравнению с мембранами, на сегодняшний день является наиболее оптимальным для спинальной хирургии, поскольку материалы в виде геля позволяют полностью покрыть все желаемые анатомические поверхности в операционной ране, обладают адгезивными свойствами и модифицированной конгруэнтностью.
Противоспаечный барьер Антиадгезин оптимально подходит для операций на позвоночнике по форме выпуска (гель) и составу (в составе 2 взаимодополняющих компонента), предотвращая развитие боли после хирургического вмешательства.
- Антиадгезин за счёт гелевой формы может покрывать и обволакивать сложные анатомические образования (нервные корешки и оболочки спинного мозга), проникать в любые полости.
- Карбоксиметилцеллюлоза в составе геля создаёт тонкую биодеградируемую плёнку на анатомических структурах в месте нанесения, что предотвращает слипание повреждённых поверхностей и защищает их от вовлечения в спаечный процесс.
- Гиалуроновая кислота в составе геля увлажняет ткани и способствует ускорению процесса регенерации (заживления).
- После выполнения своей функции гель Антиадгезин® рассасывается (биодеградирует).
Применение геля Антиадгезин на область корешков спинного мозга при операциях на позвоночнике уменьшает риск развития спаечного процесса более чем в 2 раза (оценка по данным МРТ), а также увеличивает удовлетворенность пациентов проведенным лечением2.
- Источники:
- Liu H. et al. Prevention effect of medical self-crossing sodium hyaluronate gel on epidural scar adhesion after laminectomy // Asian Pasific J Trop Med (2014) 501-504.
- Clinical trial report of Guardix-Sol. A clinical study to evaluate the efficacy and safety of Guardix-Sol for prevention of adhesion following spinal surgery, Bioraine, 2006, 63 p.
- Швец В.В., Колесов С.В. с соавт. Противоспаечный гель «Аниадгезин» при дегенеративно-дистрофических заболеваниях поясничного отдела позвоночника. // Хирургия позвоночника. 2018 г., Т15, №2, С. 39 – 50.
Источник
