Смерть при травме шейного отдела позвоночника
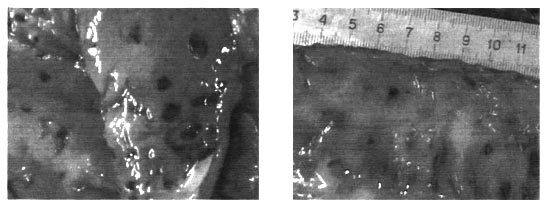
За период с 2001 г. по 2004 г. мы проанализировали 76 протоколов патолого-анатомических вскрытий пострадавших с травмами шейного отдела позвоночника и спинного мозга. Из них 29 (38,2%) находились на стационарном лечении в НХОСМТ ТОБ, а остальные 47 (61,8%) были доставлены непосредственно с места получения травмы в Тульское областное бюро судебно-медицинской экспертизы. По результатам судебно-медицинских исследований во всех случаях выявлена травма шейного отдела позвоночника. 3.3.1. Анализ причин смерти на догоспитальном этапеПри анализе причин наступления летальных исходов на догоспитальном этапе были получены следующие данные, представленные в таблице 15. Таблица 15 Причины смерти на догоспитальном этапе Как видно из таблицы, основной причиной смерти пострадавших с травмой шейного отдела позвоночника на догоспитальном этапе является разрушение спинного мозга на уровне С1-С3 сегментов (13 случаев, 17.1% от общего количества пострадавших) и продолговатого мозга на уровне С0-С1 перехода (9 случаев, 11,8% от общего количества пострадавших), что составило 46,8% причин смерти на догоспитальном этапе. Следующей по частоте встречаемости причиной является шок – 15 случаев (из них травматический шок в 10 случаях, 13.2% от общего количества пострадавших, и геморрагический – 5 случаев, 6,6% от общего количества пострадавших), что составило 31,9% причин смерти на догоспитальном этапе. Восходящий отек шейных сегментов спинного мозга явился причиной смерти у 4 пострадавших (5,3% от их общего количества ), что составило 8,5% летальных исходов на догоспитальном этапе. По 2 случая (2.6% от всех пострадавших) приходится на травму, несовместимую с жизнью (ампутация головы и падение с высоты 9го этажа), и кровоизлияния в ствол головного мозга при сочетанном характере повреждений, что в сумме составило 8,5% от всех причин смерти на догоспитальном этапе. И по одному (1,3% от всех пострадавших) – на гемоперикард с тампонадой сердца и острую дыхательную недостаточность при отеке с дислокацией головного мозга, которые имели место при сочетанном характере повреждений, что в сумме составило 4,2% всех причин смерти на догоспитальном этапе. Анализируя полученные результаты, можно предположить, что своевременная и адекватная первая медицинская помощь, направленная на проведение противошоковых мероприятий, остановку наружного кровотечения, правильную иммобилизацию шейного отдела позвоночника во время извлечения пострадавших из транспортных средств и их транспортировки в специализированный нейрохирургический стационар, мероприятия по обеспечению медикаментозной нейропротекции, в ряде случаев позволит сохранить жизнь хотя бы части из 40,4% пострадавших, погибающих на догоспитальном этапе от травматического и геморрагического шока и восходящего отека шейных сегментов спинного мозга. 3.3.2. Анализ причин смерти на этапе специализированной помощиИз 29 пациентов, находившихся на лечении в специализированном нейрохирургическом отделении, бригадами скорой медицинской помощи были доставлены 15 (51,4%) пострадавших, 12 (41,0%) переведены из других лечебно-профилактических учреждений, 2 (7,6%) доставлены в приемный покой родственниками или очевидцами происшествия. Минимальный временной промежуток от момента травмы до госпитализации в специализированное ЛПУ составил 1 час, максимальный – 11 суток. Среднее время догоспитального этапа составило 46 часов. При поступлении в стационар у 22 (75,9%) больных при неврологическом исследовании выявлен синдром полного поражения спинного мозга (класс А по ASIA/IMSOP); в 24,1% случаев выявлены синдромы неполного поражения спинного мозга: класс В – 3 (10,3%), класс С – 3 (10,3%), класс D – 1 (3,5%). Учитывая механизм травмы, жалобы при поступлении и данные клинико-неврологического осмотра, всем пострадавших в целях выявления травматического паттерна повреждения шейного отдела позвоночника выполнена спондилография в прямой и боковой проекциях, а также рентгенография зубовидного отростка С2 позвонка через открытый рот; 18 (66,7%) из них проведена МРТ. МР-томография не проведена 11 пациентам или по техническим причинам или в связи с их крайне тяжелым состоянием или кратковременным пребыванием в стационаре. Оперативное вмешательство, направленное на декомпрессию спинного мозга, проведено 7 (9,2% от общего количества пострадавших) больным, что составило 24,1% от всех пациентов, погибших в различные периоды травматической болезни. В течение первых 8 часов оперирован 1 (3,5%)пациент; в течение 1-3 суток – 2 (6,9%); позже Зх суток – 4 (13,8%). Распределение по видам хирургического и консервативного лечения представлено в таблице 16. Таблица 16 Способы лечения больных При анализе причин наступления летальных исходов в остром периоде травматической болезни спинного мозга были получены следующие данные, представленные в таблице 17. Таблица 17 Причины смерти в остром периоде травматической болезни Как видно из таблицы, основными причинами смерти пострадавших в остром периоде явились: восходящий отек шейных сегментов спинного мозга – 3 (3.9% от общего количества пострадавших) случая и некупированный травматический шок – 2 (2.6% от общего количества пострадавших) случая, что составило 42,9% и 28,6% от всех причин смерти в остром периоде, соответственно. По данным НИИ скорой помощи им. Н.В. Склифосовского г. Москвы, в остром периоде 40% пострадавших с сочетанной травмой позвоночника и спинного мозга погибает от пневмонии, и 40% – от отека и дислокации головного мозга, при этом, в первые сутки после повреждения в 91,7% случаев причиной смерти является травматический и геморрагический шок (Крылов В.В. с соавт., 2003). Все 3 пациента с восходящим отеком спинного мозга имели выраженную компрессию мозговой ткани, но, в силу разных причин, им не была произведена хирургическая декомпрессия, и они получали консервативное лечение. У 2 пациентов, погибших от травматического шока, повреждения носили сочетанный характер с превалированием в клинической картине экстравертебральных поражений. В одном клиническом наблюдении (1.3% от общего количества пострадавших) причиной наступления летального исхода явилась аспирационная пневмония с развитием отека легких, что составило 14,3%. Причем, этому пациенту в течение первых суток после получения травмы была произведена хирургическая декомпрессия спинного мозга путем корпэктомии С5 позвонка со спондилодезом аутотрансплантатом их гребня подвздошной кости. И у одного пациента (1,3% от общего количества пострадавших) с продолжительностью жизни в стационаре около 4х часов имело место грубое анатомическое разрушение спинного мозга на уровне С4 сегмента с развитием острой дыхательной и сердечно-сосудистой недостаточности, что составило 14,3% от всех причин смерти в остром периоде. При анализе причин наступления летальных исходов в раннем периоде травматической болезни спинного мозга были получены следующие данные, представленные в таблице 18. Таблица 18 Причины смерти в раннем периоде травматической болезни Как видно из таблицы, наиболее частой причиной смерти пострадавших с травмой шейного отдела позвоночника в раннем периоде травматической болезни является пневмония – 5 (6.6% от общего количества пострадавших) случаев, что составило 27,8% всех причин смерти в раннем периоде. Восходящий отек шейных сегментов спинного мозга стал причиной смерти 4 (5,3% от общего количества пострадавших) пациентов, что составило 22,2% всех причин смерти в раннем периоде. По данным НИИ скорой помощи им. Н.В.Склифосовского, г. Москва, в раннем периоде 20% пострадавших с сочетанной травмой позвоночника и спинного мозга погибает от пневмонии, и 20% – от восходящего отека спинного мозга (Крылов В.В. с соавт., 2003). Все эти пациенты имели выраженную компрессию спинного мозга, но, в силу разных причин, им не была произведена хирургическая декомпрессия, и они получали консервативное лечение. В 3 (3,9% от общего количества пострадавших) случаях причиной наступления летального исхода стал разлитой перитонит, что составило 16,7% всех причин смерти в раннем периоде. Развитие перитонита у этих пациентов было обусловлено острыми язвами желудочно- кишечного тракта с перфорацией, и всем им проводилось хирургическое лечение данного осложнения путем лапаротомии с ушиванием перфорации и дренированием брюшной полости. В 1 (1,3% от общего количества пострадавших) случае смерть наступила из-за профузного кровотечения из острой язвы антрального отдела желудка с развитием геморрагического шока, что составило 5,6% всех причин смерти в раннем периоде. Таким образом, в 22,3% случаев в раннем периоде травмы к летальному исходу приводят язвенные поражения желудочно- кишечного тракта (рис. 10 А, Б).
Рис. 10. А – язвенное поражение слизистой желудка.. Б – язвенное поражение слизистой толстого кишечника И по 1 (1.3% от общего количества пострадавших) случаю приходится на тромбоэмболию мелких ветвей легочной артерии из глубоких вен голени у больного с тромбозом вен нижней конечности, на отек головного мозга у больного с сочетанной черепно-мозговой травмой, на острую почечную недостаточность у пациентки 83-х лет с сочетанием травмы шейного отдела позвоночника и множественными переломами костей таза и нижних конечностей, и на жировую эмболию сосудов головного мозга при сочетании травмы позвоночника с оскольчатым переломом бедренной кости у молодой пациентки 20-ти лет. Оставшиеся 4 (13,8%) пациента погибли в промежуточном и позднем периодах травматической болезни спинного мозга от гнойносептических осложнений : пролежни, инфекции мочевыводящих путей, сепсис. Таким образом, 24,1% пострадавших с острой травмой шейного отдела позвоночника и спинного мозга на этапе специализированной нейрохирургической помощи погибают в остром периоде травматической болезни от тяжелой механической травмы, сопровождающейся грубым повреждением шейных сегментов спинного мозга и/или травматическим шоком (42,9% и 28,6%, соответственно). Эти показатели сопоставимы с данными, полученными при анализе причин смерти на догоспитальном этапе – 46,8% и 31,9%, соответственно, что указывает, фактически, на тяжесть полученной травмы и некурабельность данной категории пострадавших. В раннем периоде травматической болезни погибают 62,1% пациентов с острой травмой шейного отдела позвоночника и спинного мозга. Основными причинами смерти в этом периоде являются присоединившиеся осложнения -50% (пневмония – 27,8% и язвенное поражение желудочно-кишечного тракта – 22,2%) и восходящий отек шейных сегментов спинного мозга – 22,2%. Однако, развитие последнего у этой категории пострадавших обусловлено не только тяжестью самой механической травмы нервной ткани, но и сохраняющейся компрессией невральных образований, приводящей к усугублению процессов патоморфогенеза в тканях шейного отдела спинного мозга, которые будут изучены в следующем разделе. Назад | Оглавление | Вперед Дата публикации (обновления): 07 марта 2017 г. 20:28 . |
Источник
Перелом шейного отдела позвоночника способен нанести организму сильные повреждения и стать причиной не только долгосрочных проблем с позвоночником, но и летального исхода. Рассмотрим симптомы, диагностику и методы лечения такой травмы.
Что такое перелом шейного позвонка
Перелом шейного позвонка – это достаточно распространенная травма. Несмотря на это, она представляет большую опасность – несчастный случай может закончиться для пострадавшего инвалидностью или летальным исходом. Причина заключается в том, что примерно в 60% случаев у человека оказывается поврежден спинной мозг.
Позвонки могут быть повреждены компрессионным и декомпрессионным путем. В первом случае причина травмы – это сильное сдавливание, а втором – растяжение. Велика опасность и появления осколков – их наличие способно перевести травму в категорию активных.
То, какой вред организму нанесет перелом шейного отдела позвоночника, во многом зависит от действий в рамках первой помощи. У человека могут быть проблемы с дыханием или глотательным рефлексом, болевой шок. Потому важно не давать ему никаких обезболивающих в таблетках, зафиксировать голову и следить за тем, чтобы во рту не скапливались рвотные массы.
Строение шейного отдела позвоночника
Всего в составе шейного отдела семь позвонков:
- Первый. Также называет «атлант». Травмируется очень часто, потому что не имеет специальной амортизирующей подложки в месте соединения с другими костями. Его повреждение способно оказывать воздействие на гипофиз, внутреннее ухо, а также симптоматическую нервную систему.
- Второй. Травма этого сегмента способна вызывать повреждения зрения и слуха.
- Третий. Если есть проблемы в этом отделе, у больного часто может проявиться паралич лицевых мышц.
- Четвертый. Пришедшийся на эту область перелом может иметь последствие в виде паралича рта.
- Пятый. Очень тяжелый в плане последствий повреждения позвонок. Он отвечает за горловые связки, потенциально способен вызывать проблемы с дыханием и глотанием.
- Шестой. Удар сюда приводит к спазму мышц предплечья и шеи, человек начинает страдать от удушья.
- Седьмой. Больной будет чувствовать онемение в плечах и руках.
Причины травмы шейных позвонков
Симптомы перелома шейного отдела позвоночника вполне могут возникать у тех, кто занимается экстремальными видами спорта или получил сильный удар по голове. Есть две основные силы, которые способствуют повреждениям:
Сдавливание. Результатом становится опасный и сложный в лечении компрессионный перелом. В зависимости от уровня сдавливания тела позвонка, может быть задет спинной мозг. Нередко такие травмы приводят к инвалидности и летальному исходу.
Растяжение. В этом случае позвонки часто оказываются целыми. Больше страдают связки, нервы и межпозвоночные диски. Повреждение опасно тем, что возникает нарушение удерживающих позвоночник в правильном положении связей. Для лечения может потребоваться хирургическое вмешательство.
Причина таких воздействий может быть разная, к примеру автомобильная авария или неудачный прыжок в воду. Сложнее всего ситуация, когда целостность позвонка нарушается и от него отделяются острые осколки.
Как диагностировать перелом
Признаки шейного перелома во многом позволят диагностировать такую травму сразу после ее получения – по неестественному положению головы или сильным болям.
В больнице медики используют специальное оборудование – рентгены и томографы. Они помогают определить, в каком состоянии на данный момент находятся кости и ткани, располагающиеся рядом с ними.
Признаки перелома
Многие признаки переломов шейных позвонков были перечислены нами в описании строения этой части позвоночного столба. Среди основных симптомов:
- сильная боль в области шеи;
- неспособность держать голову прямо;
- сильное напряжение в мышцах;
- потеря чувствительности в руках или области рядом с травмированным местом;
- появление гематомы или отечности;
- ухудшение зрения и слуха;
- потеря сознания от сильного болевого шока.
В такой ситуации важно правильно сработать: зафиксировать голову человека, не давать ему двигаться – это ухудшит состояние и приведет к опасности еще более сильного повреждения внутренних тканей. Обратите внимание на то, что нужно как можно скорее вызвать «Скорую помощь».
Повреждение первого позвонка
Так как первый позвонок называется «атлантом» и отвечает за поддержание правильного положения головы человека, его повреждение приводит к появлению нестабильности в области шеи. Может теряться чувствительность ткани рядом с пораженной областью. Как можно скорее уложите пострадавшего на ровную, твердую поверхность.
Повреждение второго позвонка
Последствия перелома 2 шейного позвонка могут оказаться не менее страшными, чем при повреждении атланта. В аксисе могут возникать повреждения зубовидного отростка и сустава Крювелье. Это достаточно тяжелый случай из-за повреждения нервных волокон.
На начальном этапе человек может не осознавать, что у него перелом, потому что голова свободно двигается и боль не столь сильная. Однако через некоторое время или при воздействии даже минимальной тяжести может наступить серьезное повреждение: от паралича до слепоты. При первом подозрении на такое повреждение нужно как можно скорее сделать рентгенографию.
Остальные позвонки
Перелом 4, 5 шейных позвонков встречается не так часто, но спинной мозг в них также подвержен повреждениям. В этом случае человек может почувствовать снижение чувствительности конечностей, наступает паралич пальцев на руках или сильное напряжение мышц в области шеи.
Последствия перелома 7 шейного позвонка, как уже описывалось выше, приводят к затруднению дыхания и глотания, а это не менее опасно.
Лечение
Первый серьезный шаг на пути к выздоровлению пациента – подробная диагностика его состояния с использованием современной техники – МРТ, а также рентгена. Вариантов лечения может быть два – это консервативный подход или хирургическое вмешательство.
Консервативный метод
Используется в том случае, если перелом нетяжелый. В этом случае боль купируется с использованием анальгетиков, а на время восстановления больному надевается специальный воротник. Он поддерживает шею в правильном положении и ограничивает подвижность.
На протяжении нескольких недель нужно будет двигаться с собой осторожностью. Чтобы последствия перелома шейных позвонков были не такими серьезными, прописывается и специальная богатая кальцием и питательными веществами диета.
Хирургическое вмешательство
Операция нужна в том случае, если есть сильный компрессионный перелом или от позвонка отделились острые осколки. В таком случае последствия перелома шейного отдела могут вылиться в паралич и инвалидность, потерю зрения. Всего один большой осколок способен нанести серьезные повреждения.
Хирург удаляет осколки и ставит специальную титановую накладку. После восстановительного периода к шее возвращается подвижность.
Восстановительный период
Реабилитация после перелома шейного отдела позвоночника является важным этапом восстановления. Используется массаж, иглоукалывание, гимнастика и методы физиотерапии, способные вернуть подвижность.
Последствия переломов шейного отдела позвоночника
Если человек не получит должного лечения, велика опасность появления онемения конечностей, ухудшения зрения и слуха, искривления шеи, потери способности держать голову прямо. Некоторые жалуются на плохую подвижность шеи. Еще большую опасность представляет ухудшение состояния костной ткани, при которой повторный перелом может случиться даже без приложения большой нагрузки.
Источник