Сколиоз боковое искривление позвоночника

Сколиоз – это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
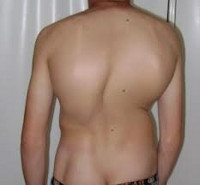
Сколиоз
Причины сколиоза
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков. В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
Классификация
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
- Осаночные сколиозы – возникшие вследствие нарушения осанки, исчезающие при наклонах кпереди и проведении рентгенографии в лежачем положении.
- Рефлекторные сколиозы – обусловленные вынужденной позой пациента при болевом синдроме.
- Компенсаторные сколиозы – возникшие вследствие укорочения нижней конечности.
- Истерические сколиозы – имеют психологическую природу, встречаются крайне редко.
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
- Травматические – обусловленные травмами опорно-двигательного аппарата.
- Рубцовые – возникшие вследствие грубых рубцовых деформаций мягких тканей.
- Миопатические – обусловленные болезнями мышечной системы, например, миопатией или прогрессирующей мышечной дистрофией.
- Нейрогенные – возникающие при нейрофиброматозе, сирингомиелии, полиомиелите и т. д.
- Метаболические – обусловленные нарушениями обмена и нехваткой определенных веществ в организме, могут развиваться, например, при рахите.
- Остеопатические – возникшие вследствие врожденной аномалии развития позвоночника.
- Идиопатические – причину развития выявить невозможно. Такой диагноз выставляется после исключения остальных причин возникновения сколиоза.
С учетом времени возникновения идиопатические сколиозы делятся на:
- Инфантильные – развившиеся в 1-2 годы жизни.
- Ювенильные – возникшие между 4-6 годами жизни.
- Подростковые (адолесцентные) – появившиеся между 10 и 14 годами жизни.
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
- Шейно-грудные (с вершиной искривления на уровне III-IV грудных позвонков).
- Грудные (с вершиной искривления на уровне VIII-IX грудных позвонков).
- Грудо-поясничные (с вершиной искривления на уровне XI-XII грудных позвонков).
- Поясничные (с вершиной искривления на уровне I-II поясничных позвонков).
- Пояснично-крестцовые (с вершиной искривления на уровне V поясничного и I-II крестцовых позвонков).
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.

КТ ОГК. Выраженная левосторонняя сколиотическая деформация грудо-поясничного перехода.
Симптомы сколиоза
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
Диагностика
Физикальное обследование
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.

Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.

МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение сколиоза
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Источник
С течением лет диагноз сколиоз ставится все чаще, причем основной процент обнаруженных новых случаев приходится на детей. Ни правильные парты, ни ортопедические матрасы не способствуют существенному улучшению положения дел. Поэтому все чаще во время профилактических осмотров или при обращении пациентов с жалобами на боли в спине диагностируется сколиотическая деформация позвоночника.
Около 30% заболеваний позвоночника у детей приходится на сколиоз.
Чаще всего впервые он обнаруживается в детском или подростковом возрасте, а затем может сопровождать человека в течение всей жизни, если своевременно не были приняты соответствующие меры. Сегодня со сколиозом, особенно на начальных стадиях развития, можно успешно бороться силами консервативной терапии и добиться полного восстановления нормального положения позвоночного столба.

Что такое сколиоз
Позвоночник человека условно поделен на 4 отдела: шейный, грудной, поясничный и крестцовый. Каждый из них имеет физиологические изгибы: лордоз (прогиб внутрь) в поясничном и шейном отделах, а также кифоз (выступание наружу) в грудном и крестцовом отделе.
Сколиозом называют стойкую деформацию позвоночника, при которой он искривляется вбок по отношению к центральной оси. При этом деформация затрагивает не отдельный отдел позвоночного столба, а чаще всего каждый из них. Для сколиоза характерно усиление естественного лордоза и кифоза. Также наблюдается поворот тел позвонков, что провоцирует изменение осанки разной степени выраженности, изменение линии плеч, тазовых костей.
В большинстве случаев основное искривление возникает в области поясницы. При этом компенсаторной деформации подвергается и остальная часть хребта. Сколиоз в любой форме приводит к возникновению нарушений в работе практически всех систем организма, так как органы смещаются с естественных положений, что, безусловно, отражается на качестве их функционирования.

Чаще всего сколиоз обнаруживается у детей или уже в подростковом возрасте, т. е. в периоды наиболее активного роста ребенка. Пик скачков роста приходится на 4-6 лет, а также на 10-14 лет. Именно эти периоды считаются наиболее ответственными, поэтому родителям следует не пренебрегать профилактическими медицинскими осмотрами детей в эти важные для правильного формирования позвоночника временные отрезки.
Не стоит путать нарушение осанки со сколиозом. Если в первом случае речь идет о «плохой привычке», то во втором – о заболевании, требующем квалифицированного комплексного лечения.
Деформация позвоночника может развиться и уже во взрослом возрасте, а также прогрессировать. Но чаще она является следствием отсутствия своевременного вмешательства в момент начального формирования, т. е. в детском или подростковом возрасте.
Экспертное Мнение Врача
Чем раньше найдено сколиотическое искривление – тем легче его исправить с помощью комплексов ЛФК, которыми зачастую пренебрегают родители.
Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.

Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.

В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Рождение детей с патологиями развития может быть спровоцировано перенесением женщиной во время беременности вирусных заболеваний, сильных стрессов или приемом определенных лекарственных средств.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3-6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Степени и формы сколиоза
В течение заболевания выделяют 4 степени, описывающие тяжесть искривления хребта:
- 1 степень – позвоночный столб отклоняется от нормальной оси не более чем на 10°. Подобное можно рассматривать в качестве варианта нормы, поскольку сегодня такая деформация присутствует практически у каждого человека. Искривление обнаруживается исключительно с помощью рентгена. Серьезного медицинского вмешательство оно не требует, но все же нуждается в постоянном контроле, чтобы не упустить момент прогрессирования деформации.
- 2 степень – угол отклонения позвоночника составляет 10-25°. Подобные изменения квалифицированный ортопед или вертебролог может заметить уже визуально и рекомендовать пациенту пройти комплексное консервативное лечение для их устранения.
- 3 степень – позвоночник «уходит» в сторону более чем на 25°, но еще менее чем на 40°. При этом уже начинает формироваться сколиотический горб, меняться форма грудной клетки, серьезно нарушаться работа внутренних органов.
- 4 степень – градус деформации превышает 41°. Пациенты испытывают выраженные боли, не могут длительно стоять, сидеть, ходить. Все внутренние органы сильно страдают, формируется крупный горб. Помочь больным в таких ситуациях можно только посредством операции.
Кстати, при 2 и большей степени сколиоза дается освобождение от призыва в ВС РФ.

У 80% больных наблюдается угол искривления позвоночника менее 20°. В таких ситуациях рекомендовано обратить внимание на проблему и принимать меры для ее решения, поскольку с течением лет под действием физических нагрузок и ряда других факторов деформация может усугубляться вплоть до 4 степени. А это сопряжено с мощными болями, необходимостью постоянно носить жесткий ортопедический корсет и острой потребностью в проведении хирургического вмешательства.
В зависимости от того, какие отделы позвоночника вовлечены в патологический процесс и направления искривления, различают 4 формы сколиоза:
- С-образный – позвоночник деформируется дугообразно в одном из отделов, что является зачастую следствием работы компенсаторных механизмов, включающихся, например, при большой разнице между длиной ног. Может быть лево- и правосторонним, но в любом случае принадлежит к числу неструктурных сколиозов, т. е. не сопровождается ротацией позвонков.
- S-образный – проявляется наличием одновременно 2-х дуг, одна из которых присутствует в грудном отделе, а вторая в поясничном. Наиболее типичен для девочек-подростков.
- Z-образный – самая тяжелая форма заболевания, при которой искривление позвоночника наблюдается одновременно в трех его отделах.
- Кифосколиотический – позвоночник деформируется как в боковой проекции, так и во фронтальной. Поэтому искривление в сторону присутствует зачастую в области поясничных позвонков, а искривление вперед или назад – в груди, что приводит к серьезным деформациям грудной клетки и заметной сутулости.

Симптомы
Характер проявлений заболевания определяется его видом, формой и степенью. При сколиозе могут присутствовать:
- головные боли;
- несимметричное положение плеч, лопаток;
- искривление грудной клетки;
- нарушения дыхания, одышка;
- боли в пояснице;
- односторонняя напряженность мышц спины;
- формирование горба;
- изменение осанки, сутулость;
- быстрая утомляемость;
- нарушения работы пищеварительной системы и другие нарушения.
Нередко даже при незначительных изменениях в положении позвоночника возникают острые боли в спине, способные отдавать в конечности и другие части тела. Их причина нередко кроется в ущемлении нервов костными структурами или видоизмененными межпозвоночными дисками. Это приводит к снижению качества проведения биоэлектрических импульсов по нервам от спинного мозга к соответствующим органам.

В результате их работа не может полноценно контролироваться нервной системой, следствием чего становиться возникновение нарушений в их функционировании, а со временем и развитие органических нарушений. Это в комплексе с отрицательным влиянием сколиотической деформации хребта быстро приводит к возникновению заболеваний органов дыхания, сердца, почек, печени, желудка и других органов брюшной полости.
Причем то, какие органы страдают в большей мере, напрямую зависит от того, в каком отделе позвоночника наблюдается искривление и его степени. Так, при деформации грудного отдела позвоночника и ущемлении отходящих на этом участке от спинного мозга нервов могут присутствовать нарушения в работе бронхов, легких, печени, поджелудочной железы, половых органов и пр. Это проявляется:
- одышкой, обструкцией дыхательных путей, регулярными приступами кашля, развитием бронхиальной астмы;
- желтушностью кожи и/или склер;
- аритмией;
- болями в правом подреберье или области желудка;
- повышением уровня сахара в крови;
- нарушением пищеварения, запором или диареей;
- повышенной утомляемостью;
- болями внизу живота;
- нарушением потенции;
- учащением мочеиспускания и т. д.
Диагностика
При возникновении подобных изменений следует обратиться к ортопеду или вертебрологу. Врач проведет полноценный осмотр больного, в ходе которого он обращает особое внимание на:
- длину конечностей и подвижность суставов;
- выраженность кифоза;
- симметричность положения лопаток, треугольников талии, а также плеч;
- состояние грудной клетки и мышц спины;
- подвижность поясницы и выраженность лордоза;
- положение тазовых костей;
- характер расположения внутренних органов.
Полученных в ходе визуального осмотра данных достаточно, чтобы предположить наличие сколиотической деформации. Далее пациенту назначаются для определения формы и степени искривления позвоночника рентгенологическое исследование, КТ и МРТ. Благодаря этим инструментальным методам диагностики удается обнаружить ротацию позвонков, точно высчитать угол искривления по Коббу или Чаклину. В результате специалист получает исчерпывающие данные о характере деформации и может подобрать оптимальную в данном случае тактику лечения.

Лечение сколиоза у взрослых без операции
Бороться с заболеванием консервативными, т. е. безоперационными, методами возможно, только если угол искривления позвоночного столба не превышает 25°(1 и 2 степень сколиоза). В остальных случаях изменения настолько серьезны, что устранить патологию полностью даже хирургическим путем не всегда представляется возможным. Операция способна значительно уменьшить степень искривления и восстановить близкую к вертикальной ось позвоночника, что существенно повышает качество жизни больного.
Таким образом, начинать лечение сколиоза нужно как можно раньше, пока с ним можно справиться без вмешательства нейрохирургов. Итак, если у пациента обнаружен сколиоз 1 или 2 степени, ему показан комплекс индивидуально подобранных мер, которые взаимно дополняют друг друга. Поэтому самовольно исключать любой элемент терапии нельзя. Это приведет к резкому снижению ее эффективности.
Для лечения сколиоза 1 и 2 степени назначаются:
- мануальная терапия;
- медикаментозная терапия;
- использование ортопедических бандажей;
- ЛФК и плавание;
- физиотерапия.
Крайне важно обратить внимание на проблему и начать борьбу с ней до завершения этапа формирования позвоночника, т. е. до достижения 20 лет. В более позднем возрасте все попытки исправить деформацию отличаются значительно меньшей эффективностью.
Мануальная терапия
Мануальная терапия, в отличие от лечебного массажа, подразумевает непосредственное воздействие на позвоночник руками врача. Особенно эффективной в борьбе со сколиозом признана авторская методика академика Анатолия Гриценко. Она подразумевает не только целенаправленное, предельно точное воздействие на искривленные позвонки, но и комплексную работу с позвоночником.
Благодаря авторскому методу Гриценко удается безоперационным путем в достаточно сжатые сроки добиться устранения сколиотической деформации 1 или 2 степени, вернуть позвонки и смещенные органы на их естественные места, а также устранить компрессию нервов и нормализовать тонус мышц спины. Это не только дает хорошие эстетические результаты, но и позволяет избежать развития многих потенциально опасных заболеваний или устранить причину их возникновения. Поэтому проводимая терапия болезней внутренних органов будет значительно результативнее и позволит добиться не только временного улучшения, но и стабильного сохранения полученного положительного результата.

Но сегодня в России только незначительное количество мануальных терапевтов способны проводить действительно эффективные сеансы и правильно воздействовать на позвоночник, а не только на мягкие ткани. При этом методом Гриценко, имеющим более 90 патентов, владеет еще меньшее их число. Поэтому доверять здоровье своего позвоночника или ребенка можно только квалифицированному специалисту. Это позволит получить прекрасный результат, а главное устранить риск развития осложнений сколиоза.
Экспертное Мнение Врача
Статья подробно рассматривает не только патогенез идиопатического сколиоза, но и способы предотвращения этой часто встречающейся патологии (первых трех степеней). Метод Академика А.Г. Гриценко – это уникальный по своей сути способ, который позволяет ускорить процесс восстановления физиологически приемлемой функции позвоночника.
Экспертное Мнение Врача
Чтобы избавиться от сколиоза в зрелом возрасте, необходимо вооружиться терпением, и под наблюдением контролирующего динамику заболевания лечащего врача пройти все ступени лечения, от противовоспалительной терапии (фонофорез, электрофорез) до курса массажа, мануальной терапии и ЛФК.
К тому же, раз в две недели после окончания основного курса проходить корректировочный сеанс массажа и мануальной терапии. Пускать процесс со сколиозом на самотек просто нельзя, потому что нарушение динамического и статического стереотипа может привести к патологическим изменениям органов и систем.
Медикаментозная терапия
Целью медикаментозной терапии является уменьшение болевого синдрома и возникших на фоне сколиоза изменений во внутренних органах. Поэтому для каждого пациента характер лечения подбирается отдельно, нередко с привлечением смежных специалистов (кардиологов, пульмонологов, гастроэнтерологов, урологов и т. д.).
Одними из основных компонентов медикаментозной терапии являются:
- НПВС, обладающие обезболивающими и противовоспалительными свойствами;
- витамины группы В и D, способствующие нормализации нервной проводимости и улучшению состояния костной ткани;
- минеральные добавки, витамин Д, помогающие укреплять костную ткань.
Ортопедические приспособления
Специальные корсеты разной степени жесткости используются для снижения нагрузки на позвоночник и коррекции осанки. Они помогают корректировать положение позвоночника и создавать благоприятные условия для его правильного формирования.

ЛФК и плавание
Лечебная физкультура – неотъемлемый компонент консервативной терапии сколиоза 1-2 степени, особенно у детей. Индивидуально подобранный комплекс упражнений помогает укрепить мышцы спины, которые создают надежную поддержку позвоночнику и препятствуют усугублению деформации.
Часто рекомендуется, как минимум дважды в неделю, ходить в бассейн, поскольку плавание не создает нагрузки на хребет, но эффективно укрепляет мышечный корсет. В результате повышается эффективность сеансов мануальной терапии, и создаются благоприятные условия для выравнивания позвоночного столба.
Физиотерапия
Для повышения эффективности проводимой терапии используются методы физиотерапии. Они способствуют улучшению кровообращения, нормализации тонуса мышц спины и уменьшению болевого синдрома.
Пациентам назначаются курсы:
- ультразвуковой терапии;
- магнитотерапии;
- электрофореза;
- электромиостимуляции;
- гидромассажа;
- тепловые процедуры.

Таким образом, сколиоз 1 и 2 степени успешно можно устранить посредством консервативного лечения. При этом важен комплексный подход, поскольку каждый метод оказывает собственное положительное влияние на состояние позвоночника и внутренних органов, что в сумме позволяет добиться устранения патологии. Но важно как можно раньше заметить отклонения от нормы и тут же начать действовать.
Источник
