Шпоры на позвоночнике чем лечить

Дата публикации: 23.02.2018
Дата проверки статьи: 29.11.2019
Остеофиты позвоночника или спондилез – костные разрастания, сигнализирующие о дегенеративных изменениях в отделах позвоночника. Нередко они диагностируются у людей старше 60 лет. Разрастания костной ткани сопровождаются болевым синдромом и могут вызывать неврологические нарушения. В редких случаях они приводят к сковыванию движений, человеку становится сложно повернуть голову.
Симптомы остеофитов позвоночника
Если остеофиты образовались в шейном отделе позвоночника, то они вызывают следующие симптомы:
- боль в затылке, отдающая в руки;
- головокружение;
- шум в ушах;
- ограничение подвижности при повороте головы;
- частичная потеря зрения;
- тошнота и рвота.
При таком недуге вены и артерии сильно сдавливаются, что приводит к повышению внутричерепного давления.
Остеофиты в грудном отделе позвоночника могут никак не проявляться. Человек не знает о наличии болезни, однако она опасна тем, что способна вызывать полный паралич в данном отделе.
Для костных наростов в поясничном отделе позвоночника характерно появление нескольких симптомов:
- ноющий болевой синдром в нижней части спины при ходьбе или длительном пребывании в положении стоя;
- боль в пояснице, отдающая в бедро;
- онемение конечностей;
- ощущение покалывания в ногах и руках.
В редких случаях остеофиты приводят к дисфункции органов пищеварения и мочевого пузыря.
Остеофиты позвоночника возникают вследствие таких причин:
- аномальное развитие межпозвонковых дисков;
- сколиоз;
- постоянное напряжение спины при занятиях спортом или подъеме тяжестей;
- неправильное питание;
- генетическая предрасположенность;
- травмы позвоночника;
- эндокринные заболевания;
- плоскостопие;
- наличие избыточного веса;
- фасеточный синдром;
- нарушение обменных процессов;
- малоподвижный образ жизни;
- возрастные изменения;
- неврологические заболевания.
Стремительное разрастание остеофитов приводит к изнашиванию межпозвоночного диска, повышения нагрузки на связки и суставы и накоплению в них извести.
Врачи выделяют 4 вида остеофитов:
- массивные – возникают на фоне доброкачественных или злокачественных новообразований в хряще или кости, имеют форму шпоры или козырька на рентген-снимках;
- дегенеративно-дистрофические – причиной таких наростов считается деформирующий артроз, приводящий к ограничению движений суставов.
- посттравматические – последствия травм и различных повреждений костной структуры;
- периостальные – появляются при остром или хроническом воспалении в надкостнице.
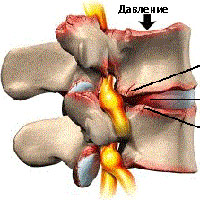
По местам локализации костные наросты бывают передними, задними, переднебоковыми и заднебоковыми. Передние остеофиты редко провоцируют боли и образуются на передней части позвонка. Задние остеофиты сопровождаются острым болевым синдромом, поскольку сдавлены нервные окончания. Переднебоковые внешне по форме напоминают птиц. Возникают в тех участках позвонков, где происходит наибольшее давление. Заднебоковые остеофиты образуются в шейном отделе позвоночника.
Диагностика
При запущенном заболевании врач может выявить остеофиты при пальпации. Если остеофиты небольшого размера, то пациенту назначают рентгенографию, МРТ или компьютерную томографию. Они демонстрируют изменения в костной ткани позвонков, состояние спинного мозга и нервных корешков.
Для диагностики остеофитов позвоночника в сети клиник ЦМРТ используют ряд методов:
К какому врачу обратиться
Остеофиты относятся к патологиям опорно-двигательного аппарата. Их лечит ортопед. Он ставит диагноз, назначает и контролирует лечение. Если разрастание костной ткани сопровождается сильными болями, обратитесь к неврологу.
Лечение остеофитов позвоночника
Спондилез относится к опасным патологиям, быстро прогрессирует и часто вызывает осложнения. При остеофитах позвоночника больной должен носить ортопедический воротник или корсет.
В запущенных случаях потребуется оперативное лечение. К наиболее современным и эффективным хирургическим методикам относятся:
- фасектомия – хирург полностью удаляет фасеточный сустав с наростом;
- фораминотомия – в ходе операции увеличивают расстояние между позвонками с целью уменьшить давление на нервы;
- ламинэктомия – частичное или полное иссечение пластины;
- ламинотомия – врач делает небольшое отверстие в костной пластине, защищающей позвоночный канал.
При остеофитах в шейном отделе позвоночника необходимо длительно принимать обезболивающие препараты, мышечные релаксанты и противовоспалительные средства. Они помогают избавиться от боли и спазмов. Также врач назначает витамины группы B и никотиновую кислоту для формирования костной ткани. Для уменьшения мышечного напряжения полезно использовать минеральные комплексы, содержащие кальций, магний и фосфор. При нарушенном кровообращении следует наносить на пораженные участки согревающие мази.
Больному рекомендуется ограничить физическую активность до исчезновения боли и воспаления. Далее следует регулярно выполнять умеренные упражнения лечебной физкультуры, постепенно увеличивая нагрузку. Хорошо себя зарекомендовала в борьбе с болезнью мануальная терапия. Для уменьшения мышечного спазма полезно делать массаж. При выявлении воспалительного процесса и отека в области фасеточных суставов потребуются инъекции стероидов.
Для лечения остеофитов позвоночника в сети клиник ЦМРТ применяют следующие методы:
В редких случаях операция на позвоночнике может вызывать серьезные осложнения:
- попадание инфекции;
- повреждение спинного мозга;
- нестабильность позвоночника;
- нарушение мочеиспускания;
- болевые ощущения в позвоночном столбе и нижних конечностях.
Профилактика остеофитов позвоночника
Для предотвращения образования костных наростов необходимо соблюдать ряд правил:
- вести активный образ жизни;
- при длительном сидении в офисе следует каждые 2 часа делать небольшую разминку шеи, спины и мышц грудной клетки;
- следить за осанкой;
- нормализовать питание;
- откорректировать вес;
- избегать перееданий;
- отказаться от использования твердых и высоких подушек;
- своевременно лечить патологии позвоночника;
- каждые 3 месяца проходить курс массажа.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Многие пациенты говорят, чтоу них в позвоночнике есть костные шпоры (разрастания), подразумевая, что эти костные шпоры являются причиной боли в спине. Однако, не смотря на то что костные шпоры сами по себе являются свидетельством дегенеративных изменений позвоночника; наличие костных шпор не обязательно означает, что они являются фактической причиной боли в спине пациента.
Наличие костных шпор не обязательно означает, что они являются фактической причиной боли в спине
Термин «костные шпоры» на самом деле является немного некорректным, поскольку слово “шпоры” подразумевает, что эти костные наросты задевают или проникают в какую-то анатомическую часть позвоночника, вызывая боль. Тем не менее, в отличие от такой трактовки термина, костные шпоры фактически гладкие по своей структуре и формируются в течение длительного периода времени.
Медицинский термин для обозначения костных шпор – носит название «остеофит», а в области применения к позвоночнику – «спондилёз», который представляет собой расширение нормальной костной структуры. В основном, остеофиты являются рентгенографическим маркером дегенеративных процессов (старения), которые можно обнаружить на рентгенограмме или КТ. По большому счету, это естественный процесс старения организма. В возрасте старше 60 лет, костные шпоры, формирующиеся на позвонках – довольно распространенное явление.
Анатомия образования костных шпор
Позвоночник человека состоит из тридцати двух отдельных позвоночных сегментов, разделенных межпозвонковыми дисками, состоящими из коллагена и связок. Эти диски являются амортизаторами и позволяют ограничить степень гибкости и движения в каждом сегмента позвоночника. Кумулятивный эффект позволяет выполнять полный диапазон движения вокруг оси позвоночника, особенно в шее (шейном отделе позвоночника) и пояснице (поясничном отделе позвоночника).
Движение между каждым сегментом ограничивается жесткой внешней фиксацией, которая осуществляется за счет связок и суставов, которые соединены на каждом уровне позвоночника (фасеточные суставы). Под каждым суставом выходит пара нервных корешков из позвоночного канала. Место выхода нерва относительно невелико.
В повседневной жизни, стрессовые ситуации лишь усугубляют травматизацию позвоночника, вызывая дегенерацию в дисках и суставах позвоночника. На фоне таких факторов, как возраст, травмы, и плохая осанка, по типу кумулятивного (накопительного) эффекта происходит разрушение кости или суставов позвоночника.
Например:
Межпозвонковый диск медленно изнашивается, связки ослабевают, и развивается гипермобильность суставов. Со временем связки утолщаются, что приводит к образованию костной ткани или костных шпор. По мере того как центральный спинномозговой канал уменьшается в диаметре (стенозируется), за счет утолщения связок, происходит сжатие нервных корешков, что и вызывает клинические симптомы.
Дегенеративные изменения в тканях при нормальной жизнедеятельности начинаются в первом зрелом возрасте, но обычно это достаточно длительный процесс.
Факторы, которые могут ускорить дегенеративный процесс и рост костной шпоры включают в себя:
- Врожденные особенности или наследственность;
- Неправильный образ жизни, в том числе плохая осанка;
- Травматический фактор, особенно связанный со спортом и дорожно-транспортными происшествиями.
Поэтому для того чтобы свести к минимуму боль в спине, обычно рекомендуется заниматься спортом (аэробикой и др.) для поддержания хорошей осанки в течение всей жизни.
Причины костной мозоли
Есть целый ряд общих причин, которые связаны с развитием костных шпор, в том числе остеоартроз и стеноз позвоночного канала. Большинство врачей замечают, что наиболее частой причиной болей в спине в старшей группе пациентов (старше 55 лет или 60 лет) является артрит или артроз фасеточных суставов.
Артроз фасеточных суставов
Артроз может привести к сильной боли в пояснице, которая, как правило, усугубляется утром, затем стихает, когда человек начинает двигаться, а потом опять ухудшается ближе к концу дня.
Наиболее распространенной причиной шейного и поясничного артроза является генетическая предрасположенность. Пациенты могут ощущать развивающиеся симптомы остеоартрита в возрасте 40-50 лет. Мужчины более склонны к развитию артроза, чем женщины. У женщин степень риска повышается в период постменопаузы.
Клинические симптомы остеофитов
Типичные симптомы, о которых сообщают пациенты, включают в себя:
- Тупая боль в области шеи или поясницы в положении стоя и при ходьбе;
- Иррадиирущая боль в плечах (часто включая головные боли), если поражается шейный отдел позвоночника;
- Иррадиирущая боль в задней части бедра, если поражается поясничный отдел позвоночника.
Типичные симптомы остеофитов в поясничном отделе часто улучшаются, когда человек наклоняется вперед или сгибается в талии, например, наклоняясь при подъеме веса и т.д.
По мере того, как развивается компрессия нервных корешков из-за разрастания костной шпоры, пациенты могут жаловаться на некоторые неврологические симптомы, включая:
- Боль в одной или обеих руках или ногах;
- Онемение или покалывание в одной или обеих руках или ногах;
- Прогрессирующая слабость в одной или обеих руках или ногах;
- В очень редких случаях, дисфункция кишечника и мочевого пузыря (недержание и др.)
Симптомы, описанные выше, могут также быть вызваны другими заболеваниями, включая диабет, нарушение кровообращения в верхних и нижних конечностях, опухоли спинного мозга, переломы и спинальные инфекции.
Многие из симптомов костной шпоры схожи с артритом, ревматизмом, мышечным утомлением, а также острым состоянием при грыжах межпозвонковых дисков, сопровождающихся компрессией нерва. Поскольку типичные симптомы костной шпоры часто схожи с симптомами других заболеваний, для пациента важно проконсультироваться с соответствующими медицинскими специалистами, чтобы получить тщательный и точный диагноз.
Диагностика костной шпоры
Диагностическая оценка начинается с клинического обследования. Лечащий врач должен провести детальное неврологическое обследование позвоночника с целью оценки компрессия спинномозговых нервных корешков. Основой диагностики является изучение истории болезни пациента, симптомов и проведение дополнительного тестирования, чтобы определить причину боли пациента.
Общие диагностические тесты, чтобы помочь в диагностике боли, включают:
- Метод ЭМГ (электромиография), который обычно выполняется для определения степени и тяжести повреждения спинномозгового нерва. Тест проводимости ЭМГ позволяет подтвердить или исключить компрессию периферических нервов.
- Рентгенография. Рентген позвоночника проводится для того, чтобы определить степень структурных изменений и степени формирования костной шпоры. С помощью снимков врач может определить, присутствуют ли деструктивные изменения или нет.
- Компьютерная томография (КТ) с миелографией и/или МРТ может предоставить информацию об изменении в мягких тканях и определить степень компрессии нервной системы. С помощью данных методик клиницист может сопоставлять клинические симптомы с результатами рентгенологических исследований и рекомендовать корректирующий курс действий, часто в проведении совместных консультаций с нейроортопедами.
Методы лечения остеофитов
У большинства пациентов с легкой или умеренной степенью компрессии нерва, при котором происходит раздражение нервных волокон, медикаментозная терапия поможет эффективно справиться с симптомами боли. Например, прием противовоспалительных препаратов, миорелаксантов, обезболивающих в течение 4-6 недель.
Непродолжительный период отдыха
Активность может вызвать воспаление в суставах, при этом короткий период покоя первоначально целесообразно соблюдать для того, чтобы исключить факторы, провоцирующие боль.
Через 1-2 недели, вы можете попробовать начать заниматься физическими упражнениями или пройти курс массажа. Эти методы довольно часто облегчают болезненность в суставах. Данные методы позволяют восстановить гибкость и прочность в различных отделах позвоночника, способствуя тем самым, улучшению осанки и уменьшению компрессии нервных корешков
Тем не менее, перед началом любой формы реабилитации следует пройти тщательную диагностику, чтобы не усугубить состояние.
Эпидуральные инъекции стероидов обладают терапевтической ценностью для некоторых пациентов, страдающих от боли, связанной с воспалением фасеточных суставов. Результаты лечения, как правило, приносят длительное облегчение, а при необходимости возможно проведение повторных инъекций. Облегчение боли после инъекций может позволить пациенту пройти курс реабилитации.
Вид хирургического вмешательства, как ламинэктомия, предназначен для облегчения боли и неврологических симптомов. Исследования показали, что возраст не является основным фактором, определяющим, можно ли пациенту воспользоваться хирургическим методом лечения остеофитов или нет.
Тем не менее, медицинские ограничения, часто связанные с возрастом, такие как высокое артериальное давление, диабет и сердечно-сосудистые заболевания, могут повлиять на риск развития послеоперационных осложнений и замедлить процессы восстановления. Следовательно, эти факторы тоже должны быть приняты во внимание при принятии решения о проведении операции.
Источник

Многие пациенты, получив информацию о наличии остеофитов, начинают связывать наличие болей в спине с остеофитами в позвоночнике. Тем не менее, костные разрастания (остеофиты) сами по себе являются только признаком дегенерации в позвоночнике и наличие остеофитов не обязательно означает, что они являются фактической причиной болей в спине.
В принципе, остеофиты – это рентгенологический маркер дегенеративных изменений в позвоночнике, и их появление означает только инволюционные изменения в позвоночнике. В возрасте старше 60 лет остеофиты(костные шпоры) в позвоночнике встречаются достаточно часто.
Причины
Повседневные нагрузки на позвоночник со временем приводят к дегенерации межпозвонковых дисков и изнашиванию суставов позвоночника. При сочетании таких факторов как возраст, травмы, плохая осанка увеличивается воздействие на костные структуры и суставы позвоночника. По мере изнашивания межпозвонкового диска происходит большая нагрузка на связки и суставы, что приводит к утолщению связок, накопление извести в связках, а также трение в суставах, в свою очередь, ведет к избыточному росту костных образований. Это способствует образованию остеофитов.
Дегенеративные изменения в тканях начинаются уже в молодом возрасте, но обычно это медленный процесс и не приводит к воздействию на нервные структуры до тех пор, пока человек не достигает возраста 60-70 лет.
Факторы, которые могут ускорить дегенеративный процесс и рост остеофитов в позвоночнике, включают в себя:
- Врожденные особенности
- Питание
- Образ жизни, в том числе плохая осанка или плохая эргономика
- Травмы, особенно спортивные или в результате дорожно-транспортных происшествий.
Наиболее частой причиной развития остеофитов считается артроз фасеточных суставов, что нередко способствует возникновению болей в спине у пациентов в возрасте старше 55 лет. Артроз фасеточных суставов может приводить к болям в пояснице и скованности в утренние часы, болевой синдром по мере двигательной активности уменьшается, а к вечеру вновь усиливается.
Наиболее распространенной причиной шейного и поясничного остеоартрита является генетическая предрасположенность. Пациенты могут отмечать появление симптомов остеоартрита в возрасте от 40 до 50. Мужчины более склонны к развитию симптомов в более раннем возрасте, однако у женщин с наличием остеофитов симптоматика бывает более выраженной.
Симптомы
Наиболее частыми симптомами являются боль в пояснице или боль в шее, вследствие воспалительных процессов в суставах и мышечного спазма, как реакция на воспаление. Типичные симптомы включают в себя:
- Тупая боль в шее или пояснице при стоянии и ходьбе
- Боль в шее с иррадиацией в плечо, иногда головные боли
- Боль в пояснице и иррадиацией в заднюю часть бедра
Симптомы, обусловленные остеофитами усиливаются при физических нагрузках и уменьшаются после отдыха. Кроме того, симптомы могут уменьшаться после наклона туловища вперед и сгибании в талии. При компрессии остеофитами нервов могут появиться следующие симптомы:
- Боль в одной или обеих руках или ногах
- Онемение или покалывание в одной или обеих руках или ногах
- Прогрессирующая слабость в одной или обеих руках или ногах
В очень редких случаях могут быть нарушения функции кишечника и мочевого пузыря. Но такие симптомы могут быть связаны не только с остеофитами, но и с такими заболеваниями, как сахарный диабет, нарушение кровообращения в конечностях, опухоли спинного мозга, переломы позвоночника, инфекции позвоночника. Кроме того, многие симптомы при остеофитах аналогичны таковым при ревматологических заболеваниях (ревматоидный артрит, СКВ), а также похожи на симптомы при компрессии грыжей диска нервных корешков. В связи с тем, что симптомы при остеофитах схожи с другими медицинскими состояниями, необходимо полноценное обследование для выяснения точного диагноза.
Диагностика
Диагностика начинается с клинического обследования. Врач должен сначала провести детальный осмотр, неврологическое обследование для оценки работы нервных корешков и выявление признаков компрессии корешков или спинного мозга. На основании осмотра, истории заболевания, жалоб пациента врач назначает необходимый план обследования, включающий следующие методы исследования:
ЭНМГ позволяет определить нарушение проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения нервных волокон. Рентгенография нередко назначается в первую очередь для диагностики остеофитов и позволяет визуализировать остеофиты в позвоночнике. Кроме того рентгенография позволяет обнаружить и другие изменения в костных тканях позвонков.
Компьютерная томография (КТ) или МРТ может предоставить более подробную информацию об изменениях в структурах позвоночника как в костных, так и мягкотканных, и обнаружить наличие компрессии нервных корешков или спинного мозга.
Данные нейровизуализации позволяют врачу выбрать адекватную тактику лечения как консервативную, так и в случаях необходимости оперативную, в зависимости от наличия признаков компрессии нервных структур в корреляции с клиническими данными.
Лечение
Существует широкий спектр возможных вариантов лечения остеофитов, сопровождающихся симптоматикой.
У большинства пациентов с мягкой или умеренной компрессией нервов и раздражением от остеофитов возможно консервативное лечение.
Медикаментозное лечение, например противовоспалительные препараты или мышечные релаксанты, в течение нескольких недель.
Покой в течение короткого промежутка времени, который позволяет уменьшить воспалительные явления в суставах.
ЛФК. После уменьшения болевой симптоматики подключаются физические упражнения с постепенным увеличением объемов нагрузки.
Мануальная терапия и массаж позволяют увеличить мобильность двигательных сегментов, снять мышечный спазм.
Эпидуральные инъекции стероидов могут быть полезны при воспалительных процессах в фасеточных суставах, позволяя уменьшить воспаление, отек, и, таким образом, улучшить симптоматику.
Физиотерапия. В настоящее время существуют физиотерапевтические методы лечения (например, ХИЛТ – терапия или УВТ) которые позволяют добиваться хороших результатов лечения.
В тех случаях, когда консервативное лечение оказывается не эффективно или же есть выраженная компрессия корешков или спинного мозга, необходимо решать вопрос об оперативном лечении.
Задача хирургических методов лечения это провести декомпрессию нервных структур. Удаление остеофитов позволяет избавиться в большинстве случаев от симптоматики. Но иногда бывает так, что неврологическая симптоматика может сохраняться и в послеоперационном периоде, и в таких случаях имеет место длительный период компрессии нервных структур и необратимые изменения в нервных волокнах. Или: Но в некоторых случаях неврологическая симптоматика может сохраняться и в послеоперационном периоде, и тогда наиболее вероятен длительный период компрессии нервных структур и необратимые изменения в нервных волокнах.).
Исследования показали, что возраст не является основным фактором, определяющим возможность проведения оперативного лечения остеофитов. Тем не менее, заболевания, часто связанные с возрастом, такие, как гипертоническая болезнь, диабет, заболевания сердца могут увеличивать риск хирургических операций и замедлять восстановительные процессы, и, следовательно, должны приниматься во внимание при принятии решения об оперативном лечении.
Источник
