Школа с заболеваниями позвоночника

Сколиоз – это медицинский термин, образованный из греческого слова, означающего кривизну. Эта деформация позвоночника может развиваться в детстве, и это приводит к тому, что позвоночник может изгибаться влево или вправо.
Сколиоз является наиболее распространенной деформацией позвоночника у детей школьного возраста. Примерно 3 миллиона новых случаев заболевания диагностируются в Соединенных Штатах каждый год, причем большинство из них являются подростковым идиопатическим сколиозом.
В США ежегодно проводится около 29 000 операций по поводу сколиоза. Лечение сколиоза у детей зависит от угла искривления, степени прогрессирования и наличия вторичных функциональных нарушений во внутренних органах.
Типы сколиоза
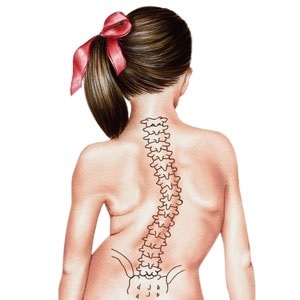
Существует шесть типов сколиоза, которые могут развиваться детей:
- Детский идиопатический сколиоз диагностируется у детей в возрасте от 0 до 3 лет.
- Ювенильный идиопатический сколиоз диагностируется у детей в возрасте от 4 до 10 лет.
- Подростковый идиопатический сколиоз диагностируется у молодых людей в возрасте от 11 до 18 лет. Это наиболее распространенный тип сколиоза.
- Врожденный сколиоз возникает, когда позвоночник не развивается должным образом во внутриутробном периоде .
- Нервно-мышечный сколиоз вызван патологическими состояниями спинного, головного мозга и мышечной системы.
- Синдромный сколиоз развивается как часть основного синдрома или заболевания (например, синдром Марфана, мышечная дистрофия).
Многие типы сколиозов не имеют очевидной причины, и они называются идиопатическими.
В дополнение к указанным выше типам, сколиоз может считаться ранним, если деформация обнаружена до 10 лет.
По данным Национального института артрита и костно-мышечных заболеваний, у трех-пяти из каждых 1000 детей развиваются искривления, которые считаются достаточно большими для назначения лечения.
Симптомы
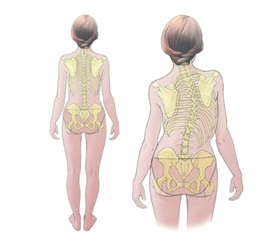
Небольшие искривления часто остаются незамеченными до тех пор, пока ребенок не достигнет периода быстрого роста опорно-двигательного аппарата во время полового созревания, и появляются очевидные признаки, такие как:
- Неровные плечи с наклоном, с одной лопаткой, выступающей больше, чем другая
- Выдающиеся ребра с одной стороны
- Неровная талия
- Одно бедро выше другого
Поскольку подростки часто застенчивы и избегают носить облегающую одежду, многие случаи сколиоза сначала обнаруживаются во время школьного скрининга или обычного педиатрического осмотра.
Если педиатр подозревает сколиоз, то он может направить к детскому врачу-ортопеду для полной оценки деформации и выработки плана лечения.
Диагностика
Осмотры в школах. Как правило, осмотры школьников проводятся в 5-6 классе ,когда начинается пубертатный возраст и скелет начинает расти. Школьная медсестра обычно использует тест Адама с наклоном вперед, который является наиболее распространенным физическим скрининговым тестом для сколиоза. Во время этого теста ребенок наклоняется вперед по талии, руками прямо вперед, как будто погружаясь в бассейн. Обычно это позволяет обнаружить аномалии, такие как выпирание ребер или неправильная форма спины.
Тест Адама вперед по сгибанию помогает выявить наличие искривления, но он не может определить, насколько серьезно искривление. Для этого нужно обратиться к врачу.
Физическое и неврологическое тестирование

Врач тщательно изучает историю болезни пациента, и врач может использовать следующие физические тесты, чтобы увидеть и измерить кривизну:
- Тест Адама с наклоном вперед.
- Проверка линии отвеса: это быстрая визуальная проверка, чтобы убедиться, что ось позвоночника прямая. При сколиозе линия отвеса будет проходить слева или справа от позвоночника, а не через середину ягодиц.
- Сколиометр: если врач видит реберный горб, он может использовать сколиометр для измерения размера горба. Это безболезненный и неинвазивный тест.
- Длина ног: для того, чтобы определить расхождение, проводится измерение и сравнение ног.
- Пальпация: врач будет определять наличие спинальных аномалий пальпаторно. Ребра или поясничные мышцы могут быть более заметными с одной стороны позвоночника, чем другие.
- Диапазон движений: врач будет определять степень, возможности ребенок выполнять такие движения как сгибание, разгибание наклоны в сторону и повороты туловища. Врач также отмечает наличие асимметрии.
В дополнение к физической оценке, врач выполняет неврологическое обследование. Цель состоит в том, чтобы выявить наличие области онемения, покалывания, слабости и других неврологических симптомов, которые могут включать изменения функции кишечника или мочевого пузыря.
Методы медицинской визуализации
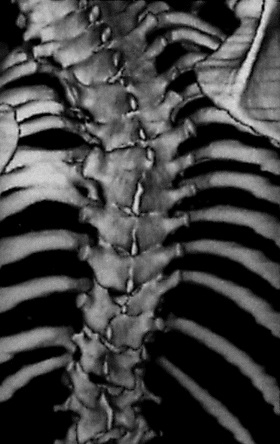
Врач может назначить методы визуализации, такие как рентген, компьютерная томография и магнитно-резонансная томография (МРТ). Анализ изображений дает возможность врачу увидеть, где в позвоночнике развился сколиоз и степень кривой. Кроме того, методы визуализации очень важны, так как они необходимы для планирования индивидуального плана лечения.
Хотя МРТ и компьютерная томография могут использоваться для некоторых пациентов с подозрением на сколиоз, тем не менее, рентгенография является стандартным методом визуализации для идентификации и контроля прогрессирования кривой.
Чтобы увидеть всю длину позвоночника, ребенок должен стоять во время рентгена. Два вида рентгенографии обычно используются для полной идентификации кривизны:
- задне / передний и латеральный (боковой) рентгеновский снимок.
- при наклоне туловища в сторону рентгеновские лучи определяют гибкость позвоночника.
Результаты рентгеновских снимков позволяют врачу измерять и классифицировать кривую по ее размерам в градусах.
- Кривые, превышающие 25 градусов до 30 градусов, значительны.
- Кривые, превышающие 45 градусов до 50 градусов, являются серьезными.
Рентгеновские снимки являются ключевыми не только для иллюстрации полного характера сколиоза – они также важны для определения скелетного возраста и зрелости костной ткани. Прогрессирование кривизны может прекратиться, как только ребенок достигнет зрелости, поэтому знание того, сколько лет осталось до завершения роста , имеет важное значение для планирования лечения.
Чтобы определить возраст скелета, врач может сравнить рентгеновский снимок позвоночника со стандартом. Это позволит определить зрелость костной ткани и риск прогрессирования .
Рентгенологические исследования являются неотъемлемой частью диагностики, но они также используются для отслеживания прогрессирования кривой и принятия решений по лечению еще долго после того, как был выставлен первоначальный диагноз. Эти дополнительные рентгеновские снимки вызывают радиационные проблемы, особенно воздействие на ткани груди.
Чтобы уменьшить любые неблагоприятные последствия сканирования позвоночника, врачи ограничивают количество рентгенографий, которые пациент получает каждый год, и используют свинцовые щитки для защиты тканей груди.
Лечение сколиоза у детей
Если у ребенка сколиоз, рекомендуемое лечение будет зависеть от его возраста, от тяжести искривления и от того, насколько быстро прогрессирует деформация.
Многие дети не нуждаются в активном лечении, и лишь небольшому количеству детей со сколиозом показано хирургическое вмешательство.
Мониторинг
Лечение не всегда необходимо для очень маленьких детей, потому что позвоночник у них может выпрямляться по мере их роста.
Но если кривизна не исчезает самостоятельно, существует определенный риск того, что это может уменьшить пространство для роста органов, поэтому тщательный мониторинг со стороны специалиста имеет большое значение.
Детский врач-ортопед может рекомендовать регулярные обследования и рентгеновские снимки позвоночника для наблюдения за кривой и принятия решения о необходимости активного лечения.
Регулярный мониторинг также может быть рекомендован для детей старшего возраста с легким сколиозом, поскольку может понадобиться лечение, если со временем будет отмечаться прогрессирование.
Гипсование
Этот метод лечения может быть использован у младенцев и маленьких детей и гипсование позволяет выправить позвоночник по мере его роста.
Гипсовый корсет носится постоянно и не может быть удален, но он меняется каждые несколько месяцев по мере роста ребенка.
Родителям часто бывает легче, чтобы их ребенок носил гипсовый корсет, пока они еще очень малы, вместо того, чтобы каждый день носить съемный корсет.
Когда ребенок станет старше, то можно перейти на обычный корсет.
Корсетирование

Если искривление позвоночника ребенка прогрессирует, специалист может рекомендовать ношение корсета до окончания роста скелета.
Это не исправит кривизну позвоночника, но может помочь остановить ее ухудшение. Тем не менее, есть некоторые неопределенности в отношении того, насколько это эффективно работает, поэтому корсетирование не всегда рекомендуются врачами ортопедами.
Корсет:
- изготавливается на заказ, с учетом тела ребенка
- обычно изготавливаются из жесткого пластика, хотя иногда доступны гибкие варианты
- такие корсеты почти незаметны под одеждой
- обычно нужно носить 23 часа в день
- не должны мешать повседневной деятельности – корсет нужно снимать только для принятия душа, ванны, для плавания и т.д.
Детям обычно приходится носить корсет до завершения роста. Для большинства детей это означает, что они могут перестать носить корсет , когда им исполнится 16 или 17 лет.
ЛФК
Регулярные физические упражнения важны для детей со сколиозом. ЛФК может помочь увеличить мышечную силу и уменьшить боль в спине.
Дети со сколиозом обычно могут выполнять большинство видов упражнений без вреда для позвоночника. Им нужно только избегать определенных действий, которые могут навредить позвоночнику. Поэтому, подбор упражнений для лечения сколиоза у детей должен проводиться врачом ЛФК.
Мануальная терапия
В настоящее время мало надежных доказательств того, что другие методы лечения, такие как остеопатия и мануальная терапия, могут помочь исправить искривление позвоночника или остановить его прогрессирование. Тем не менее, мануальные манипуляции позволяет улучшить мобильность в двигательных сегментах позвоночника.
Хирургическое лечение
Хирургия может быть рекомендована, если сколиоз у ребенка продолжает неуклонно прогрессировать и лечение не оказывает эффекта, а также, если есть тяжелый сколиоз после завершения роста.
Тип операции зависит от возраста ребенка.
Хирургия сколиоза у детей
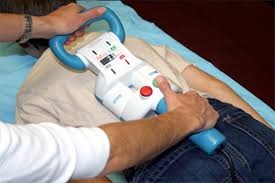
Младшим детям (возраст меньше 10 лет) могут рекомендовать операцию по установке специальных стержней рядом с позвоночником. Это позволяет приостановить прогрессирование деформации позвоночника по мере роста ребенка.
После операции ребенку необходимо каждые несколько месяцев обращаться к своему специалисту для удлинения стержней, чтобы не мешать росту костей.
В зависимости от типа используемых стержней это будет выполняться либо:
- во время незначительной хирургической процедуры, когда стержни растягиваются через небольшой разрез сзади
- с помощью специального пульта дистанционного управления, который активирует магниты внутри стержней – и тогда для удлинения стержней не требуются никакие разрезы
Даже если ребенку провели операцию, то ему может понадобиться ношение корсета для поддержания спины.
После завершения роста ребенка, стержни могут быть удалены, и может быть выполнена заключительная операция по выпрямлению позвоночника.
Хирургия у подростков и молодых людей
Подросткам и молодым людям, которые перестали расти, для исправления кривизны могут провести операцию, называемую спинальным слиянием.
Это объемная операция, когда позвоночник выпрямляется с помощью металлических стержней, винтов, крючков вместе с кусочками кости, взятыми из другого места в теле, часто из бедра.
Они обычно остаются в позвоночнике постоянно.
Риски хирургии
Как и любая операция, хирургия позвоночника имеет определенный риск осложнений. Поэтому хирургу необходимо определить, что преимущества перевешивают риски.
К числу основных рисков относятся:
- кровотечение
- раневая инфекция
- смещение стержней или металлических изделий, которые не удается прикрепить должным образом – для исправления этого может потребоваться дополнительная операция
- в редких случаях повреждение нервов в позвоночнике – это может привести к постоянному онемению ног, а иногда может вызвать паралич ног и потерю функции кишечника и мочевого пузыря
Источник
Правильная осанка залог здорового развития любого ребенка. Ее главная составляющая – здоровый позвоночник, который отражает степень общего развития детей и подростков. Осанка формируется с самого раннего детства, поэтому следует особо внимательно относиться к малышам в возрасте до 3 лет.

Нарушение осанки у детей дошкольного возраста – проблема распространенная и встречается у 17-20% всех детей младше 7 лет. Чаще всего плохая осанка сочетается с плохим развитием мышц и сниженным общим тонусом организма. Начав ходить в школу, ребенок вынужден большую часть своего времени сидеть на одном месте в одной и той же позе. Активность при этом падает почти на пятьдесят процентов. Сегодня дети стали меньше двигаться, чаще предпочитая играм на свежем воздухе просмотр телевизора и электронные гаджеты.
Нарушения осанки сами по себе не являются болезнью, но они создают условия для заболеваний не только позвоночника, но и внутренних органов, и могут привести к самым серьезным осложнениям и болезням. Главная опасность нарушений осанки состоит в том, что при этом ничего не болит до тех пор, пока не начнутся дегенеративные изменения в межпозвонковых дисках. «Плохая» осанка — это или проявление болезни, или состояние предболезни. К последствиям «не вылеченной», «плохой» осанки относятся также сердечная и легочная недостаточность, остеохондроз, сколиоз, межпозвонковая грыжа.
Нарушения осанки могут происходить в двух плоскостях – фронтальной и сагиттальной. Основные виды искривлений в сагиттальной плоскости:
Сутулость – торчащие «крыловидные» лопатки, выпячивающаяся грудная клетка, согнутая голова;
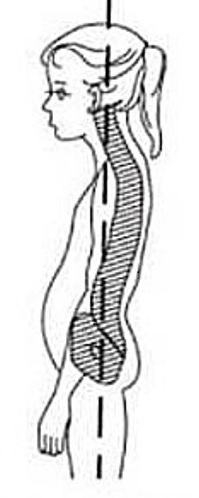
Плоская спина – позвоночник прямой, без физиологичных изгибов. Выпирает живот, грудная клетка выдвинута вперед;
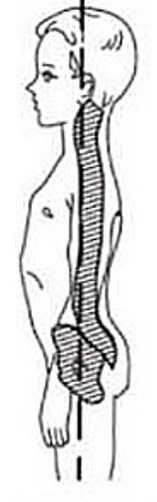
Кругло-вогнутая спина – увеличение грудного и поясничного изгибов, походка на полусогнутых ногах;
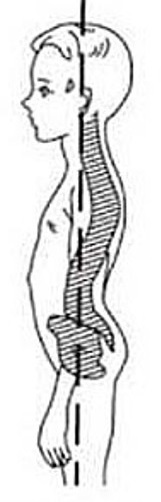
Плоско-вогнутая спина – уплощение грудного отдела, таз смещен назад, крыловидные лопатки;
Лучшим способом избежать нарушений осанки является их профилактика.
В основе консервативного лечения, которые обычно используются для исправления осанки у маленьких детей, лежит формирование полноценного мышечного корсета, устранение провоцирующих факторов, выработка привычки ровно держать спину.
Один из главных методов лечения нарушений осанки и заболеваний позвоночника является лечебная гимнастика, которая позволяет при правильно подобранном комплексе упражнений решить большое количество проблем, возникающих при нарушениях опорно-двигательного аппарата. Все упражнения необходимо выполнять в соответствии с методическими указаниями, разработанными специалистами на основании диагностики и медицинского осмотра. Неправильное положение тела или неверное выполнение движений часто переносит нагрузку с мышц, которые необходимо нагрузить, на другие мышечные группы, приводя к ухудшению состояния. Общеразвивающие и дыхательные упражнения, упражнения на координацию движений, на выработку навыка правильной осанки применяют независимо от индивидуальных особенностей нарушений осанки. Специальные упражнения для укрепления и растягивания мышц, увеличения подвижности позвоночника подбирают индивидуально, с учетом типа нарушений осанки и в соответствии с результатами функциональных проб.
Проблема нарушений осанки решаема, если родители будут серьезно относиться к ней начиная с самых первых месяцев жизни малыша и вплоть до того времени, пока ребенок не закончит школу.
Заниматься лечебной гимнастикой необходимо регулярно, четко понимая, на какие мышцы необходимо давать нагрузку и в каком количестве.
Для этого:
- Консультация врача-невролога или врача-ортопеда
позволит определить степень выраженности нарушения опорно-двигательного аппарата - Компьютерно-оптическая диагностика
позволит выявить нарушение состояние постуральных мышцы, поддерживающих позвоночник в вертикальном положении. - Консультация врача лечебной физкультуры(ЛФК)
позволит определить нарушение функций отдельных мышц и мышечных групп, какие мышцы нуждаются в нагрузки, а какие наоборот, надо расслаблять.
Таким образом:
1Групповые занятия, с целенаправленным воздействием на нуждающиеся в нагрузке мышечные группы, в игровой форме, в течении 30 минут, будут способствовать коррекции и профилактики нарушений опорно-двигательного аппарат, формированию навыка правильной осанки. Воздействие оказывается комплексно на все отделы позвоночника, на мышцы ног, рук и свода стопы. Изолированные движения позволят улучшить функцию мышцы, их силу, эластичность. Коррекционные подвижные игры позволят в непринужденной обстановке заниматься с радость и желанием.
2Консультации врачей ЛФК и ортопеда-травматолога позволяют проследить за динамикой процесса и оперативно вносить изменения в программу занятий.
«Занимайтесь с удовольствием и пользой для здоровья спинок!»
Московские центры В.И.Дикуля
Первичная консультация врача-ортопеда или невролога: 1500 р. | ||||
| В стоимость консультации входит: | ||||
| Консультация врача-ортопеда | ||||
| Компьютерно-оптическое сканирование мышечного корсета | ||||
| Консультация врача лечебной физкультуры | ||||
Занятия в мини-группах по программе “Здоровые спинки” для детей от 5 до 10 лет | ||||
| Крылатское | Марьино | |||
| Абонемент на 1 месяц | 6 000 рублей | 6 000 рублей | В программу входит: | |
| Осмотр врача лечебной физкультуры (1 раз в месяц или по показаниям) | ||||
| Компьютерно-оптическое сканирование мышечного корсета (1 раз в месяц для контроля динамики) | ||||
| Занятия проходят 2 раза в неделю | Занятия в мини-группах по программе “Здоровые спинки” для детей от 5 до 14 лет | |||
| Расписание занятий | Лосиный остров | |||
| 1 занятие | 1 000 рублей | |||
Источник

За последние 5 лет в Москве был открыт целый ряд специализированных центров по оказанию помощи в самых разных сферах медицины. Один из них, Московский городской спинальный нейрохирургический центр, по праву считается гордостью системы московского здравоохранения. Отличительные черты центра – высокотехнологичное, современное оборудование, яркая команда увлеченных профессиональных медиков и уникальная, не имеющая аналогов система, позволяющая пациенту получить весь комплекс необходимых медицинских услуг в стенах одной организации.
О том, как и почему был создан городской спинальный центр, каковы принципы его работы, почему сюда приезжают лечиться пациенты из Израиля, рассказывает руководитель центра Дмитрий Николаевич Дзукаев.
Как получилось, что самый высокотехнологичный, передовой спинальный центр возник именно на базе городской больницы №67?
История создания центра не совсем типична. Часто бывает, что какой-либо специализированный центр создается «сверху», по указанию руководства, когда уже всеми осознана необходимость систематизировать ту или иную сферу медицины. У нас было наоборот: в течение последних десяти лет мы целенаправленно работали над тем, чтобы выстроить систему оказания помощи пациентам с дегенеративными заболеваниями позвоночника и спинальными травмами, что называется, «под ключ» – то есть от постановки диагноза и до этапа длительной, системной постоперационной реабилитации.
В 2013 году мы выступили перед Департаментом здравоохранения Москвы с отчетом о проделанной работе, и руководство приняло решение: это же готовый центр! На тот момент, действительно, в нашей больнице было все необходимое оборудование для диагностики, отличные современные операционные, сплоченная команда квалифицированных сотрудников, и что самое главное – была придумана и опробована полноценная система оказания помощи, налажена сквозная связь между специалистами. В общем, наш спинальный центр возник, скажем так, естественным путем, на базе многопрофильной больницы, силами полной энтузиазма команды.
Без каких условий специализированный центр не мог бы появиться?
Есть четыре основных столпа: современная диагностическая аппаратура, профессиональные специалисты, четко продуманная технология и возможности для постоперационного сопровождения. Однако большую роль в истории создания подобного центра играет и конкретная личность. Уверен, созданию нашего центра в многом способствовал приход новой руководящей команды в Департамент здравоохранения. С этого момента у нас появилось больше возможностей двигаться в сторону пациент-ориентированного подхода.
В чем основная особенность Вашего центра – оборудование, технология, подход?
Центр уникален тем, что пациент с дегенеративным заболеванием или травмой позвоночника получает здесь полный спектр медицинской помощи. Ему не нужно искать других специалистов: все консультации назначаются и проводятся здесь. При желании можно провести прямо в центре необходимые диагностические исследования, не обращаясь ни в поликлиники, ни в другие медицинские организации. Это же касается и постоперационной реабилитации: весь полный курс вы получаете здесь. Судя по моему личному опыту, а также по отзывам наших пациентов, аналогов этого центра нет нигде в России, да и в мире подобных медицинских центров совсем немного.
Ну а достигается эта большая цель при помощи и оборудования, и технологии, и принятого всей командой подхода, и выстроенной нами системой оказания помощи пациентам.
Ваш центр создан в первую очередь для пациентов, которым показана хирургическая операция на позвоночнике. А какова современная тенденция в медицине – стремиться обойтись без хирургического вмешательства, или, наоборот, делать выбор в пользу операции?
В вопросах спинальной хирургии никаких универсальных рецептов и алгоритмов быть не может: все сугубо индивидуально. Обычно решение принимается на первой консультации пациента в нашем консультативно-диагностическом отделении: специалист выслушивает пациента, изучает данные исследований принимает решение, показана ли операция данному конкретному пациенту.
Мы с коллегами мыслим так: заболевание – это наш противник. Прежде чем вступать в схватку, внимательно оцениваем его силы и определяемся, как с ним договориться: решить задачу путем мирных переговоров, или принять решительные меры. Если заболевание требует хирургического вмешательства – значит, пациент обратился по адресу, мы назначаем срок операции и продумываем программу реабилитации.
Но во многих случаях операции можно избежать. Следовательно, нужно «договариваться мирным путем»: использовать различные консервативные методы лечения, включая массажи, физиотерапевтические манипуляции, корректировку образа жизни и т.д. На этот случай у наших специалистов есть подробный перечень организаций, в которые мы рекомендуем обратиться за помощью. В каждом отдельном случае нам важнее всего результат: уж точно нет никакой необходимости оперировать всех, кто жалуется на позвоночник.
Как много пациентов обращаются в Центр ежегодно?
В среднем в нашем центре наблюдается около 2000 пациентов ежегодно, из них более 900 бывают прооперированы и проходят курс реабилитации. Через консультативно-диагностическое отделение проходит в день в среднем от 10 до 20 пациентов с жалобами на боли в спине, со спинальными травмами и т.д.
Часто в работе специализированного центра решающую роль играют кадры. Не ощущаете ли вы нехватки специалистов?
При создании центра мы не расширяли штата, у нас к этому моменту уже была полноценная команда специалистов, очень профессиональных, и, что самое главное, разделяющих наши убеждения в области подхода к оказанию помощи. Можно смело сказать, что за эти годы сформировалась определенная медицинская школа; многие представители этой школы уже не состоят в нашем центре, они сделали следующий шаг и теперь реализуют наш подход в разных регионах России. Приятно, что многие наши врачи до сих пор ощущают связь с нашим центром, считают себя его частью. Между тем, в нашем Центре подросло новое поколение специалистов, сформировалась обновленная команда, которая точно не менее сильна, чем прежняя.
Расскажите подробнее о том, как в вашем центре выстроена система постоперационной реабилитации.
Можно сказать, что реабилитация в нашем центре начинается даже до хирургической операции. Уже накануне пациент получает первые указания от инструктора о том, как себя вести, как двигаться после операции. Пациент знакомится со специалистом в области реабилитации заранее, ему рассказывают обо всех этапах предстоящей работы.
Уже в первый день после операции начинаются активные реабилитационные мероприятия: мы показываем пациенту простейшие упражнения, помогаем ему принимать правильные позы. Как правило, пациент выписывается на седьмой день после операции – и за это время он успевает пройти первичный курс реабилитации. Кроме того, он получает «домашнее задание» – курс упражнений, который необходимо выполнять дома, и подробную инструкцию о том, как их выполнять.
После выписки пациент не выпадает из поля нашего внимания: мы продолжаем следить за его состоянием. Как правило, спустя месяц после операции он снова приходит на прием к лечащему врачу в наш Центр, где получает новый курс реабилитации – в условиях стационара или амбулаторно, в виде подробных инструкций.
Существует и третий курс реабилитации, можно сказать, «для продвинутых пациентов». Он особенно актуален для тех, кто хочет полностью восстановиться после операции, например – для профессиональных спортсменов. Для них мы разрабатываем подробные и длительные индивидуальные программы реабилитации, позволяющие возвращать их в сферу спорта высоких достижений.
То есть, можно сказать, что теперь незачем ехать за границу, чтобы восстановить здоровье после операции на позвоночнике?
Безусловно, незачем, тем более что вы вряд ли найдете медицинскую организацию, где вам будет предоставлена помощь на том же уровне, что и у нас. Наоборот, в последние годы мы наблюдаем обратную тенденцию: в наш центр стали приезжать пациенты из других стран – например, из Израиля.
Сложно ли москвичу получить помощь в вашем центре?
Подчеркиваю: москвичи получают лечение в нашем центре бесплатно, по программе ОМС. Первичная консультация доступна каждому гражданину, достигшему 18 лет, имеющему московскую прописку и полис ОМС. Для этого необязательно получать направлений от районного терапевта или хирурга-ортопеда: можно сразу позвонить в регистратуру нашего консультативно-диагностического отдела и записаться на прием.
Более того: на сайте больницы указан электронный адрес, по которому наши специалисты проводят консультацию дистанционно. Пациент пишет нам письмо, рассказывает о своих жалобах и прилагает запись свежих результатов МРТ. На основании этой информации наши врачи могут установить, требуется ли пациенту хирургическая операция на позвоночнике, или можно ограничиться консервативным лечением, которое ему могут предоставить другие медицинские организации.
Несмотря на впечатляющие успехи центра, пациентов с травмами и дегенеративными заболеваниями позвоночника гораздо больше. Как вы справляетесь с этой проблемой?
Сам по себе центр вполне успешно справляется с поставленной задачей. Трудности возникают в тот момент, когда пациент желает во что бы то ни стало попасть на консультацию к конкретному врачу. Мы не можем отказать ему в этом, однако предупреждаем, что срок ожидания может составить недели и даже месяцы. Во всем мире это обычная практика: в Европе лист ожидания на консультацию авторитетного врача может составлять до полугода.
К счастью, многим пациентам важно лечиться именно в нашем центре: они понимают, что, если врач находится в команде Дзукаева, значит, ему можно безоговорочно доверять. В таком случае пациент получит необходимую помощь намного быстрее.
Нужно понимать, что в Москве, кроме нашего центра, есть целый ряд больниц, где с успехом проводят операции на позвоночнике. Если ситуация самим пациентом расценивается как срочная, у него нет никакой необходимости ждать нас.
Если бы сейчас у вас была возможность расширить центр до любых масштабов, чтобы оказывать помощь еще большему числу пациентов – в каком направлении вы стали бы расширяться, и в каком масштабе?
Сейчас потенциальное расширение для нас связано не с количественными, а с качественными изменениями. То есть, не так остро стоит задача увеличить число коек или персонала. Важнее подняться на новую технологическую ступень, усовершенствовать имеющееся оборудование – и тогда мы сможем принимать еще больше пациентов, оказывать еще более эффективную помощь.
И тогда пациенты будут избавлены от необходимости, например, ждать своей очереди на операцию?
Этого ни одна клиника не может гарантировать, даже если увеличить число коек в пять раз. Дело в том, что всегда, при любых обстоятельствах будут появляться пациенты, которым нужна экстренная помощь. В настоящий момент мы отдаем приоритет в пользу тех больных, которые не могут долго ждать. Это почти всегда сопряжено с форс-мажором: например, каждую пятницу мы обсуждаем итоги недели и определяем, какие из пациентов должны быть прооперированы на следующей неделе. Однако за выходные в больницу может поступить пациент с острой травмой, для которого дорог каждый час – следовательно, мы должны будем пересмотреть приоритеты. Кому-то из пациентов, ожидающих операции, придется подождать еще немного.
Проблему недовольства пациентов не разрешить наращиванием мощностей: это вопрос человеческой культуры и воспитания. Приятно, когда пациент разумно оценивает ситуацию, доверяет врачам и понимает, что они корректируют план не по своему желанию, а исходя из объективных медицинских данных.
Если возникает необходимость срочно изменить порядок оперируемых, кто и как принимает решение о корректировке плана?
Информация о каждом нашем пациенте доносится до руководителя центра. Решение о том, кому из пациентов операция требуется как можно скорее, принимается руководителем, исходя исключительно из медицинских показателей. Все данные о пациентах занесены в единую базу данных; каждую неделю мы выбираем наиболее неотложные случаи и вместе их обсуждаем.
Часто от дегенеративных заболеваний позвоночника страдают пациенты старше 60, 70 лет. Как правило, у них уже диагностирован целый ряд других хронических заболеваний, которые являются дополнительными факторами риска при операции на позвоночнике. Оперируете ли вы таких пациентов?
В свое время, находясь в командировках в Европе, я удивлялся тому, что там сложные операции на позвоночнике делают пациентам и в 75, и в 80 лет. На самом деле в этом есть свой смысл: пожилым людям крайне важно сохранять высокое качество жизни, а проблемы с позвоночником существенно снижают их возможности. Поэтому, в нашем центре мы делаем выбор в пользу того, чтобы оперировать пациентов преклонного возраста, но с учетом всех рисков.
Уникальность нашего центра в том, что он является структурным подразделением крупной многопрофильной больницы. Это дает нам возможность полноценно обследовать пациента, прибегая к помощи кардиологов, неврологов, терапевтов. При необходимости мы собираем консилиум, на котором принимается решение о целесообразности операции и о том, каким образом ее следует провести, чтобы минимизировать риски.
В целом, я считаю очень важным не забывать о качестве жизни пациента, даже если он в силу возраста или имеющихся хронических заболеваний оказывается в группе риска. Зачастую пациентам с сердечно-сосудистыми заболеваниями отказывают в операции, но при этом состояние его позвоночника не позволяет ему ходить. Мы убеждены, что в этой ситуации все равно нужно изыскивать способ, чтобы поставить пациента на ноги.
Известна практика, когда специализированные медицинские центры сотрудничают с московской службой Скорой помощи, чтобы «острые» пациенты попадали именно туда, где им окажут наиболее квалифицированную помощь. Есть ли подобная договоренность по поводу вашего центра?
В настоящий момент в городе ведется серьезная работа в этом направлении, и мы принимаем в ней участие: очень важно систематизировать каналы госпитализации для пациентов с острой спинальной травмой. Нельзя сказать, что сейчас каждый такой пациент автоматически попадает к нам. В случаях, когда это необходимо, осуществляется перевод пациента со спинальной травмой из других больниц в наш центр.
Источник
