Сдавление позвоночником спинного мозга
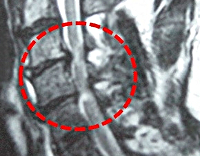
Описание
В целом, нарушить целостность или повредить работу спинного мозга весьма
затруднительно, поскольку он защищен мышечным корсетом и многочисленными
позвонками. Однако некоторые его заболевания характеризуются патогенным сдавлением
и, соответственно, нарушением его привычных функций.

В такой клинической картине все зависит от интенсивности приложенного
усилия: при мощном сдавливании спинного
мозга нервные импульсы блокируются, а при незначительном – лишь прерываются на
определенный промежуток времени.
Если такое патологическое состояние обнаружено
своевременно, то есть возможность восстановить все функции спинного мозга в
прежнем объеме. В противном случае до конца своей жизни можно остаться
инвалидом.
Итак, сдавлением спинного мозга считается комбинация неврологических
признаков, которые вызваны деформацией либо смещением спинномозгового вещества
на фоне травмы либо прогрессирующего новообразования злокачественного
происхождения.
Так, выделяют переднее, заднее и внутреннее сдавливание, каждое
из которых имеет свою причину и клиническую картину.
В случае переднего сдавливания имеют место костные отломки, вывихнутый
позвонок или потерянные сегменты диска межпозвонкового . Заднее сдавливание
спровоцировано порванной желтой связкой, присутствием инородного тела в полости со
спинномозговой жидкостью или поломанной дужкой позвонка. А вот внутреннее
сдавливание вызвано патогенной отечностью спинного мозга.
В целом, все эти формы сдавления спинного мозга поддаются лечению, но только
на ранней стадии диагностирования. Уже в запущенных клинических картинах имеют
место рубцово-спаечные процессы, эпидурит, арахноидальные кисты либо абсцесс.
Так что шутить с данным диагнозом уж точно не рекомендуется, но возникает он,
как правило, уже во взрослом возрасте. На детей же распространяется крайне
редко.
Вспоминая этиологию этого патологического процесса, стоит отметить, что
предшествует сдавлению спинного мозга перелом позвонка, кровоизлияние, разрыв
межпозвоночных дисков, присутствие злокачественных новообразований в толще
спинного мозга или позвоночника, инфекционные заболевания или другие
патологии.
Кстати, артериовенозный шунт (сосуд) также способен
оказывать патогенное давление на спинной мозг, усугубляя состояние позвоночника
и создавая благоприятные условия для многих заболеваний из области
нейрохирургии.
Симптомы
От данного заболевания в любом случае страдают отдельные группы мышц, а
локализация болевого синдрома обусловлена конкретной пораженной областью. В
данной клинической картине присутствует не только общая слабость, но и паралич,
лишая чувствительности отдельных зон.

Непосредственно на участке сдавления боль постепенно усиливается, поскольку
патогенное новообразование оказывает повышенное давление на спинной мозг. Такое
патологический процесс сопровождается полной или частичной потерей
чувствительности, а продолжительность состояния варьирует в пределах нескольких
дней – трех недель.
Начинается болезнь с неприятного ощущения в области спины, которое при
продолжительной нагрузке сменяется сильной болью. Кроме того, присутствует
слабость в ногах, покалывание и онемение нижних конечностей, потеря былой
чувствительности и быстрая утомляемость. Нарушения наблюдаются в выделительной
и пищеварительной системах.
В первом случае пациент жалуется на часто
мочеиспускание и повышенное потоотделение, а во втором его регулярно мучают
запоры.
Если своевременно не отреагировать на призывы своего организма, то
появляется тремор конечностей, повышенная активность сухожилий, парез, задержка
мочи. Такие симптомы уже более выражены, поэтому не заметить их просто
невозможно.
Диагностика
Определить, какая именно зона спинного мозга пострадала, поможет
современная диагностика. Действительно, врач после изучения жалоб пациента
направляет его на обследование, а точный диагноз может поставить только по его
результатам. Для этих целей обязательными методами диагностики являются КТ и
МРТ, результаты которых взаимно друг друга дополняют.

Компьютерная томография достоверно определяет сосредоточенный очаг
патологии, а также все его причины. Магнитно-резонансная томография дополняет
клиническую картину информацией о всех патогенных новообразованиях, если таковы
имеются. В целом, таких процедур должно быть достаточно для объективного
решения, но не всегда.
Некоторые специалисты настоятельно рекомендуют выполнить такое
обследование, как миелография, которое разрешает все спорные моменты после
предварительно выполненных КТ и МРТ.
Кстати, также можно обнаружить смещение
костей позвоночника, преобладающие опухоли кости, скопление крови или ликвора,
абсцесс, разрыв межпозвоночного диска и злокачественное образование спинного
мозга.
То есть данная современная методика позволяет исключить остальные патологии
со сходной симптоматикой, а также выявить все патогенные факторы,
предшествующие сдавлению спинного мозга.
Профилактика
В данной клинической картине очень сложно говорить о профилактике,
поскольку порой от характерного пациента просто ничего не зависит. Болезнь
рецидивирует на внутреннем уровне, а правильное питание и образ жизни, увы, не
спасают.
Однако каждому человеку важно следить за своим здоровьем, регулярно
выполняя плановое обследование и появляясь у специалиста с малейшими жалобами.
Здесь важно не забывать, что болезнь на ранней стадии лечится эффективно, а уже
в запущенной форме практически не излечимо.
Лечение
Теперь понятно, что сдавление спинного мозга требует немедленного
врачебного участия, иначе потом повреждение этого важного органа будет
необратимым. В выборе интенсивной терапии нейрохирурги ориентируются на причину
патологического процесса, однако в большинстве клинических картин рекомендуют
своим пациентам выполнить операцию.

Иногда в хирургическом вмешательстве просто нет необходимости, а истребить
некоторые опухоли, спровоцировавшие сдавление, можно по средствам лучевой
терапии. Однако после данной процедуры требуется интенсивное медикаментозное
лечение, предусматривающее обязательный курс кортикостероидов для устранения
патогенной отечности спинного мозга.
В тех многочисленных случаях, когда
сдавливание сопровождается острым инфекционным процессом, просто не заменима
интенсивная антибиотическая терапия. Однако в любом случае важно понимать, что
все медикаменты должны быть назначены только врачом, а принимать их следует в
строго ограниченных дозировках.
Как показывает практика, на ранней стадии диагностирования сдавление
спинного мозга можно устранить консервативным путем, а в операции просто нет
необходимости.
Зато на позднем сроке болезнь лечится операбельно, а
реабилитационный период многих пациентов пугает своей продолжительностью.
Мало
того, клинический исход непредсказуемый, а при наличии злокачественных
новообразований не исключен и летальный исход. Так что крайне важно внимательно
относиться ко всем тревожным переменам некогда здорового человеческого
организма.
Источник
Компрессионная миелопатия – тяжелейшее осложнение заболеваний нервной системы, в основе которого лежит сдавление спинного мозга различными образованиями: костными осколками позвонков при травме, грыжей диска, опухолью, гематомой. Главными симптомами миелопатии являются утрата двигательной и чувствительной функции ниже места поражения. Кроме того, наблюдается нарушение работы внутренних органов. Для диагностики компрессионной миелопатии используются компьютерная томография, рентгенография, миелография. Лечение сдавления спинного мозга, главным образом, оперативное.
Общие сведения
Под термином “компрессионная миелопатия” понимается повреждение вещества спинного мозга вследствие давления на него каким-либо образованием с развитием двигательных и чувствительных нарушений. Компрессионная миелопатия не является самостоятельным заболеванием, возникает как осложнение различных патологических процессов в позвоночном столбе или спинномозговых оболочках.
Основными факторами, которые приводят к повреждению нервных путей при сдавлении спинного мозга, являются: непосредственное разрушение его вещества патологическим фактором; пережатие крупных кровеносных сосудов, за счет которого нарушается питание нервной ткани и развивается некроз. Чем дольше длительность компрессии, тем более важную роль играет изменение интенсивности кровотока.

Компрессионная миелопатия
Причины компрессионной миелопатии
В зависимости от скорости развития сдавление спинного мозга может быть острым, подострым или хроническим. Острые компрессионные миелопатии развиваются при резком одномоментном сдавлении вещества мозга с повреждением его структур и ярко выраженными неврологическими симптомами. От момента воздействия повреждающего агента до появления клинических симптомов проходят минуты-часы. Причинами такого состояния могут быть: травмы позвоночника, кровоизлияние под оболочки спинного мозга. Острое сдавление также может представлять собой исход опухолевого процесса или эпидурального абсцесса.
Среди травм позвоночника, которые могут стать причиной синдрома острой компрессионной миелопатии, важное место занимают компрессионные переломы позвонков со смещением отломков. Они возникают при сильной осевой нагрузке на позвоночник, например, ударе головой об дно при нырянии в незнакомом месте. Другими повреждениями позвоночного столба являются вывихи, подвывихи, смещения позвонков относительно друг друга. Во всех этих случаях спинной мозг сдавливается костными отломками или зажимается в спинномозговом канале.
Кровоизлияние под оболочки спинного мозга может возникать при травмах спины, приеме препаратов, снижающих свертывающую активность крови (антикоагулянты, например, варфарин), как осложнение медицинских манипуляций (люмбальная пункция, эпидуральная анестезия). Спинной мозг располагается в костном канале, образованном из отверстий в теле позвонков, и окружен несколькими оболочками. Кровь из поврежденного сосуда, чаще всего это вена, изливается в пространство между костью и твердой оболочкой спинного мозга. Так как позвоночный канал достаточно узкий, а кровь не способна сжиматься, образовавшаяся гематома оттесняет спинной мозг и сдавливает его. Сдавление на протяжении от нескольких дней до 1—2 недель условно называется подострой компрессией. Она может возникнуть при разрыве межпозвоночной грыжи, бурном росте метастазов опухолей, образовании гнойного абсцесса.
Опухоль спинного мозга, образованная из его оболочек или новообразование тканей позвонка, долгое время могут не давать о себе знать. Однако в тот момент, когда нервная ткань перестает компенсировать повреждение, развивается синдром подострого сдавления тканей мозга. То же самое происходит при образовании гнойных абсцессов под твердой оболочкой (чаще всего возникает при туберкулезе и остеомиелите позвоночника). При увеличении гнойного затека до определенных размеров происходит сдавление спинного мозга. При остеохондрозе позвоночника компрессию могут оказывать фрагменты грыжи диска или выпячивание части фиброзного кольца, остеофиты (костные разрастания, образующиеся вокруг позвоночного канала и деформирующие его). Особенностью хронической компрессионной миелопатии является медленное нарастание симптомов (в течение многих лет) и способность спинного мозга долгое время компенсировать повреждения.
Также к постепенному сдавлению спинного мозга могут приводить медленно растущие опухоли оболочек и позвонков.
Симптомы компрессионной миелопатии
В неврологии при постановке диагноза обычно не указывают тип компрессионной миелопатии. Однако на практике принято разделять повреждение спинного мозга от сдавления на 3 типа: острое, подострое, хроническое. Клинические проявления компрессионной миелопатии напрямую зависят от типа сдавления, отдела спинного мозга (шейный, грудной, поясничный) и месторасположения очага повреждения по отношению к основным нервным путям.
Спинной мозг в функциональном отношении не является однородной структурой. В передней его части располагаются двигательные нейроны, отвечающие за движения скелетных мышц; в задней – чувствительные нервные клетки, а по бокам – центры, ответственные за работу внутренних органов. В зависимости от того, на какую часть спинного мозга преобладает давление повреждающего фактора, будут выражены те или иные клинические симптомы.
Острая, подострая и хроническая формы миелопатии отличаются скоростью развития симптомов заболевания и степенью выраженности утраченных функций. Самым тяжелым по своим проявлениям является острое сдавление спинного мозга. При нем происходит одномоментное выпадение как двигательной (развивается вялый паралич), так и чувствительной функции участков тела, расположенных ниже зоны повреждения, нарушается работа мочевого пузыря и прямой кишки. Это состояние называется спинальный шок. Через некоторое время вялый паралич переходит в спастический, появляются патологические рефлексы, судорожные сокращения мышц, возможно развитие стойкой тугоподвижности суставов (контрактур).
Компрессия в шейном отделе. Хроническая компрессионная миелопатия, как правило, начинается с тупых болей в мышцах шеи, затылка, верхней части груди, плеч и рук. В этих же областях появляются расстройства чувствительности в виде чувства ползания мурашек, онемения. Позже присоединяется мышечная слабость в руках, снижение тонуса, атрофия, могут наблюдаться подергивания отдельных мышечных волокон. Если участок сдавления располагается в первом и втором шейных сегментах, могут присоединяться признаки поражения лицевого нерва – нарушение чувствительности на лице. Возможно возникновение мозжечковых симптомов – неустойчивой походки, дрожания рук.
Сдавление в грудном отделе. Компрессии спинного мозга в этих отделах возникают относительно редко. Для них характерна слабость и повышение тонуса в ногах, а также нарушение чувствительности в области спины, груди, живота.
Компрессионная миелопатия в поясничном отделе. Для хронического сдавления спинного мозга в поясничном отделе характерны боли в мышцах ягодиц, бедра, голени, изменение чувствительности в этих же областях. С увеличением времени воздействия травмирующего фактора присоединяется слабость в мышцах, снижение их тонуса, уменьшение в размерах (атрофия). Постепенно развивается вялый периферический парез в одной или обеих ногах.
Диагностика компрессионной миелопатии
Золотым стандартом в диагностике компрессионной миелопатии является выполнение КТ и МРТ позвоночника. На снимках можно отчетливо увидеть не только причины, приведшие к сдавлению, но и состояние тканей мозга.
При невозможности произвести томографическое исследование, а также при подозрении на перелом позвоночника или вывих позвонков, используется рентгенография позвоночного столба в трех проекциях. По показаниям проводится люмбальная пункция с исследованием спинномозговой жидкости. Может быть использована миелография – особый рентгенологический метод, в основе которого лежит введение в субарахноидальное пространство контраста. После распределения красящего вещества производится серия снимков, которые позволяют определить на каком уровне произошло сдавление спинного мозга.
Лечение компрессионной миелопатии
Острая и подострая миелопатия требуют немедленного хирургического лечения. Целью его является удаление травмирующего спинной мозг агента в кратчайшие сроки, позволяющее снизить степень повреждения нервных путей. Также оперативное вмешательство необходимо при хроническом сдавлении спинного мозга опухолью вне зависимости от срока давности заболевания и величины новообразования.
При хронической компрессионной миелопатии, вызванной остеохондрозом, невролог может предложить двухэтапную схему лечения. Сначала проводится курс консервативной терапии, которая включает: противовоспалительные средства; витамины; препараты, восстанавливающие хрящевую ткань; физиопроцедуры; ЛФК; ношение ортопедических корсетов.
Если консервативные методики не оказывают эффекта или выявляется прогрессирующее нарастание симптомов сдавления спинного мозга, применяется хирургическое лечение. В зависимости от причины компрессионной миелопатии может быть проведена фасетэктомия, ламинэктомия, удаление позвоночной грыжи и костных разрастаний, замена диска на искусственный эндопротез, удаление гематомы и дренирование кисты спинного мозга, резекция клина Урбана и др.
Важную роль в восстановлении больных с компрессионной миелопатией играет регулярное санаторно-курортное лечение и ежегодные курсы реабилитации в специализированных медицинских учреждениях. Большое значение имеет ежедневная индивидуальная лечебная гимнастика, составленная врачом ЛФК.
Прогноз и профилактика
Несмотря на то, что острая компрессионная миелопатия – самая тяжелая по своим клиническим проявлениям форма патологии, при вовремя начатом лечении она является самой благоприятной по прогнозу. Причина этого в том, что при острой форме не успевают произойти глубокие изменения в мышцах и периферических нервах. Поэтому при устранении патологического фактора возможно быстрое восстановление проводимости по спинному мозгу и полное возвращение утраченных функций.
При хронических компрессионных миелопатиях в мышцах, нервах, а также в самом спинном мозге происходят необратимые деструктивные изменения – разрастание соединительной ткани, атрофия мышц. Поэтому даже при устранении сдавливающего фактора полностью восстановить двигательные и чувствительные функции невозможно.
С учетом статистики причин, приводящих к развитию сдавления спинного мозга, в основе профилактики этого серьезного осложнения на первом месте стоит правильная диагностика и лечение остеохондроза позвоночника и опухолевых заболеваний.
Источник
Компрессия спинного мозга. Врачебная тактика при компрессии спинного мозга.
Предполагайте данный диагноз у всех пациентов с:
– болями в грудном или поясничном отделе позвоночника;
– слабостью в нижних конечностях при нормальной функции верхних;
– недержанием кала и мочи.
Ранняя диагностика и лечение являются критическим фактором для сохранения функции спинного мозга.
Предварительный диагноз сдавления спинного мозга базируется на клинических признаках, которые на ранней стадии могут быть слабо выраженными. Характерные признаки и симптомы: – Боль в спине или корешковая боль.
– Скованность нижних конечностей или неуклюжая походка.
– Ложные позывы или учащенное мочеиспускание (безболезненная задержка мочи является поздним признаком).
– Сухожильные рефлексы угнетены на уровне сдавления и повышены ниже этого уровня.
– Двухсторонние симптомы поражения верхних моторных нейронов (при исследовании ног)
– Снижение чувствительности.
– Снижение тонуса анального сфинктера.
Выясните причину. Сдавление спинного мозга обычно наблюдается вследствие экстрадуральных заболеваний.
Если вы подозреваете сдавление спинного мозга вследствие злокачественного новообразования (наиболее частая причина), начните терапию дексаметазоном в больших дозах (10—100 мг внутривенно, затем по 4—24 мг внутривенно каждые 6 ч; используйте максимальную дозу у пациентов с выраженной или прогрессирующей симптоматикой и более низкие дозы при слабовыраженных или сомнительных симптомах).
Организуйте срочную магнитно-резонансную томографию (МРТ) спинного мозга и другие исследования. При подтверждении сдавления спинного мозга на МРТ обсудите дальнейшее ведение с нейрохирургом. При невозможности проведения МРТ обсудите альтернативные методы визуализации с рентгенологом.
Предполагайте синдром Гийена-Барре (СГБ) у всех пациентов с:
• парестезией в пальцах рук и ног;
• слабостью рук и ног;
Основными осложнениями являются дыхательная недостаточность (которая может быстро прогрессировать вплоть до остановки дыхания) и нестабильность вегетативной нервной системы.
Диагноз устанавливается на основании клинических симптомов: ключевым признаком является генерализованная арефлексия (обнаруживается у 75 % пациентов в начале и у 90 % — в разгар заболевания).
• Исключите выраженную гипокалиемию (концентрация калия в плазме < 2,5 ммоль/л), которая может вызывать паралич.
• Другие причины острого нервно-мышечного паралича, кроме СГБ, наблюдаются редко и могут быть исключены на основании клинических данных или при дальнейшем обследовании.
• Самое важное — провести дифференциальный диагноз со сдавлением спинного мозга. Данный диагноз должен быть исключен (выполняют МРТ позвоночника) при болях в спине, нарушении чувствительности, четких нарушениях функции сфинктеров или симптомах высокого поражения моторных нейронов.
Измерьте жизненную емкость легких при помощи спирометрии. Считается, что ЖЕЛ (мл) составляет: 25 х рост (см) у мужчин и 20 х рост (см) у женщин.
• При невозможности провести спирометрию для оценки жизненной емкости легких при отсутствии сопутствующих заболевания дыхательной системы можно ориентироваться на время задержки дыхания на полном вдохе (норма > 30 с).
• Газы артериальной крови могут оставаться в норме несмотря на значительно сниженную ЖЕЛ. Пульсоксиметрию и анализ артериальной крови для оценки жизненной емкости легких не применяют.
Пациента следует перевести в отделение интенсивной терапии:
• При снижении ЖЕЛ до величины < 80 % от должной (< 20 мл/кг).
• При невозможности ходить.
Обсудите дальнейшее ведение с анестезиологом и невропатологом. Возможно, потребуется искусственная вентиляция легких: см. ниже Сложные ситуации.
Организуйте постоянное мониторирование ЭКГ у пациентов с высоким риском развития аритмий (нарушения функции вегетативной нервной системы: быстро изменяющийся размер зрачков, обильное потоотделение, пилоэрекция, патологический ответ на пробу Вальсальвы).
Других пациентов госпитализируйте в общую палату для наблюдения и дальнейшего обследования.
– Вернуться в оглавление раздела “Скорая помощь. Неотложные состояния.”
Оглавление темы “Неотложная помощь при неврологической патологии.”:
1. Аспирационная (ингаляционная) пневмония. Пневмоторакс.
2. Кровохарканье. Инсульт. Врачебная тактика при инсульте.
3. Показания к тромболитической терапии. Ведение пациентов с инсультом.
4. Тактика лечения инсульта. Контроль артериального давления при инсульте.
5. Вторичная профилактика инсульта. Проявления инсульта.
6. Транзиторная мозговая ишемическая атака. Причина транзиторной ишемической атаки.
7. Субарахноидальное кровоизлияние. Врачебная тактика при субарахноидальном кровоизлиянии.
8. Бактериальный менингит. Врачебная тактика при бактериальном менингите.
9. Туберкулезный менингит. Криптококковый менингит. Вирусный энцефалит.
10. Компрессия спинного мозга. Врачебная тактика при компрессии спинного мозга.
Источник
