Ребра виды строение соединение ребер с грудиной и позвоночником

Благодаря наличию подвижных соединений ребер с позвоночным столбом и грудиной возможны изменения объема грудной клетки и дыхательных движений.
Ребра соединяются с позвонками при помощи реберно-позвоночных суставов (artt. costovertebrales), которые включают суставы головки ребра и реберно-поперечные суставы.
Сустав головки ребра (art. capitis costae) образован верхней и нижней реберными ямками (полуямками) двух соседних грудных позвонков и головкой ребра. От гребешка головки ребра девяти (II-X) ребер к соответствуюшему межпозвоночному диску в полости суставов идет внутрисуставная связка головки ребра (lig. capitis costae intraarticulare). Эта связка отсутствует у I, XI и XII ребер, головка которых не имеет гребешка. Снаружи капсула сустава головки ребра укреплена лучистой связкой головки ребра (lig. capitis costae radiatum). Эта связка начинается на передней поверхности головки ребра, веерообразно расходится и прикрепляется к телам соседних позвонков и межпозвоночному диску.
Реберно-поперечный сустав (art. costotranversaria) образован бугорком ребра и реберной ямкой на поперечном отростке I-X грудных позвонков. Тонкая суставная капсула прикрепляется по краям суставных поверхностей. Капсулу укрепляет реберно-поперечная связка (lig. costotranversarium). Реберно-поперечный сустав и сустав головки ребра комбинированные, движения в них осуществляются совместно; возможно движение вокруг общей оси, проходящей через центры этих суставов. При вращении задних концов ребер относительно этой оси осуществляется поднятие передних реберных концов, соединенных с грудиной.
Соединения ребер с грудиной. Ребра соединяются с грудиной при помощи суставов и синхондрозов. Хрящ I ребра срастается с грудиной (синхондроз). Хрящи II-VII ребер, соединяясь с грудиной, образуют грудино реберные суставы (artt sternocostales). Суставными поверхностями служат передние концы реберных хрящей и реберные вырезки грудины. Суставные капсулы являются продолжением надхрящницы реберных хрящей, переходящей в надкостницу грудины. Суставная капсула укреплена лучистыми грудино-реберными связками (ligg. sternocostalia radiata).
Спереди эти связки, срастаясь с надкостницей грудины, образуют плотную мембрану грудины (membrana sterni). Сустав II ребра, образованный на уровне угла грудины (соединения рукоятки с телом грудины), имеет внутрисуставную грудино-реберную свяжу (lig. sternocostal intraarticulare).
Передние концы VII-X ребер непосредственно с грудиной не соединяются. Они своими хрящами соединяются друг с другом. Хрящ VIII ребра срастается с лежащим выше хрящом VII ребра. Иногда между хрящами этих ребер образуются межхрящевые суставы (art. interchondrales). Передние концы ребер соединяются друг с другом наружной межреберной мембраной (membrana intercostalis externa). Волокна этой мембраны направлены сверху вниз и вперед. Задние концы ребер соединены между собой внутренней межреберной мембраной (membrana intercostalis interna). Волокна этой мембраны идут снизу вверх и кзади.
Движения ребер совершаются в реберно-позвоночных и грудино-реберных суставах. Амплитуда движений грудной клетки: в фазе вдоха при поднимании передних концов ребер и грудины грудная клетка смещается вверх на 1 см, грудина выдвигается вперед на 5 см, окружность груди увеличивается на 10 см.
В акте вдоха участвуют следующие мышцы: наружные межреберные мышцы, мышцы, поднимающие ребра, верхние задние зубчатые мышцы, лестничные мышцы.
В акте выдоха участвуют мышцы: поперечная мышца груди, внутренние межреберные мышцы, нижние задние зубчатые мышцы, прямые мышцы живота, наружная и внутренняя косые мышцы живота, поперечная мышца живота.
[1], [2], [3], [4], [5], [6]
Источник
1.
КОСТИ ГРУДНОЙ КЛЕТКИ
, ossa thoracis.
2.
Ребра, (1 – 12)
, costae (I – XII). Рис. Г.
3.
Истинные ребра (1 – 7)
, costae verae (I – VII). Образуют синхондрозы непосредственно с грудиной, чем отличаются от последних пяти ребер. Рис. Г.
4.
Ложные ребра (8 – 12)
, costae spuriae (VIII – XII). Последние пять ребер, не имеющие прямого контакта с грудиной. Рис. Г.
5.
Колеблющиеся ребра (11 – 12)
, costae fluctuantes. Не соединяются с реберной дугой. Рис. Г.
6.
Реберный хрящ
, cartilago costalis. Хрящ на передних концах ребер. Рис. Г.
7.
Костная часть ребра
, os costale (costa). Задняя часть ребра. Рис. Г.
8.
Головка ребра
, caput costae. Соединяется с телом позвонка. Рис. А.
9.
Суставная поверхность головки ребра
, facies articularis capitis costae. Рис. А, Рис. Б.
10.
Гребень головки ребра
, crista capitis costae. Разделяет суставную поверхность головки ребра на две части. Рис. Б.
11.
Шейка ребра
, collum costae. Суженная часть ребра, расположенная латерально от головки. Рис. А, Рис. Б.
12.
Гребень шейки ребра
, crista colli costae. Острый выступ на верхнем крае шейки. Рис. А.
13.
Тело ребра
, corpus costae. Наиболее протяженная часть ребра. Рис. А, Рис. Б.
14.
Бугорок ребра
, tuberculum costae. Возвышение на задней поверхности ребра между шейкой и телом. Рис. А, Рис. Б.
15.
Суставная поверхность бугорка ребра
, facies articularis tuberculi costae. Предназначена для сочленения с поперечным отростком грудного позвонка. Рис. А, Рис. Б.
16.
Угол ребра
, angulus costae. Изгиб ребра латерально от бугорка. Рис. А, Рис. Б.
17.
Борозда ребра
, sulcus costae. Расположена вдоль нижнего края ребра. В ней проходят межреберные нерв, артерия и вена. Рис. Б.
17a.
Первое ребро
, costa prima. В отличие от остальных имеет верхнюю и нижнюю поверхности. Рис. Г.
18.
Бугорок передней лестничной мышцы
, tuberculum m. scaleni anterioris. Возвышение на верхней поверхности первого ребра, где прикрепляется передняя лестничная мышца. Рис. А.
19.
Борозда подключичной артерии
, sulcus a. subclaviae. Располагается на первом ребре кзади от бугорка передней лестничной мышцы. Рис. А.
20.
Борозда подключичной вены
, sulcus v.subclaviae. Располагается на первом ребре кпереди от бугорка передней лестничной мышцы. Рис. А.
20a.
Второе ребро
, costa secunda. Хрящевой конец ребра прикрепляется на уровне угла грудины. Рис. А, Рис. Г.
21.
Бугристость передней зубчатой мышцы
, tuberositas m. serrati anterioris. Расположена на наружной поверхности второго ребра. Служит местом прикрепления одноименной мышцы. Рис. А, Рис. Г.
22. [
Шейное ребро
, costa cervicalis]. Дополнительное ребро, на уровне С7. Может раздражать плечевое сплетение.
24.
Рукоятка грудины
, manubrium sterni. Часть грудины, расположенная выше угла. Рис. В, Рис. Г.
25.
Ключичная вырезка
, incisura clavicularis. Предназначена для сочленения грудины с ключицей. Рис. В, Рис. Г.
26.
Яремная вырезка
, incisura jugularis. Расположена на верхнем крае рукоятки грудины. Рис. Рис. Г.
27.
Угол грудины
, angulus sterni (sternalis) [[Ludovici]]. Пальпируется между телом и рукояткой грудины. Рис. В, Рис. Г.
28.
Синхондрозы грудины
, synchondroses sternales. См. ниже 29, 30.
29. [
Синхондроз рукоятки грудины
, synchondrosis manubriosternalis]. Соединение рукоятки и тела грудины. Рис. В, Рис. Г.
30.
Синхондроз мечевидного отростка
, synchondrosis xiphosternalis. Сочленение между телом грудины и мечевидным отростком. Рис. В, Рис. Г.
31.
Тело грудины
, corpus sterni. Часть грудины, расположенная между рукояткой и мечевидным отростком. Рис. В, Рис. Г.
32.
Мечевидный отросток
, processus xiphoideus. Находится на нижнем конце грудины. Рис. В, Рис. Г.
33.
Реберные вырезки
, incisurae costales. Углубления для прикрепления хрящей ребер. Рис. В, Рис. Г.
34. [
Надгрудинные кости
, ossa suprasternalia]. Небольшие костные фрагменты, расположенные в связках грудиноключичных суставов, остатки episternum.
35.
Грудная клетка
, compages thoracis.
35a.
Грудная полость
, cavitas thoracis.
36.
Верхняя апертура грудной клетки
, apertura thoracis superior. Рис. Г.
37.
Нижняя апертура грудной клетки
, apertura thoracis inferior. Рис. Г.
38.
Легочная борозда
, sulcus pulmonalis. Проходит в вертикальном направлении по обе стороны от позвоночного столба. Заполнена легким. Рис. Г.
39.
Реберная дуга
, arcus costalis. Образуется хрящами 7 – 10 ребер. Рис. Г.
40.
Межреберье
, spatium intercostale. Пространство между двумя соседними ребрами. Рис. Г.
41.
Подгрудинный угол
, angulus infrasternalis. Угол между реберными дугами. Рис. Г.
Источник
Ребра являют собой две плоские кости, похожие на дуги. Они начинаются в районе позвоночника, потом проходят к грудной кости, где и становятся частью грудной клетки человека. У каждого из нас присутствует двадцать четыре ребра. Верхние семь штук пересекаются фронтально с грудиной, поэтому и были названы истинными ребрами. Седьмое, девятое и десятое ребра при помощи хрящей объединяются с такой же зоной ребра, размещенного чуть выше. В связи с этим получили название ложных ребер. Одиннадцатое и двенадцатое ребра располагают свои окончания в глубине мышц брюшины, в то время как фронтальные окончания не пристыковываются ни к чему. Данные ребра называют колеблющимися. Бывают уникумы, у которых нет одиннадцатой или даже двенадцатой пары ребер, а у других может присутствовать и тринадцатая пара так называемых свободных ребер. В большинстве своем мужчины обладают большими свободными ребрами, чем женщины.
Ребра выглядят, как пластины с небольшими изогнутостями. 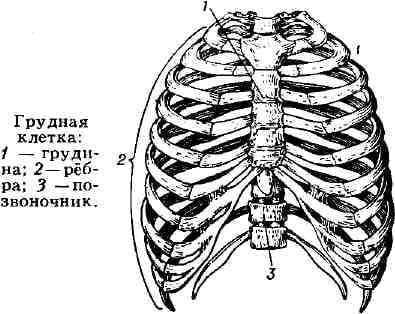 Они входят в длинную губчатую кость при помощи своей длинной задней зоны. А фронтальная зона состоит из небольшой хрящевой области. Все костные ребра можно поделить на задние и фронтальные окончания. Между ними присутствует реберное тело. Заднее окончание обладает небольшим утолщением, получившим имя реберной головки. Реберная головка состоит из суставной стенки, которая поделена при помощи гребешка. Она позволяет объединять их с позвоночными телами. У первого и двенадцатого, а также одиннадцатого ребер суставная стенка не обладает таким разделителем, как гребешок. Прямо за головкой присутствует шейка ребра. Это слегка зауженная часть. У ее верхней границы размещен продольный гребешок. У первого и последнего ребер гребешка вы не увидите. В месте, где шейка трансформируется в тело, находится реберной бугорок, который оснащен суставной стенкой, используемой для объединения с суставной стенкой у поперечного отростка позвонка. На одиннадцатом и двенадцатом ребрах бугорок отсутствует, потому что данные ребра не участвуют в объединении с отростками, принадлежащими последним позвонкам грудины. Уходя в бок от реберного бугорка, ребра меняют свой изгиб. Именно в этой части тело ребра оснащается реберным углом. У первого ребра угол находится там же, где бугорок, в то время как остальные ребра предлагают небольшое расстояние между этим двумя своими частями, причем постепенно оно способно увеличиваться. У двенадцатого ребра угол и вовсе отсутствует. Внутренняя сторона средних ребер по нижнему своему краю обладают бороздой, внутри нее двигаются сосуды межреберья. Наверху данной стороны первого ребра присутствует небольшой бугорок, к которому присоединяется фронтальная лестничная мышца. Позади него при этом разместилась борозда, которая считается домом подключичной артерии. Перед бугорком разместилась другая борозда, внутри которой пролегает подключичная вена.
Они входят в длинную губчатую кость при помощи своей длинной задней зоны. А фронтальная зона состоит из небольшой хрящевой области. Все костные ребра можно поделить на задние и фронтальные окончания. Между ними присутствует реберное тело. Заднее окончание обладает небольшим утолщением, получившим имя реберной головки. Реберная головка состоит из суставной стенки, которая поделена при помощи гребешка. Она позволяет объединять их с позвоночными телами. У первого и двенадцатого, а также одиннадцатого ребер суставная стенка не обладает таким разделителем, как гребешок. Прямо за головкой присутствует шейка ребра. Это слегка зауженная часть. У ее верхней границы размещен продольный гребешок. У первого и последнего ребер гребешка вы не увидите. В месте, где шейка трансформируется в тело, находится реберной бугорок, который оснащен суставной стенкой, используемой для объединения с суставной стенкой у поперечного отростка позвонка. На одиннадцатом и двенадцатом ребрах бугорок отсутствует, потому что данные ребра не участвуют в объединении с отростками, принадлежащими последним позвонкам грудины. Уходя в бок от реберного бугорка, ребра меняют свой изгиб. Именно в этой части тело ребра оснащается реберным углом. У первого ребра угол находится там же, где бугорок, в то время как остальные ребра предлагают небольшое расстояние между этим двумя своими частями, причем постепенно оно способно увеличиваться. У двенадцатого ребра угол и вовсе отсутствует. Внутренняя сторона средних ребер по нижнему своему краю обладают бороздой, внутри нее двигаются сосуды межреберья. Наверху данной стороны первого ребра присутствует небольшой бугорок, к которому присоединяется фронтальная лестничная мышца. Позади него при этом разместилась борозда, которая считается домом подключичной артерии. Перед бугорком разместилась другая борозда, внутри которой пролегает подключичная вена.
Семь истинных ребер при помощи хрящевых частей, симфизов или даже плоских суставов объединяются с грудиной. Хрящ, относящийся к первому ребру, соединяется с грудиной, тем самым формируя синхондроз. Впереди и позади суставы закрепляются лучистыми связками, на фронтальной стороне грудины они совместно с надкостницей образуют плотную оболочку. Все ложные ребра пересекаются с фронтальным окончанием собственного хряща, а также с нижней границы хряща, лежащего чуть выше. Проделывают они это за счет плотного соединительнотканного сращения, названного синдесмозом.
Источник
Грудину признано называть кость, обладающую слегка удлиненной формой. Грудина размещается в медиальной части человеческой груди. Под нее была полностью выделена фронтальная поверхность грудной клетки. Фронтальная стенка грудины слегка выпукла, а вот задняя, наоборот, обладает вогнутостью. По обеим сторонам грудины прикрепляются ребра за счет хрящей. Тем самым создается грудная клетка, внутри которой присутствуют легкие, сердце и, конечно же, главные кровеносные сосуды. Кроме того, она еще выполняет защитную функцию. Верхняя часть грудины удерживает на месте ключицу, в то время как края объединяются с семью первыми парами ребер. Верхняя область грудины тоже сходится с грудиноключично-сосцевидной мышцей.
Грудина может быть разделена на три части. Первая – это рукоятка,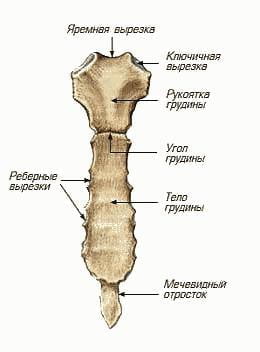 вторая – тело, а третья – это мечевидный отросток. Все они объединяются при помощи хрящевых прослоек, которые к концу нашей жизни превращаются в кость. Рукоятка грудины являет собой самую широкую и крупную часть в верхней области кости. Верхняя ее зона обладает непарной яремной вырезкой, в то время как по бокам разместились ключичные вырезки. Они просто необходимы для слияния с ключицами. Латерально и несколько ниже размещена вырезка, относящаяся к первому ребру. Это своего рода точка, где хрящ и первое ребро соединяются воедино. Спускаясь ниже, вы найдете неглубокую выемку. Она являет собой верхнюю часть реберной вырезки, представляющей второе ребро. Самая нижняя точка данной вырезки разместилась на грудинном теле. Оно превышает длину рукоятки в три раза, но при этом значительно уже нее. Тело грудины в женском организме несколько короче, чем в мужском. Нижняя часть рукоятки, еще и верхняя часть тела формируют в пространстве свободном угол грудины, который выделяется во фронтальном направлении. Несколько удлиненное тело грудины на своих гранях обладает реберными вырезками. Они необходимы для прикрепления хрящей, относящихся к истинным ребрам. Реберная вырезка для седьмого ребра разместилась в свободном пространстве, образованном грудиной и мечевидным отростком. Он в свою очередь представляет собой самую непродолжительную область грудины. Причем обладает совершенно непредсказуемой формой и величиной. Встречаются варианты с верхушкой как острой, так и притупленной. При этом она может быть повернута вперед или назад, и даже обладать отверстием в своей медиальной части. В верхнелатеральном районе отростка присутствует неполная вырезка, которая прикрепляется к хрящу, являющемуся частью седьмого ребра. Ближе к преклонному возрасту данный отросток образует единое целое с телом грудины.
вторая – тело, а третья – это мечевидный отросток. Все они объединяются при помощи хрящевых прослоек, которые к концу нашей жизни превращаются в кость. Рукоятка грудины являет собой самую широкую и крупную часть в верхней области кости. Верхняя ее зона обладает непарной яремной вырезкой, в то время как по бокам разместились ключичные вырезки. Они просто необходимы для слияния с ключицами. Латерально и несколько ниже размещена вырезка, относящаяся к первому ребру. Это своего рода точка, где хрящ и первое ребро соединяются воедино. Спускаясь ниже, вы найдете неглубокую выемку. Она являет собой верхнюю часть реберной вырезки, представляющей второе ребро. Самая нижняя точка данной вырезки разместилась на грудинном теле. Оно превышает длину рукоятки в три раза, но при этом значительно уже нее. Тело грудины в женском организме несколько короче, чем в мужском. Нижняя часть рукоятки, еще и верхняя часть тела формируют в пространстве свободном угол грудины, который выделяется во фронтальном направлении. Несколько удлиненное тело грудины на своих гранях обладает реберными вырезками. Они необходимы для прикрепления хрящей, относящихся к истинным ребрам. Реберная вырезка для седьмого ребра разместилась в свободном пространстве, образованном грудиной и мечевидным отростком. Он в свою очередь представляет собой самую непродолжительную область грудины. Причем обладает совершенно непредсказуемой формой и величиной. Встречаются варианты с верхушкой как острой, так и притупленной. При этом она может быть повернута вперед или назад, и даже обладать отверстием в своей медиальной части. В верхнелатеральном районе отростка присутствует неполная вырезка, которая прикрепляется к хрящу, являющемуся частью седьмого ребра. Ближе к преклонному возрасту данный отросток образует единое целое с телом грудины.
Грудина в своем составе обладает большим количеством достаточно нежного губчатого вещества, насыщенной целой сетью кровеносных сосудов. Такое строение позволяет переливать кровь внутри грудины. Серьезное развитие, получившее костный мозг, дает возможность забирать его из этой области для пересадки во время процедур, направленных на избавление от лучевой болезни. При хирургической операции на сердце, грудину подвергают разделению на две половины. Это требуется для того, чтобы у хирурга появился доступ к необходимому органу.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Деформация грудной клетки: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Под деформацией грудной клетки понимают различные по степени выраженности изменения формы ее костных структур, в некоторых случаях проявляющиеся не только косметическим дефектом, но и приводящие к функциональным нарушениям со стороны дыхательной и сердечно-сосудистой систем за счет сдавления и смещения органов грудной полости. Грудная клетка – часть туловища, образованная соединенными между собой с помощью суставов грудиной, ребрами, позвонками, а также мышцами.
Иными словами, грудная клетка представляет собой костно-мышечный каркас, защищающий жизненно важные органы от внешних воздействий.
Грудная клетка меняется по мере роста и развития человека, а у взрослых людей ее форма и величина зависят от пола, развития мускулатуры и органов дыхания, рода деятельности, образа жизни. Форма грудной клетки имеет несколько вариантов нормы: плоская, цилиндрическая и коническая.
Разновидности деформаций грудной клетки
Все деформации грудной клетки делят по происхождению на врожденные и приобретенные. К врожденным дефектам относят воронкообразную, килевидную, комбинированную деформации грудной клетки и более редкие дефекты развития. Воронкообразная грудная клетка характеризуется западением грудины и передней грудной стенки. Это самая частая деформация – она составляет около 80% от всех деформаций (встречается в 3 раза чаще у мальчиков) и в 25% случаев носит наследственный характер.
Воронкообразная грудная клетка
Килевидная грудная клетка увеличена в переднезадней своей части, грудина выступает вперед в виде киля. Встречается с частотой от 6 до 20%, чаще у представителей мужского пола.
Приобретенной деформацией грудной клетки может быть ладьевидная, эмфизематозная, или бочкообразная, паралитическая, кифосколиотическая, а также килевидная грудная клетка (рахитическая).
По форме деформации подразделяют на симметричные и асимметричные.
Для определения степени выраженности деформации проводят рентгенографию грудной клетки или компьютерную томографию (КТ).
На рентгенограмме вычисляют отношение наименьшего размера между грудиной и телом позвонка к наибольшему, что является индексом Гижицкой. В зависимости от полученного значения выделяют четыре степени деформации. При проведении компьютерной томографии определяется индекс Галлера (компьютерно-томографический индекс), который равен отношению горизонтального расстояния между внутренней частью ребер к расстоянию между грудиной и телом позвонка в месте наибольшего западения грудины.
По стадии деформации бывают компенсированными, субкомпенсированными и декомпенсированными. При компенсированной деформации косметический дефект незначителен, одышки и учащенного сердцебиения не наблюдается. При субкомпенсированной деформации косметический дефект выраженный, есть одышка и тахикардия при физической нагрузке. При декомпенсированной деформации косметический дефект обезображивающий, одышка и тахикардия присутствуют в покое.
Возможные причины деформации грудной клетки
Врожденные деформации грудной клетки связаны с генетической аномалией развития хрящевой и костной ткани, а также нередко сочетаются с дефектами соединительной ткани (при наследственных заболеваниях: синдромах Марфана, Элерса-Данло и др.). Одни виды деформаций можно диагностировать в грудном или раннем детском возрасте (реберно-мышечный дефект, расщелина грудины). Другие дебютируют и прогрессируют в периоды ускоренного роста организма, в основном такие скачки происходят в возрасте 5-6, 8-10, 13-15 лет.
Приобретенные деформации грудной клетки возникают в результате внешних воздействий (травм, ожогов, оперативных вмешательств, например, по поводу кардиологической патологии) или перенесенных заболеваний (чаще воспалительного характера или инфекционных, связанных с нарушением обмена кальция).
Заболевания, при которых возникает деформация грудной клетки
К заболеваниям, вызывающим деформацию грудной клетки и связанным с нарушением кальциевого обмена, относят рахит.
Рахит – заболевание детского возраста, при котором вследствие различных причин у интенсивно растущего организма возникает полигиповитаминоз с преимущественным снижением уровня витамина D – кости теряют минеральную плотность и деформируются в процессе роста ребенка, грудная клетка приобретает килевидную форму. В настоящее время деформации встречаются реже, т.к. рахит распознается на ранних стадиях.
Для сирингомиелии характерно наличие полости, заполненной жидкостью, расположенной в спинном мозге. Заболевание может возникнуть из-за нарушения развития эмбриона, в связи с родовой травмой, травмой спинного мозга, препятствием оттока спинномозговой жидкости. Стенки полости оттесняют окружающие ткани, которые состоят из нервных клеток и проводящих путей нервной системы. Вследствие этого нарушается иннервация мышц, в том числе образующих каркас грудной клетки. На поздних стадиях это может привести к искривлению позвоночника и формированию ладьевидного вдавления на передней поверхности грудной клетки.
Остеомиелит – инфекционно-воспалительное гнойно-некротическое поражение костной ткани, возбудителями которого могут быть стафилококки, стрептококки, кишечная палочка и др.
Остеомиелит ребер возникает крайне редко, чаще является посттравматическим, реже – бактериальным, когда бактерии попадают в костную ткань с током крови или распространяются контактно (например, при гнойном поражении оболочки легких).
В остром периоде на первый план выступают такие симптомы, как повышение температуры тела до 39-40°C, боль, покраснение, отек в области пораженного ребра.
Среди инфекционных заболеваний особое значение имеет туберкулез. К деформациям грудной клетки может привести не только туберкулез легких (на поздних стадиях), но и туберкулез костей (грудины, ребер, позвонков). Процесс протекает по типу остеомиелита, но вызывает его специфический возбудитель – палочка Коха. При туберкулезе ребер или грудины внешне определяется припухлость и болезненность в области поражения. При туберкулезе позвоночника поражаются и разрушаются тела позвонков, что проявляется болью, на поздних стадиях деформируется позвоночный столб. Заболевание сопровождается повышением температуры тела до 37,2-37,6°С, общим недомоганием, ночной потливостью, отсутствием аппетита, потерей веса.
Эмфизема легких – заболевание, при котором необратимо разрушаются и теряют эластичность стенки альвеол, структурных элементов легочной ткани, нарушается газообмен и возникает повышенная воздушность легких. Эмфизема может возникнуть самостоятельно или на фоне обструктивных болезней легких.
Из-за повышенной воздушности легочной ткани грудная клетка увеличивается в объеме, как бы застывая на вдохе (становится бочкообразной).
При заболеваниях легких и плевры, приводящих к формированию в них соединительной ткани и уменьшению их размеров, грудная клетка деформируется по типу паралитической – уменьшается, уплощается, на стороне поражения втягиваются межреберные промежутки.
К каким врачам обращаться при деформации грудной клетки
Первичную оценку состояния может провести
терапевт, врач общей практики, педиатр. При наличии показаний пациента направляют к узким специалистам, таким как хирург, травматолог-ортопед, фтизиатр, онколог, кардиолог, психолог, генетик, эндокринолог, отоларинголог и др.
Диагностика и обследования при деформации грудной клетки
До назначения лечения врачу необходимо оценить вид и форму косметического дефекта, выяснить, когда и при каких обстоятельствах он возник.
Следует обязательно сообщить врачу о других симптомах, если таковые имеются: общей слабости и утомляемости, эпизодах повышения температуры тела, одышке, учащенном сердцебиении.
При необходимости для оценки состояния внутренних органов или уточнения показаний для хирургического лечения специалист назначит дополнительные методы обследования: рентгенографию грудной клетки в двух проекциях с расчетом индексов, общий анализ крови с лейкоцитарной формулой и СОЭ, общий анализ мочи, спирографию, электрокардиографию, эхокардиографию (ЭхоКГ) компьютерную томографию органов грудной клетки и средостения, магнитно-резонансную томографию грудной клетки.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Исследование разовой утренней порции мочи, включающее в себя определение физических (цвет, прозрачность, удельный вес), химических (pH, содержание белка, глюкозы, кетонов, уробилиногена, билирубина, гемоглобина, нитритов и лейкоцитарной эстеразы), а также оценку качественного и количественного со…
370 руб
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого – регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Что делать при деформации грудной клетки?
В случае возникновения видимой деформации грудной клетки и/или наличия сопутствующих симптомов необходимо обратиться к врачу с целью выявления причин, постановки диагноза, определения степени поражения внутренних органов и скорейшего начала лечения.
При отсутствии показаний к хирургическому лечению необходимо наблюдаться у врача и регулярно проходить медицинский осмотр, проводить курсы консервативного лечения, следить за своим состоянием, быть настороженным в отношении появления одышки, эпизодов учащенного сердцебиения и др.
Лечение деформаций грудной клетки
При вторичных деформациях грудной клетки на первый план выходит лечение основного заболевания, затем, при необходимости, выполняют коррекцию деформации.
При первичных деформациях I-II степени, если косметический дефект не доставляет пациенту значительного психологического дискомфорта, проводят консервативное лечение: массаж, физиотерапию, лечебную физкультуру.
Показаниями для хирургического лечения являются деформации III-IV степени, прогрессирование деформации, психологический дискомфорт, нарушение движения грудной клетки при вдохе, сдавление или смещение сердца по данным КТ, ЭхоКГ, сдавление легких по данным КТ, нарушения показателей легких по данным спирографии и др.
Существует несколько методов оперативного вмешательства, которые используются для коррекции деформации грудной клетки: удаление и иссечение ребер, разобщение костей, хрящей и установка металлоконструкций. В настоящее время разработаны методики малоинвазивных операций.
Источники:
- Комолкин И.А., Агранович О.Е. Клинические варианты деформаций грудной клетки (обзор литературы). Журнал клинической и экспериментальной ортопедии им. Г.А. Илизарова. Т. 23(2), 2017. С. 241-247.
- Аксельров М.А., Разин М.П., Сатывалдаев М.Н., Вольский Г.Б., Скобелев В.А., Батуров М.А. Килевидная деформация грудной клетки. Российский вестник детской хирургии, анестезиологии и реаниматологии. 8 (3), 2018. С. 45-52.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Фебрильные судороги
Фебрильные судороги: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Гипогликемия
Регуляция углеводного обмена осуществляется под контролем нервной и эндокринной систем. Гипогликемия – это не заболевание, а состояние, характерное для многих заболеваний.
Многоводие
Многоводие: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Обмороки
Обморок (синкопе, синкопальное состояние) – это приступ внезапной кратковременной (обычно до 1-2 минут) потери сознания с резким снижением мышечного тонуса. Зачастую обмороки сопровождаются падением и травмами.
Зябкость
Зябкость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Источник
