Реабилитация после менингиомы грудного отдела позвоночника
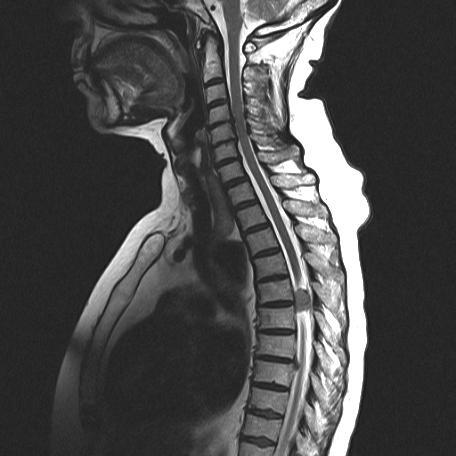
Спинальная менингиома – это неоплазия позвоночного канала, берущая своё начало в спинномозговых оболочках. Клинически проявляется прогрессирующим корешковым синдромом с переходом в симптоматику половинного и полного поражения поперечника спинного мозга на уровне расположения опухоли. Диагностируется спинальная менингиома по данным неврологического статуса, МРТ позвоночника, гистологического анализа интраоперационно полученного материала. Лечение нейрохирургическое: рекомендовано радикальное удаление, по показаниям возможна стереотаксическая операция. При злокачественном характере менингиома требует дополнительной пред- и/или постоперационной лучевой терапии.
Общие сведения
Спинальная менингиома встречается намного реже аналогичных новообразований головного мозга и занимает 1,2% общего числа менингиом. В структуре первичных опухолей спинного мозга на долю менингиом приходится 15-30%. В большинстве случаев спинальная менингиома является интрадуральной экстрамедуллярной опухолью. По данным клинических наблюдений, специалистами в сфере неврологии и нейрохирургии описаны отдельные экстрадуральные, экстраинтрадуральные менингиомы. В 99% случаев менингиома спинальной локализации представляет собой доброкачественное новообразование. Наиболее частая локализация опухоли (70% случаев) – грудной отдел позвоночника, типично вентролатеральное расположение неоплазии по отношению к длиннику спинного мозга. Больше половины случаев заболевания приходится на пациентов старше 60-летнего возраста. Женщины заболевают в 6-10 раз чаще мужчин.
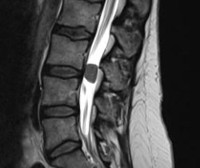
Спинальная менингиома
Причины
Этиофакторы возникновения неоплазии полностью не изучены. Информация о них носит предположительный характер. Наиболее вероятным является мультифакторный механизм развития заболевания. Известные этиологические предпосылки можно разделить на 3 основные группы:
- Экзогенные. Предполагают вредоносное воздействие различных неблагоприятных факторов внешней среды: ионизирующего излучения, потребляемых с пищей нитратов, канцерогенов, содержащихся в пищевых продуктах, вдыхаемом воздухе. Указанные влияния обуславливают «поломки» в генетическом аппарате клетки, приводящие к изменению её свойств.
- Эндогенные. Определённую роль играет снижение противоопухолевой защиты организма, что частично объясняет преимущественно пожилой возраст больных. Дисфункция противоопухолевого механизма, в норме уничтожающего мутировавшие клетки, обуславливает размножение атипичных клеточных элементов мозговой оболочки.
- Наследственные. Повышенный риск возникновения менингиом у пациентов, страдающих нейрофиброматозом, свидетельствует о генетической детерминированности патологии. Локализацию генетического дефекта предполагают в 22-й хромосоме.
Патогенез
Воздействие выше указанных этиофакторов приводит к изменению основных свойств отдельных клеток мягкой мозговой оболочки спинного мозга. Не уничтоженные противоопухолевой защитой изменённые (атипичные) клетки начинают усиленно делиться, формируясь в неоплазию. Опухолевые клетки имеют более низкую дифференцировку, чем нормальные. В подавляющем большинстве случаев менингиома носит доброкачественный характер. Редко она состоит из крайне низкодифференцированных клеточных структур, обуславливающих злокачественные свойства опухоли.
Морфологически спинальная менингиома представляет собой плотный узел, чаще имеет капсулу. Типичен экстрамедуллярный экспансивный рост новообразования, раздвигающий прилежащие ткани. Первичная клиническая симптоматика обусловлена сдавлением спинномозговых корешков. Спинной мозг поражается вследствие ишемии при компрессии опухолью питающих его сосудов и в результате непосредственного сдавления растущей неоплазией. Компрессия проводящих путей обуславливает появление неврологического дефицита ниже уровня локализации опухоли.
Классификация
По локализации спинальная менингиома бывает шейная, грудная, пояснично-крестцовая. Выделяют неоплазии с экспансивным ростом и с мультицентрическим развитием из нескольких опухолевых очагов. По гистологической структуре менингиома классифицируется на фибробластическую, менинготелиоматозную, псаммоматозную, смешанную, светлоклеточную, папиллярную, хориоидную, рабдоидную. В клинической практике наибольшее распространение получила классификация, учитывающая характер роста, степень злокачественности и прогноз. В соответствии с указанными критериями выделяют 3 основных варианта спинальных менингиом:
- I тип. Медленно растущие доброкачественные неоплазии. Дают наименьшее число рецидивов после нейрохирургического удаления. Имеют наиболее благоприятный прогноз. К данной группе относится 94,5% менингиом спинального расположения.
- II тип. Атипичные опухоли, отличающиеся быстрым ростом, большой вероятностью рецидива. В связи с характером роста получили название «агрессивные». Прогностически менее благоприятны, чем неоплазии предыдущей группы. Наблюдаются в 4,7% клинических случаев.
- III тип. Злокачественные менингиомы с агрессивным инвазивным ростом, рецидивированием. Способны образовывать метастазы. Имеют неблагоприятный прогноз, составляют 1%.
Симптомы спинальной менингиомы
Характерно длительное субклиническое течение, обусловленное малыми размерами и медленным увеличением неоплазии. Клинически заболевание дебютирует симптоматикой классического корешкового синдрома. Сперва появляются симптомы раздражения спинномозгового корешка (интенсивная иррадиирующая боль, парестезии). В последующем интенсивность болевого синдрома падает, появляется и нарастает неврологический дефицит (снижение чувствительности, мышечная слабость, гипорефлексия), связанный с выпадением функции сдавленного опухолью корешка. Указанные клинические проявления локализуются в зоне иннервации поражённого корешка.
Спинальная неоплазия грудного отдела способна давать симптоматику, имитирующую поражение соматических органов. При локализации опухоли на уровне нижних грудных сегментов возникают боли в эпигастрии, напоминающие проявления гастрита, опоясывающие боли, характерные для острого панкреатита. При левостороннем расположении образования возникает кардиалгия, требующая дифференцировки от стенокардии. Корешковая стадия опухоли длится от нескольких месяцев до пяти лет.
По мере роста спинальная менингиома вызывает сдавление спинного мозга, манифестирующее синдромом Броун-Секара. Ниже уровня расположения неоплазии в гомолатеральной половине тела наблюдается центральный парез и выпадение глубокой чувствительности, в контрлатеральной – поверхностная гипестезия. Неврологический дефицит быстро нарастает, приобретает симметричный характер с симптомами полного поражения спинального поперечника. Ниже уровня поражения отмечается грубый центральный парез, выраженная тотальная гипестезия, трофические расстройства; нарушается произвольный контроль функции тазовых органов.
Осложнения
С течением времени компрессия спинного мозга приводит к дегенерации и гибели его нейронов, атрофии нервных волокон проводящих путей. Возникший неврологический дефицит приобретает необратимый характер, даже после удаления опухоли больной остаётся инвалидом. На уровне поражения возникают мышечные атрофии, ниже спастическое повышение мышечного тонуса приводит к развитию контрактур суставов. Трофические расстройства в денервированных тканях сопровождаются понижением защитной функции кожных покровов, что сопровождается их лёгким травмированием и затруднённой регенерацией. Указанные изменения благоприятствуют инфицированию с проникновением инфекционных агентов в кровоток, развитием сепсиса. Нарушения тазовых органов требуют постоянной катетеризации мочевого пузыря, что повышает риск инфицирования с возникновением уретрита, цистита, восходящего пиелонефрита. Наиболее опасным осложнением злокачественных менингиом является метастазирование.
Диагностика
Раннее диагностирование затруднительно, поскольку спинальная менингиома дебютирует симптомами радикулита, типичными для проявлений остеохондроза, а возраст большинства пациентов совпадает с периодом манифестации дегенеративных изменений в позвоночнике. Заподозрить новообразование возможно в случае молодого возраста больного, частого рецидивирования болевого синдрома, появления симптомов «выпадения» (неврологического дефицита), низкой эффективности стандартной терапии радикулита. Основными этапами диагностики выступают:
- Осмотр невролога. В неврологическом статусе в зависимости от стадии и локализации процесса определяются корешковые нарушения чувствительности, центральный моно-, геми-, пара- или тетрапарез, диссоциация Броун-Секара, тотальное выпадение чувствительности и т. п. Результаты осмотра невролога позволяют предположить уровень и распространённость поражения.
- Спинальная МРТ. Является основным методом диагностики неоплазии. МРТ позвоночника помогает определить размер, точное расположение, характер роста образования, степень спинальной компрессии. При наличии противопоказаний к магнитно-резонансным исследованиям проводится КТ-миелография.
- Гистологическое исследование. Осуществляется гистология операционного материала, в сомнительных случаях – интраоперационное исследование. Микроскопический и гистохимический анализ делает возможной точную морфологическую верификацию опухоли, позволяет установить окончательный диагноз.
Спинальная опухоль дифференцируется от радикулита, межпозвоночной грыжи, невриномы спинномозгового корешка, гематомы, миелита, сирингомиелии. При расположении в грудном отделе возникает необходимость в исключении гастродуоденита, острого живота, ишемической болезни сердца. В ходе МРТ менингиома требует дифференциации от прочих экстрамедуллярных спинальных опухолей: нейрофибромы, липомы, гемангиомы, хондромы.
Лечение спинальной менингиомы
Наиболее приемлемым способом лечения выступает радикальное удаление опухолевого образования. Выбор лечебной тактики осуществляется нейрохирургом в соответствии с локализацией, характером и распространённостью процесса, общесоматическим состоянием пациента. Выделяют 3 основные методики лечения:
- Открытая операция. Проводится радикальное удаление менингиомы с применением микрохирургической техники. Доступом к опухоли является ламинэктомия. Для предупреждения рецидива важное значение имеет полное удаление опухолевых тканей. С целью повышения радикальности операции предварительно выполняют эмболизацию питающих менингиому сосудов.
- Стереотаксическая хирургия. Менингиома подвергается дистанционному, точно направленному облучению ионизирующим (гамманож) или рентгеновским (кибернож) излучением. Стереотаксическое удаление – наиболее щадящая методика, не требующая разреза, минимизирующая воздействие на окружающие ткани. Ограничивает её применение высокий процент рецидивирования.
- Противоопухолевая терапия. Лучевая терапия назначается послеоперационно или паллиативно при невозможности полного удаления новообразования, злокачественном процессе. Дозиметрическое планирование проводится радиологом в индивидуальном порядке.
Прогноз и профилактика
Спинальная менингиома имеет преимущественно благоприятный прогноз. После радикального хирургического лечения опухолей I типа риск рецидивирования составляет 15%. Поздняя диагностика и лечение усугубляют неблагополучный прогноз, поскольку приводят к формированию необратимых изменений, инвалидизации пациента. Специфическая профилактика не разработана, общие предупредительные меры сводятся к ограничению неблагоприятных онкогенных воздействий. Вторичная профилактика направлена на ранее выявление рецидивов, включает регулярное наблюдение пациента нейрохирургом, проведение контрольных МРТ.
Источник
анонимно, Женщина, 58 лет
Здравствуйте Андрей Анатольевич, У моей матери год были острые жгучие боли в правой ноге начинавшиеся от таза и как змейка сползающие до колена. После обследования на МРТ обнаружили менингиому спинного мозга в грудном отделе. Были сделанны 2 операции подряд с интервалом 8 дней: 1. по удалению артериально-венозная мольформация в районе Th 6-7 позвонков ( а в реальности хирург Сейдалиев Шерзод просто промахнулся и разрезал не там!) 2. по удалению субдуральной экстрамедулярной менингиомы спинного мозга. ( уже с другим хирургом) После операции мама начала вставать и ходить через 4 месяца, двигательные функции ног сохранились, функции мочеиспускания и стула нормальные, поверхностная чувствительность ног есть, также есть ощущения холодного и горячего. Но беспокоят следующие явления: -В правой стороне тела от груди вниз до бедра чувствуется скованность и малоподвижность, ощущение, такое как будто эта часть тела затянута проволокой. -Скованность и онемение корпуса от груди до пояса. В районе ребер ощущения такое, что ребра давят вовнутрь тела и временами стреляет в правом боку. -Скованность, онемение передней (лицевой) части правой ноги от колена до ступни. -Правая нога как будто висит на теле и вот вот может оторваться. -При вставании с сидячего положения в ногах чувствуется одревенение, скованность и слабое равновесие, приходится немного постоять прежде чем получается идти. -После упражнений в ногах чувствуется большая скованность и ощущение «надутости» ног. -Онемение и скованность в области таза, например если мам случайно сядет на пульт от телевизора то не замечает этого. Мы сделали в апреле этого года контрольные снимки МРТ грудного, поясничного-крестцового, тазобедренного отделов, и обращались к хирургам и неврологам больницы где проводилась операция, но они ничего конкретного не могут сказать говорят это временно это пройдет. Но прошло уже 2 года после операции, но вышеперечисленные симптомы не проходят. Мама старается побольше ходить делает упражнения которые может, но в последнее время такое ощущение что эти симптомы только усиливаются. Скажите пожалуйста: Являются ли вышеперечисленные симптомы признаком повреждения каких-либо нервов при операции или продолженного роста остатков менингиомы? А также какое в нашем случае лечение может помочь? Снимки МРТ с протоколами до и после операции, через 11 месяцев и через 2 года, можно скачать по ссылке: https://my-files.ru/7tetot Спасибо.
Все зависит от того какая была опухоль, как ее убирали. В области операции достаточно большие изменения со стороны спинного мозга, поэтому и симптомы такие. Что касается продолженного роста остатков менингиомы? Не совсем понял – а ее что не всю убрали? Вы делали с контрастом снимки? Если не убрали всю опухоль тогда данная симптоматика может быть связана и с продолженным ростом. Особого лечения в таких ситуациях и при такой симптоматики нет.
анонимно
Здраствуйте Андрей Анатольевич, Получается что всю менингиому не убрали. Снимок с контрастом делали, в прикрепленном файле есть снимок МРТ в 07.16 г. с контрастным веществом. А что вы можете сказать по поводу гамма-ножа и кибер-ножа для нашего случая? Спасибо. https://my-files.ru/7tetot
Сомневаюсь, что на спинной мозг нужно и/или можно?? делать гама или кибер-нож. Но лучше спросите в центре гамма и кибер-нож. Описания МРТ с контрастом нет, а на представленным снимках чётко сказать сложно. Есть киста, есть изменения в веществе мозга, складывается впечатление о каком то процессе в области операции – так может поставить вопрос о повторном вмешательстве. правда очень велика вероятность значительного ухудшения движений.
Источник
Менингиома спинного мозга представляет собой доброкачественное образование, произрастающее из клеток арахноидальной оболочки спинного мозга. По своему морфологическому строению опухоль напоминает плотный шаровидный узел с четко очерченными границами. Чаще всего узел, плотно сращенный с твердой мозговой оболочкой. Менингиома в большинстве случаев – это доброкачественное разрастание, не склонное к малигнизации. Долгое время она никак не беспокоит больного, пока не достигнет размеров, достаточных для сдавливания мозгового вещества, тем самым, вызывая очаговую неврологическую симптоматику.
Редкой формой заболевания являются злокачественные новообразования. Для них характерно интенсивное разрастание и высокая вероятность возникновения рецидива после проведения операции по резекции опухоли.
Причины развития заболевания
Прямые причины, вызывающие развитие недуга, до конца неизвестны. К условным группам риска относят:
Возрастную группу за 40.
Женский пол. Специалистами была установлена связь между половыми гормонами женщин (эстроген и прогестерон) и ростом опухолевых клеток – гормоны выступают в качестве стимулятора.
Лица, получившие облучение. По последним данным стало известно, что получение низких доз радиоактивного облучения способствует развитию недуга.
Больных с наследственной предрасположенностью, а также страдающих от генетических заболеваний.
Вредные привычки.
Совокупность негативного внешнего воздействия и изменений в генетическом аппарате клеток вызывает потерю ими способности к апоптозу (физиологическая гибель). Это приводит к их бесконтрольному делению и увеличению общей массы.
Клиническая картина
Спинная менингиома длительное время протекает бессимптомно. Первые признаки заболевания появляются в тот момент, когда образование достигает размеров, достаточных до сжатия тканей или нервных корешков. Клиническая симптоматика определяется в зависимости от степени поражения мозговой ткани, объемов опухоли, места локализации. Состоит она из общеклинических симптомов, характерных для любых заболеваний и очаговых, которые определяются поражением определенного позвоночного сегмента.
Повышается давление ликвора в субарахноидальном пространстве, а также появляются характерные симптомы в тех участках тела, иннервирующие сегменты которых были поражены.
Различают следующие стадии течения менингиом:
Корешковая. Характерными для этой стадии являются боли в спине сдавливающего или опоясывающего характера. Длится она от нескольких месяцев до нескольких лет.
Стадия Броун-Секара – протекает незамеченной. Характерным является одновременное выпадение глубокой чувствительности на пораженной стороне, и болевого, температурного восприятия на противоположной.
Параплегическая. При поражении шейного отдела наблюдается тетрапарез, при поражении грудного отдела – нижний парапарез. Присутствует дисфункция органов малого таза, возникает риск развития уросепсиса. В результате вегетативных нарушений образуются пролежни.

Также наблюдается головная и спинная боль, нарушение двигательной координации, зрительной функции и изменение в поведении.
Методы диагностики
Дополнительные методы обследования позволяют неврологу точно установить диагноз заболевания, заподозренный еще в ходе первичного неврологического осмотра.
С целью диагностики используют:
- рентгенографию – при смещении под давлением опухоли костных структур этот метод является наиболее информативным;
- люмбальную пункцию;
- контрастную миелографию – метод опасный, а потому используется только в случае неэффективности остальных методов нейровизуализации;
- МРТ, КТ – информативные методы, позволяющие послойно визуализировать новообразование в позвоночном столбе.
Полноценное установление диагноза возможно только после гистологического обследования взятого биоптата.
Основные принципы лечения
Тактика ведения лечения определяется только лечащим врачом онкобольного в зависимости от его общего самочувствия, типа и локализации опухоли, а также характера неврологической симптоматики. Традиционно используют два метода лечения:
Консервативное. Назначают на первых стадиях заболевания, а также при невозможности проведения хирургического вмешательства. Терапия включает в себя курс специфических препаратов и строгий контроль за ростом новообразования. С этой целью в последнее время стала широко использоваться радиохирургия. Метод предрасполагает использование под разными углами точно направленных узких лучей радиоактивных изотопов. Это позволяет поддавать облучению только раковые клетки, при этом, не затрагивая здоровые ткани.
Радикальное. Используется при стремительном прогрессировании опухолевого образования.
При удалении опухоли важно ликвидировать и все ее волокна, поражающие окружающие ткани мозга.
Реабилитационный период
Реабилитация у каждого пациента протекает по-разному. В среднем она может длиться от нескольких недель до 6 месяцев – в зависимости от тяжести состоянии и резервных сил организма. Для полного и наиболее эффективного лечения необходимо назначить комплекс процедур, которые помогут запустить проводимость нервной и мышечной системы. В зависимости от состояния человека, ему может быть назначено:
- ЛФК;
- массаж;
- иглоукалывание;
- медикаментозная терапия.
Профилактических мер на сегодняшний день не было разработано. Врачи только призывают вести здоровый образ жизни. Пациентам рекомендуется убрать из своего рациона жирную пищу, копчености, мясные отвары, а также наваристые бульоны. Стоит воздержаться и от еды из раздела «фастфуд».
Источник
