Разрушен диск позвоночника операция

Одной из самых распространенных патологий опорно-двигательного аппарата является остеохондроз. Это заболевание характеризуется дегенеративно-дистрофическими изменениями в хрящевых тканях и межпозвоночных дисках позвоночного столба, а также костно-связочном аппарате.
Признаки остеохондроза наблюдаются практически у каждого человека старше 40 лет. Чаще всего патология обосновывается в пояснично-крестцовом отделе и становится причиной хронических болей в нижней части спины. Несмотря на совершенствование диагностических методик, консервативного лечения и хирургических техник, проблема приводит к значительным трудопотерям и инвалидности работоспособного и достаточно молодого населения.
Степень выраженности патологий позвоночного столба у разных пациентов разнится. Она варьирует от небольших дистрофических отклонений, изменений и незначительных дефектов фиброзного кольца до выпячивания (протрузии) пульпозного ядра, грыжи межпозвоночного диска и секвестрации хряща на отдельные фрагменты с выпадением их в спинномозговой канал.
При этом хирургические методы лечения большей частью стараются применять, как крайнюю меру, и направлены они на устранение локального конфликта, а основная терапевтическая роль отводится классическим методикам, ЛФК, физпроцедурам и мануальной терапии.
С каждым годом число операций на позвоночнике по поводу удаления грыжи постоянно увеличивается. Неуклонно возрастает число и повторных вмешательств при рецидивах заболевания и нарастании неврологических и болевых симптомов. Несмотря на совершенствование медицинской техники и технологий, успешные результаты хирургического лечения межпозвоночных грыж отмечаются только в 67-84% всех случаев.
Виды операций на позвоночнике
Хирургические методики лечения межпозвоночных протрузий и грыж в пояснично-крестцовом сегменте имеют различные подходы. Какая из методик предпочтительнее, определяется индивидуально для каждого пациента в зависимости от локализации патологии, степени ее выраженности и прочих особенностей.
Основные направления оперативного вмешательства при дискогенном болевом синдроме:
- декомпрессивные манипуляции с задним доступом;
- декомпрессивные операции с задним доступом и установкой стабилизирующих систем;
- декомпрессивные манипуляции с передним доступом и установкой стабилизирующих систем;
- пластическое корректирование межпозвоночных дисков;
- эндоскопические операции;
- микрохирургия (дискэктомия) с применением микроскопа, видеомониторинга и эндоскопа.
Операционные доступы
Традиционно наиболее распространенными являются операции с задним доступом для декомпрессии. Они различаются между собой объемами хирургического доступа. Традиционное классическое удаление грыжевого выпячивания обычно связано со значительной травматизацией кожных покровов, мышц, связок, резекцией костных структур (суставных отростков, части дужки или всей дужки). Подобные операции требуют длительного послеоперационного восстановительного периода и реабилитации.
Для хирургического лечения грыж в пояснично-крестцовом отделе позвоночника иногда применяют передний внебрюшинный подход, известный в медицине как «радикальная передняя дискэктомия». Преимуществом этой методики является отсутствие тракции нервного корешка и дурального мешка сустава, а также спондилодез.
Спондилодез – хирургическая процедура на позвоночнике, направленная на сращение и обездвиживание смежных позвонков. Передняя дискэктомия показана для удаления межпозвоночных грыж, сочетающихся со спондилолистезом (смещение одного позвонка вперед или назад относительно другого) или дискогенной нестабильностью сегмента.
Объемы хирургического вмешательства и возможных манипуляций определяются в зависимости от расположения грыжи и ее взаимодействия с нервными и сосудистыми магистралями. Так, например, при локализации грыжи в срединной плоскости операция потребует максимального удаления желтой связки вплоть до суставных отростков, резекции смежных фрагментов дужек верхнего и нижележащего позвонков примерно до их середины.
При оперировании грыжи, расположенной парамедиально, необходимо выполнить удаление желтой связки и высокую краевую резекцию краниальной (вышележащей) дужки, особенно в месте ее перехода в суставный отросток. Заднебоковое выпячивание требует тотального удаления желтой связки в местах между дужками, в зоне входа в межпозвонковые отверстия, а также срезания нижней части краниальной дуги и освобождения дурально-корешкового угла.
Для удаления грыжи, локализованной фораминально, понадобится декомпрессия задней стенки межпозвонкового отверстия. Это требует выполнения тотального удаления желтой связки с ее фораминальной частью и резекции нижнего фрагмента верхней дужки и нижнего суставного отростка расположенного выше патологии позвонка.
Обзор основных направлений в хирургии позвоночника
Широкую распространенность в свое время получила пункционная чрескожная дискэктомия. Эта малоинвазивная процедура может осуществляться в амбулаторных условиях и занимает промежуточное место между классическим терапевтическим и хирургическим лечением. Целью операции является создание декомпрессивных условий в патологической зоне и снижение давления на нервный корешок. Чрезкожная дискэктомия эффективна на ранних стадиях заболевания, когда только вырисовывается смещение пульпозного ядра диска (локальная протрузия) без разрыва фиброзной оболочки.
Визуализация процесса производится эндоскопом, вводимым через операционный тубус. Для обеспечения лучшей видимости и прозрачности среды в эндоскоп постоянно подается и отводится по специальным каналам физиологический раствор натрия хлорида. Небольшие фрагменты удаляемого диска захватываются щипцами и вытаскиваются наружу.
Модифицированной версией чрезкожной дискэктомии является лазерная операция с применением видеоэндоскопа. В этом случае хирургический инструмент заменяется лазерным пучком, который позволяет дозировано воздействовать на патологические структуры диска (коагулировать или выпаривать пульпозное ядро).
Вышеперечисленные операции характеризуются не только эффективными лечебными результатами, но и вторичной профилактикой возникновения межпозвоночных выпячиваний, так как в оперированном диске развивается фиброз и склерозирование тканей.
Некоторые нейрохирурги достаточно сдержано относятся к этим процедурам из-за довольно ограниченного круга применения. Так, например, они не оправдываются при лечении полирадикулярного синдрома, грыжи межпозвоночного диска более 6 мм, секвестрах и мигрирующих фрагментах, стенозе спинномозгового канала и пр.
Основным направлением развития нейрохирургии в последние годы стали малоинвазивные методики и использование микрохирургических технологий, хотя техника проведения вмешательства остается неизменной. Эндоскопическое удаление грыжи по Дестандо подразумевает проведение операции с использованием микроскопа и местного, перидурального или общего наркоза. При этом надрез кожи составляет не более 15 мм, через который к патологическому месту проталкивают оперативный тубус.
Узкий промежуток трепанационного окна обеспечивает минимальную тракцию пораженного корешка и предотвращает повреждение других корешков, связанных с ним. После этого производится микродискэктомия выступающей части пульпозного ядра, но и эта операция имеет свои ограничения. Она неэффективна при застарелых осифицированных грыжах, сочетающихся с эпидуритом, варикозным расширением вен и прочими заболеваниями. Поэтому многие специалисты предпочитают проводить микрохирургическое вмешательство открытого типа с микроскопной и видеоэндоскопической визуализацией.
По методу Каспара осуществляется микрохирургическая операция с односторонним доступом. Она дает возможность сохранить опорные и функциональные качества пораженного позвоночно-двигательного сегмента, обеспечивает максимальную декомпрессию нервных и сосудистых структур, позволяет избежать нестабильности позвоночного столба. Все манипуляции проводятся под эндоскопическим наблюдением. В целом этот вид операции является высокотехнологическим синтезом микрохирургических и эндоскопических технологий удаления грыжи.
В случаях, когда консервативная терапия не принесла ожидаемых результатов, и на КТ и МРТ снимках отображается только фиброз, спайки и варикозное расширение эпидуральных вен, целесообразно использовать перидуральное ведение препаратов, которые ускоряют рассасывание и фиброзирование грыжевых выпячиваний. При этом очень важно ввести лекарство точно в зону конфликта. Транссакральная эпидурофиброэндоскопия (диаметр гибкого эндоскопа от 0,5 до 2,5 мм) дает возможность ввести эндоскоп через крестцовое отверстие вдоль дурального мешка к патологическому месту и совершить инъекцию.
Подобная операция позволяет проводить диагностику и терапию грыж в поясничном отделе позвоночника, разделять спайки, производить декомпрессию корешка, а также лечить несколько пораженных уровней сразу. После удаления эндоскопа пациенту ставится эпидуральный катетер, через который 3-5 дней вводятся лекарственные вещества (анестетики, гормоны, диуретики, ферменты и пр.). Главным достоинством подобного вмешательства является, то что эндоскоп вводится и продвигается через естественное анатомическое отверстие и практически исключает травматизацию тканей.
Побочные эффекты операций
Развитие микрохирургической и эндоскопической техники, оптики и малоинвазивные методики позволили существенно снизить количество неудовлетворительных результатов после удаления грыжи межпозвоночных дисков. Однако даже при всех своих современных достоинствах, операции на позвоночнике в 6-10% случаев требуют повторного хирургического вмешательства из-за рецидивов заболевания и возобновления болевых синдромов.
Причинами неудачного удаления и осложнений в послеоперационном периоде могут быть:
- длительное и/или избыточное растяжение корешка спинномозгового нерва и дурального мешка (оболочка спинного мозга, покрывающая его и основания нервных корешков);
- неудачная коагуляция тканей, повреждение эпидуральных вен, следующее за этим кровотечение и использование гемостатической губки для местного тампонирования;
- образование после операции в эпидуральном пространстве гематом чревато формированием фиброзных процессов, рубцово-спаечных образований, которые со временем вызовут новый более стойкий болевой синдром и неврологические отклонения;
- удаление не всех секвестров, отделившихся от патологического диска;
- резекция хрящевых тканей диска или костных элементов подразумевает использование металлического острого инструмента, а также вращательных и/или поступательно-возвратных действий, которые чреваты травматизацией жизненно важных анатомических структур позвоночного столба;
- развитие нестабильности позвоночно-двигательного сегмента, где проводилась операция.
Причинами нестабильности позвоночника в послеоперационном периоде достаточно часто становится чрезмерное повреждение мышечных, связочных и/или суставных структур во время проведения хирургических манипуляций, излишнее выскабливание (кюретаж) хрящевых тканей диска с травматизацией замыкательных пластинок сустава.
Развитие нестабильности оперированного участка в дальнейшем требует повторного вмешательства и установки стабилизирующих систем: эндопротезирования межпозвоночных дисков или фиксации патологического сегмента металлическими кейджами или титановыми пластинами.
Клинические исследования показывают, что причинами повторного оперирования в большинстве случаев являются неправильные действия хирурга из-за отсутствия необходимого и адекватного эндо- и видеоконтроля, а также недостаточное применение современных малоинвазивных разработок. Последствием подобных ошибок является неполное удаление грыжевого выпячивания и всех его секвестров или, наоборот, чрезмерный кюретаж.
Эндоскопический видеомониторинг
Избежать многих негативных последствий удаления грыжи межпозвоночного диска можно при помощи качественного эндовидеоконтроля всех манипуляций в полости и вокруг пораженного сегмента. Он дает возможность объективно оценить состояние патологии, ее размеры, размещение, характерные особенности, взаимодействие с дуральным мешком, нервными корешками и кровеносными сосудами.
Сохранив целостность эпидуральных вен, удается избежать интраоперационного кровотечения и неврологических отклонений, рефлекторного дефицита, которые могут развиться на фоне нарушений кровообращения позвоночных структур.
Как показывают статистические данные, после проведения микрохирургических операции число повторных вмешательств при возобновлении беспокоящих симптомов составляет примерно 10%. Эндовидеомониторинг позволил снизить этот показатель до 2%. Таким образом, использование качественной оптической и увеличивающей эндоскопической видеотехники предотвращает:
- дополнительное травмирование кровеносных сосудов и эпидуральных вен, формирование гематом, рубцов, спаек, эпидурита;
- развитие ишемических расстройств;
- механическое повреждение нервных корешков и спинного мозга.
Эндо- и видеоконтроль в подсвязочном пространстве помогает обнаружить секвестры, отделившиеся от растрескавшегося диска и мигрировавшие под заднюю продольную связку.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Источник
Операция на позвоночнике – это хирургическая процедура, выполняемая, когда другие методы лечения, включая физиотерапию и медикаменты, оказались неэффективными. Операции на позвоночнике, выполненные с использованием современных методов, могут показать небольшую степень инвазивности и оказаться единственным способом устранения болей. Когда необходима операция? Как удалить протрузию? В каких ситуациях используются инновационные методы, на что они полагаются и какой эффект приносят?
Когда необходима операция на позвоночнике?
Операция на позвоночнике может оказаться единственным эффективным методом лечения людей, у которых выпячивание позвоночника, то есть протрузия межпозвоночного диска, вызывает давление на нервные корешки или спинной мозг, что способствует постоянной боли.
Консервативные методы, такие как физиотерапия и фармакотерапия, также могут оказаться неэффективными у пациентов с осложнениями остеопороза или у пациентов, у которых диагностировано неопластическое заболевание.
Современные хирургические методы не только высокоэффективны, но и имеют относительно низкий риск серьезных осложнений.
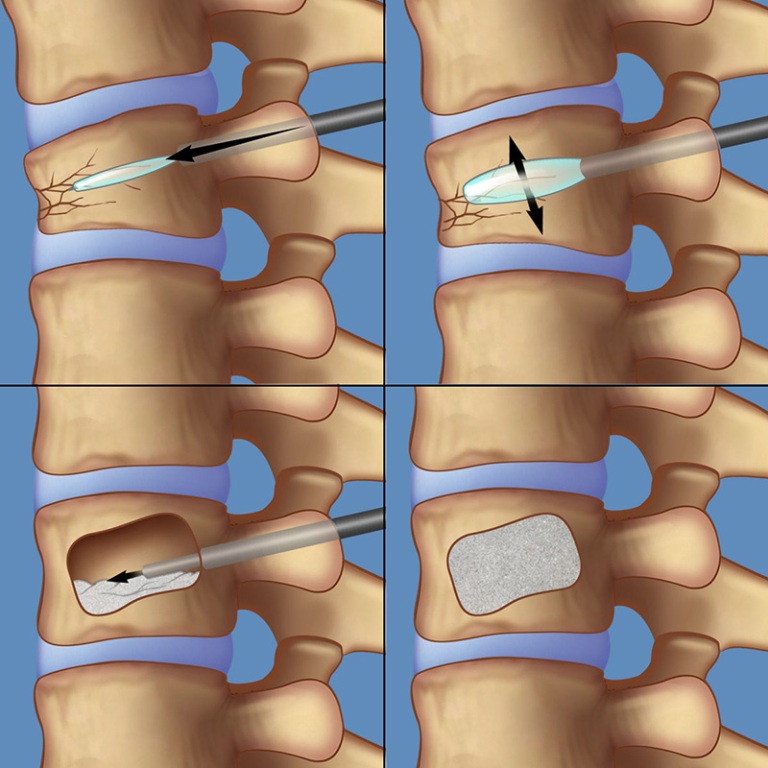
Вертебропластика, или цементирование позвоночника
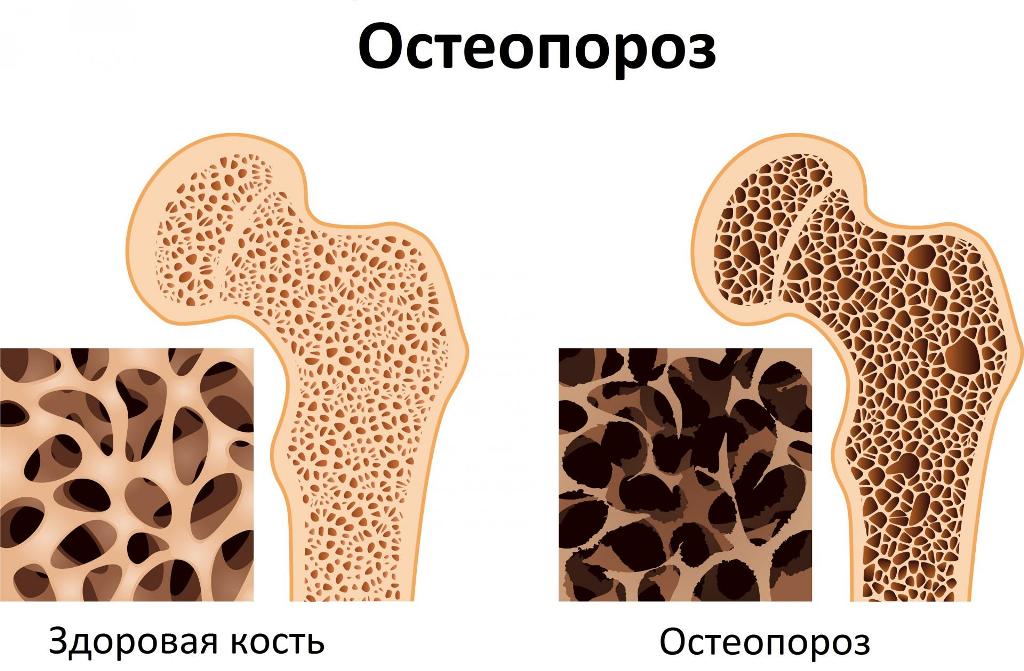 Операция на позвоночнике может потребоваться, когда переломы, вызванные остеопорозом, сопровождаются мучительной болью, которую другие методы лечения не могут уменьшить. Врач может принять решение о проведении этой процедуры, когда симптомы сохраняются в течение нескольких недель. Описанный метод также может быть использован при лечении людей, страдающих остеопорозом, у которых в прошлом уже были переломы позвонков. Процедура также используется при хирургическом лечении метастазов новообразований в позвоночник и при удалении гемангиом.
Операция на позвоночнике может потребоваться, когда переломы, вызванные остеопорозом, сопровождаются мучительной болью, которую другие методы лечения не могут уменьшить. Врач может принять решение о проведении этой процедуры, когда симптомы сохраняются в течение нескольких недель. Описанный метод также может быть использован при лечении людей, страдающих остеопорозом, у которых в прошлом уже были переломы позвонков. Процедура также используется при хирургическом лечении метастазов новообразований в позвоночник и при удалении гемангиом.
Аттестация на процедуру цементирования проводится по результатам компьютерной томографии. Однако процедура невозможна, если у пациента повреждена задняя стенка тела позвонка.
Также нельзя проводить процедуру цементации позвоночника, пока перелом свежий. Требуется подождать несколько дней, но не слишком долго – если пациент испытывает боль более 6 месяцев, эффективность хирургического лечения обычно оказывается ниже.
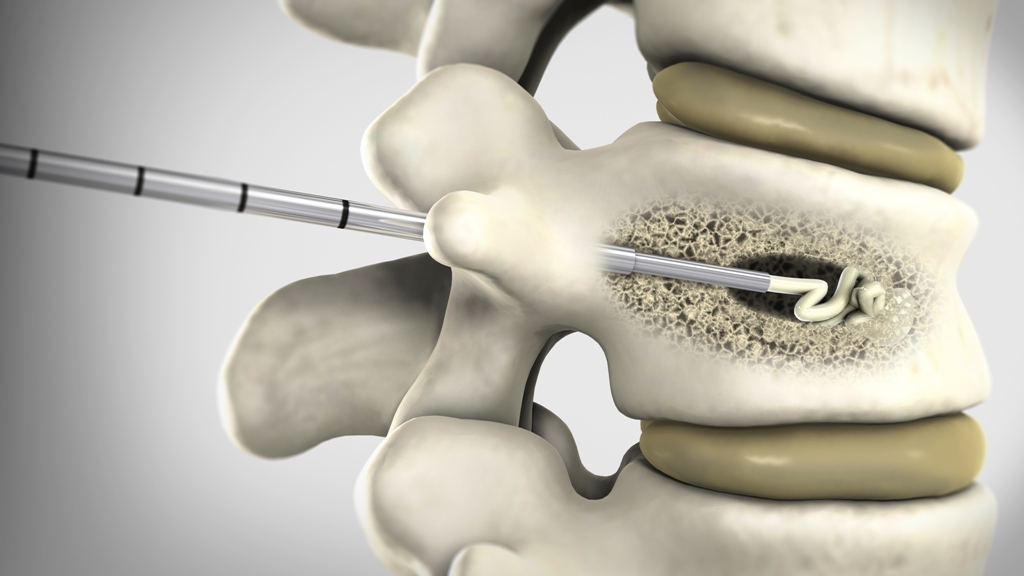 В рамках вертебропластики тело сломанного позвонка заполняют костным цементом. Процедура проводится под рентгенологическим контролем и под местной анестезией. Однако также используется нейролептаналгезия (НЛА) – внутривенная анестезия, которая позволяет пациенту оставаться в сознании, поскольку во время процедуры необходим контакт между пациентом и врачом.
В рамках вертебропластики тело сломанного позвонка заполняют костным цементом. Процедура проводится под рентгенологическим контролем и под местной анестезией. Однако также используется нейролептаналгезия (НЛА) – внутривенная анестезия, которая позволяет пациенту оставаться в сознании, поскольку во время процедуры необходим контакт между пациентом и врачом.
Сначала врач делает небольшой разрез на коже, через который вводится специальная игла. Цемент вводится через иглу в тело позвонка – тогда на мониторе видно растущее белое пятно. Одновременно можно заполнить два позвонка. Процедура в пределах одного позвонка занимает около 30 минут.
В тот же день пациент возвращается домой. Лечение после процедуры предполагает прием антибиотиков в течение нескольких дней и, при необходимости, обезболивающих. Примерно через 2 недели швы снимаются.
Возврат к нормальной активности возможен через 3-4 недели после процедуры, и осложнения возникают нечасто. Однако, если боль усиливается или чувствуется онемение рук или ног, это может указывать на утечку костного цемента. Когда пациент замечает такие симптомы, он должен немедленно сообщить об этом врачу, который назначит визуальные исследования – компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Холодноплазменная нуклеопластика
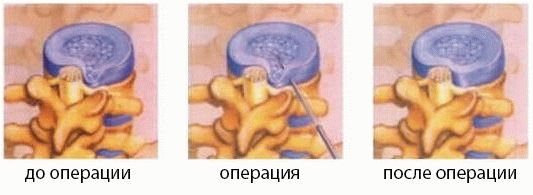
Операция на позвоночнике, выполняемая в рамках лечения дископатии поясничного отдела позвоночника, не представляет значительного риска осложнений и не вызывает послеоперационных жалоб, если это холодноплазменная нуклеопластика (коблация). Эта процедура помогает разрушить ткань диска и, таким образом, снизить давление, которое она оказывает на пораженный нервный корешок. В этом методе используется температура, которая в два раза ниже, чем при аналогичной лазерной обработке.
Процедура коблации может применяться у пациентов с болями в области поясничного отдела позвоночника более 6 месяцев, если другие методы лечения не принесли удовлетворительных результатов.
Показанием для такой операции на позвоночник является наличием замкнутой грыжи, когда дегенеративные изменения не очень развиты, и нет сужения позвоночного канала.
Если у пациента грыжа с разрывом фиброзного кольца и кусок диска попал в позвоночный канал, холодноплазменная нуклеопластика не может быть выполнена. На практике это означает, что большинству пожилых людей не подходит этот метод.
Нуклеопластика методом коблации уменьшает объем пульпозного ядра на 1-20%, чем снижает давление в диске.
Как проходит коблация
Непосредственно перед процедурой пациенту внутривенно вводят антибиотик, успокаивающее и обезболивающее. Это позволяет расслабить пациента, но до такой степени, чтобы он мог реагировать на возможные болевые раздражители в результате повреждения нервов. Также дается местная анестезия.
Процедура проводится под рентгенологическим контролем. Сначала врач прокалывает диск и вводит контрастное вещество, что позволяет исключить полное разрушение фиброзного кольца. Затем электрод вводят через трубку в пульпозное ядро. В конце создается плазменная дуга, которая распыляет частицы диска с образованием воды и углекислого газа. На конце электрода есть отсос, который позволяет удалить образовавшийся материал. Весь процесс проходит при температуре около 40-50 градусов Цельсия, что снижает риск повреждения соседних тканей и развития осложнений.
Операция на позвоночнике с использованием техники коблации занимает около 40 минут. Через несколько часов пациент может идти домой.
В первые дни после процедуры он может испытывать боль и чувство сильного дискомфорта в том месте, где врач проводил пункцию позвоночника. Ее следует успокоить обезболивающими. Холодные компрессы тоже могут принести облегчение. В первые два дня после процедуры необходимо отдыхать. В течение 14 дней нужно избегать сидения более 40 минут и подъема предметов весом более 1 кг.
Реабилитация начинается на второй неделе выздоровления, объем и частота упражнений определяются врачом. Процесс заживления занимает около 4-6 недель. Возможные осложнения после процедуры, которые встречаются довольно редко, включают временную потерю чувствительности в верхней или нижней конечности и инфекцию межпозвонкового диска.
Баллонная кифопластика

Хирургия позвоночника с использованием баллонной кифопластики – это инновационная процедура, применяемая при остеопоротических переломах, вызванных механической травмой или возникших в процессе рака. Показанием к процедуре является свежий перелом тела позвонка, подтвержденный магнитно-резонансной томографией.
Баллонная кифопластика может выполняться как в амбулаторных, так и в стационарных условиях. Пациент находится под местной анестезией. Процедура проводится под рентгенологическим контролем. Врач делает небольшой разрез, через который с обеих сторон вводит в диск специальные баллончики. Затем они заполняются контрастным веществом. Расширяясь, баллоны максимально воссоздают поврежденные стенки тела позвонка. После того, как баллоны удалены, пространство заполняется костным цементом. Во время операции температура вещества повышается примерно до 70 градусов Цельсия. Именно эта величина разрушает нервные окончания внутри позвонка. В результате уменьшаются боли.
После баллонной кифопластики пациент возвращается домой в течение 24 часов после процедуры. Примерно через 2 недели швы снимаются. В 90 процентах случаев удается полностью устранить боль, а в остальных 10 процентах их интенсивность значительно снижается. Однако возможны осложнения, поскольку после процедуры риск перелома соседних позвонков увеличивается вдвое.
Хирургия грыжи позвоночника – микродискэктомия
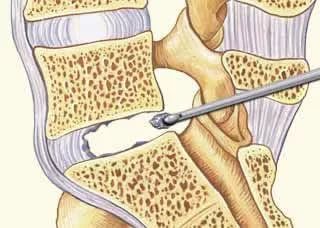 Хирургия позвоночника с использованием микродискэктомии применяется для лечения грыжи позвоночника. Она отличается от протрузии тем, что оказывает значительное давление на менингеальный мешок, окружающий спинной мозг, вызывая гораздо более сильную боль и затрудняя лечение.
Хирургия позвоночника с использованием микродискэктомии применяется для лечения грыжи позвоночника. Она отличается от протрузии тем, что оказывает значительное давление на менингеальный мешок, окружающий спинной мозг, вызывая гораздо более сильную боль и затрудняя лечение.
Показания к процедуре включают:
- так называемый синдром конского хвоста, т.е. парез и дисфункцию сфинктеров,
- парез стопы,
- парез четырехглавой мышцы,
- сильную боль.
В рамках процедуры микродискэктомии на коже делается разрез примерно 3 см, через который врач удаляет фрагмент пульпозного ядра, используя операционный микроскоп и микроинструмент. Пациент возвращается домой примерно через 3 дня, и на следующий день после операции может ходить.
96% пациентов, перенесших операцию на позвоночнике с помощью этого метода, испытывают значительное облегчение, а риск осложнений невелик. Некоторые пациенты жалуются на боли, нестабильность позвоночника (тогда могут помочь правильно подобранные укрепляющие упражнения) и проблемы с мочеиспусканием, возникающие в первые сутки после операции и быстро исчезающие. Серьезные осложнения включают воспаление диска, воспаление позвонка, менингеальную инфекцию и тромбоэмболию легочной артерии.
Хирургия грыжи поясничного отдела позвоночника методом озонотерапии
 Малоинвазивная операция на позвоночнике для лечения грыж поясничных дисков называется озонотерапией. Основанием для процедуры служит изображение, полученное при обследовании с использованием магнитно-резонансной томографии.
Малоинвазивная операция на позвоночнике для лечения грыж поясничных дисков называется озонотерапией. Основанием для процедуры служит изображение, полученное при обследовании с использованием магнитно-резонансной томографии.
Показанием к операции является боль в поясничной области, которая длится более 4 недель и не может быть устранена без хирургического вмешательства. Однако процедура не может быть выполнена в ситуации, когда выпал фрагмент пульпозного ядра, у пациента развиваются выраженные дегенеративные изменения или грыжа диска сдавила нервный корешок.
Операция на позвоночнике методом озонотерапии проводится в амбулаторных условиях под контролем компьютерной томографии. Пациент находится под местной анестезией. Межпозвоночный диск прокалывается через кожу, затем вводится подобранная смесь газов – озона и кислорода. Их действие уменьшает объем диска и его выпуклость. Риск осложнений минимален – такой же, как при внутримышечном введении. Полное купирование боли, покалывания и онемения в конечностях наблюдаются у 70-80 % пациентов, прооперированных таким образом.
Процедура занимает около 30 минут, и через 2 часа пациент может идти домой. Примерно 14 дней он может страдать от незначительных болей. Полный эффект от лечения проявляется примерно через 2 месяца и может длиться 36 месяцев. Наибольшая эффективность операции по данному методу наблюдается у людей, которые соблюдают рекомендации восстановительного лечения и не подвергают позвоночник чрезмерным перегрузкам.
Послеоперационные процедуры и реабилитация
 Операция на спине требует надлежащего лечения пациента после возвращения домой. Гигиена чрезвычайно важна, но первый душ можно принимать только на четвертый день после операции. Важно, чтобы повязки были чистыми и сухими. При появлении покраснения и утолщения кожи вокруг раны необходима консультация врача.
Операция на спине требует надлежащего лечения пациента после возвращения домой. Гигиена чрезвычайно важна, но первый душ можно принимать только на четвертый день после операции. Важно, чтобы повязки были чистыми и сухими. При появлении покраснения и утолщения кожи вокруг раны необходима консультация врача.
В первые дни после операции пациент может чувствовать боль. Значительное облегчение могут принести холодные компрессы, сужающие кровеносные сосуды. Теплые компрессы помогают быстрее заживить раны.
После операции на позвоночнике важно не выбирать положения, при которых позвоночник изгибается или скручивается в положении лежа. Ноги никогда не должны быть на весу.
Независимо от того, был ли прооперирован поясничный или шейный отдел позвоночника, после завершения хирургического вмешательства необходимо физиотерапевтическое лечение. Правильно подобранная реабилитация позволяет быстрее выздороветь и надолго сохранить результат хирургического вмешательства. Бывает, что реабилитацию необходимо проводить под наблюдением физиотерапевта, но многие упражнения можно выполнять самостоятельно в домашних условиях, следуя указаниям врача.
Источник
