Рак позвоночника при беременности

Во время беременности в организме женщины происходит множество изменений, в том числе гормональных. А, как известно, для развития некоторых видов рака высокий уровень женских половых гормонов благоприятен. В связи с этим возникает вопрос: влияет ли беременность на риск развития онкологических заболеваний?
На какие риски влияет беременность?
Многочисленные исследования показали, что беременность не увеличивает риск развития рака, а иногда даже снижает шансы заболеть. Исключение составляет только очень редкая гестационная трофобластическая болезнь. Это группа заболеваний, при которых из ткани будущей плаценты развивается опухоль. Иногда — злокачественная. В этом случае нужно провести химиотерапию и, возможно, операцию. Прогноз при гестационной трофобластической неоплазии очень хороший.
Известно, что чем больше беременностей, закончившихся родами, тем ниже риск развития рака яичника и рака эндометрия.
Риск развития рака молочной железы (РМЖ) тем больше, чем больше у женщины было менструальных циклов, то есть однотипных колебаний уровня гормонов. Раннее начало менструаций, поздняя менопауза, поздняя первая беременность (после 30 лет), отсутствие беременностей, закончившихся родами, — всё это увеличивает риск развития РМЖ. А вот ранняя беременность, несколько беременностей и кормление грудью в течение как минимум года снижают. Это, возможно, ещё связано с тем, что клетки молочной железы во время беременности и лактации претерпевают определённые изменения, и это теоретически может защищать их от превращения в раковые.
Вернётся ли рак?
По современным данным, у женщин, которые вылечились от рака, беременность не повышает риск рецидива. Но обычный совет врачей — не делайте попыток зачать в течение двух лет после прекращения лечения, потому что в это время заболевание возвращается чаще всего, а химиотерапия может быть губительной для плода. Надо тем не менее отметить, что женщины, которые, несмотря на такую рекомендацию, беременеют в первые два года после завершения терапии, по всей видимости, не имеют каких-то дополнительных проблем. Однако для некоторых пациенток есть более строгие рекомендации: после окончания применения тамоксифена беременеть строго нельзя как минимум 3 месяца, после трастузумаба — 7 месяцев. Это связано с влиянием таких препаратов на развитие плода.
Влияет ли ЭКО?
В некоторых случаях при бесплодии для достижения беременности используется экстракорпоральное оплодотворение (яйцеклетка оплодотворяется вне тела женщины, а затем подсаживается в матку). Если при этом используется не донорская яйцеклетка, то пациентка проходит процедуру стимуляции суперовуляции, чтобы созрело как можно больше яйцеклеток. Для этого используются препараты, регулирующие уровень различных гормонов. Это вызывало опасения у некоторых врачей: не повышают ли такие средства риск развития рака? Но крупный метаанализ 2013 года показал, что у женщин, прошедших процедуру ЭКО онкологические заболевания развиваются не чаще, чем у остальных.
Список литературы:
- Ivana Rizzuto, Renee F Behrens, Lesley A Smith. «Risk of ovarian cancer in women treated with ovarian stimulating drugs for infertility».
- Michelle D. Althuis, Bert Scoccia, Emmet J. Lamb, Kamran S. Moghissi, Carolyn L. Westhoff, Jerome E. Mabie, Louise A. Brinton. «Melanoma, thyroid, cervical, and colon cancer risk after use of fertility drugs».
- Alexandra W. van den Belt-Dusebout, Mandy Spaan, Cornelis B. Lambalk, Marian Kortman, Joop S. E. Laven, Evert J. P. van Santbrink, Lucette A. J. van der Westerlaken, Ben J. Cohlen, Didi D. M. Braat, Jesper M. J. Smeenk, Jolande A. Land, Mariëtte Goddijn, Ron J. T. van Golde, Minouche M. van Rumste, Roel Schats, Katarzyna Jóźwiak, Michael Hauptmann, Matti A. Rookus, Curt W. Burger, Flora E. van Leeuwen. «Ovarian Stimulation for In Vitro Fertilization and Long-term Risk of Breast Cancer».
Источник
Первичные опухоли позвоночника встречаются редко. Как показывает статистика, до 90% злокачественных новообразований позвоночного столба — это метастазы рака, находящегося в других органах.
Многие типы рака метастазируют в кости, чаще всего в позвонки. В большинстве случаев опухолевые клетки распространяются гематогенно — с током крови. Вторичные очаги ослабляют костную ткань, это грозит патологическими переломами позвонков, которые приводят к сильным болям, существенному снижению качества жизни, сдавлению спинного мозга и нервных корешков.
В 95% случаев метастазы в позвоночнике являются экстрадуральными, то есть находятся за пределами твердой мозговой оболочки. Более чем в половине случаев очаги локализуются на разных уровнях позвоночного столба.
Некоторые цифры и факты:
- Позвоночник находится на третьем месте в списке органов, в которые чаще всего метастазируют разные злокачественные опухоли. Первые два места принадлежат легким и печени.
- 70% всех костных метастазов — это метастазы в позвоночнике.
- У 5–30% пациентов, страдающих раком 4 стадии, есть метастазы в позвоночном столбе.
- Вторичные очаги в позвоночнике чаще встречаются у мужчин, чем у женщин. Большинство случаев приходится на возраст 40–65 лет.
- Симптомы испытывают лишь 10% пациентов.
- Около 70% очагов, вызывающих симптомы, обнаруживается в грудном отделе, 20% — в поясничном, 10% — в шейном.
- В 60% случаев очаги находятся в передней части тела позвонка.
Какие злокачественные опухоли чаще всего метастазируют в позвоночник?
Первичные очаги находятся в следующих органах:
- легкое — 31%;
- молочная железа — 24%;
- желудочно-кишечный тракт — 9%;
- предстательная железа — 8%;
- лимфомы — 6%;
- меланомы — 4%;
- почки — 1%.
Около 13% приходится на злокачественные опухоли иных локализаций. В 2% случаев локализация первичной опухоли неизвестна.
Какими симптомами проявляются метастазы в позвоночнике при раке 4 стадии?
Некоторые пациенты вообще не предъявляют жалоб. Основной симптом метастазов в позвоночном столбе — боль в шее, спине или пояснице. Боли в позвоночнике могут быть вызваны массой других патологий. Сложно найти человека старше 40–50 лет, который их никогда не испытывал. При раке боль обычно постоянная, мучительная, не проходит после отдыха, усиливается ночью, утром при пробуждении. Постепенно опухоль растет, все сильнее сдавливает спинной мозг и нервные корешки. Спустя несколько недель или месяцев к боли присоединяются такие симптомы, как слабость в мышцах, чувство онемения, покалывания.
Механизм возникновения боли при метастазах в позвоночнике бывает разным, в зависимости от этого она может иметь некоторые характерные особенности:
- По мере роста опухоли развивается воспаление, натяжение тканей в области позвоночного столба. При этом возникает боль, которую пациенты описывают как «боль в глубине». Она усиливается ночью и уменьшается после пробуждения, когда человек начинает двигаться.
- При сдавлении нервных корешков развиваются корешковые боли. Они жгучие, стреляющие, распространяются вниз по ходу нерва, «спускаются» по руке или ноге, нередко сопровождаются слабостью в мышцах, онемением, покалыванием.
- Внезапная сильная боль может говорить о том, что опухоль привела к разрушению позвонка и его патологическому перелому. Обычно такие боли возникают и усиливаются во время движений, в положении сидя.
Одно из тяжелых осложнений, вызванных сдавлением нервов, спускающихся в нижней части позвоночного канала — синдром конского хвоста. При этом нарушается функция кишечника, мочевого пузыря, возникает слабость в ногах, потеря чувствительности в области ягодиц, седловидная анестезия (потеря чувствительности в области промежности, внутренней поверхности верхней части бедер). Зачастую при развитии синдрома конского хвоста требуется экстренное хирургическое вмешательство.
Если опухоль сильно сдавливает спинной мозг, ниже места сдавления нарушаются движения и чувствительность, возникает недержание мочи и стула, у мужчин — эректильная дисфункция.
Диагностика метастазов в позвоночнике
Основные методы диагностики — КТ и МРТ. Они помогают детально визуализировать структуры позвоночного столба, опухолевую ткань. Рентгенография менее информативна, так как на снимках видны только костные структуры, обычно ее применяют при подозрении на патологический перелом.
Диагноз подтверждают с помощью биопсии. Врач получает фрагмент опухолевой ткани и отправляет в лабораторию для цитологического, гистологического исследования, молекулярно-генетических анализов. Материал для биопсии может быть получен разными путями:
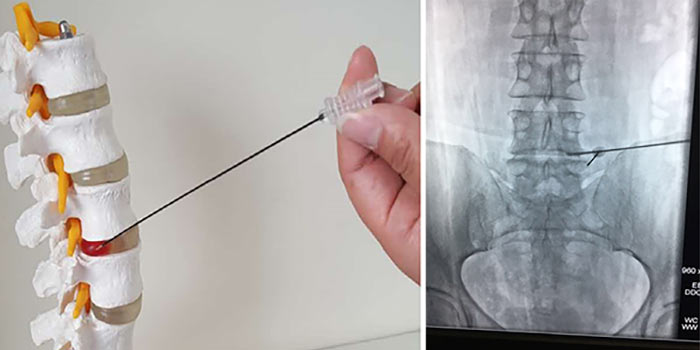
- Чаще всего проводят пункционную чрескожную биопсию с помощью иглы, которую вводят под контролем рентгена.
- Реже часть опухоли или всю ее целиком удаляют хирургически. Такая биопсия называется соответственно инцизионной и эксцизионной.
Лечение метастазов в позвоночнике
При раке 4 стадии шансы на ремиссию очень низкие. Но пациенту все еще можно помочь. Лечение может преследовать следующие цели:
- Увеличить продолжительность жизни.
- Уменьшить боль и другие симптомы.
- Улучшить движения, способность ходить, выполнять повседневные дела.
- Устранить нестабильность позвонков, предотвратить патологические переломы.
Хирургическое лечение
Для стабилизации позвонков и уменьшения болей может быть выполнено миниинвазивное вмешательство. В позвонок вставляют иглу и восполняют объем костной ткани специальным цементом.
Пациенты с метастазами в позвоночном столбе плохо переносят открытые хирургические вмешательства, у них часто развиваются осложнения. Поэтому показания к таким операциям ограничены:
- Если ожидаемая продолжительность жизни пациента составляет 6 месяцев.
- Если имеется только один очаг.
- Если имеются выраженные неврологические расстройства, нарушение движений и чувствительности.
На данный момент нет однозначных доказательств того, что активное хирургическое лечение помогает существенно увеличить продолжительность жизни у таких пациентов.
Химиотерапия
При метастазах в позвоночном столбе прибегают к системной химиотерапии. Это помогает уменьшить размеры опухоли, избавить пациента от боли. Используют разные виды химиопрепаратов. При некоторых опухолях эффективна гормональная терапия, таргетная терапия, иммунотерапия. Иногда прибегают к химиоэмболизации: в сосуд, питающий опухоль, проводят катетер и вводят через него химиопрепарат в сочетании с эмболизирующим препаратом, который закупоривает просвет сосудов, лишая опухолевую ткань питательных веществ и кислорода.
Лучевая терапия
Исследования показали, что лучевая терапия помогает справиться с болями, вызванными метастазами в позвоночнике, в 70% случаев. Однако, эффект может наступить не сразу, для его достижения требуется до 2 недель. Иногда прибегают к стереотаксической радиохирургии: специальный аппарат испускает множество лучей и фокусирует их в одной области, там, где находится очаг. Это помогает уничтожать рак, оказывая минимальное воздействие на окружающие здоровые ткани.
Радиочастотная аблация (РЧА)

У некоторых пациентов может быть проведена процедура, во время которой в опухоль вводят электрод в виде иглы и подают на него ток высокой частоты. В итоге происходит нагревание и гибель опухолевых клеток.
Борьба с болью
Многим пациентам с метастазами в позвоночнике требуется качественное обезболивание. Применяют наркотические и ненаркотические анальгетики, препараты гормонов коры надпочечников (глюкокортикоиды), другие лекарственные средства. В настоящее время онкологи руководствуются трехступенчатой схемой: на каждой ступени назначают более мощные препараты, если более слабые не помогают.
Прогноз при раке 4 стадии с метастазами в позвоночнике
Прогноз зависит от типа первичной опухоли. Средняя выживаемость составляет 10 месяцев. Прогностически неблагоприятный признак — сдавление спинного мозга. При этом средняя выживаемость составляет 3 месяца.
Источник
Сочетание рака с вынашиванием плода. Онкология при беременности – это реальный риск для здоровья будущей матери и для нормального внутриутробного развития малыша. При подозрении на карциному у беременной женщины надо проводить обследование и лечение, учитывая особенности состояния, как пациентки, так и растущего плода.
 Беременной женщине приходится делать нелегкий выбор – жизнь или малыш
Беременной женщине приходится делать нелегкий выбор – жизнь или малыш
Онкология при беременности: статистика
Рак
молодеет, все чаще встречаясь у женщин до 45 лет. Возрастные беременные,
вынашивающие плод после 35 лет, никого уже не удивляют: сначала карьера,
материальное обеспечение и крыша над головой, а потом ребенок. Два этих фактора
перекрещиваются, обеспечивая увеличение количества смертельно опасных болезней.
Онкология при беременности сравнительно редкая патология: не более 1 случая на
3000 родов (около 0,1% от всех злокачественных новообразований). Но это общая
цифра, за которой скрываются реальные люди с грозным диагнозом. Счастливая женщина,
идущая к желанному материнству, внезапно сталкивается с ужасом – раковая опухоль
может стать причиной печального исхода для двоих, для мамы и малыша.
Частые варианты рака у беременных
В
жизни чаще всего встречаются 2 варианта сочетания рака с беременностью:
- В
прошлом обнаружили карциному, вылечили, через несколько лет наблюдения
наступила желанное зачатие; - Онкология
при беременности выявлена впервые в жизни.
Первый
вариант менее опасен, хотя вероятность рецидива карциномы резко возрастает. Во
втором случае многое зависит от локализации опухоли, стадии заболевания и
возможности проведения лечения. Чаще всего у беременных выявляют следующие виды
карцином:
- Опухоль
в молочной железе; - Рак
шейки матки; - Меланома;
- Лимфома
Ходжкина; - Колоректальный
рак; - Опухоль
в яичнике; - Лейкоз.
Важно
не только максимально рано поставить диагноз, но и использовать противоопухолевое
лечение, не оказывающее негативное действие на растущего в утробе мамы малыша.
Особенности обследования и лечения
Значительную
часть диагностических исследований, необходимых для точного обнаружения и
подтверждения опухолевого роста, нельзя использовать при беременности.
Недопустимо применять:
- Рентгеновские
процедуры; - Компьютерную
томографию; - Радиоизотопные
исследования; - МРТ
с контрастом (без введения контраста можно, начиная со 2 триместра).
Можно
использовать ультразвуковые и эндоскопические процедуры, взятие биопсии.
Ограничение в использовании методов затрудняет постановку диагноза, отодвигая
начало терапии (время – союзник опухоли).
Возможности
лечения рака резко ограничены – агрессивные методы противоопухолевой терапии
могут нарушить внутриутробное развитие ребенка, став причиной уродств или
внутриутробной гибели. Из методов лечения применяются:
- Хирургическое
вмешательство (начиная со 2 триместра); - Химиотерапия
(можно с 14 по 35 неделю вынашивания).
Нельзя
проводить:
- Облучение;
- Таргетную терапию.
Организм матери ослаблен. Малыш уязвим. Онкология при беременности может поставить женщину перед выбором – жизнь или ребенок. Например, при раке шейки матки 2 стадии и беременности 20 недель химиотерапия бесполезна, лучевая – невозможна, а хирургическое вмешательство приведет к преждевременному прерыванию беременности. Если ничего не делать, то через 1-2-3 месяца уже будет цервикальный рак 3 стадии, а к моменту родов у женщины не будет шансов на выживание.
Онкология при беременности: прогноз для мамы и малыша
Обнаружив
рак любой локализации у беременной женщины, надо выполнить назначенные доктором
исследования. Собравшийся консилиум врачей поставит точный диагноз. Лечащий
доктор объяснит, какие могут быть последствия и осложнения. Принимать осознанное
решение о сохранении или прерывании беременности должна сама женщина (оптимально
– это должно быть решение обоих родителей). Прогноз при сохранении зависит от
следующих факторов:
- Вид
рака; - Стадия;
- Осложнения
со стороны болезни и беременности; - Возраст
женщины; - Срок
беременности.
В
большинстве случаев женщина донашивает и рожает здорового малыша. Из негатива –
онкология при беременности может стать причиной печального исхода для мамы: на
фоне неэффективного обследования и лечения, резкого снижения иммунной защиты,
карцинома быстро прогрессирует, укорачивая жизнь послеродовой женщины.
Источник
/О беременности/Беременность/Наблюдение беременности. Здоровье
не только угроза, но и перспектива
 Здоровье людей за последние два-три десятка лет ухудшилось. Это касается, увы, и тех женщин, которые готовятся стать мамами. Беременные страдают от самых разных заболеваний, в том числе и онкологических.
Здоровье людей за последние два-три десятка лет ухудшилось. Это касается, увы, и тех женщин, которые готовятся стать мамами. Беременные страдают от самых разных заболеваний, в том числе и онкологических.
О возможностях и перспективах вынашивания беременности женщинами, перенесшими рак, а также о применении химиотерапии во время беременности на Международном конгрессе акушеров и гинекологов в Новосибирске рассказал германский специалист Владимир ПАУКЕР. По его мнению, рождение детей у женщин, прошедших химиотерапию – это реальность, к которой надо подходить здраво.
Каков же современный европейский взгляд на химиотерапию беременных?
Мы привыкли оценивать уровень медицинской помощи в западноевропейских странах как на порядок более высокий, чем тот, что предоставляется российским беременным. Между тем, в отношении онкологических заболеваний европейские акушеры стольже консервативны, как и наши медики.
В прошлом году журнал «Акушерство и гинекология» опубликовал исследование бельгийских специалистов, опросивших докторов 246 медицинских учреждений разных европейских стран. Почти половина опрошенных не имела четко сформулированной позиции относительно терапии раковых заболеваний во время беременности в современной клинической практике.
В 2010-м подобное исследование проводилось в Дании. Там изучили истории болезни 10 тысяч женщин репродуктивного возраста, перенесших рак груди. Среди забеременевших впоследствии женщин процент искусственного прерывания беременности составил 82%!
Наверное, если поставить себя на их место, понять такое решение можно. Страшно брать на себя столь серьезный груз ответственности – оставлять ребенка после лечения рака, не зная наверняка, каким он родится. Что думает по этому поводу доктор Паукер?
– Уже многократно доказано, что беременность после лечения рака не несет негативных последствий. Это связано с тем, что в последние годы изменился взгляд на биологию опухолей. Еще несколько лет назад рак груди мы «поливали химиотерапией из лейки» направо и налево, независимо от типа опухоли, оценивая только ее величину.
Сейчас мы знаем, что рак груди подразделяется на четыре субтипа, из которых два не настолько опасны, чтобы применять «лошадиные дозы» токсичных препаратов, а один вообще не поддается лечению химиотерапией – его надо начинать лечить гормонально, и прогнозы развития беременности вполне положительные.
К сожалению, как говорит Владимир Паукер, в Европе не ведется статистического учета случаев перинатальной онкологии и раковых заболеваний у беременных. Трудно сказать, насколько ухудшилось положение дел в этой области в последние годы – опираться можно лишь на косвенные данные, а они таковы.
Многие женщины откладывают рождение первого ребенка на «потом», занимаясь в первую очередь собственной карьерой. По данным Международной организации экономического сотрудничества и развития, средний возраст первородящих за последние три десятилетия вырос на 5 лет – первые роды стали приходиться на 30 лет. А рак груди в той же Германии за это время вырос почти на 70%, причем угроза возникновения онкологических заболеваний существенно возрастает после 35 лет, а с 30 – возрастает риск заболеть раком груди.
Увеличение возраста женщины на пять лет вдвое увеличивает ее шансы приобрести раковое заболевание. Неудивительно, что 3% впервые обнаруживаемого рака груди диагностируется во время беременности.
Изменилась и частота различных видов онкологических заболеваний: если еще 13 лет назад первое место (по исследованиям норвежских ученых), занимал рак шейки матки, второе – рак груди и третье – меланома, то сейчас на первом месте стоит меланома.
– В Германии это связано с тем, что женщины очень часто посещают солярий. Они могут обойтись без обеда, но не могут без солярия.
У нас нет солнца, зато теперь есть меланома – рак кожи, с горечью констатирует немецкий специалист.
Может, и сибирским красавицам стоит задуматься об этом?
Итак, что же предлагают заболевшим беременным женщинам онкологи?
Прежде всего – успокоиться
В лечении рака у беременных в Европе сейчас появилось новое направление – онкопсихология. Конечно, это не медицина в чистом виде, скорее, речь идет о социальной помощи. Ведь после излечения женщине нужно помочь интегрироваться в привычную среду, поверить в себя. Каждый день она пытается ответить себе на вопросы: «Выживу ли я? Что будет с ребенком? Как будет складываться его жизнь, если он останется один? Что будет с отцом ребенка?»
Несомненно, важен специалист, который в этот непростой период жизни женщины был бы с нею рядом и поможет выйти из депрессивного состояния, которое само по себе негативно сказывается на ходе беременности.
Не бояться обследований
Как заметил доктор Паукер, «к применению лучевой диагностики и радиоактивных воздействий надо подходить обоснованно».
Пока не существует достоверных данных как отразится на развитии ребенка сочетание даже минимальных доз радиации и химиотерапевтических препаратов, безопасные по отдельности. Поэтому сегодня европейские акушеры стараются обойтись альтернативными методами диагностики, такими, как ультразвук.
– Женщины и сами замечают у себя первичные изменения в груди, уверен Владимир Паукер, – и, конечно, если появляется какое-то новообразование, желательно не терять времени и сразу обращаться к врачу. Что касается лучевой диагностики, то установлено, что критическая доза радиации для плода – 50 миллигрэй (или сиверт). При дозе меньше чем в 50 сиверт каких-либо нарушений у плода еще не было зафиксировано, а это меньше чем при самом «нагрузочном» обследовании – компьютерной томографии таза и живота. Окружающий фон, как говорят данные министерства радиационной защиты Германии о предельно допустимых дозах радиации для плода, – даже выше, чем определенные виды лучевой диагностики (рентген грудной клетки или флюорография).
Решать вопросы тактики лечения совместно с компетентным специалистом
Но это – диагностика беременных. А каково, к примеру, влияние химиотерапии на еще не рожденного ребенка?
Данные очень скудны. И вот что говорит об этом Владимир Паукер:
– Вообще, это вопрос философский. Дело в том, что благоприятное время начала лечение опухоли для матери и плода диаметрально противоположны. Чем позже начинаем лечить, тем хуже для матери, и чем раньше – тем хуже для плода. Все индивидуально. Иногда ситуация позволяет отсрочить начало терапии, ведь во многих случаях мы имеем дело не с агрессивным раком. Иногда рак можно излечить на стадии беременности хирургическим путем, после чего дальнейшего лечения уже не требуется. Во всяком случае, нужно протянуть, если есть возможность, до развития максимально возможной жизнеспособности плода, а уж потом начинать терапию.
На основании экспериментальных данных пока считается, что химиотерапия в первом триместре (до 12 недель беременности) не рекомендуется, поскольку сопровождается высокой частотой пороков развития плода. А вот определенный режим химиотерапии во 2-3 триместре для ребенка безопасен.
Нам удалось побеседовать с доктором Паукером после его выступления и задать несколько вопросов.
– Хотелось бы уточнить, как давно в мире применяется химиотерапия в лечении рака у беременных?
– Первый случай химиотерапии беременной был зафиксирован США еще в 1946 году. Женщина после этого выжила и родила нормального ребенка. Все произошло тогда случайно. Врачи не знали, что она беременна – ведь ультразвука тогда не было. Задержку менструации сочли одним из клинических признаков заболевания и решили начинать лечение. К счастью, все обошлось.
– А как давно вы начали практиковать химиотерапию для беременных в Германии?
– Первый опыт был лет 10-15 назад. Тогда это только-только начиналось, и мы не знали, что из этого получится, у нас совсем не было никаких данных. Их и сейчас не много – вы видите, что в Европе люди пока не готовы к внедрению химиотерапии в акушерскую практику.
Я уже говорил, что тут нужен скорее философский подход, когда врач думает вместе с пациенткой, когда он пытается понять и помочь, а не говорить просто, что ей делать: они должны идти одним путем.
– А что про Россию можете сказать?
– На основании выступлений на конгрессе, которые я слышал, могу заключить, что медицинская практика в России на очень высоком уровне в этом вопросе; нет существенных отличий от Европы. А ваш научный потенциал просто огромен!
– Сегодня трудно говорить о благополучии рожденных после химиотерапии детей. Оно не вызывает у вас опасения?
– Понимаете, надо смотреть с другой позиции. На сегодняшний день может и страшно. Но медицина не стоит на месте. Она развивается очень быстро, и через 10-15-20 лет можно будет выращивать органы. И если это жизненно необходимо больному, вы сможете ему помочь.
13.05.2013
Автор: Ольга Стрикун
Источник
