Рак кожи на позвоночнике

В медицине, под раком спины понимают поражение позвоночника, кожных покровов области спины, носящее злокачественный характер. Такому поражению сопутствует перерождение клеток, а также появление опухоли.
Образования в тканях позвоночника могут иметь первичную или вторичную природу поражения. Рак кожи на спине сопровождается такой особенностью, как метастазы, распространяющиеся на другие органы.

Рак кожного покрова на спине
Возникновение заболевания
Через систему кровеносных сосудов, а также лимфатическую систему происходит проникновение раковых клеток, и, как следствие, появление метастазов.
Опухоль опасна тем, что она может проникнуть в спинной мозг и повредить его. Также возникает высокая вероятность поражения всей центрально нервной системы.
Типичной формой протекания рака кожи является меланома и базалиома кожи. Она имеет самую опасную природу. Длительное пребывание под ультрафиолетовыми лучами чревато появлением меланоцитов. Под ними подразумеваются родинки, родимые пятна, папилломы. Рак кожи за основу берет именно такие кожные пигментации.
Виды раковых опухолей
По локализации на пораженном позвоночнике выделяют:
- Экстрадуральную опухоль, которая не затрагивает центральную нервную систему.
- Интрадуральную опухоль, характеризующейся поражением раковыми клетками нервной системы, и, следовательно увеличивающейся компрессией спинного мозга.
- Интрамедуллярную опухоль, образующуюся внутри спинного мозга.
По составу клеток существуют:
- хондросаркома, которая возникает в грудном отделе позвоночника;
- саркома Юинга, чаще всего встречается у детей;
- хордома, являющаяся самостоятельным заболеванием и поражающая поясницу;
- множественная миелома, которая поражает не только позвоночник, но и ближайшие мягкие ткани;
- одиночная плазмоцитома.
Симптомы кожного рака
Немедленное обращение к врачу должна вызвать внезапно образовавшаяся и увеличивающаяся на спине шишка. Рак кожи на спине диагностируется на достаточно ранних стадиях, чему способствует выделение определенных характерных особенностей, с которыми протекает меланома.
Появление язв, которые могут кровоточить, а также появление специфических уплотнений на спине прямо указывает на серьезное заболевание.
Рак под кожей, к которому относится злокачественную опухоль, поражающую позвоночник, определить гораздо сложнее, и, поэтому болезнь, изначально развивающуюся бессимптомно, в большинстве случаев устанавливают уже в запущенном состоянии.
К проявлению симптомов можно отнести:
- появление боли при двигательной активности;
- головные боли;
- резкая и необъяснимая потеря веса;
- повышение общей температуры тела;
- острая и сильная боль в спине, усиливающаяся в горизонтальном положении, и которую
- не снимают болеутоляющие препараты;
- ощущение озноба в конечностях;
- на последних этапах развития болезни может наблюдаться паралич нижних конечностей.
Стадии развития кожного рака на спине
Заболевание развивается не одномоментно. Этому способствуют определенные факторы, наличие сопутствующих заболеваний и иммунитет человека.
В своем развитие болезнь проходит 4 стадии, на каждой из которых опухоль увеличивается, распространяется и в последствии дает метастазы:
- На первой стадии проявление симптомов может быть минимальным, или же полностью отсутствовать. Обнаружение болезни на этом этапе позволяет предупредить развитие болезни и прибегнуть к лечению, несущему наименьший вред для организма в целом.
- На второй стадии развития болезни симптомы проявляются более ощутимо, Чаще всего, начиная именно с этого момента могут возникать характерные признаки ракового заболевания. Лечение, проводимое на данной стадии, по большей части эффективно.
- На третьей стадии болезнь уже поражает большие участки, как кожи, так и внутренних органов, в зависимости от вида рака. В большинстве случаев, применяется комплексное лечение, которое сочетает несколько методик.
- Четвертая стадия онкологического заболевания очень сложно поддается лечению. На этом этапе не обойтись без хирургического вмешательства, а лечение, в основном направлено на подавление болевых симптомов. Диагностированный рак на четвертой стадии, как правило, ограничивает продолжительность жизни максимум двумя годами.
Диагностика рака кожи спины
Диагностику рака кожи спины проводит врач — онколог, который после изучения симптомов, в случае подозрения наличия заболевания назначает ряд исследований и анализов.
К такой диагностике относится:
- рентген, выявляющий место образования злокачественной опухоли.
- МРТ, а также компьютерную томографию применяют для исследования внутренней структуры опухоли.
- электроэнцефалограмма, позволяющая рассмотреть микропроводимость тканей мозга.
- биопсия, заключающаяся в заборе частички опухоли для анализа. С ее помощью устанавливается стадия заболевания и вид опухоли.

Рентгеновское исследование рака
Методы лечения
В медицинской практике применяют три метода лечения рака.
Данные методы используют как поодиночке, так и комплексно:
- бесспорно, самым эффективным лечением является хирургическое удаление опухоли, а также расположенных рядом лимфатических узлов;
- уничтожение раковых клеток с помощью лучевой терапии, подразумевает воздействие радиационным излучением;
- химиотерапия включает в себя прием специальных цитостатических препаратов, которые блокируют пораженные клетки.
Важно! Заболевание, которое определено на ранней стадии лечится достаточно щадящими методами.
Не стоит забывать, что предупредить развитие заболевания, а также обнаружить его на первом этапе развития позволит профилактический осмотр, а также незамедлительное посещение врача — онколога при возникновении симптомов онкологического заболевания или же подозрительного изменения кожного покрова.
Информативное видео
Будьте здоровы!
Источник
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др.
Базалиома
 Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин, и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Лечение базалиомы должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение.
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры личной гигиены при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены.
Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи».
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи.
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы.
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки.
Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. Плоскоклеточный рак может быть двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани.
Диагностика рака кожи
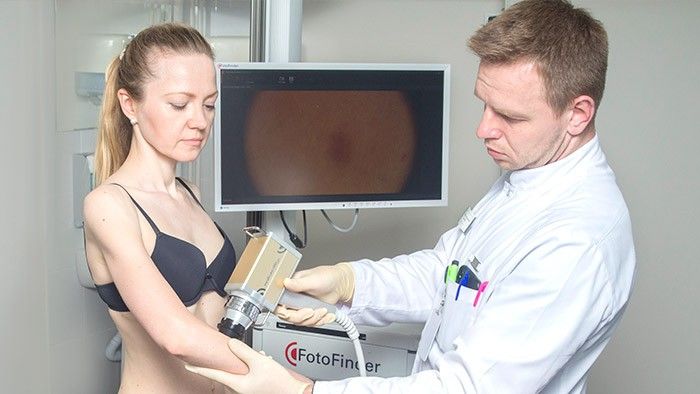
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В Европейской онкологической клинике применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.

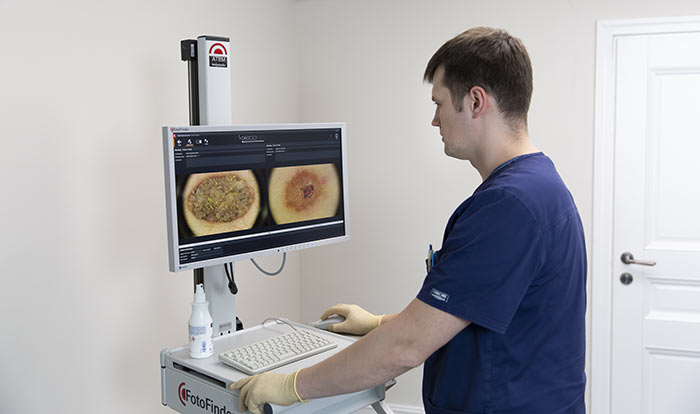
Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование.
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу.
Источник
Базальноклеточный рак — довольно распространенное онкологическое заболевание. Рак кожи представлен базалиомой примерно в 80% случаев. Этот тип злокачественных опухолей не очень агрессивен, он редко распространяется в регионарные лимфатические узлы и метастазирует. Тем не менее, базалиома опасна, и лечение нужно начинать как можно раньше после того, как установлен диагноз.

Наш эксперт в этой сфере:
Врач-онколог, дерматовенеролог, косметолог
Позвонить врачу
Почему базальноклеточный рак кожи так называется?
Верхний слой кожи — эпидермис — состоит из 4–5 слоев (в зависимости от толщины кожи на разных участках тела): базального, шиповатого, зернистого, блестящего и рогового. Базальный является самым глубоким и отвечает за регенерацию, регулярное самообновление кожных покровов. В нем находятся клетки, за счет деления которых обновляются остальные слои. По мере того как клетка перемещается из базального слоя в роговой, она постепенно превращается в роговую чешуйку. Злокачественные опухоли, которые развиваются из клеток базального слоя эпидермиса, называются базальноклеточным раком, или базалиомами.
В клинике Медицина 24/7 работают опытные врачи-дерматоонкологи, мы применяем наиболее современные методы диагностики и лечения базальноклеточного рака, других злокачественных опухолей кожи.
Причины развития и факторы риска
Основной фактор риска базальноклеточного рака, а также плоскоклеточного рака кожи и меланомы — воздействие на кожу ультрафиолетового излучения. Оно повреждает ДНК в клетках, приводит к мутациям и злокачественному перерождению. В группе повышенного риска находятся любители загорать на пляжах, ездить в теплые страны, жители солнечных регионов, люди, которые часто посещают солярии.
Другие факторы риска:
- Светлая кожа. Пигмент меланин защищает от ультрафиолетовых лучей. Базалиома чаще развивается у людей, которые легко обгорают на солнце.
- Возраст. С годами негативные эффекты ультрафиолета накапливаются. Однако, стоит помнить, что злокачественные опухоли могут развиваться и у молодых людей.
- Мужской пол. Вероятно, это связано с тем, что представители мужского пола чаще работают на улице с обнаженным торсом.
- Воздействие некоторых вредных веществ. Обычно речь идет о профессиональных вредностях. Например, вероятность развития базалиомы повышается при контакте с мышьяком, который используют в производстве некоторых пестицидов.
- Воздействие ионизирующих излучений, в том числе ранее перенесенная лучевая терапия по поводу других злокачественных опухолей.
- Заболевания кожи: рубцы после сильных ожогов, длительные инфекции, воспалительные процессы.
- ПУВА-терапия — один из методов лечения псориаза, при котором применяются ультрафиолетовые лучи.
- Некоторые врожденные, наследственные заболевания: пигментная ксеродерма, наследственный первично-множественный базальноклеточный рак кожи (синдром Горлина-Гольца).
- Иммунодефицитные состояния:ВИЧ-инфекция, лечение глюкокортикостероидами, прием иммунодепрессантов после трансплантации.
- Вирус папилломы человека (ВПЧ). Некоторые типы возбудителя провоцируют развитие злокачественных опухолей в области ануса, половых органов, ногтей.
Стадии
Чаще всего базальноклеточный рак удается диагностировать на ранних стадиях, когда опухоль небольшая и не прорастает в ткани, находящиеся под кожей. Поэтому в большинстве случаев нет необходимости определять стадию.
Для стадирования базалиом применяют международную систему TNM, а также особые факторы высокого риска, к которым относятся:
- Глубина прорастания опухоли более 2 мм.
- Уровень инвазии по Кларку 4 или более.
- Периневральная инвазия.
- Опухоль на ухе.
- Опухоль на губах.
- Низкая степень дифференцировки опухолевых клеток по данным гистологического исследования.
| T0 | Первичная опухоль не обнаруживается. |
| Tis | Рак «на месте» (in situ). Злокачественная опухоль находится в пределах эпидермиса и не прорастает глубже. |
| T1 |
|
| T2 |
|
| T3 | Злокачественная опухоль, которая прорастает в стенку глазницы, челюсть, височную кость. |
| T4 |
|
| N0 | В лимфатических узлах отсутствуют опухолевые очаги. |
| N1 | Один очаг в лимфоузле на той же половине тела, где находится базалиома, размером 3 см или меньше. |
| N2 | Очаги в лимфоузлах на одноименной или противоположной стороне размером 6 см или менее. |
| N3 | Очаги в лимфоузлах более 6 см. |
| M0 | Нет отдаленных метастазов. |
| M1 | Имеются отдаленные метастазы. |
Для удобства все показатели T, N и M объединяют в пять стадий:
- Стадия 0: TisN0M0.
- Стадия 1: T1N0M0.
- Стадия 2: T2N0M0.
- Стадия 3: T3N0M0, T1N1M0, T2N1M0, T3N1M0.
- Стадия 4: T1N2M0, T2N2M0, T3N2M0, T0-4N3M0, T4N0-3M0, T0-4N0-3M1.
Симптомы заболевания
Чаще всего злокачественная опухоль возникает там, где участки кожи регулярно подвергаются воздействию ультрафиолетовых лучей. Распространены базалиомы на лице, в области носа, века, на шее, на руках, у мужчин — на теле, так как они чаще, чем женщины, ходят с обнаженным торсом. В области ануса и половых органов опухоль обычно бывает вызвана вирусом папилломы.
Существуют разные формы базальноклеточного рака, они проявляются разными симптомами:
- Поверхностная форма. Изначально появляется пятно розового цвета, в области которого отмечается шелушение кожи. Позже вокруг него образуются мелкие узелки, они сливаются и формируют край в виде валика.
- Пигментная форма напоминает меланому. На коже появляется пятно коричневого, синего или фиолетового цвета.
- Опухолевая форма проявляется в виде узелка на коже, постепенно увеличивается. Поверхность опухоли гладкая, покрыта чешуйками сероватого цвета, на ней заметны расширенные сосуды. Иногда возникает язва, затем формируется корочка.
- Язвенная форма. На коже возникает язва.
- Рубцово-атрофическая форма. Появляется язва, которая постепенно растет и рубцуется.
- Фиброэпителиальная опухоль Пинкуса. Формально является одним из типов базалиомы, опухоль выглядит как бляшка или узелок.
Как выглядит базалиома — некоторые примеры:
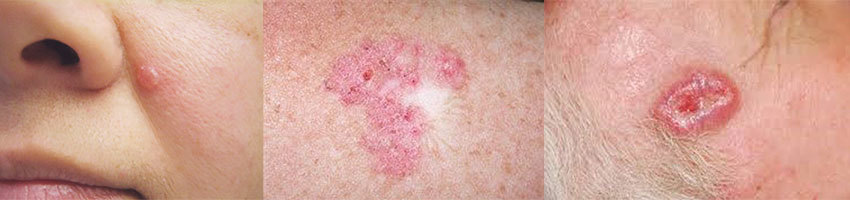
Важно помнить, что внешний вид рака кожи может отличаться от того, который мы описали выше. Иногда опухоль маскируется под другие кожные заболевания, такие как псориаз, экзема. Иногда базалиому диагностируют после того, как во время бритья появляется порез, который долго не заживает. Важно обращать внимание на любые непонятные образования, необычные изменения, которые появились на коже. Обратитесь к врачу-дерматологу. Вы всегда можете получить консультацию и пройти осмотр у опытного специалиста в клинике Медицина 24/7.
Диагностика базалиомы
Диагностикой и лечением базальноклеточного рака кожи занимается врач-дерматоонколог. Во время первичного приема он проводит дерматоскопию — осмотр кожи под увеличением с помощью специального инструмента. Обнаружив подозрительные патологические изменения, доктор проведет биопсию — удалит фрагмент опухолевой ткани и отправит в лабораторию. Биопсию кожи можно выполнить разными способами:
- Бритвенная — когда опухоль сбривают тонким лезвием.
- Панч-биопсия — когда получают столбик ткани с помощью инструмента в виде полой трубки с заостренным краем.
- Инцизионная биопсия — когда удаляют часть опухоли.
- Эксцизионная биопсия — когда удаляют всю опухоль целиком.
В лаборатории проводят гистологическое исследование и цитологию базалиомы. Если в образце ткани обнаружены злокачественные клетки, диагноз не оставляет сомнений. В зависимости от цитологической картины при базалиоме кожи, выделяют несколько степеней злокачественности (степеней дифференцировки) опухоли:
- G1 — хорошо дифференцированная опухоль. Раковые клетки мало отличаются от нормальных.
- G2 — умеренная степень дифференцировки.
- G3 — низкая степень дифференцировки.
- G4 — недифференцированная опухоль. Раковые клетки полностью утрачивают черты нормальных. Такие базалиомы наиболее агрессивны.
Методы лечения
В настоящее время доступны разные методы лечения базалиомы. Врач выбирает подходящие, в зависимости от размеров, локализации и стадии опухоли, количества очагов, возраста и общего состояния здоровья пациента.
Чаще всего при базальноклеточном раке прибегают к одному из видов хирургических вмешательств:
- Классическое иссечение новообразования. При этом нужно удалить вместе с опухолью небольшой участок окружающих здоровых тканей, отступив от ее края 4–6 мм. Образец отправляют на гистологическое исследование. Базалиома считается удаленной полностью, если получен негативный край резекции: при изучении под микроскопом вблизи линии разреза не должны обнаруживаться раковые клетки.
- Кюретаж с электрокоагуляцией. Этот метод наиболее удобен при поверхностном базальноклеточном раке. Опухоль буквально выскабливают с помощью специального инструмента (кюретки) с режущим краем и одновременно прижигают ткани с помощью электрокоагулятора.
- Операция Моса. Базалиому удаляют послойно, каждый удаленный слой изучают под микроскопом. Процедуру повторяют до тех пор, пока в образце не перестанут обнаруживаться опухолевые клетки. Эта операция по удалению базалиомы весьма эффективна, но ее применяют не очень часто из-за того, что она сложная и трудоемкая.
- Удаление базалиомы лазером. Преимущества этого метода в том, что он позволяет точно иссечь опухоль, не повреждая здоровые ткани. После удаления базалиомы с помощью лазерных лучей на коже практически не остается следа. Но такое вмешательство подходит только для небольших опухолей на ранних стадиях.
- Криохирургия применяется только в случае с небольшими новообразованиями. Этот метод предусматривает разрушение раковых клеток с помощью низкой температуры. Его не рекомендуется использовать при крупных базалиомах, при локализации опухоли в области век, ушей, носа, кожи головы, на ступнях.
Лучевую терапию применяют у пациентов, которые по тем или иным причинам не могут перенести операцию. Она также показана в следующих случаях:
- При базальноклеточном раке, который находится в области ушей, век, носа.
- У пожилых людей, для которых не важен прогноз в долгосрочной перспективе.
- После хирургического вмешательства, если у врача есть основания полагать, что опухоль не была удалена полностью.
При базалиомах проводят близкофокусную гамма-терапию, рентгенотерапию, электронную терапию.
Фотодинамическую терапию базалиомы, модификаторы иммунного ответа и местную химиотерапию применяют редко, только при поверхностных опухолях на самых ранних стадиях. Эти методы не могут уничтожить опухолевые клетки, которые находятся на большой глубине.
На поздних стадиях, когда невозможно хирургическое лечение и лучевая терапия, назначают лечение таргетными препаратами — Висмодегибом (Эриведж),Сонидегибом (Одомзо). Они могут уменьшить размеры опухолевых очагов, замедлить их рост.
Прогноз выживаемости
Базальноклеточный рак прогрессирует медленно, чаще всего диагностируется на ранних стадиях, когда опухоль можно легко удалить, и в целом прогноз для большинства пациентов благоприятный. Пятилетняя выживаемость после хирургического удаления базалиом составляет 95% и выше.
Тем не менее, даже после успешного лечения пациенты, у которых была базалиома, должны соблюдать рекомендации онколога, внимательно следить за состоянием своей кожи и сразу обращаться к врачу, как только появились любые подозрительные изменения. После любого рака кожи сохраняется повышенный риск нового онкологического заболевания.
Вероятность рецидива базалиомы в течение 5 лет в среднем составляет 5%. Риск зависит от гистологических характеристик опухоли, метода лечения:
- Операция Моса — 1%.
- Криотерапия — 7,5%.
- Кюретаж с электрокоагуляцией — 7,7%.
- Лучевая терапия — 8,7%.
- Хирургическое лечение — 10,1%.
Обратите внимание: эти цифры не всегда говорят о том, что один метод эффективнее другого. Например, несмотря на то, что криотерапия стоит на втором месте в нашем списке, ее применяют для удаления небольших базалиом на ранних стадиях. Только
врач-дерматоонколог
может определить, какой метод лечения будет наиболее эффективен в конкретном случае.
В клинике Медицина 24/7 работают опытные врачи, мы выполняем различные виды хирургических вмешательств, применяем все современные методы лечения базальноклеточного рака. У нас вы всегда можете получить эффективную медицинскую помощь.
Материал подготовлен врачом-онкологом, дерматовенерологом клиники «Медицина 24/7» Вертиевой Екатериной Юрьевной.
Источники:
- Индилова Наталья Ильгизаровна, Кузьмина Т. С., Варданян К. Л., Потекаев Н. Н., Ткаченко С. Б., Рехвиашвили Г. И. Неинвазивные методы диагностики базальноклеточного рака кожи // Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. 2010. №1.
- Сухова Т. Е., Молочков В. А., Романко Ю. С., Матвеева О. В., Решетников А. В. Лечение базальноклеточного рака кожи на современном этапе // Альманах клинической медицины. 2008. №18.
Источник
