Пункция субарахноидального пространства позвоночника

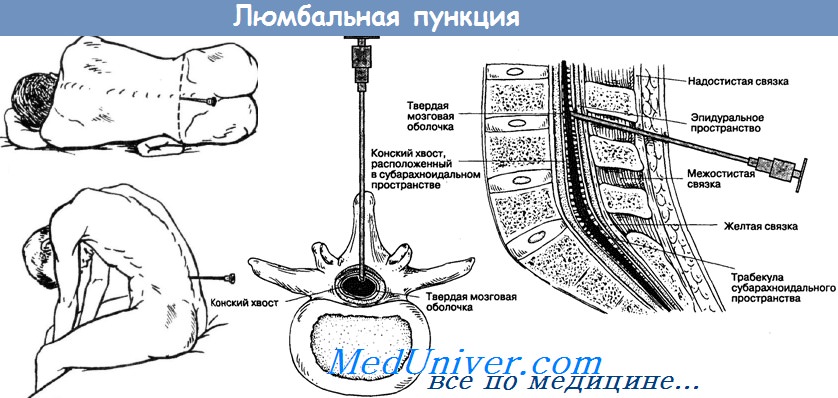
Люмбальная пункция. Техника спинномозговой пункции и состав ликвораЛюмбальная пункция (поясничный прокол) – введение иглы в подпаутинное пространство спинного мозга на уровне поясничного отдела позвоночника – чаще всего производится с диагностической целью для исследования состава СМЖ. В норме СМЖ совершенно прозрачна. Форменные элементы содержатся в крайне незначительном количестве – лимфоциты (0…3)х10 /л СМЖ; по данным некоторых авторов, цитоз до (5…6)х10 /л также должен считаться нормой. Концентрация белка равна 0,2-0,3 г/л. Известное диагностическое значение имеют и биохимические исследования СМЖ. Так, содержание сахара не превышает обычно 2,75 ммоль/л, т. е. в 2 раза меньше, чем в крови; концентрация хлоридов колеблется в пределах 169,2-225,6 ммоль/л и т. п. Большую ценность могут представить результаты бактериологического исследования СМЖ. Для бактериоскопического и бактериологического исследования СМЖ берут в стерильную пробирку с соблюдением правил асептики. При обнаружении менингококка, стрепто- или стафилококка или же при выявлении микобактерии туберкулеза микроскопия и посев СМЖ помогают выбрать рациональную терапию. Большое значение могут иметь и ряд положительных иммунных реакций, поставленных со СМЖ при сифилисе, брюшном и сыпном тифе, бруцеллезе или других инфекционных заболеваниях. Для люмбальной пункции необходимо иметь под рукой 5% спиртовой раствор йода, спирт, коллодий, 0,5% раствор новокаина, шприцы на 5 мл и 10 мл, тонкие иглы к шприцам, иглы для люмбальной пункции Тюфье или Бира. Лучше пользоваться гибкими, неломающимися и нержавеющими иридиево-платиновыми иглами. Необходимы также водяной манометр для определения давления СМЖ, стерильные пробирки в штативе, вата и салфетки. Шприц и иглы должны быть хорошо подогнаны и простерилизованы. Предварительно надо проверить, чтобы из иглы для люмбальной пункции свободно вынимался мандрен и его срез точно совпадал со срезом иглы. Больного укладывают на ровную (жесткую) кровать или, лучше,- на высокую кушетку. Во избежание бокового выгибания позвоночника под поясницу подкладывают подушку. Больной лежит на боку, голова его наклонена к груди, ноги согнуты в коленях, бедра приведены к животу, живот втянут, спина выгнута.
Один из помощников удерживает больного в таком положении в момент пункции. Важно, чтобы спина пациента находилась строго во фронтальной плоскости, а остистые отростки позвонков – в сагиттальной плоскости. Если пункция производится в положении сидя, то больного усаживают на табуретку или поперек узкого стола спиной к его краю и свесив ноги. Мышцы пациента должны быть расслаблены, спина выгнута кзади, а голова наклонена вперед. Для сохранения равновесия больной опирается локтями о бедра или кладет руки на спинку стоящего впереди стула. В этом положении пациента удерживает помощник. Пальпацией определяют верхние края подвздошных костей и соединяют их линией, перпендикулярной позвоночнику, намечают место пункции. Оно соответствует промежутку между стистыми отростками III и IV поясничных позвонков. Пункцию можно производить и на один промежуток выше или ниже этого уровня. Ориентиры намечают на коже спиртовым раствором йода. Место, намеченное для пункции, широко обрабатывают спиртовым раствором йода и спиртом. Местное обезболивание производят 0,5% раствором новокаина. Вначале при внутрикожном введении образуют «лимонную корочку», а затем вводят 5-6 мл раствора по ходу будущего прокола на глубину 3-4 см. Приступая к проколу, предупреждают больного и помощника, чтобы во время пункции пациент не двигался. Врач берет иглу правой рукой, как писчее перо, между II и III пальцами, упираясь I пальцем в головку мандрена, ставит палец левой руки так, чтобы он приходился у самого места намечаемого прокола, чуть ниже остистого отростка. Направление иглы должно быть по средней линии строго сагиттально; у детей – перпендикулярное к линии позвоночника, а у взрослых – слегка под углом, открытым в каудальном направлении. Вкалывают иглу осторожно, но с достаточной силой, чтобы проколоть кожу и подкожную клетчатку. Затем иглу продвигают медленно и плавно, прокалывая межостистую связку, желтую связку, твердую и паутинную оболочки. На пути к субарахноидальному пространству производящий пункцию все время чувствует умеренное сопротивление продвижению иглы, оказываемое тканями. В момент проникновения иглы в субарахноидальное пространство ясно воспринимается новое ощущение: нет прежнего сопротивления тканей, игла после легкого «щелчка» вдруг как бы «проваливается». Когда отверстие иглы, по расчету, находится в просвете дурального мешка, врач, придерживая левой рукой павильон иглы, правой извлекает мандрен (обычно неполностью), и тогда в просвете иглы показывается капля СМЖ. Давление СМЖ измеряют при помощи манометра в виде стеклянной трубки диаметром 1-1,5 мм, которую соединяют посредством резиновой трубки и канюли с иглой. СМЖ заполняет трубку манометра. По нанесенным на нее делениям отсчитывают давление СМЖ в миллиметрах водяного столба. По нашим наблюдениям, в норме давление СМЖ при люм-бальной пункции колеблется в пределах 100-200 мм вод. ст., если его измеряют в положении лежа, и 200-300 мм вод. ст.- в положении сидя. Ориентировочно определяют давление СМЖ по скорости ее вытекания из иглы (в норме 60-70 кап/мин). Однако такой метод не является точным. Проходимость подпаутинного пространства проверяют с помощью специальных приемов.
Видео техники люмбальной (спинномозговой) пункции– Также рекомендуем “Ликвородинамические пробы. Проба Квекенштедта и Пуссепа” Оглавление темы “Мануальные навыки современного невролога”: 1. Пункции в неврологии. Ликворсодержащие пространства 2. Люмбальная пункция. Техника спинномозговой пункции и состав ликвора 3. Ликвородинамические пробы. Проба Квекенштедта и Пуссепа 4. Проба Стуккея. Нормальное давление ликвора 5. Ошибки и осложнения спинномозговой пункции. Противопоказания к люмбальной пункции 6. Субокципитальная пункция. Показания и техника субокципитальной пункции 7. Введение лекарств в ликвор. Показания для интратекального введения антибиотиков 8. Техника субарахноидального введения антибиотиков. Лечебные инсуфляции при миелографии 9. Миелография и показания к нему. Пневмоэнцефалография 10. Противопоказания к пневмоэнцефалографии. Техника пневмоэнцефалографии |
Источник
Спинномозговая пункция (punctio cerebrospinalis; син.: люмбальная пункция, поясничная пункция, поясничный прокол) – введение иглы в спинномозговой канал с диагностической или лечебной целью. Спинномозговую пункцию используют также при спинномозговой анестезии (см. Анестезия местная).
Впервые Спинномозговую пункцию произвели независимо друг от друга Г. Квинке и Винтер (Wynter) в 1891 г. В России в конце 19 в. Спинномозговую пункцию и исследование цереброспинальной жидкости (см.) при различных заболеваниях нервной системы широко применяли Г. И. Россолимо, Л. М. Пуссеп и др.
В диагностических целях С. п. производят для измерения давления цереброспинальной жидкости, ликвородинамических проб (см.), извлечения цереброспинальной жидкости для исследования ее клеточного, химического состава, проведения коллоидных и серологических реакций. Ее осуществляют также для введения газа в субарахноидальное (подпаутинное) пространство и желудочки мозга при пневмоцистернографии и пневмоэнцефалографии (см.), а также рентгеноконтрастных веществ при миелографии (см.).
С лечебной целью Спинномозговую пункцию производят для введения в субарахноидальное пространство различных лекарственных средств (антибиотиков, антисептиков и др.). Ее применяют для извлечения цереброспинальной жидкости при субарахноидальных кровоизлияниях различной этиологии, а также после нейрохирургических операций (для контроля за давлением цереброспинальной жидкости, введения лекарственных средств и др.).
Противопоказанием к спинномозговой пункции являются гнойные процессы в области позвоночника, септические заболевания без поражения нервной системы, а также объемные процессы в височной доле полушария головного мозга, в задней черепной ямке, особенно если имеются признаки окклюзии ликворопроводящих путей. Извлечение цереброспинальной жидкости в этих случаях опасно в связи с возможностью ущемления мозгового ствола в тенториальном или в большом затылочном отверстиях.
С. п. выполняют в условиях стационара с соблюдением всех требований асептики (см.). Для прокола применяют специальные иглы длиной 9-12 см, диаметром 0,5-1 мм, со скошенным под углом 45° острым краем и хорошо пригнанным мандреном (см. Нейрохирургический инструментарий).
С. п. производят в положении больного сидя или лежа (см. рис. 14, 15 и 16 к ст. Анестезия местная). В положении сидя прокол делают чаще при пневмоцистерно- и пневмоэнцефалографии, а также при миелографии. В остальных случаях С. п. осуществляют в положении больного лежа.
Больного укладывают на бок на жесткую поверхность так, чтобы его спина была максимально выгнута кзади, а голова прижата к груди. Ноги сгибают в коленях и приводят к животу. Несколько выше линии, соединяющей подвздошные гребни (linia biiliaca), к-рая проходит через вершину остистого отростка L4, располагается промежуток между остистыми отростками L3 и L4, ниже – промежуток между остистыми отростками L4 и L5. Т. к. спинной мозг заканчивается на уровне верхнего края Ln, пункция ниже этого уровня не угрожает его повреждением. Обычно ее проводят на уровне между Lm и LIV.

Схематическое изображение спинномозговой пункции на сагиттальном разрезе поясничного отдела позвоночника: пункционная игла введена в субарахноидальное пространство между остистыми отростками III и IV поясничных позвонков; 1 – медуллярный конус; 2 – терминальная нить; 3 – кожа и подкожная клетчатка; 4 – связки остистых отростков; 5 – твердая и паутинная оболочки спинного мозга; 6 – субарахноидальное пространство.
После выбора места пункции операционное поле тщательно дезинфицируют, производят местную анестезию 0,5% р-ром новокаина (3-4 мл). Пункционную иглу вводят строго в сагиттальной плоскости, косо снизу вверх соответственно незначительному наклону книзу остистых отростков поясничных позвонков на середине расстояния между ними. Прокалывают кожу, подкожную клетчатку, связки, соединяющие остистые отростки, желтую связку, твердую и паутинную оболочки спинного мозга (рис.). Глубина прокола до субарахноидального пространства составляет в среднем 6-7 см, у тучных больных – больше, у детей – 3-5 см. При проколе твердой оболочки спинного мозга ощущается своеобразное «проваливание» иглы. Мандрен извлекают, и из просвета иглы появляются капли цереброспинальной жидкости. Если она не поступает, надо, убедившись в правильности направления иглы, изменить ее положение, продвинуть на несколько миллиметров кпереди или кзади или повернуть вокруг своей оси, извлечь и вновь вставить мандрен. Появление из иглы чистой крови может свидетельствовать о повреждении позвоночного венозного сплетения. В таких случаях иглу извлекают, а прокол делают на другом уровне.
После правильного введения иглы в позвоночный канал больному предлагают выпрямить ноги, разогнуть голову. Затем измеряют давление цереброспинальной жидкости (в норме оно составляет 100-180 мм водяного столба в положении больного лежа и 250-300 мм в положении сидя). Для измерения давления цереброспинальной жидкости предложены различные конструкции пружинных и ртутных манометров. На практике широкое распространение получили манометры в виде согнутой под прямым углом стеклянной трубки, имеющей длинное вертикальное и короткое горизонтальное колена. Последнее соединяют с помощью резиновой трубки с металлической канюлей, свободный конец к-рой вставляют в просвет пункционной иглы, введенной в спинномозговой канал.
Для исследования набирают 1 – -2 мл жидкости, а при необходимости большее ее количество. Во избежание побочных реакций, вызванных резким колебанием давления цереброспинальной жидкости, ее рекомендуется выпускать из иглы медленно, не вынимая полностью мандрена. После пункции больной должен в течение 1,5-2 час. лежать на животе и 2-3 суток соблюдать постельный режим.
После Спинномозговой пункции иногда могут быть головные боли, головокружения, боли в области позвоночника.
У нек-рых больных отмечаются явления менингизма, к-рые сохраняются обычно несколько дней. В этих случаях назначают анальгетики и седативные средства.
Тяжелым осложнением Спинномозговой пункции при объемных процессах головного мозга является ущемление мозгового ствола в тенториальном или в большом затылочном отверстиях. Появление симптомов ущемления требует неотложных мероприятий вплоть до вентрикулопункции (см.) и установки длительного дренажа бокового желудочка.
Библиография: Арендт А. А. и др. Основы нейрохирургии детского возраста, М., 1968; Арсени К. и Симионеску М. Нейрохирургическая вертебромедуллярная патология, пер. с румын., Бухарест, 1973; Зограбян С. Г. Диагностические операции при заболеваниях головного и спинного мозга, М., 1955, библиогр.; Иргер И. М. Нейрохирургия, М., 1982; Поленов А. Л. Бабчин И.О. и Созон-Ярошевич А. Ю. Основы практической нейрохирургии, Л., 1954; Руководство по оперативным вмешательствам, под ред. Н. И. Блинова, Л., 1963; Угрюмов В. М., Баскин И. С. и Абраков Л. В. Оперативная нейрохирургия, Л., 1959; Фридман А. П. Основы ликворологии, Л., 1971; Grote W. Neurochirurgie, Stuttgart, 1975; King О. J. a. Glass W. W. Spinal subarachnoid hemorrhage following lumbar puncture, Arch. Surg., v. 80, p. 574, 1960; Merrem G. Lehrbuch der Neurochirurgie, B., 1964.
А. Ф. Соколов.
Источник
Люмбальная пункция – процедура введения иглы в субарахноидальное пространство спинного мозга на поясничном уровне. Выполняется с целью определения спинномозгового давления, получения спинномозговой жидкости для изучения состава ликвора и для анестезии. Люмбальная пункция в Москве проводится в Юсуповской больнице. Неврологи делают спинномозговую пункцию как с диагностической, так и с лечебной целью. В клинике неврологии созданы все условия для лечения пациентов:
- палаты различного уровня комфорта оснащены кондиционерами;
- пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием;
- врачи для обследования пациентов используют современные диагностические аппараты ведущих фирм мира;
- медицинский персонал внимательно относится к пожеланиям пациентов и их родственников.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории. Они в совершенстве владеют техникой выполнения люмбальной пункции. Проводится люмбальная пункция при инсульте и черепно-мозговой травме. Люмбальная пункция при рассеянном склерозе необходима для получения спинномозговой жидкости с целью лабораторного исследования. Выявление в ликворе большого количества иммуноглобулинов (антител), а также олигоклональных полос (особого расположения иммуноглобулинов при проведении более специфического теста) или определение белков – продуктов распада миелина даёт основание врачам предположить диагноз рассеянного склероза. Протокол люмбальной пункции записывают в историю болезни.
Показания и противопоказания
Проведение люмбальной пункции необходимо в следующих случаях:
- при подозрении на инфекционные заболевания центральной нервной системы (энцефалит или менингит);
- в случае подозрение на субарахноидальное или внутримозговое кровоизлияние, если компьютерную томографию невозможно выполнить или исследование даёт отрицательные результаты;
- пациентам с высоким внутричерепным давлением при гипертензивной гидроцефалии, субарахноидальном кровоизлиянии или доброкачественной внутричерепной гипертензии;
- для введения лекарственных препаратов в спинномозговой канал (антибиотиков при менингитах).
Выполняется люмбальная пункция из позвоночника чтобы исключить или подтвердить диагноз «нейролейкемия».
Противопоказаниями к выполнению люмбальной пункции являются инфекционные заболевания кожи в месте предполагаемой пункции, подозрение на наличие объёмного образования головного мозга (абсцесса, опухоли, субдуральной гематомы), особенно в задней черепной ямке и выраженное снижение количества тромбоцитов в крови. Повторная люмбальная пункция при наличии показаний выполняется через 5-7 дней. Несмотря на наличие противопоказаний, люмбальную пункцию проводят при отёке дисков зрительных нервов (когда есть подозрение на гнойный менингит) и пациентам с доброкачественной внутричерепной гипертензией.
Алгоритм проведения
Неврологи Юсуповской больницы проводят люмбальную пункцию согласно алгоритму выполнения процедуры. Медицинская сестра готовит набор для люмбальной пункции:
- стерильные перчатки;
- стерильный корнцанг;
- спирт (70%) или 0,5% спиртовой раствор хлоргексидина для обработки кожи;
- лейкопластырь и стерильные шарики, лейкопластырь;
- 5 шприцов ёмкостью 5мл и иглы к ним;
- 0,25% или 0,5% раствор новокаина обезболивания места прокола;
- 1-2% раствор тримекаина для введения в субдуральное и эпидуральное пространство;
- стерильные иглы с мандреном длиной 10-12см (игла Бира для люмбальной пункции);
- стерильные пробирки для забора спинномозговой жидкости.
Проводится психологическая подготовка пациента к люмбальной пункции согласно алгоритму. Успешное проведение спинномозговой пункции во многом зависит от правильного положения больного. Непосредственно перед пункцией пациенту придают эмбриональную позу – укладывают на бок, максимально наклоняют голову, сгибают ноги в тазобедренных и коленных суставах.
На уровне линии, которая соединяет верхние задние ости подвздошных костей, врач определяет промежуток между остистыми отростками третьего и четвёртого поясничных позвонков. Перед проколом кожу обрабатывают йодом. После этого йод тщательно удаляют спиртом, чтобы он не попал в субарахноидальное пространство. Место спинномозговой пункции окружают стерильной простынёй.
Проводят обезболивание места предполагаемой пункции 0,5% раствором новокаина. В иглу для люмбальной пункции вставляют мандрен, прокалывают кожу, уточняют направление иглы. По мере введения иглы врач последовательно преодолевает сопротивление жёлтой связки и твёрдой мозговой оболочки. После прокола твёрдой мозговой оболочки иглу для спинномозговой пункции вводят очень медленно. Время от времени извлекают мандрен для того чтобы проверить, не вытекает ли цереброспинальная жидкость. Когда игла попадает в субарахноидальное пространство, возникает ощущение провала. При появлении ликвора иглу продвигают ещё на 1-2 мм.
Затем пациента просят расслабиться, осторожно выпрямить ноги и голову. Врач извлекает мандрен, не допуская истечения спинномозговой жидкости. К игле присоединяет манометр и измеряют ликворное давление. Оно в норме составляет 100-150 мм водного столба. Истечение цереброспинальной жидкости при необходимости усиливают с помощью покашливания, надавливания яремные вены или живот, или яремные вены.
Спинномозговую жидкость собирают не менее чем в 3 стерильные пробирки:
- в первую – для определения концентрации глюкозы и белка;
- во вторую – для серологического исследования и определения клеточного состава ликвора;
- в третью – для бактериологического исследования цереброспинальной жидкости.
Если врачи подозревают у пациента туберкулёзный менингит, собирают ликвор в четвёртую пробирку для выявления фибриновой плёнки. После забора спинномозговой жидкости мандрен убирают и извлекают иглу. Когда проводится люмбальная пункция, техника выполнения у детей имеет особенности. Иглу у детей располагают перпендикулярно к линии позвоночника, а у взрослых – слегка под углом, открытым в направлении конского хвоста.
Осложнения
Наиболее грозным последствием люмбальной пункции является вклинение. Оно может развиться у пациентов с объёмным процессом головного мозга на фоне внутричерепной гипертензии. При внезапном падении давления в позвоночном канале происходит вклинение крючка гиппокампа в вырезку намета мозжечка или миндалин мозжечка в большое затылочное отверстие или. Если давление ликвора оказалось высоким, для исследования извлекают лишь минимальное количество спинномозговой жидкости, назначают маннитол и глюкокортикоиды, устанавливают наблюдение за пациентом. При высоком риске вклинения или ухудшении состояния пациента во время люмбальной пункции иглу со вставленным мандреном оставляют на месте, внутривенно – капельно вводят маннитол и высокие дозы кортикостероидов, после чего иглу удаляют. Полная или частичная блокада субарахноидального пространства, обусловленная сдавлением спинного мозга, может быть причиной вклинения спинного мозга с быстро нарастающей очаговой симптоматикой.
Головные боли после люмбальной пункции возникают у 10-30% пациентов. Они связаны с длительным истечением ликвора через отверстие в твёрдой мозговой оболочке, которое приводит к снижению внутричерепного давления. Боль чаще всего локализуется в затылочной и лобной области, возникает в первые трое суток после пункции. Сколько дней болит голова после люмбальной пункции? Головная боль обычно продолжается 2-5 дней, но иногда затягивается на несколько недель.
Боль в спине после люмбальной пункции связана с поражением корешков спинного мозга. Иногда отмечается преходящее поражение отводящего нерва, сопровождающееся появлением паралитического сходящегося косоглазия и двоения. Если игла проходит через инфицированные ткани, может развиться менингит. Местные осложнения люмбальной пункции в виде покраснения в месте прокола встречаются редко и не требуют лечения.
Врачи клиники неврологии выполнят люмбальную пункцию. Получите консультацию невролога, предварительно записавшись на приём по телефону по телефону Юсуповской больницы.
Источник