Пролабирование дисков позвоночника что это такое
Пролабирование межпозвоночного диска – это первый этап формирования межпозвоночной грыжи, когда возникают только первые нарушения и изменения в структуре диска, без нарушения целостности фиброзного кольца. Эти изменения полностью обратимы, если своевременно начать лечение. Размеры пролапса могут колебаться от 1 до 3 мм. Чаще всего данное состояние обнаруживаются у женщин 30-35 лет. В 49% случаев поражаются поясничные позвонки, в 46-47% – это грудные позвонки, а реже всего поражаются шейные. При несвоевременном обращении за медицинской помощью пролабирование переходит в хроническое и прогрессирующее течение межпозвоночной грыжи.
Причины возникновения
Первые изменения в структуре межпозвоночного диска могут развиваться при наличии ряда причинных факторов:
- Нарушения обмена веществ;
- Наличие хронических заболеваний позвоночного столба (ревматоидный артрит, болезнь Бехтерева, остеохондроз, искривления позвоночника и др.);
- Длительное нарушение технологии правильного питания (отсутствие питательных веществ, витаминов, минералов);
- Травмы позвоночника (вывихи, переломы, ушибы и др.);
- Частые нагрузки на позвоночник (работа на дачном участке, профессиональные вредности – грузчики и пр.);
- Ожирение и избыточная масса тела;
- Возрастные изменения.
Риск развития пролапса межпозвоночного диска увеличивается при воздействии на человека некоторых предрасполагающих факторов:
- Женский пол;
- Чистое вегетарианство (полный отказ от животной пищи);
- Возраст от 30-40 лет;
- Сахарный диабет;
- Курение и злоупотребление алкоголем;
- Снижение функции щитовидной железы ;
- Сидячий образ жизни;
- Однообразные движения в позвоночнике в течение длительного времени.
Под влиянием всех предрасполагающих и причинных факторов межпозвоночный диск начинает терять свою упругость, плотность и прочность. Из него уходит необходимая для нормального функционирования жидкость, микроэлементы и питательные вещества. Как следствие – стенка межпозвоночного диска начинает выпячиваться (от лат. «пролапс» – выпадение) и выходить за пределы позвонка. Фиброзное кольцо при этом все еще сохраняет свою целостность и остается не поврежденным.
Классификация
Основные виды пролабирований межпозвоночного диска по расположению патологии:
- Заднебоковое пролабирование – выпячивание диска происходит сбоку от спинномозгового канала;
- Центральное пролабирование (медианное) – выпячивание происходит в направлении спинномозгового канала, к центру тел позвонков;
- Переднебоковое пролабирование – выпячивание диска происходит в направлении остистых отростков и передней связки позвоночника, кнаружи;
- Латеральное пролабирование (боковое) – выпячивание диска происходит кнаружи позвоночника, с одной из сторон позвонка.
По локализации процесса пролапсы диска делятся на:
- Пролабирование в шейном отделе позвоночника;
- Пролабирование в грудном отделе;
- Пролабирование в поясничном отделе.
Симптомы пролабирования межпозвоночного диска
Клинические признаки пролапса межпозвоночного диска достаточно слабые и зачастую пациент не обращает на них никакого внимания. Вне зависимости от пораженного отдела позвоночника пациент ощущает одни и те же симптомы:
- Повышенная усталость от привычной нагрузки;
- Кратковременные и слабые боли в области спины;
- Периодические онемения кожи и «ползание мурашек»;
- Дискомфорт после сна на привычной постели.
Диагностика
Диагностика пролабированного диска производится крайне редко. Чаще всего это случайное обнаружение патологии при диагностике другого заболевания. Единственным информативным методом, который с достоверностью определяет наличие пролабирования диска, является МРТ (магнитно-резонансная томография). При помощи данного метода возможно обнаружить даже самые минимальные изменения межпозвоночного диска и начать срочное и безотлагательное лечение.
Лечение пролабирования межпозвоночного диска
Лечение пролабирования исключительно консервативное и помогает пациенту полностью избавиться от дальнейшего прогрессирования патологии.
Медикаментозное лечение
- Хондропротекторы: Мукосат, Терафлекс, Хондроксид. Устраняют основную причину заболевания, восстанавливают поврежденный хрящ и устраняют процессы его разрушения. Курс лечения индивидуальный и зависит от возраста пациента, действия на него предрасполагающих факторов и скорости восстановительных процессов.
- Биогенные стимуляторы: Алоэ, ФиБС, Плазмол и пр. Ускоряют обменные и восстановительные процессы, запускают естественные механизмы восстановления тканей.
- Витамины: Мульти-табс, Нейробион и пр. Улучшают защитные свойства организма, нормализуют обмен веществ, нервную передачу и улучшают кровообращение.
Физиотерапевтическое лечение
Физиотерапия является основным методом лечения данной стадии формирования межпозвоночной грыжи. Каждое из этих мероприятий позволяет нормализовать обменные процессы, ускорить кровоток по сосудам, восстановить передачу нервных импульсов, расслабить мышечные волокна, увеличить расстояние между пораженными позвонками. Основные методы физиотерапевтического лечения пролапса межпозвоночного диска:
- Иглоукалывание;
- Массаж;
- ЛФК;
- Грязевые ванны;
- Сероводородные ванны;
- Вытяжение позвоночника.
Осложнения
Осложнения на стадии пролабирования межпозвоночного диска не возникают, потому что не затрагиваются основные структуры позвоночника. При отсутствии своевременного лечения пролапс диска переходит на стадию протрузии и далее, до формирования грыжи межпозвоночного диска.
Профилактика
Для того чтобы избежать возникновения пролабирования межпозвоночного диска и его дальнейшего развития в грыжу диска, необходимо выполнять ряд условий и правил:
- При возникновении любых жалоб в области позвоночного столба не заниматься самолечением;
- Борьба с гиподинамией (при наличии сидячей работы устраивать подвижные перерывы, ходить на работу пешком и пр.);
- Укреплять мышечный каркас спины (гимнастика, зарядка, тренажеры);
- Следить за осанкой с детского возраста;
- Питаться по технологиям питания, употребляя все необходимые минералы, белки и жиры.
Источник
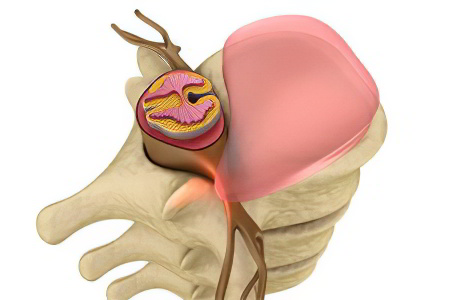
Пролапс диска – это смещение межпозвоночного диска на расстояние, не превышающее 2-3 мм. Пролапс диска представляет собой начальный этап формирования межпозвоночной грыжи. Дальнейшее смещение диска, которое превышает 4 мм и более уже называется протрузией.
Хотя пролапс диска – это не повод для госпитализации, оставлять в таком состоянии участок позвоночного столба нельзя, так как в дальнейшем диск будет смещаться сильнее. Поэтому пролапс диска требует немедленного начала лечения.
Рассматривая термин «пролапс диска», разные авторы дают разные характеристики этому состоянию. Так, российские ученые, среди которых Головатенко-Абрамов К. В., И Магометов М. К. обозначают пролапс, как выбухание межпозвоночного диска за пределы позвонков на фоне растяжения фиброзного кольца. Однако разрыва кольца при этом не происходит. Авторы рассматривают пролапс и протрузию, как идентичные состояния. Эти термины они считают возможным использовать как синонимы.
Японские ученые, среди которых: Maeda M., Takashi I., Tarou K. и другие, вообще отдельно не выделяют такого понятия как пролапс диска. Они предлагают рассматривать этапы формирования грыжи с момента начала выпячивания диска с разрывом фиброзного кольца или без него (без выхода грыжи за границы фиброзного кольца). При этом такое состояние определяется как протрузия диска.
Шведские ученые (Stromqvist B., Jonsson B. и др.) рассматривают пролапс диска, как любую дислокацию пульпозного ядра до задней продольной связки на фоне отсутствия разрыва фиброзного кольца, либо с его разрывом. При этом протрузией они называют такое выпячивание, при котором разрыва фиброзного кольца не происходит, либо оно минимально.
Чтобы прекратить споры вокруг этих терминов, авторский коллектив сотрудников кафедры неврологии РМА последипломного образования (профессор В. Н. Шток, профессор О. С. Левин и др.), предложили любое выпячивание края диска за линию соседних позвонков, которое превышает 2-3 мм называть грыжей межпозвоночного диска. Таким образом, пролапс можно рассматривать как начальный этап формирования грыжи без разрыва фиброзного кольца.
Содержание:
- Причины пролапса диска
- Симптомы пролапса диска
- Лечение пролапса диска
Причины пролапса диска
Основной причиной формирования пролапса диска позвоночника является остеохондроз. При этом заболевании в позвоночном столбе происходят дегенеративно-дистрофические изменения, диск теряет влагу и перестает быть эластичным. Постепенно размеры диска уменьшаются, что приводит к усилению давления на него позвонков. В итоге, диск травмируется, так как позвоночник постоянно испытывает физические нагрузки. Части диска начинают выступать за пределы позвонков, формируя пролапс. В дальнейшем у человека развивается межпозвоночная грыжа.
Средний возраст, когда у человека обнаруживается грыжа, составляет от 30 до 50 лет. Однако, пролапс может начать развиваться раньше, что обусловлено ранним манифестированием остеохондроза.
Причинами являются:
Аномалии развития позвоночного столба.
Заболевания дисметаболической природы (гипертиреоз, сахарный диабет).
Травмы позвоночного столба, перенесенные в раннем возрасте.
Аномалии развития скелета, например, дисплазия тазобедренных суставов.
К факторам риска, которые способствуют формированию пролапса диска можно отнести:
Подъем тяжестей;
Ушибы позвоночника;
Частые вибрации;
Резкие движения, например, во время занятий спортом;
Длительное сидение (в группе риска люди, работающие за компьютером, автомобилисты и пр.).
Избыточная масса тела;
Кифоз, лордоз и иные виды искривления позвоночника;
Нарушения осанки;
Длительное времяпрепровождение в неудобной для человека позе.
Если не начать контролировать пролапс диска позвоночника на начальных этапах, то в дальнейшем у человека сформируется полноценная грыжа. В свою очередь – это серьезное заболевание, которое зачастую значительно ухудшает качество жизни больного и требует оперативного вмешательства.
Симптомы пролапса диска

Симптомы пролапса диска чаще всего больной не ощущает, так как начальные этапы развития грыжи имеют латентное течение.
Хотя, в зависимости от индивидуальных особенностей организма, человек может предъявлять следующие жалобы:
Периодически возникающие боли в том отделе позвоночника, где имеется нарушение.
Боли носят тупой характер, присутствуют не постоянно. Возможно усиление болей при статической и динамической нагрузке. Во время принятия горизонтального положения тела, боли полностью проходят.
Человек стремится оградить болезненную область от нагрузок и чрезмерного напряжения, ограничивая движение в ней.
В той области, где случилось смещение диска, возникает мышечное напряжение.
По мере прогрессирования грыжи боли усиливаются, подвижность пораженного участка все больше ограничивается. В дальнейшем развиваются осложнения заболевания, среди которых: корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии. Зачастую пролапс диска, как и грыжа диска, никак себя не выдает до того момента, пока не наступает стадия обострения.
Различают пролапс диска шейного, грудного и поясничного отдела позвоночника. В зависимости от этого, различается симптоматика заболевания, а именно, место локализации болей.
Лечение пролапса диска

Лечение пролапса диска должно начинаться сразу после его обнаружения. Терапия проводится в амбулаторных условиях и сводится к медикаментозной коррекции. Пролапс диска позвоночника можно и нужно контролировать совместно с лечащим врачом.
Терапия должна иметь комплексный характер. Пациенту назначают препараты для уменьшения болей. Предпочтение отдают лекарственным средствам из группы НПВС: Ибупрофен, Диклофенак, Кетопрофен, Напроксен и пр.
Для уменьшения мышечного напряжения и снятия повышенного тонуса с мышц спины, необходимо использовать препараты-миорелаксанты, например, Толперизона гидрохлорид. Параллельно больному назначают витаминно-минеральные комплексы с упором на витамины группы В. Специалисты часто проводят лечение ранних стадий грыжи позвоночника с помощью хондропротекторов, среди которых: Терафлекс, Хондроитин сульфат, Хондроксид и пр. Возможен пероральный прием препаратов в форме таблеток и их местное нанесение в форме мазей.
Не менее важно прохождение физиотерапевтических методик, которые на начальном этапе развития болезни позволяют достичь максимального эффекта. Способствовать восстановлению диска будет тракционная терапия, благодаря которой происходит увеличение расстояния между позвонками, что приводит к уменьшению нагрузки на диск. Возможно дополнение лечения методами мануальной терапии, однако, она должна проводиться только опытным врачом.
Важно помнить о комплексах лечебной физкультуры. Благодаря грамотно подобранным упражнениям возможно вытяжение позвоночника, укрепление мышечного каркаса, улучшение кровоснабжения пораженного диска. Однако, чтобы достичь желаемого эффекта, необходимо заниматься на регулярной основе.
Таким образом, пролапс диска – это состояние, требующее лечения. При грамотной и своевременной коррекции удается добиться значительных результатов. Как правило, уже спустя месяц от начала лечения больной замечает улучшение состояния. Апогеем терапии является уменьшение пролапса диска в размерах за счет процессов резорбции, а значит, недопущение формирования межпозвоночной грыжи.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
Проблемы, связанные с позвоночником, беспокоят многих людей. Наверное, сложно найти человека, который ни разу не ощущал боли в спине. Условия жизни и трудоспособности таковы, что скелетная система ежедневно испытывает различные нагрузки, а двигательная активность все снижается. И с возрастом ситуация только усугубляется.
Среди болезней позвоночного столба выделяется дисковая патология. Иногда она предшествует другим заболеваниям, но в большинстве случаев развивается параллельно с ними. Грыжа межпозвонкового диска – довольно распространенное явление даже для молодых людей, не говоря о пожилых. Чаще всего при этом поражается поясничный отдел позвоночника, реже – шейный и грудной. А сама грыжа проходит несколько стадий, одной из которых является экструзия. Чтобы понять, почему она формируется и как это происходит, необходимо рассмотреть основные моменты этиологии и патогенеза, а также обратить внимание на преобладающие симптомы заболевания.
Причины
Межпозвоночный диск является прочным и эластичным образованием, которое призвано выполнять амортизирующую и стабилизирующую функцию. Но под влиянием различных факторов он постепенно утрачивает свои характеристики, что влечет за собой образование грыжевого выпячивания. Этому способствует следующее:
- Длительные вынужденные позы.
- Поднятие тяжестей.
- Низкая двигательная активность.
- Избыточная масса тела.
- Искривления позвоночника.
- Перенесенные травмы.
- Эндокринно-обменная патология.
- Возрастные изменения.
Редко можно встретить человека, у которого присутствует лишь один из указанных факторов риска – в большинстве случаев наблюдается их сочетание.
Чтобы появилась экструзия диска, необходимо длительное и выраженное воздействие на позвоночник.
Механизм развития
Межпозвоночная грыжа относится к дегенеративно-дистрофической патологии позвоночного столба. Ее формирование опосредовано сосудистыми и обменными нарушениями, которые сопутствуют локальной перенагрузке. Сначала в пульпозном ядре уменьшается количество мукополисахаридов и протеогликанов, из-за чего диск теряет жидкость и становится менее эластичным.
Продолжающиеся трофические нарушения провоцируют повреждение фиброзной капсулы – в ней появляются микротрещины, нарушается сцепление волокон. В результате такие участки истончаются и становятся менее прочными. Испытывая давление со стороны пульпозного ядра, капсула растягивается, а затем и разрывается, пропуская вещество диска в позвоночный канал.
Грыжевое выпячивание по мере увеличения сдавливает соседние структуры: нервы и сосуды. Это, в свою очередь, усугубляет нарушения трофики, способствуя прогрессированию процесса и появлению симптомов заболевания.
Кроме межпозвонкового диска, поражается костно-суставной и мышечно-связочный аппарат, поскольку дегенеративно-дистрофическая патология охватывает все структуры позвоночника.
Классификация
Грыжа диска – это стадийный процесс. Он развивается постепенно, и чем раньше выявлены изменения, тем легче восстановить нормальную структуру и функциональные способности тканей. Скорость прогрессирования зависит от выраженности этиологических факторов, но в каждом из случаев поражение межпозвонкового диска проходит несколько этапов:
- Пролабирование.
- Протрузия.
- Экструзия.
- Секвестрация.
За каждой стадией стоят определенные структурные изменения в ядре или фиброзной капсуле диска.
Пролабирование
Начальная стадия образования грыжи базируется на изменениях трофики тканей диска, которые испытывают повышенное давление со стороны позвонков. При этом наблюдается переход от сосудистого снабжения к диффузионному, обладающему меньшей эффективностью. Потеря жидкости приводит к структурной перестройке ядра, которое становится более податливым при нагрузке. Фиброзная капсула при этом ослабляется в зоне наибольшего давления. Изменения пока минимальны – размер грыжи не превышает 3 мм. Такое выпячивание не сопровождается заметными симптомами.
Остановив развитие грыжи на стадии пролапса, можно избежать многих нежелательных явлений.
Протрузия
Если нагрузка на позвоночник не уменьшается, то процесс переходит в стадию протрузии. В этом случае наблюдаются распространенные микроразрывы фиброзной капсулы, утрачивается связь между соседними волокнами. Оболочка диска в месте выпячивания все больше истончается, что ведет к увеличению грыжи. Ее размеры в этом случае превышают 4 мм, что уже не может не отразиться на соседних структурах. Чаще всего наблюдается сжатие нервных корешков, расположенных у выхода из позвоночного канала. Появляется клиническая симптоматика заболевания.
Экструзия
Если процесс продолжает развиваться, то наблюдается переход грыжи в стадию экструзии. Это характеризуется полным разрывом фиброзной капсулы в месте ее выпячивания. Как правило, такая ситуация наблюдается в момент сильного физического напряжения или нагрузки на позвоночник.
Происходит резкий, в виде выстрела, выход пульпозного ядра за пределы дисковой капсулы в сторону позвоночного канала. Здесь расположена задняя продольная связка, которая не дает содержимому проникнуть дальше. Но под влиянием дегенеративно-дистрофических процессов она становится податливой, ее прочность нарушается, что может привести даже к разрыву. Поскольку межпозвонковая грыжа наиболее часто выявляется в поясничном отделе, то экструзия может стать причиной так называемого каудального синдрома, который имеет тяжелые последствия.
Секвестрация
Когда ядро постепенно выделяется из диска, его капли отрываются от основного вещества. Секвестрированная грыжа может рассматриваться как одна из стадий процесса либо его осложнение. При разорвавшейся продольной связке участки дискового ядра попадают в позвоночный канал и могут располагаться в различных участках. В дальнейшем наблюдается их обызвествление. Исходя из локализации этих капель, можно говорить о тех или иных симптомах, которые будут достаточно выражены.
Межпозвонковая грыжа требует своевременного выявления, поэтому при появлении неприятных признаков со стороны позвоночника нужно обращаться к врачу.
Симптомы
Патология межпозвонкового диска сопровождается четкой клинической картиной. Конечно же, выраженность симптоматики зависит от стадии процесса. На ранних этапах пациент может ничего не ощущать или отмечать только чувство усталости в позвоночнике после нагрузки. Дальнейшее прогрессирование заболевания приводит к развитию выраженных проявлений.
Болевой синдром
Основной жалобой пациентов с грыжей диска является боль. Она появляется уже на стадии протрузии, а в дальнейшем только усиливается. Основным механизмом считают раздражение нервного корешка, однако в дальнейшем присоединяются сосудистые и воспалительные факторы. Как правило, боль имеет такие характеристики:
- Стреляющая, колющая, ноющая или пульсирующая.
- Сильная, умеренная или слабая.
- Локальная или распространенная.
- Иррадиирующая в конечности, голову, живот или грудную клетку.
- Кратковременная или длительная.
- Усиливающаяся при резких поворотах, наклонах, поднятии грузов.
Как правило, болевые ощущения купируются при разгрузке позвоночного столба, приеме обезболивающих и противовоспалительных препаратов. Но при выраженной грыже консервативные мероприятия не дают ожидаемого эффекта.
Это приводит к существенному ограничению двигательной активности пациентов и снижению качества их жизни.
Вертебральный синдром
Прогрессирование межпозвоночной грыжи сопровождается нарушением нервной импульсации поврежденного корешка. Он содержит чувствительные, двигательные и вегетативные волокна, которые идут к мышцам, коже и внутренним органам. Исходя из локализации поражения, в различных участках тела наблюдаются такие симптомы:
- Покалывание, онемение, жжение.
- Потеря различных видов чувствительности.
- Оживление или снижение сухожильных рефлексов.
- Парезы или параличи.
- Трофические изменения кожи: сухость, выпадение волос, изменение окраски.
Если происходит сжатие нервов «конского хвоста», то наряду с указанными проявлениями присутствуют изменения со стороны органов малого таза: недержание мочи, половые расстройства, непроизвольная дефекация. Это входит в структуру каудального синдрома.
Такое развитие событий приводит к необходимости оформлять группу инвалидности, поскольку человек утрачивает даже способность к самообслуживанию.
Нарушение работы внутренних органов
Как уже отмечалось, вегетативная иннервация органов осуществляется с помощью тех же корешков, отходящих от спинного мозга. Поэтому грыжевое выпячивание на стадии экструзии провоцирует функциональные нарушения, которые со временем могут привести к органической патологии. Чаще всего отмечают следующие признаки:
- Вздутие живота.
- Запоры.
- Ускорение пульса.
- Повышение давления.
- Одышка.
Такие симптомы обязательно требуют дифференциальной диагностики с различными заболеваниями внутренних органов, ведь не исключено, что у пациента есть сопутствующая патология. А в условиях нарушения нервной регуляции она будет лишь усиливаться.
Таким образом, развитие межпозвонковых грыж имеет важные особенности, на которые необходимо обращать внимание при диагностике и лечении. Но самое главное – это не допустить самого возникновения патологии, а когда она уже выявлена – предотвратить прогрессирование и развитие осложнений.
ГРЫЖА ДИСКА ПОЗВОНОЧНИКА. ПОКАЗАНИЯ ДЛЯ ОПЕРАЦИИ ГРЫЖИ (Рекомендации врача)
Источник
