Пролабирование дисков позвоночника что это
Пролабирование межпозвоночного диска – это первый этап формирования межпозвоночной грыжи, когда возникают только первые нарушения и изменения в структуре диска, без нарушения целостности фиброзного кольца. Эти изменения полностью обратимы, если своевременно начать лечение. Размеры пролапса могут колебаться от 1 до 3 мм. Чаще всего данное состояние обнаруживаются у женщин 30-35 лет. В 49% случаев поражаются поясничные позвонки, в 46-47% – это грудные позвонки, а реже всего поражаются шейные. При несвоевременном обращении за медицинской помощью пролабирование переходит в хроническое и прогрессирующее течение межпозвоночной грыжи.
Причины возникновения
Первые изменения в структуре межпозвоночного диска могут развиваться при наличии ряда причинных факторов:
- Нарушения обмена веществ;
- Наличие хронических заболеваний позвоночного столба (ревматоидный артрит, болезнь Бехтерева, остеохондроз, искривления позвоночника и др.);
- Длительное нарушение технологии правильного питания (отсутствие питательных веществ, витаминов, минералов);
- Травмы позвоночника (вывихи, переломы, ушибы и др.);
- Частые нагрузки на позвоночник (работа на дачном участке, профессиональные вредности – грузчики и пр.);
- Ожирение и избыточная масса тела;
- Возрастные изменения.
Риск развития пролапса межпозвоночного диска увеличивается при воздействии на человека некоторых предрасполагающих факторов:
- Женский пол;
- Чистое вегетарианство (полный отказ от животной пищи);
- Возраст от 30-40 лет;
- Сахарный диабет;
- Курение и злоупотребление алкоголем;
- Снижение функции щитовидной железы ;
- Сидячий образ жизни;
- Однообразные движения в позвоночнике в течение длительного времени.
Под влиянием всех предрасполагающих и причинных факторов межпозвоночный диск начинает терять свою упругость, плотность и прочность. Из него уходит необходимая для нормального функционирования жидкость, микроэлементы и питательные вещества. Как следствие – стенка межпозвоночного диска начинает выпячиваться (от лат. «пролапс» – выпадение) и выходить за пределы позвонка. Фиброзное кольцо при этом все еще сохраняет свою целостность и остается не поврежденным.
Классификация
Основные виды пролабирований межпозвоночного диска по расположению патологии:
- Заднебоковое пролабирование – выпячивание диска происходит сбоку от спинномозгового канала;
- Центральное пролабирование (медианное) – выпячивание происходит в направлении спинномозгового канала, к центру тел позвонков;
- Переднебоковое пролабирование – выпячивание диска происходит в направлении остистых отростков и передней связки позвоночника, кнаружи;
- Латеральное пролабирование (боковое) – выпячивание диска происходит кнаружи позвоночника, с одной из сторон позвонка.
По локализации процесса пролапсы диска делятся на:
- Пролабирование в шейном отделе позвоночника;
- Пролабирование в грудном отделе;
- Пролабирование в поясничном отделе.
Симптомы пролабирования межпозвоночного диска
Клинические признаки пролапса межпозвоночного диска достаточно слабые и зачастую пациент не обращает на них никакого внимания. Вне зависимости от пораженного отдела позвоночника пациент ощущает одни и те же симптомы:
- Повышенная усталость от привычной нагрузки;
- Кратковременные и слабые боли в области спины;
- Периодические онемения кожи и «ползание мурашек»;
- Дискомфорт после сна на привычной постели.
Диагностика
Диагностика пролабированного диска производится крайне редко. Чаще всего это случайное обнаружение патологии при диагностике другого заболевания. Единственным информативным методом, который с достоверностью определяет наличие пролабирования диска, является МРТ (магнитно-резонансная томография). При помощи данного метода возможно обнаружить даже самые минимальные изменения межпозвоночного диска и начать срочное и безотлагательное лечение.
Лечение пролабирования межпозвоночного диска
Лечение пролабирования исключительно консервативное и помогает пациенту полностью избавиться от дальнейшего прогрессирования патологии.
Медикаментозное лечение
- Хондропротекторы: Мукосат, Терафлекс, Хондроксид. Устраняют основную причину заболевания, восстанавливают поврежденный хрящ и устраняют процессы его разрушения. Курс лечения индивидуальный и зависит от возраста пациента, действия на него предрасполагающих факторов и скорости восстановительных процессов.
- Биогенные стимуляторы: Алоэ, ФиБС, Плазмол и пр. Ускоряют обменные и восстановительные процессы, запускают естественные механизмы восстановления тканей.
- Витамины: Мульти-табс, Нейробион и пр. Улучшают защитные свойства организма, нормализуют обмен веществ, нервную передачу и улучшают кровообращение.
Физиотерапевтическое лечение
Физиотерапия является основным методом лечения данной стадии формирования межпозвоночной грыжи. Каждое из этих мероприятий позволяет нормализовать обменные процессы, ускорить кровоток по сосудам, восстановить передачу нервных импульсов, расслабить мышечные волокна, увеличить расстояние между пораженными позвонками. Основные методы физиотерапевтического лечения пролапса межпозвоночного диска:
- Иглоукалывание;
- Массаж;
- ЛФК;
- Грязевые ванны;
- Сероводородные ванны;
- Вытяжение позвоночника.
Осложнения
Осложнения на стадии пролабирования межпозвоночного диска не возникают, потому что не затрагиваются основные структуры позвоночника. При отсутствии своевременного лечения пролапс диска переходит на стадию протрузии и далее, до формирования грыжи межпозвоночного диска.
Профилактика
Для того чтобы избежать возникновения пролабирования межпозвоночного диска и его дальнейшего развития в грыжу диска, необходимо выполнять ряд условий и правил:
- При возникновении любых жалоб в области позвоночного столба не заниматься самолечением;
- Борьба с гиподинамией (при наличии сидячей работы устраивать подвижные перерывы, ходить на работу пешком и пр.);
- Укреплять мышечный каркас спины (гимнастика, зарядка, тренажеры);
- Следить за осанкой с детского возраста;
- Питаться по технологиям питания, употребляя все необходимые минералы, белки и жиры.
Источник
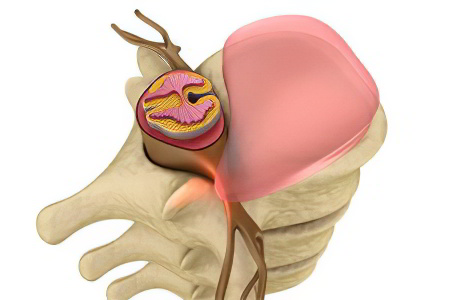
Пролапс диска – это смещение межпозвоночного диска на расстояние, не превышающее 2-3 мм. Пролапс диска представляет собой начальный этап формирования межпозвоночной грыжи. Дальнейшее смещение диска, которое превышает 4 мм и более уже называется протрузией.
Хотя пролапс диска – это не повод для госпитализации, оставлять в таком состоянии участок позвоночного столба нельзя, так как в дальнейшем диск будет смещаться сильнее. Поэтому пролапс диска требует немедленного начала лечения.
Рассматривая термин «пролапс диска», разные авторы дают разные характеристики этому состоянию. Так, российские ученые, среди которых Головатенко-Абрамов К. В., И Магометов М. К. обозначают пролапс, как выбухание межпозвоночного диска за пределы позвонков на фоне растяжения фиброзного кольца. Однако разрыва кольца при этом не происходит. Авторы рассматривают пролапс и протрузию, как идентичные состояния. Эти термины они считают возможным использовать как синонимы.
Японские ученые, среди которых: Maeda M., Takashi I., Tarou K. и другие, вообще отдельно не выделяют такого понятия как пролапс диска. Они предлагают рассматривать этапы формирования грыжи с момента начала выпячивания диска с разрывом фиброзного кольца или без него (без выхода грыжи за границы фиброзного кольца). При этом такое состояние определяется как протрузия диска.
Шведские ученые (Stromqvist B., Jonsson B. и др.) рассматривают пролапс диска, как любую дислокацию пульпозного ядра до задней продольной связки на фоне отсутствия разрыва фиброзного кольца, либо с его разрывом. При этом протрузией они называют такое выпячивание, при котором разрыва фиброзного кольца не происходит, либо оно минимально.
Чтобы прекратить споры вокруг этих терминов, авторский коллектив сотрудников кафедры неврологии РМА последипломного образования (профессор В. Н. Шток, профессор О. С. Левин и др.), предложили любое выпячивание края диска за линию соседних позвонков, которое превышает 2-3 мм называть грыжей межпозвоночного диска. Таким образом, пролапс можно рассматривать как начальный этап формирования грыжи без разрыва фиброзного кольца.
Содержание:
- Причины пролапса диска
- Симптомы пролапса диска
- Лечение пролапса диска
Причины пролапса диска
Основной причиной формирования пролапса диска позвоночника является остеохондроз. При этом заболевании в позвоночном столбе происходят дегенеративно-дистрофические изменения, диск теряет влагу и перестает быть эластичным. Постепенно размеры диска уменьшаются, что приводит к усилению давления на него позвонков. В итоге, диск травмируется, так как позвоночник постоянно испытывает физические нагрузки. Части диска начинают выступать за пределы позвонков, формируя пролапс. В дальнейшем у человека развивается межпозвоночная грыжа.
Средний возраст, когда у человека обнаруживается грыжа, составляет от 30 до 50 лет. Однако, пролапс может начать развиваться раньше, что обусловлено ранним манифестированием остеохондроза.
Причинами являются:
Аномалии развития позвоночного столба.
Заболевания дисметаболической природы (гипертиреоз, сахарный диабет).
Травмы позвоночного столба, перенесенные в раннем возрасте.
Аномалии развития скелета, например, дисплазия тазобедренных суставов.
К факторам риска, которые способствуют формированию пролапса диска можно отнести:
Подъем тяжестей;
Ушибы позвоночника;
Частые вибрации;
Резкие движения, например, во время занятий спортом;
Длительное сидение (в группе риска люди, работающие за компьютером, автомобилисты и пр.).
Избыточная масса тела;
Кифоз, лордоз и иные виды искривления позвоночника;
Нарушения осанки;
Длительное времяпрепровождение в неудобной для человека позе.
Если не начать контролировать пролапс диска позвоночника на начальных этапах, то в дальнейшем у человека сформируется полноценная грыжа. В свою очередь – это серьезное заболевание, которое зачастую значительно ухудшает качество жизни больного и требует оперативного вмешательства.
Симптомы пролапса диска
Симптомы пролапса диска чаще всего больной не ощущает, так как начальные этапы развития грыжи имеют латентное течение.
Хотя, в зависимости от индивидуальных особенностей организма, человек может предъявлять следующие жалобы:
Периодически возникающие боли в том отделе позвоночника, где имеется нарушение.
Боли носят тупой характер, присутствуют не постоянно. Возможно усиление болей при статической и динамической нагрузке. Во время принятия горизонтального положения тела, боли полностью проходят.
Человек стремится оградить болезненную область от нагрузок и чрезмерного напряжения, ограничивая движение в ней.
В той области, где случилось смещение диска, возникает мышечное напряжение.
По мере прогрессирования грыжи боли усиливаются, подвижность пораженного участка все больше ограничивается. В дальнейшем развиваются осложнения заболевания, среди которых: корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии. Зачастую пролапс диска, как и грыжа диска, никак себя не выдает до того момента, пока не наступает стадия обострения.
Различают пролапс диска шейного, грудного и поясничного отдела позвоночника. В зависимости от этого, различается симптоматика заболевания, а именно, место локализации болей.
Лечение пролапса диска

Лечение пролапса диска должно начинаться сразу после его обнаружения. Терапия проводится в амбулаторных условиях и сводится к медикаментозной коррекции. Пролапс диска позвоночника можно и нужно контролировать совместно с лечащим врачом.
Терапия должна иметь комплексный характер. Пациенту назначают препараты для уменьшения болей. Предпочтение отдают лекарственным средствам из группы НПВС: Ибупрофен, Диклофенак, Кетопрофен, Напроксен и пр.
Для уменьшения мышечного напряжения и снятия повышенного тонуса с мышц спины, необходимо использовать препараты-миорелаксанты, например, Толперизона гидрохлорид. Параллельно больному назначают витаминно-минеральные комплексы с упором на витамины группы В. Специалисты часто проводят лечение ранних стадий грыжи позвоночника с помощью хондропротекторов, среди которых: Терафлекс, Хондроитин сульфат, Хондроксид и пр. Возможен пероральный прием препаратов в форме таблеток и их местное нанесение в форме мазей.
Не менее важно прохождение физиотерапевтических методик, которые на начальном этапе развития болезни позволяют достичь максимального эффекта. Способствовать восстановлению диска будет тракционная терапия, благодаря которой происходит увеличение расстояния между позвонками, что приводит к уменьшению нагрузки на диск. Возможно дополнение лечения методами мануальной терапии, однако, она должна проводиться только опытным врачом.
Важно помнить о комплексах лечебной физкультуры. Благодаря грамотно подобранным упражнениям возможно вытяжение позвоночника, укрепление мышечного каркаса, улучшение кровоснабжения пораженного диска. Однако, чтобы достичь желаемого эффекта, необходимо заниматься на регулярной основе.
Таким образом, пролапс диска – это состояние, требующее лечения. При грамотной и своевременной коррекции удается добиться значительных результатов. Как правило, уже спустя месяц от начала лечения больной замечает улучшение состояния. Апогеем терапии является уменьшение пролапса диска в размерах за счет процессов резорбции, а значит, недопущение формирования межпозвоночной грыжи.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
Лучевая диагностика пролабирования межпозвоночного диска
а) Терминология:
1. Синонимы:
• Пролабирование фиброзного кольца, пролабирование межпозвонкового диска
2. Определения:
• Распространенное по окружности диска расширение его границ за пределы краев замыкательных пластинок тел позвонков:
о Захватывает более 25% окружности диска
о Пролабирует за пределы краев тел позвонков не более, чем на 3 мм
б) Визуализация:
1. Общие характеристики пролабирования межпозвоночного диска:
• Наиболее значимый диагностический признак:
о «Расширение» окружности диска за пределы границ замыкательных пластинок тел позвонков
• Локализация:
о Шейный отдел: наиболее часто С5-С6 и С6-С7
о Поясничный отдел: наиболее часто L4-L5 и L5-S1
• Размеры:
о Короткий радиус пролабирующей части диска: < 3 мм
• Морфология:
о Широкое основание:
– Протяженность основания >25% окружности диска
– Если протяженность основания не превышает 25% окружности диска, то такая патология носит название грыжи диска, т. е. не является пролабированием
2. Рентгенологические данные пролабирования межпозвоночного диска:
• Рентгенография:
о Изменения дисков напрямую не видны, однако видны сочетанные дегенеративные изменения:
– Снижение высоты межтелового пространства, склероз замыкательных пластинок
– Артропатия дугоотростчатых суставов
– Дегенеративный спондилолистез
3. КТ при пролабировании межпозвоночного диска:
• Бесконтрастная КТ:
о Ровное радиальное пролабирование диска с широким основанием
о Феномен вакуума
• Костная КТ:
о Фронтальные и сагиттальные реконструкции лучше позволяют оценить костную анатомию позвонков
4. МРТ при пролабировании межпозвоночного диска:
• Т1-ВИ:
о Гипоинтенсивное пролабирование межпозвонкового диска за пределы краев тел позвонков
о Снижение высоты диска
• Т2-ВИ:
о Гипоинтенсивное пролабирование диска:
– Дегидратация его и фиброз
– На начальных этапах определяется как линейная гипоинтенсивность сигнала
– Небольшая гипоинтенсивность сигнала диска скорее всего будет связана с нормальным процессом старения
• Т1-ВИ с КУ:
о Дегенеративные изменения, контрастное усиление очагов разрыва фиброзного кольца диска
о Усиление сигнала костного мозга в смежных с замыкательны-ми пластинками участках вследствие фиброзно-сосудистой его перестройки
5. Несосудистые рентгенологические исследования:
• Миелография:
о Ровные экстрадуральные вентральные дефекты наполнения при контрастировании дурального мешка, имеющие вид зубовидных вдавлений на передней поверхности дурального мешка:
– Спинномозговой канал и его боковые карманы обычно не стенозированы
о Пролабирование диска усиливается в вертикальном положении
– Наиболее ярко это выражено на уровне L4-L5
6. Радиоизотопные исследования:
• Костная сцинтиграфия:
о Усиление захвата изотопа в области замыкательных пластинок и задних элементов позвонков вследствие их дегенеративных изменений
о Не дает возможности прямой визуализации изменений фиброзного кольца
7. Другие методы исследования:
• Дискография:
о Показания:
– Неэффективность консервативного лечения
– Норма или недостаточная информативность МР-исследования
– Определение корреляции между изменениями дисков и клинической картиной
– При отсутствии грыжи диска
о Варианты болевого ответа:
– Отсутствие боли, непохожая боль, похожая боль, точно такая же боль
– Контроль: отсутствие болевого ответа со стороны контрольного диска
– Причинный диск при дискографии воспроизводит болевой синдром, точно соответствующий жалобам пациента
о Распространение контраста в толщу фиброзного кольца
– Концентрический или тангенциальный разрыв
– Радиальный разрыв
о Классификация дискограмм Dallas:
– 0 степень: распределение контраста ограничено пульпозным ядром
– 1 степень: контраст проникает во внутреннюю треть фиброзного кольца
– 2 степень: контраст достигает средней трети фиброзного кольца
– 3 степень: контраст достигает наружной трети фиброзного кольца:
Фокально или < 30° окружности диска
– 4 степень: (April и Bogduk): контраст достигает наружной трети фиброзного кольца:
>30° окружности диска
– 5 степень: (Shellhas):
Распространение контраста за пределы фиброзного кольца
Полнослойный разрыв
Фокальное или диффузное распространение контраста
8. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Т1-ВИ и Т2-ВИ в сагиттальной и аксиальной плоскостях
о Дискография помогает обнаружить причинный диск

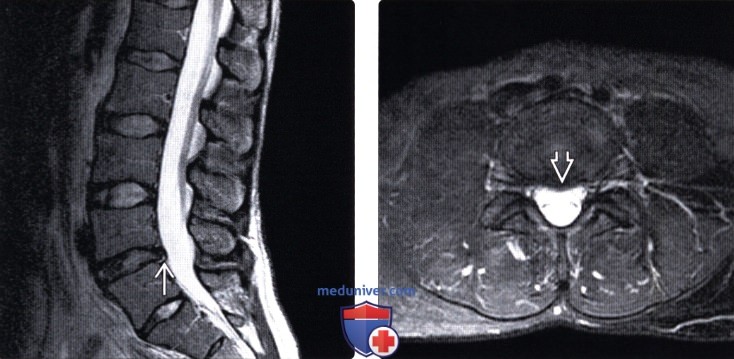
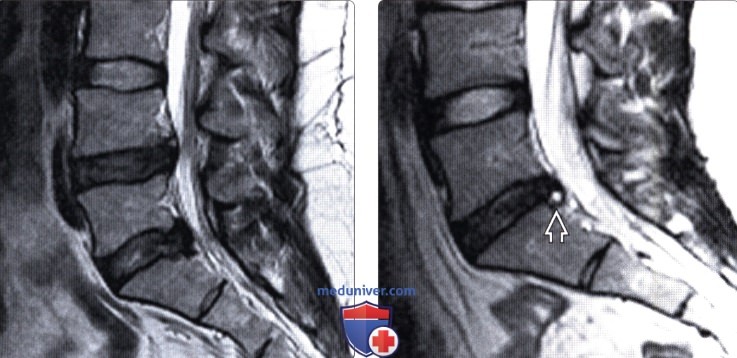
(Слева) Т2-ВИ, сагиттальная проекция поясничного отдела позвоночника: признаки дегенерации диска L4-L5 в виде снижения интенсивности его сигнала и пролабирования заднего его отдела, однако без выраженной деформации дурального мешка. Также в толще диска видна зона расслоения, отличающаяся гиперинтенсивным сигналом.
(Справа) На аксиальном FS Т2-ВИ пролабирование диска определяется как широкое расширение его границ без выраженного изменения контура диска.
в) Дифференциальная диагностика:
1. Протрузия диска:
• Фокальное изменение контура диска, <25% окружности диска
• Может распространяться более, чем на 3 мм за пределы краев замыкательных пластинок тел позвонков
2. Оссификация задней продольной связки:
• Наиболее частая локализация-шейный отдел позвоночника (70%)
• Распространенная, сегментарная, смешанная или ретродисковая
• Гипоинтенсивность сигнала в Т1 – и Т2-режиме
• Вертикальная ориентация
• Рентгенпрозрачная линия между оссифицированной связкой и задней поверхностью тел позвонков на КТ
3. Спондилофиты замыкательных пластинок:
• Нередко сопровождают пролабирование дисков
• Являются продолжением замыкательных пластинок
• Фокальные или распространенные
• Могут наблюдаться изменения сигнала костного мозга
(Слева) Т2-ВИ, сагиттальная проекция: пролабирование дисков L4-L5 и L5-S1, несколько деформирующих вентральный листок дурального мешка. Оба диска дегенеративно изменены, что выражено в снижении интенсивности сигнала. На уровне L4-L5 отмечается минимальное снижение высоты диска.
(Справа) Т2-ВИ, сагиттальный срез: пролабирование диска L5-S1, сопровождающееся расслоением фиброзного кольца. Также имеет место дегенерация этого диска, проявляющаяся снижением интенсивности сигнала.
г) Патология:
1. Общие характеристики пролабирования межпозвоночного диска:
• Этиология:
о Пролабирование межпозвонкового диска как самостоятельная клиническая единица имеет небольшое значение, за исключением того, что оно является проявлением дегенерации диска и расслоения его фиброзного кольца → «дискогенный» болевой синдром
о Внешние факторы:
– Подъем тяжестей
– Скручивание
– Сгибание и разгибание
– Острая травма
о Возрастной фактор
о Неудобная поза
о Повторные микротравмы:
– Повреждение замыкательных пластинок
– Краевое повреждение: горизонтальный разрыв наружного отдела фиброзного кольца в области его прикрепления к кольцевому апофизу тела позвонка
о Нарушение кровоснабжения межпозвонкового диска
о Снижение содержания в пульпозном ядре воды:
– Замещение протеогликанов волокнистым хрящом и фиброзной тканью
– Ухудшение вязкоэластичных свойств диска
о Неэффективная амортизация:
– Уменьшение внутридискового давления
о Неравномерное распределение нагрузок на фиброзное кольцо:
– Увеличение давления на задние и задне-наружные отделы фиброзного кольца
– Концентрический разрыв ± радиальный разрыв → пролабирование и грыжа диска
• Генетика:
о Генетическая предрасположенность к дегенеративному поражению дисков
• Сочетанные изменения:
о Сколиоз:
– Асимметричное пролабирование латеральных отделов диска
о Спондилолистез:
– Заднее пролабирование
2. Микроскопия:
• Миксоматозная дегенерация фиброзного кольца
• Элементы фиброзного кольца, пульпозного ядра, волокнистого хряща, апофизарной кости
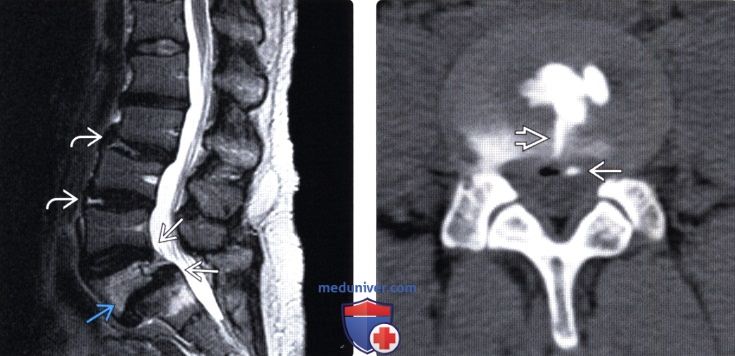
(Слева) Т2-ВИ, сагиттальная проекция: спондилолистез L5 II степени, дегенерация межпозвонкового диска L5-S1 с дегенеративными изменениями замыкательных пластинок I типа . Диски L4 и L5 выглядят «открытыми», однако не следует путать эти изменения спролабированием фиброзных колец. Обратите внимание на расслоение фиброзных колец дисков L2-L3 и L3-L4.
(Справа) КТ, аксиальный срез: после дискографии выявлен полнослойный радиальный разрыв Я фиброзного кольца. Также здесь видны признаки широкого пролабирования фиброзного кольца с небольшой экстравазацией контраста.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки
о Боль в нижней части спины
о Другие симптомы/признаки
– Радикулопатия
– Нейрогенная хромота
• Внешний вид пациента:
о Усиление боли при сгибании и увеличении внутрибрюшного давления:
– Увеличение внутридискового давления
о Боль уменьшается в положении лежа на плоской поверхности с согнутыми в тазобедренных и коленных суставах ногами
2. Демография:
• Возраст:
о 30-70 лет
• Эпидемиология:
о Пролабирование межпозвонковых дисков находяту 39% взрослых людей, не предъявляющих никаких жалоб со стороны позвоночника
3. Течение заболевания и прогноз:
• В 82% случаев по истечении одного года наблюдения обнаруженные изменения дисков не прогрессировали
• Консервативное лечение эффективно более, чем в 80-90% случаев
4. Лечение пролабирования межпозвоночного диска:
• Консервативное:
о НПВС
о Физиотерапия
о Эпидуральная инъекционная терапия:
– Гидрокортизон ±лидокаин
• Хирургическое:
о При некупируемом болевом синдроме – дискэктомия со стабилизацией:
– Эффективность составляет около 75%
е) Диагностическая памятка. Советы по интерпретации изображений:
• Для дифференциальной диагностики пролабирования и грыжи диска используют аксиальные и сагиттальные КТ- и МР-томограммы
ж) Список использованной литературы:
1. Pardon DF et al: Lumbar disc nomenclature: version 2.0: recommendations of the combined task forces of the north american spine society, the american society of spine radiology, and the american society of neuroradiology. Spine (Phila Pa 1976). 39(24): E1448-65, 2014
2. Hadjipavlou AG et al: The pathophysiology of disc degeneration: a critical review. J Bone Joint Surg Br. 90( 10): 1261 -70, 2008
3. Walker J 3rd et al: Discography in practice: a clinical and historical review. Curr Rev Musculoskelet Med. 1 (2):69—83, 2008
4. Modic MT et al: Lumbar degenerative disk disease. Radiology. 245(1):43-61, 2007
5. Urban JP et al: Pathophysiology of the intervertebral disc and the challenges for MRI. J Magn Reson Imaging. 25(2):419-32, 2007
6. Ido К et al: The validity of upright myelography for diagnosing lumbar disc herniation. Clin Neurol Neurosurg. 104(1 ):30-5, 2002
7. Lebkowski WJ et al: Degenerated lumbar intervertebral disc. A morphological study. Pol J Pathol. 53(2):83-6, 2002
8. Botwin KP et al: Role of weight-bearing flexion and extension myelography in evaluating the intervertebral disc. Am J Phys Med Rehabil. 80(4):289-95, 2001
9. Fredericson M et al: Changes in posterior disc bulging and intervertebral foraminal size associated with flexion-extension movement: a comparison between L4-5and L5-S1 levels in normal subjects. Spine J. 1 (1): 10—7, 2001
10. Adams MAet al: Mechanical initiation of intervertebral disc degeneration. Spine. 25( 13): 1625—36, 2000
11. Luoma К et al: Low back pain in relation to lumbar disc degeneration. Spine. 25(4):487-92, 2000
12. Milette PC et al: Differentiating lumbar disc protrusions, disc bulges, and discs with normal contour but abnormal signal intensity. Magnetic resonance imaging with discographic correlations. Spine. 24(1):44-53, 1999
13. Sambrook PN et al: Genetic influences on cervical and lumbar disc degeneration: a magnetic resonance imaging study in twins. Arthritis Rheum. 42(2)366-72, 1999
14. Cowan NC et al: The natural history of sciatica: a prospective radiological study. Clin Radiol. 46(1):7 — 12, 1992
15. Sachs BL et al: Dallas discogram description. A new classification of CT/discog-raphy in low-back disorders. Spine. 1 2(3):287—94, 1987
– Также рекомендуем “КТ, МРТ расслоения фиброзного кольца межпозвонкового диска”
Редактор: Искандер Милевски. Дата публикации: 9.8.2019
Источник
