Прямая проекция позвоночника норма
Рентгенограмма, КТ, МРТ позвоночника при вариантах нормы
а) Определения:
• Нормальные анатомические варианты строения, которые могут симулировать те или иные патологические состояния
б) Визуалиазция варианта нормы позвоночника:
1. Псевдоподвывих шейных позвонков:
• Классически подобные изменения наиболее выражены на уровне С2/3, где определяется передний подвывих С2 позвонка относительно С3 при сгибании головы
• Наблюдается у маленьких детей с незавершенной оссификацией верхних шейных позвонков:
о Увеличение частоты подобных изменений у пациентов старшего возраста является спорным, может быть следствием истинного повреждения связок шейного отдела позвоночника
• Ключами к правильному диагнозу являются отсутствие нарушения непрерывности спиноляминарной линии и возраст пациента
2. Незаращение дуги С1:
• Неполная оссификация дуги С1 позвонка
• В отсутствие неврологической симптоматики или документально подтвержденной нестабильности считается бессимптомным нормальным анатомическим вариантом, который обнаруживается, как правило, при исследованиях, выполняемых по другим показаниям
3. Шейные ребра:
• Небольшие рудиментарные ребра на уровне С7:
о Похожим анатомическим вариантом с аналогичной клинической картиной является удлинение поперечных отростков С7
• Обычно симптоматики не вызывают, однако иногда являются причиной плечевой плексопатии или синдрома верхней апертуры грудной клетки
• Ориентация поперечных отростков является ключевым признаком, позволяющим отличить шейные ребра от грудных:
о Поперечные отростки шейных позвонков направлены каудально, тогда как грудных – краниально
4. Варианты строения переходных отделов позвоночника:
• Варианты костной анатомии грудопоясничного или пояснично-крестцового переходов
• Наиболее распространенными вариантами являются «люмбализация» S1, «сакрализация» L5, рудиментарные ребра на уровне L1, гипоплазия ребер на уровне Т12
• Могут затруднять нормальный счет позвонков
о Обычно клинически не являются значимыми, если метод счета хорошо описан в протоколе исследования
• Могут служить предпосылками для более быстрого наступления дегенеративных изменений на смежных подвижных выше- или нижележащих уровнях
5. Фокальная жировая перестройка костного мозга:
• Фокальный конгломерат жировой ткани в толще костного мозга позвонка
• Интенсивность сигнала соответствует жировой ткани в любом режиме исследования:
о Подтвердить диагноз помогает использование режима насыщения жировой ткани
• Основной клинической проблемой является то, что данное образование напоминает гемангиому позвонка
6. Эктопия почки:
• Тазовая почка располагается ниже по сравнению с ее нормальным положением и в большей степени смещена к срединной линии
• Может напоминать новообразование превертебральной области
• С тем, чтобы предотвратить ненужные биопсию или резекцию, необходимо правильно идентифицировать характерную кортикомедуллярную архитектуру эктопической почки
7. Объединенный корешок спинного мозга:
• Два смежных спинномозговых нерва выходят через общую аномальную дуральную воронку
• Корешки затем выходят либо каждый через соответствующее ему межпозвонковое отверстие, либо оба через одно и то же отверстие
• Лучевая картина напоминает опухоль оболочек нерва или грыжу межпозвонкового диска
8. Незаращение задних элементов поясничных позвонков:
• Незаращение задних элементов L5 или S1:
о Термин «spina bifida occulta» считается устаревшим и употреблять его не следует
• Обычно диагностируется у пациентов, не предъявляющих в этом отношении никаких жалоб
• В отсутствие аномалий кожи в этой зоне или соответствующей неврологической симптоматики считается вариантом нормы
9. Высокое окончание дурального мешка:
• В норме дуральный мешок заканчивается ниже S2 позвонка:
о Варианты окончания включают уровни от нижней трети L3 до верхней трети S5
о Окончание дурального мешка выше уровня S1 наблюдается менее, чем у 5% людей
• Никакой неврологической симптоматики при обнаружении этого варианта строения обычно не выявляется
• Выявление аномалий строения спинного мозга или дисплазии крестца говорит в пользу синдрома каудальной регрессии
10. Рекомендации по исследованию:
• Наиболее оптимальный метод диагностики:
о Для оценки анатомии мягких тканей наиболее оптимальной является МРТ
о Для исследования костной анатомии оптимальны стандартная рентгенография и КТ
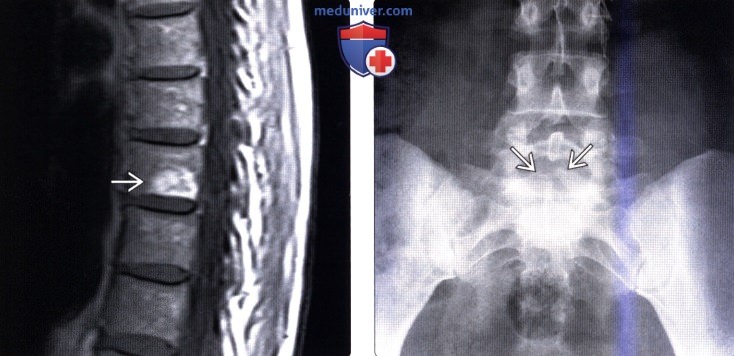
(Слева) MPT, Т1-ВИ, сагиттальная проекция: фокальный четко очерченный гиперинтенсивный очаг в теле грудного позвонка. Целостность задней покровной пластинки позвонка не нарушена. Дифференциальный диагноз следует проводить между фокальной жировой перестройкой костного мозга и небольшой гемангиомой. И то, и другое не имеют особого клинического значения.
(Справа) Рентгенография поясничного отдела позвоночника в прямой проекции, выполненная в связи с жалобами пациента на боль в нижней части спины: определяется неполное за ращение дуги позвонка по средней линии, являющееся в данном случае случайной находкой.
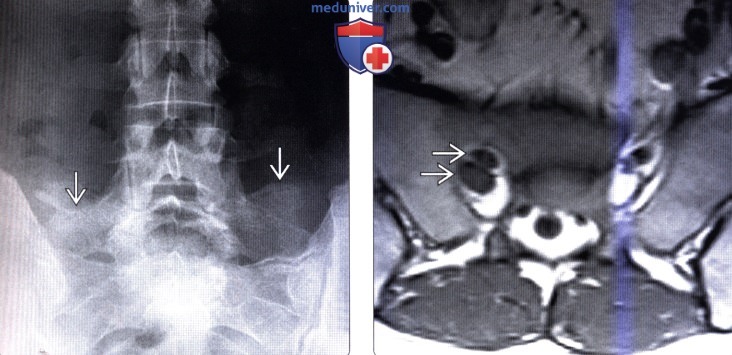
(Слева) Рентгенограмма в прямой проекции: ассимиляция поперечных отростков L5 с боковыми массами крестца с обеих сторон («сакрализация L5»).
(Справа) На этом аксиальном Т1-ВИ крестца визуализируются два овоидной формы образования в полости правого крестцового отверстия S1, представляющих собой объединенные нервные корешки.

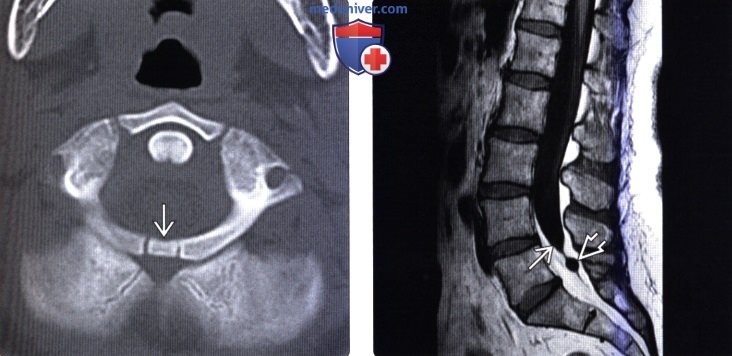
(Слева) КТ, аксиальная проекция: анатомический вариант наличия дополнительного центра оссификации в срединной части задней дуги атланта. Анатомия передней дуги атланта обычна — здесь только один центр оссификации. Этот относительно редко встречающийся анатомический вариант протекает бессимптомно и не приводит к развитию нестабильности.
(Справа) МРТ, Т1-ВИ, сагиттальная проекция: (неврологический статус без изменений) случайной находкой стало высокое окончание дурального мешка – на уровне середины L5, и небольшая периневральная киста. Конус спинного мозга заканчивается как обычно на уровне L1, терминальная нить спинного мозга не утолщена.
в) Дифференциальная диагностика:
1. Травматические и дегенеративные подвывихи позвонков:
• Лучевая картина напоминает псевдоподвывих шейных позвонков
• Истинный спондилолистез на фоне травмы или дегенеративных изменений
• В отличие от псевдоподвывиха характерно нарушение непрерывности спиноляминарной линии
• Часто сочетаются с травматическими или дегенеративными костными изменениями
• Пациенты обычно значительно старше того возраста, для которого характерны псевдоподвывихи позвонков
2. Перелом поперечных отростков:
• Лучевая картина напоминает шейные ребра, гипопластические грудные или поясничные ребра
• Острые края перелома, нарушение целостности кортикальной пластинки
• ± паравертебральная гематома, другие повреждения
3. Аномалии сегментации и формирования позвонков:
• Истинное нарушение нормальных формирования и сегментации позвонков:
о Позвонки-»бабочки», полупозвонки, блокированные позвонки, блокирование задних элементов позвонков
• Могут напоминать различные варианты анатомии переходных грудопоясничных и пояснично-крестцовых отделов позвоночника
• Необходимо помнить о синдромальных ассоциациях и сопутствующих аномалиях внутренних органов
4. Гемангиомы позвонков:
• Лучевая картина напоминает фокальную жировую перестройку костного мозга позвонков
• Большинство из них бессимптомны и диагностируются случайно в ходе исследований по другим показаниям:
о Небольшой процент этих образований характеризуются наличием сосудистой (нежировой) стромы, могут распространяться за пределы тела позвонка, приводить к развитию патологических переломов
о Первостепенное клиническое значение имеет дифференциальных диагноз с первичными или метастатическими злокачественными новообразованиями позвоночника
• Правильный диагноз доброкачественной гемангиомы помогает поставить характерная круглая форма образования с грубыми неровными костными трабекулами
5. Грыжа межпозвонкового диска:
• Лучевая картина напоминает объединенные корешки спинного мозга, опухоль оболочек нервов
• Многообразные особенности лучевой картины:
о Фрагменты вещества межпозвонкового диска характеризуются неравномерным усилением сигнала, что позволяет отличить грыжу от опухоли оболочек нерва или нормального дорзального спинномозгового ганглия
о Может напоминать объединенный корешок спинного мозга – в таких случаях обратите внимание на необычное число пучков нервных волокон в одной дуральной воронке, необычное расположение оболочек корешка
6. Опухоль оболочек нерва:
• Лучевая картина напоминает объединенный корешок спинного мозга, грыжу межпозвонкового диска
• Наиболее распространенными опухолями спинномозговых нервов являются нейрофибромы и шванномы
• Усиление сигнала позволяет отличить опухоль оболочек нерва от нормального или объединенного корешка спинного мозга и грыжи межпозвонкового диска
7. Задняя дизрафия позвоночника:
• Лучевая картина напоминает встречающийся иногда анатомический вариант неполного заращения задних элементов позвонков
• Может быть открытой и закрытой (покрытой кожным покровом)
• Нередко сочетается с низким расположением спинного мозга и аномалиями развития нити спинного мозга ± липома
8. Синдром каудальной регрессии:
• Лучевая картина напоминает высокое окончание дурального мешка
• Суть аномалии заключается в наличии у пациента менее пяти крестцовых сегментов и отсутствии копчика
• Спинной мозг имеет клиновидную форму, заканчивается достаточно высоко (тип 1) либо удлинен и заканчивается относительно низко (тип 2)
• Сочетается с аномалиями развития органов таза, другими врожденными мальформациями позвоночника
г) Патология:
1. Общие характеристики:
• Этиология:
о Вариант нормы
2. Макроскопические и хирургические особенности:
• Соответствуют лучевым находкам
3. Микроскопические особенности:
• Характерное микроскопическое строение тканей
д) Клиника нормальных анатомических изменений позвоночника:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Являются случайной находкой при обследовании пациентов по каким-либо другим показаниям
о Пациент не предъявляет жалоб либо клиническая картина, которая стала причиной назначения того или иного метода исследования, не соответствует обнаруженным в ходе исследования находкам
2. Демография:
• Возраст:
о Различные анатомические варианты строения позвоночника могут быть обнаружены в любом периоде жизни человека
• Эпидемиология:
о Вариабельна
3. Течение заболевание и прогноз:
• Варианты нормы не влияют на продолжительность жизни и не приводят к увеличению заболеваемости
• Если диагностируются как патологические изменения, могут стать причиной ненужных диагностических исследований и назначения ненужного лечения
4. Лечение:
• Не показано
е) Диагностическая памятка. Следует учесть:
• Многие варианты нормы встречаются достаточно часто:
о Легко распознаются опытными специалистами
• Некоторые анатомические варианты нормы встречаются относительно редко и могут быть отнесены к патологическим изменениям:
о Для правильной диагностики всегда необходимо помнить о существовании таких вариантов
о Если в ходе исследования обнаруживается какая-либо неожиданная находка, в круг дифференциальных диагнозов всегда необходимо включать и нормальные анатомические варианты строения
ж) Список использованной литературы:
1. Thawait GK et al: Spine segmentation and enumeration and normal variants. Radiol Clin North Am. 50(4):587-98, 2012
2. Gaea AM et al: Evaluation of wedging of lower thoracic and upper lumbar vertebral bodies in the pediatric population. AJR Am J Roentgenol. 194(2):516—20, 2010
3. Hanson EH et al: Sagittal whole-spine magnetic resonance imaging in 750 consecutive outpatients: accurate determination of the number of lumbar vertebral bodies. J Neurosurg Spine. 12(1 ):47-55, 2010
4. Lotan Retal: Clinical features of conjoined lumbosacral nerve roots versus lumbar intervertebral disc herniations. Eur Spine J. 19(7): 1094-8, 2010
5. De Martino RR et al: Thoracic outlet syndrome associated with a large cervical rib. Vase Endovascular Surg. 43(4):393-4, 2009
6. Kanchan T et al: Lumbosacral transitional vertebra: clinical and forensic implications. Singapore Med J. 50(2): e85-7, 2009
7. White PW et al: Cervical rib causing arterial thoracic outlet syndrome. J Am Coll Surg. 209(1):148-9, 2009
8. Song SJ et al: Imaging features suggestive of a conjoined nerve root on routine axial MRI. Skeletal Radiol. 37(2):133-8, 2008
9. Serhan HA et al: Biomechanics of the posterior lumbar articulating elements. Neurosurg Focus. 22(1): El, 2007
10. Soleiman J et al: Magnetic resonance imaging study of the level of termination of the conus medullaris and the thecal sac: influence of age and gender. Spine (Phila Pa 1976). 30(16):1875-80, 2005
11. Lustrin ES et al: Pediatric cervical spine: normal anatomy, variants, and trauma. Radiographics. 23(3):539-60, 2003
12. Shaw M et al: Pseudosubluxation of C2 on C3 in polytraumatized children-prevalence and significance. Clin Radiol. 54(6):377-80, 1999
13. Castellvi AE et al: Lumbosacral transitional vertebrae and their relationship with lumbar extradural defects. Spine (Phila Pa 19761.9(5):493-5, 1984
– Также рекомендуем “Варианты нормы строения краниовертебрального сочленения”
Редактор: Искандер Милевски. Дата публикации: 12.7.2019
Источник
Рентгенологическое исследование позвоночника является частью комплексного
клинического изучения неврологических больных, уточняя характер изменений в
позвонках, дисках, позвоночном канале, дугоотростачатых суставах. Этот метод
также позволяет составить представление об изменениях в позвоночном двигательном
сегменте.
Современные методы рентгенологического исследования имеют определенные клинические
показания:
- Обзорная рентгенография в 2-х стандартных проекциях (боковая и задняя)
позволяет оценить физиологические изгибы, форму, размеры и структуру позвонков,
состояние замыкающих пластинок тел, высоту дисков, смещение тел позвонков,
изменения в позвоночном канале, состояние дугоотростчатых суставов. - Обзорная рентгенография в косых проекциях дает представление о состоянии
межпозвонковых отверстий, причинах сужения их в шейном и грудном отделах позвоночника.
М/п отверстия поясничного отдела оцениваются на рентгенограммах в боковой
проекции. - Обзорная рентгенография с функциональными пробами (сгибание, разгибание)
выявляет нормальную подвижность, гипермобильность, гипомобильность и нестабильность
дисков. - Прицельная рентгенография производится узким тубусом или с диаграфмированием,
позволяет получить более четкое изображение двух-трех позвонков. - Послойное рентгенологическое исследование (томография), устраняя суммарный
эффект тканей получает изолированное изображение отдельных элементов позвонка
позвоночного канала. Однако информация, получаемая посредством бесконтрастных
методов рентгенологического исследования не позволяет полностью раскрыть патогенез
клинических синдромов и поэтому обеспечить разработку целенаправленного плана
лечения больных. - Контрастные методы исследования (пневмомиелография – ПМГ, миелография –
МГ, дискография – ДГ, эпидурография, веноспондилография) дает более достоверные
данные о выпячивании дисков, о степени дегенеративного процесса в них, о спаечном
процессе. - Специальные методы лучевой диагностики: компьютерная томография – КТ, резонансная
ядерно-магнитная томография – ЯМР), позволяют получить поперечное и продольное
изображение позвонков, позвоночного канала, спинного мозга, составить представление
о патологическом процессе (грыжа, опухоль, остеофиты, эпидурит и т. д.).
В своей практической деятельности невропатологи, рентгенологи чаще всего используют
бесконтрастные методы рентгенологического исследования, позволяющие в большинстве
случаев оценить характер изменений и дать им диагностическое объяснение. Однако,
несмотря на кажущуюся простоту и очевидность рентгенологической картины, интерпретация
рентгенограмм требует определенных знаний нормальной рентгеноанатомии и практических
навыков анализа теневого изображения позвоночника.
Методика чтения рентгенограмм позвоночника мало чем отличается от анализа рентгенограмм
других систем, органов и включает ряд последовательных этапов.
Прежде всего надо оценить правильность укладки и качество рентгенограмм. Исследование
позвоночника всегда начинается с производства рентгенограмм в двух взаимно перпендикулярных
проекциях. Критерием соблюдения всех правил рентгенографии являются: на боковой
рентгенограмме – раздельное изображение тел позвонков и дисков, четкое изображение
замыкающих пластинок тел позвонков, совпадение суставных отростков обеих сторон.
На задней рентгенограмме остистые отростки делят тело позвонка на две равные
половины, симметричное расположение ножек дуг.
Определенное практическое значение имеют анатомические ориентиры, позволяющие
на прицельной рентгенограмме установить уровень изменений позвонка. Так тело
второго шейного позвонка определяется по зубовидному отростку и самому массивному
остистому отростку; седьмой шейный позвонок имеет самый длинный остистый отросток;
седьмой грудной позвонок находится на уровне нижнего угла лопатки; диск L4-5
проецируется на линии, соединяющей оба гребня подвздошной кости. Необходимо
находить на задней рентгенограмме дуги позвонков и особенно их ножки. На задней
рентгенограмме ножки дуг определяются на фоне боковых частей позвонков в виде
двух овалов. В то время как наружный контур этих овалов может быть значительно
тоньше или вообще не прослеживаться. В шейном отделе позвоночника ножки дуг
выявляются нечетко в виде скобок. Последнее характерно и для пятого поясничного
позвонка.
Анализ рентгенограммы позвоночника в боковой проекции начинается с определения
оси позвоночника. В норме тела позвонков расположены по одной оси так, что смещение
тела позвонка в сторону сопровождается изменением положения оси и является признаком
патологии.
О нормальных анатомических соотношениях в позвоночном столбе говорит выраженность
физиологических изгибов (лордоз шейного и поясничного отделов, кифоз грудного
отдела позвоночника). Следует подчеркнуть, что физиологические изгибы позвоночника
всегда плавные и никогда в норме не бывают угловыми.
При этом остистые отростки находятся на одинаковом расстоянии друг от друга.
Для определения физиологического лордоза шейного отдела позвоночника используется
методика, предложенная Borden (1960).
На боковой рентгенограмме шейного отдела позвоночника проводится линия, соединяющая
заднюю поверхность зубовидного отростка второго шейного позвонка и заднюю поверхность
тела седьмого позвонка. На уровне диска С4-5 определяется
глубина лордоза. За нормальный лордоз шейного отдела позвоночника принимается
глубина равная 12±5 мм; выраженный лордоз – больше 17 мм, сглаженный – меньше
7 мм.
Для определения состояния поясничного лордоза можно использовать способ Фергюссона,
при нормальном лордозе перпендикуляр, опущенный из середины нижней замыкающей
пластинки тела третьего поясничного позвонка, проходит через верхнепередний
край крестца. Смещение этой линии кзади свидетельствует о выпрямлении лордоза,
а смещение кпереди – о гиперлордозе.
Размеры тел позвонков постепенно нарастают в каудальном направлении; при этом
высота правой и левой половины, а также переднего и заднего отделов позвонка
почти одинаковы. У детей и подростков верхние и нижние поверхности тела позвонка
в течение всего периода роста до образования костного лимбуса, представлены
одним контуром. У взрослых горизонтальные пластины двухконтурны. На задней рентгенограмме
более четкий и широкий контур отражает поверхность горизонтальной замыкающей
пластинки, а тонкий – передний или задний край тела (лимбус).
Высоту тел и дисков оценивают на рентгенограмме позвоночника в боковой проекции.
Высота м/п дисков постепенно нарастают от второго шейного позвонка до седьмого,
затем наблюдается снижение высоты до T4. Высота м/п дисков нарастает
каудально и достигает максимума на уровне четвертого и пятого поясничных позвонков.
Пресакральный диск очень вариабилен как по высоте, так и по форме.
Высота переднего и заднего отделов диска в различных отделах позвоночника неодинакова
и зависит от физиологических изгибов. Так в шейном и поясничном отделах передняя
часть м/п диска выше задней, а в грудном отделе наблюдаются обратные соотношения.
Высота правой и левой половины каждого диска одинаковы. Для ориентировочной
оценки нормальной высоты диска можно соотносить ее высоту и тела соответствующих
позвонков: у взрослого высота м/п диска в шейном отделе составляют 1:2, 1:3
(Payne и Spillane, 1957), а в поясничном – 1:3 или 1:4 (Батуев К. М., 1963).
Тела позвонков, прилежащие к диску отграничены четкой замыкательной пластинкой,
толщина которой около 1 мм.
Фронтальный размер позвоночного канала определяется на задней рентгенограмме
между внутренним контуром ножек дуг. Как показали исследования Линдгрена размеры
позвоночного канала нарастают в каудальном направлении. Большое значение имеет
анализ передне-заднего размера позвоночного канала.
Рентгенологическое исследование позвоночного канала можно условно разделить
на два этапа. Первый, когда исследователей интересовало его расширение при объемных
процессах, а второй – когда обратили внимание на сужение и деформацию позвоночного
канала при шейном остеохондрозе.
Средний размер позвоночного канала на уровне С4 – С7
при фокусном расстоянии 160-180 см составляет 17 мм, а сужение его 3 мм приводит
к поражению спинного мозга. Эти данные приобретают интерес с той точки зрения,
что величина резервных пространств позвоночного канала зависит от его размеров.
При позвоночном канале 15 мм и уже резервные пространства будут узкими. Нередко
провоцирующим моментом для выявления узкого позвоночного канала является травма,
особенно экстензионная или небольшие задние остеофиты, или манипуляции в области
шеи. Для измерения позвоночного канала используются рентгенограммы шейного отдела
в боковой проекции. Измерение проводится от задненижнего угла тела до основания
остистого отростка. М. Н. Чайковский (1966, 1967) приводит так называемый «цервикальный
коэффициент» – соотношение линейного размера позвоночного к телу позвонка. У
здоровых лиц он равен 1 – 1,2, у больных с корешковым синдромом 0,8 – 1,0; у
больных со спинальными нарушениями 0,5 – 0,8.
Оценить размеры позвоночного канала можно при первом анализе рентгенограммы
шейного отдела позвоночника в боковой проекции. При правильной укладке в норме
задний край суставных отростков проекционно накладывается на позвоночный канал,
а при узком позвоночном канале задний край сливается с основанием остистых отростков
(задняя стенка позвоночного канала).
Эти больные составляют группу «риска», когда силовые приемы в области шеи противопоказаны.
В грудном отделе позвоночника при бесконтактном исследовании оценить размеры
позвоночного канала чрезвычайно сложно из-за проекционного наложения ребер.
П. В. Волошин с соавт. (1988) сделали попытки определить фронтальный индекс
(Ф И) и сагиттальный индекс (С И) для оценки позвоночного канала поясничного
отдела позвоночника. Трудности возникают при определении задней стенки позвоночного
канала.
Межпозвонковые отверстия шейного и грудного отделов позвоночника выявляются
на рентгенограммах в косых проекциях, но судить о их сужении и деформации можно
определяя изменения в полулунных отростках и дугоотростчатых суставах в стандартных
проекциях (боковая и задняя).
Заключительным этапом анализа рентгенограмм позвоночника является оценка состояния
паравертебральных тканей. Изучается толщина, контур мягких тканей, наличие в
них обызвествления.
Смотрите также:
У нас также читают:
Источник
