Позвоночник с шестью ребрами
Шейные позвонки
В четвероногих , шейные позвонки (единственное число: позвонок ) – это позвонки из шеи , сразу под черепом . Туловищные позвонки (разделенные на грудные и поясничные у млекопитающих ) лежат каудально (к хвосту) шейных позвонков. У видов зауропсид шейные позвонки несут шейные ребра . У ящериц и заурисхий динозавров шейные ребра большие; у птиц они маленькие и полностью срослись с позвонками. Поперечные отростки позвонков у млекопитающих гомологичны шейным ребрам других амниот . У большинства млекопитающих семь шейных позвонков, за исключением трех известных исключений: ламантин с шестью, двупалый ленивец с пятью или шестью и трехпалый ленивец. с девятью.
У людей шейные позвонки являются самыми маленькими из настоящих позвонков и их можно легко отличить от позвонков грудного или поясничного отделов по наличию отверстия ( отверстие) в каждом поперечном отростке, через который проходят позвоночная артерия , позвоночные вены и нижний шейный узел . Остальная часть статьи посвящена анатомии человека.
Строение
Типичный шейный позвонок, вид сбоку
Несмотря на сильно различающуюся длину шеи, окапи (слева) и жираф (справа) оба имеют семь шейных позвонков. Шея жирафа удлиняется за счет гетерохронии , увеличения времени эмбрионального развития этих костей.
По традиции шейные позвонки пронумерованы, с первым (C1), ближайшим к черепу, и позвонками с более высокими номерами (C2 – C7), отходящими от черепа вниз по позвоночнику. Здесь описываются общие характеристики третьего-шестого шейных позвонков. Первый, второй и седьмой позвонки необычны и подробно описаны позже.
- Тела этих четырех позвонков маленькие и шире из стороны в сторону, чем спереди назад.
- Передняя и задняя поверхности уплощенные, одинаковой глубины; первый расположен на более низком уровне, чем второй, и его нижняя граница продолжается вниз, чтобы перекрывать верхнюю и переднюю части нижнего позвонка.
- Верхняя поверхность вогнута в поперечном направлении и представляет собой выступ губа с обеих сторон.
- Нижняя поверхность вогнута спереди назад, выпуклая с одной стороны на другую и представляет собой неглубокие вогнутости с боков, которые принимают соответствующие выступающие губы нижележащего позвонка.
- ножки направлены в стороны и назад и прикрепляются к телу на полпути между его верхней и нижней границами, так что верхняя вырезка позвонка такая же глубокая, как и нижняя, но в то же время уже.
- пластинки узкие и тоньше сверху, чем снизу; позвоночное отверстие большое и треугольной формы.
- Остистый отросток короткий и раздвоенный, два отдела часто имеют неравные размеры. Поскольку остистые отростки очень короткие, некоторые поверхностные мышцы (трапеция и splenius capitis ) прикрепляются к затылочной связке , а не непосредственно к позвонкам; сама затылочная связка, прикрепляющаяся к остистым отросткам C2 – C7 и к заднему бугорку атланта.
- Верхний и нижний суставные отростки шейных позвонков слились с одной или двух сторон чтобы сформировать суставные столбы , столбцы кости, которые выступают латерально от места соединения ножки и пластинки.
- суставные фасетки плоские и овальной формы:
- верхняя грань назад, вверх и немного кнутри.
- нижняя поверхность вперед, вниз и немного латеральнее.
- поперечные отростки пронизаны foramen transversarium , которое в шести верхних позвонках дает проход к позвоночной артерии и вене , а также к сплетению симпатических нервов . Каждый отросток состоит из передней и задней части. Эти две части соединены за пределами отверстия костным стержнем, который имеет глубокую борозду на своей верхней поверхности для прохождения соответствующего спинномозгового нерва .
- Передняя часть является гомологом ребра. в грудной области, и поэтому называется реберным отростком или реберным элементом. Отходит сбоку от тела, направляется латерально перед отверстием и заканчивается бугорком, передним бугорком .
- Задняя часть, истинный поперечный отросток, берет начало от дуги позвонка позади отверстия. и направлен вперед и в стороны; он заканчивается уплощенным вертикальным бугорком, задним бугорком .
. Передний бугорок шестого шейного позвонка известен как бугорок сонной артерии или бугорок шассеньяка бугорок . Это отделяет сонную артерию от позвоночной артерии , и сонную артерию можно массировать против этого бугорка, чтобы облегчить симптомы наджелудочковой тахикардии . Каротидный бугорок также используется в качестве ориентира для анестезии плечевого сплетения и шейного сплетения .
. Шейные спинномозговые нервы отходят над шейными позвонками. Например, шейный спинномозговой нерв 3 (C3) проходит выше C3.
Атлас и ось
атлас (C1) и ось (C2) – это два самых верхних позвонка.
Атлас (C1) является самым верхним позвонком и вместе с осью образует сустав, соединяющий череп и позвоночник . У него нет тела позвонка, остистого отростка и дисков, расположенных выше или ниже него. Он имеет форму кольца и состоит из передней дуги, задней дуги и двух латеральных образований.
Ось (C2) образует стержень, на котором вращается атлас. Наиболее отличительной особенностью этой кости является сильный зубчатый отросток (dens), который поднимается перпендикулярно верхней поверхности тела и сочленяется с C1. Тело спереди глубже, чем сзади, и вытянуто кпереди вниз, чтобы перекрывать верхнюю и переднюю части третьего позвонка.
Проминенс позвонка
Положение С7 показано красным.
Проминенс позвонка , или С7, имеет характерный длинный и выступающий остистый отросток, который пальпируется с поверхности кожи. . Иногда седьмой шейный позвонок связан с аномальным дополнительным ребром, известным как шейное ребро , которое развивается из переднего корня поперечного отростка. Эти ребра обычно небольшие, но иногда могут сдавливать кровеносные сосуды (такие как подключичная артерия или подключичная вена ) или нервы в плечевом сплетении , вызывая боль, онемение, покалывание и слабость в верхней конечности, состояние, известное как синдром грудной апертуры . Очень редко это ребро встречается в паре.
Длинный остистый отросток C7 толстый и почти горизонтальный по направлению. Она не разветвляется и заканчивается бугорком, к которому прикрепляется ligamentum nuchae . Этот процесс не всегда является наиболее заметным из остистых отростков, он обнаруживается только в 70% случаев, иногда наиболее заметными могут быть C6 или T1 .
Поперечные отростки значительного размера; их задние корни большие и выступающие, а передние маленькие и слабо выраженные. На верхней поверхности каждого обычно имеется неглубокая борозда для восьмого спинномозгового нерва, а на его конце редко бывает больше, чем след бифуркации.
Поперечное отверстие может быть такого же размера, как и в других шейных позвонках, но, как правило, меньше с одной или обеих сторон; иногда она двойная, а иногда отсутствует.
С левой стороны он иногда дает проход в позвоночную артерию; чаще позвоночная вена пересекает его с обеих сторон, но обычно и артерия, и вена проходят впереди поперечного отростка, а не через отверстие.
Функция
Движение кивка головы происходит преимущественно посредством сгибания и разгибания в атланто-затылочном суставе между атласом и затылочной костью . Однако шейный отдел позвоночника сравнительно подвижен, и некоторые компоненты этого движения обусловлены сгибанием и разгибанием самого позвоночника. Это движение между атлантом и затылочной костью часто называют «суставом да» из-за того, что оно позволяет двигать головой вверх и вниз.
Движение встряхивания или поворота головы влево и вправо почти полностью происходит в суставе между атлантом и осью, атланто-осевом суставе . Небольшое вращение самого позвоночника способствует движению. Это движение между атласом и осью часто называют «отсутствием сустава» из-за того, что оно способно вращать голову из стороны в сторону.
Клиническая значимость
Дегенеративные изменения шейки матки возникают в результате таких состояний, как спондилез , стеноз из межпозвоночных дисков и образование остеофитов . Изменения видны на рентгенограммах , которые используются в системе оценок от 0 до 4 в диапазоне от без изменений (0) до раннего с минимальным развитием остеофитов (1) до умеренного с определенными остеофитами (2) до умеренная с дополнительным дисковым пространством стенозом или сужением (3) до стадии многих крупных остеофитов, сильным сужением дискового пространства и более тяжелым концевой пластиной позвонка склерозом (4).
Травмы шейного отдела позвоночника обычны на уровне второго шейного позвонка, но неврологические повреждения встречаются редко. C4 и C5 – это области, в которых чаще всего случаются травмы шейного отдела позвоночника.
Однако, если это произойдет, это может привести к смерти или серьезной инвалидности, включая паралич рук, ног и диафрагмы , что приводит к дыхательной недостаточности .
Общие типы травм включают перелом зубовидного отростка и перелом палача , оба из которых часто лечатся иммобилизацией в шейном воротнике или Halo brace .
Распространенной практикой является иммобилизация шейного отдела позвоночника пациента для предотвращения дальнейшего повреждения во время транспортировки в больницу. Эта практика недавно была пересмотрена, так как частота нестабильных травм позвоночника может составлять всего 2% у иммобилизованных пациентов. В очистке шейного отдела позвоночника канадские исследования разработали канадское правило C-Spine (CCR), позволяющее врачам решать, кому следует получать радиологические изображения.
Ориентиры
191>позвоночник часто используется в качестве маркера анатомии человека . Сюда входят:
- В С1, основание носа и твердое небо
- В С2, зубы закрытого рта
- В C3 нижняя челюсть и подъязычная кость
- В C4 общая сонная артерия разветвляется.
- От C4-5, щитовидный хрящ
- От C6-7, перстневидный хрящ
- В C6 пищевод переходит в гортань , а также там, где гортань становится непрерывным с трахеей . Это также уровень, на котором пульс сонной артерии можно пальпировать относительно поперечного отростка позвонков C6.
Дополнительные изображения
Положение шейных позвонков (показаны красным). Анимация.
Изображение шейных позвонков
Форма шейных позвонков (показаны синим и желтым). Анимация.
3D изображение
Шейные позвонки, вид сбоку (показаны синим и желтым)
Позвоночный столб
Позвоночный столб
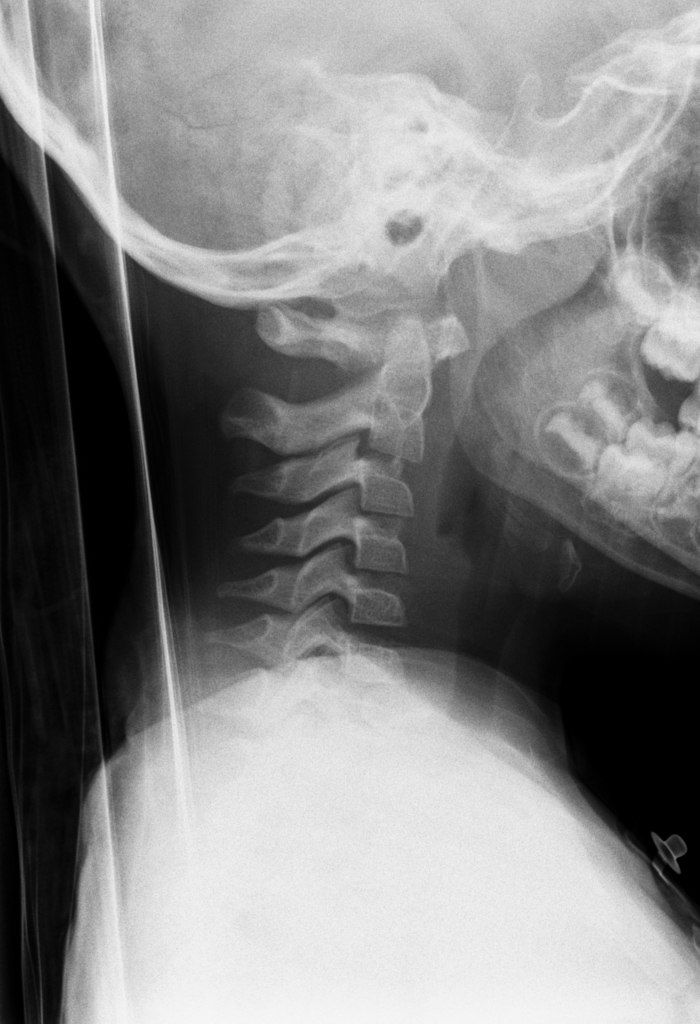
Рентген шейных позвонков
Рентген шейного отдела позвоночника при сгибании и удлинение
Первый шейный позвонок, или атлас
Второй шейный позвонок, или эпистрофей, сверху
Второй шейный позвонок, эпистрофей или ось, сбоку
Седьмой шейный позвонок
Задний атланто- затылочная мембрана и атлантоаксиальная связка
Срединный сагиттальный разрез затылочной кости и первых трех шейных позвонков
Разрез шеи примерно на уровне шестого шейного позвонка
Передний вид шейного отдела позвоночника, показывающий позвоночные артерии вместе с спинномозговые нервы. См. Это на 3D здесь.
См. Также
- Позвоночный столб
- Перелом шейки матки
Ссылки
Эта статья включает текст из общедоступного домена из стр. 97 20-го издания Анатомия Грея (1918)
Внешние ссылки
- Диаграмма на kenyon.edu
- Анатомия шейного отдела позвоночника
- Мнемоника для ориентиров
- Тест шейных позвонков
- Шейные позвонки – Анатомия Blue – Медицинская школа Мичиганского университета
Источник

Визуализация позвоночника – наиболее часто выполняемое исследование в практике врача лучевой диагностики. Будь Вы «классическим» рентгенологом, специалистом в области КТ или МРТ – Вы будете описывать позвоночник каждый день. Однако прежде чем изучать патологию позвоночного столба, полезно обратить внимание на варианты нормальной анатомии и врожденные аномалии, не требующие вмешательств (leave-me-alone-lesions).
В русскоязычной литературе термин «псевдолистез» встречается редко, и в рентгенологических заключениях подобное состояние описывают как «смещаемость позвонков в рамках возрастной физиологической подвижности». Это незначительное смещение позвонков шейного отдела кпереди, обусловленное эластичностью связочного аппарата позвоночного столба. Обычно смещен С2 позвонок по отношению к С3, реже – С3 к С4.
Псевдолистез С2 по отношению к С3 у 7летнего пациента. Отсутствует отек мягких тканей и другие признаки травматического повреждения
Дифференциальная диагностика с травматическим или дегенеративным спондилолистезом:
- возраст пациента до 8 лет;
- отсутствие признаков отека окружающих мягких тканей;
- отсутствие других травматических / других дегенеративных изменений;
- отклонение от задней шейной линии не более 2 мм.
Задняя шейная линия (линия Свищука) – линия, проведённая между передними краями задних дуг позвонков С1 и С3.
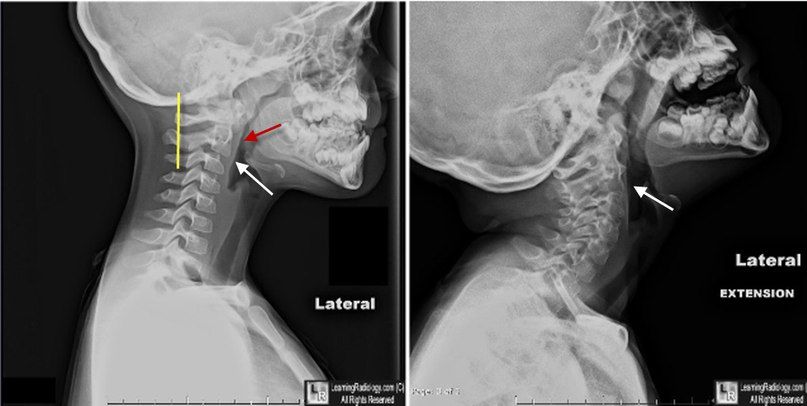
Псевдолистез С2 по отношению к С3 позвонку (белая стрелка). Отметьте нормальные положение С2 относительно задней шейной линии (желтая) и отсутствие отека мягких тканей. В положении разгибания листез не выявляется
Дополнительные шейные ребра:
- встречаются примерно у 1 % популяции;
- в около 80 % случаев – билатеральные;
- чаще наблюдаются у женщин;
- обычно (в случае ложного ребра небольшого размера) не проявляют себя клинически;
- происходят из позвонка С7, значительно реже – из С6
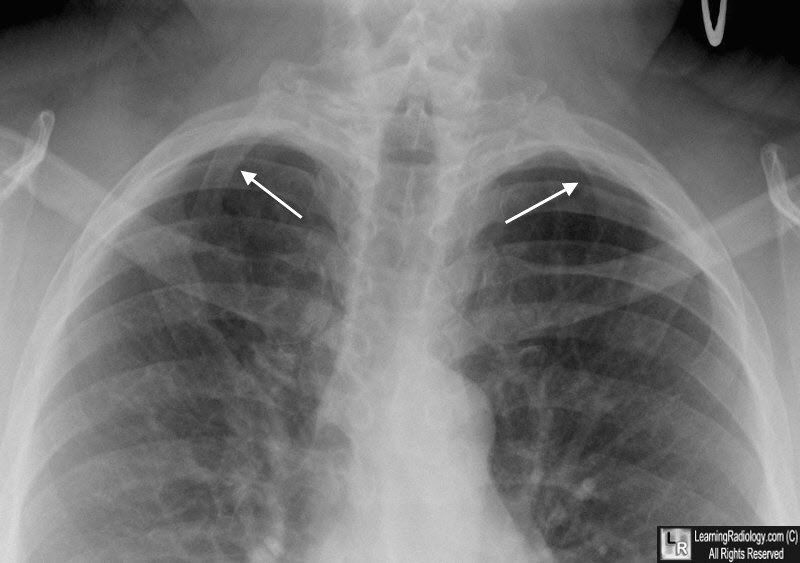
Двусторонние дополнительные шейные ребра, происходящие из С7 позвонка
Различают истинные и ложные шейные ребра. Истинное шейное ребро соединяется с поперечным отростком реберно-позвоночным суставом. При ложных шейных ребрах сочленение тела ребра с поперечным отростком происходит в виде синдесмоза или синостоза.
Различают также полные и неполные шейные ребра. Полные шейные ребра внешне напоминают настоящее ребро и при локализации С7 соединяются с 1 грудным ребром посредством тяжа, синдесмоза или синостоза. Неполное шейное ребро свободно заканчивается в мягких тканях. Небольшие шейные ребра бывает сложно отличить от гипертрофированных поперечных отростков шейных позвонков.
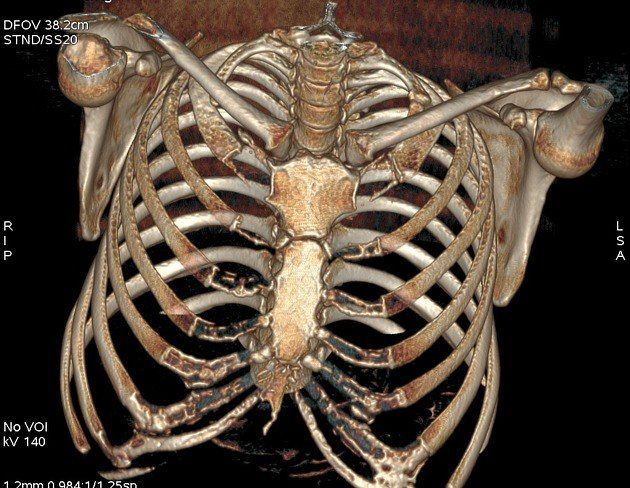
Трехмерная реконструкция КТ-исследования органов грудной клетки. Заменты дополнительные шейные ребра с обеих сторон, при чем ребро слева выглядит соединенным с 1-м грудным ребром
В тех редких случаях, когда шейное ребро провоцирует клиническую картину, оно проявляется симптомами плексита, а именно:
- ноющей болью в области пораженного плеча, которая распространяется на всю конечность; боль усиливается в ночное время, при движениях в плечевом суставе;
- мышечная слабость в пораженной конечности;
- парестезии;
- снижение локтевого и карпорадиального рефлексов;
- трофические поражения (пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей) встречаются редко.
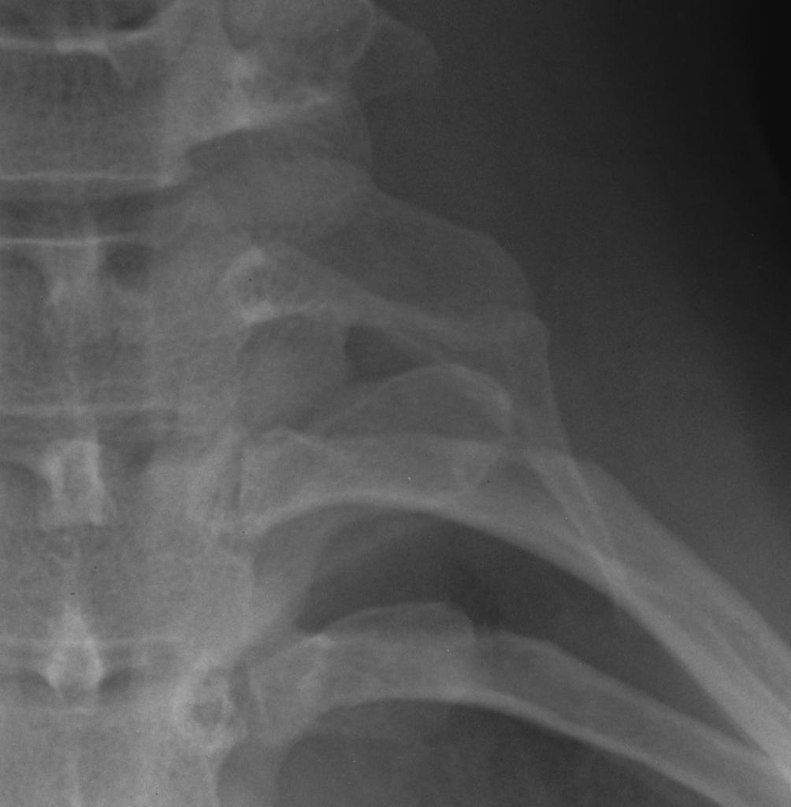
Фрагмент рентгенограммы больного, обратившегося к врачу с жалобами на боль в левом плече. Левостороннее дополнительное шейное ребро
Дифференциальная диагностика:
Перелом поперечного отростка позвонка иногда может имитировать дополнительное шейное или гипоплазированное грудное ребро. Его отличительные признаки:
- зигзагообразная, зубчатая линия перелома, края не склерозированы (в случае свежего перелома);
- травма в анамнезе;
- отек мягких тканей, может наблюдаться параспинальная гематома.
Дополнительные ребра встречаются также в поясничном отделе, где они как правило не имеют клинического значения.
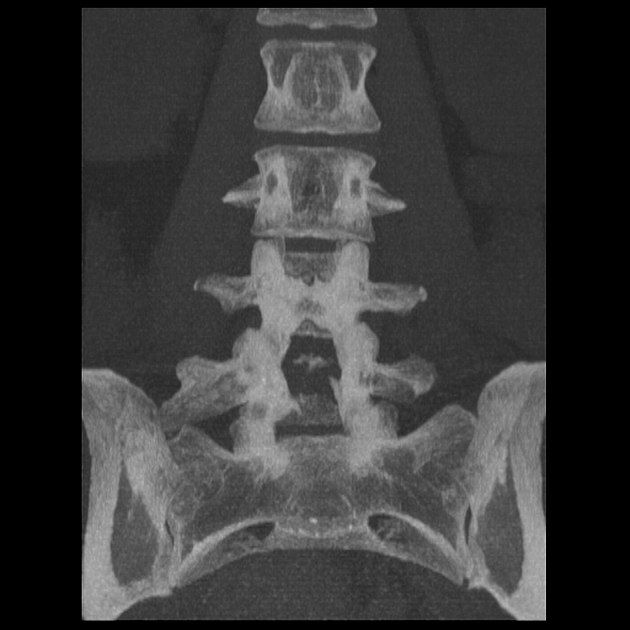
Наиболее часто встречаются изменения числа поясничных и крестцовых позвонков. Сакрализация пятого поясничного позвонка происходит, когда поперечные отростки становятся большими и образуют с крестцом и подвздошными костями таза анатомическую связь, которая бывает костной, хрящевой, в виде сустава; неподвижной или подвижной. В последнем случае она может служить причиной болей. Функционально в поясничном отделе остается только четыре позвонка. Частота встречаемости сакрализации – около 8 % случаев, чаще бывает односторонней.

Правостороннее увеличение поперечного отростка L5 позвонка (сакрализация). Не отмечается формирования связи с крестцом. Тип І переходного люмбосакрального позвонка.
Противоположная картина – люмбализация первого крестцового позвонка. Он не срастается с крестцом, формируясь в свободный позвонок. В этом случае в поясничном отделе функционируют шесть позвонков. Частота встречаемости в популяции – около 1 %. Процесс может иметь односторонний характер, когда один из поперечных отростков вырастает больше другого, что создает условия для сколиотической деформации позвоночника.
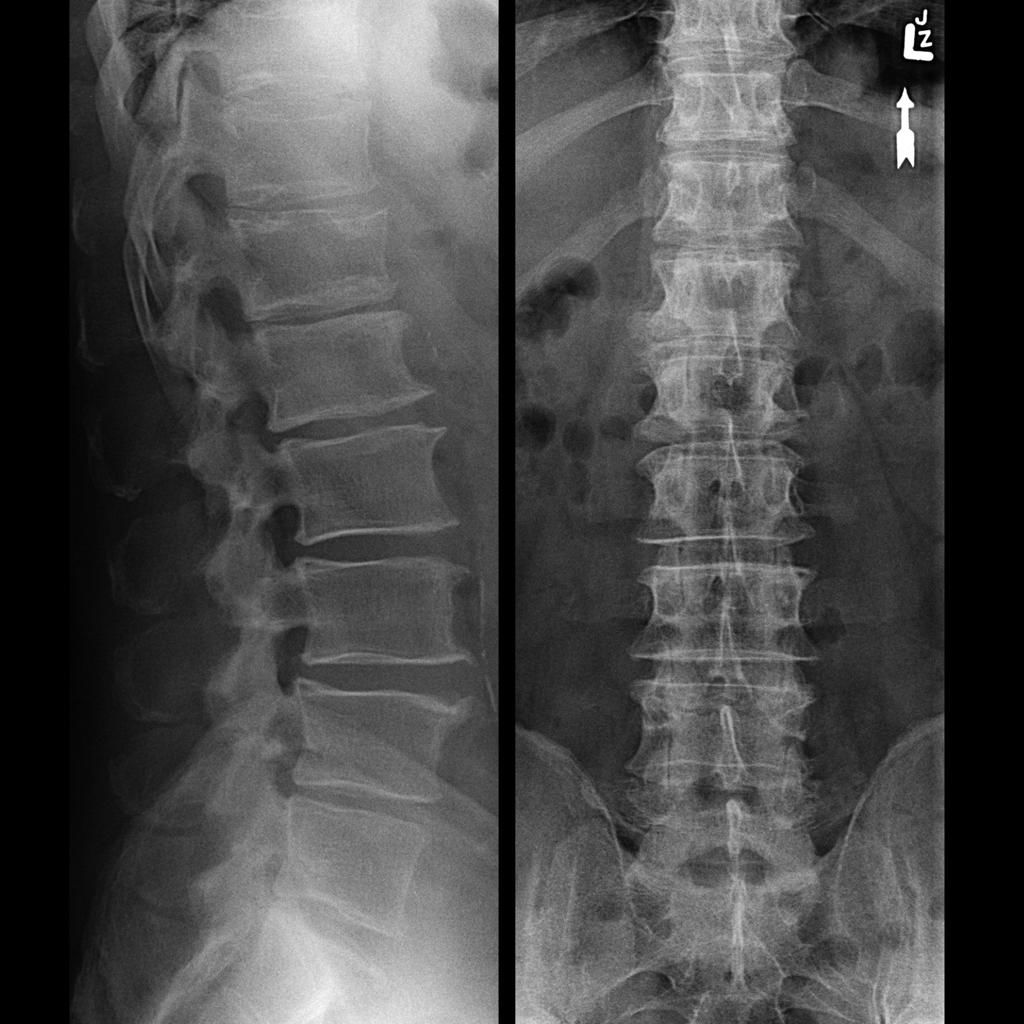
Люмбализация S1 позвонка. Наблюдается шесть функционально поясничных позвонков
Классификация переходных позвонков по Castellvi:
- тип I: увеличеннный или диспластичный поперечный отросток (не менее 19 мм):
Ia: с одной стороны,
Ib: двусторонние изменения;
- тип II: псевдоартикуляция между попереченым отростком и крестцом с неполной люмбализацией/сакрализацией; увеличение поперечного отростка с псевдоартрозом:
IIa: одностороннее,
IIb: двустороннее;
- тип III: поперечный отросток сливается с крестцом с формированием полной люмбализации или сакрализациии, увеличенный поперечный отросток с полным слиянием:
IIIa: одностороннее,
IIIb: двустороннее;
- тип IV: сочетание IIa типа с одной стороны и III типа с противоположной стороны.

Правильная диагностика переходного позвонка важна для правильной корреляции симптомов с уровнем поражения, а в случае планируемого хирургического лечения патологий позвоночника этой области она становится необходимой
Наиболее точный способ выяснить точное количество позвонков – провести исследование всего позвоночного столба. Однако в рутинной практике рентгенолог все же чаще сталкивается с исследованием только поясничного отдела позвонка.
В таком случае используются следующие ориентиры:
- Определить последний грудной позвонок по наличию ребер. Проблему могут составить гипоплазия грудных и дополнительные поясничные ребра.
- В качестве ориентиров некоторыми авторами предлагались такие структуры, как отходжение правой почечной и верхней мезентериальной артерий и бифуркация брюшной аорты, однако дальнейшие исследования показали непостоянность размещения этих структур, что делает их неподходящими для ориентира.
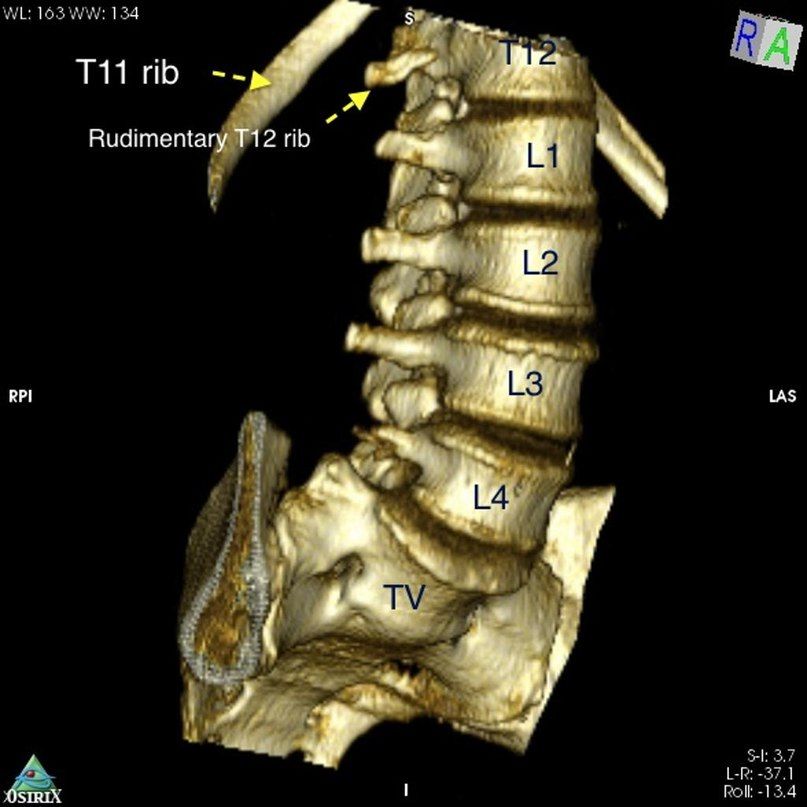
Сочетание вариантов анатомии может значительно затруднить диагностику: у данного пациента наблюдается сакрализация L5 позвонка и гипоплазия 12-й пары ребер. Из-за последней аномалии лучевая картина могла быть воспринята как нормальная, однако у пациента 4 функционально поясничных позвонка
Существует также ориентир, по которому представляется возможным установить наличие люмбализации без подсчета верхних поясничных позвонков. Для этого следует провести прямую линию по верхнему краю подвздошных костей. В норме на снимке, произведенном с правильной централизацией, эта гребешковая линия проходит по нижнему краю четвертого или верхнему краю пятого поясничного позвонка. Если пользоваться этой линией, то в норме ниже гребешковой линии должен быть только один позвонок, а при люмбализации отмечаются два позвонка.
Стоит упомянуть, что аномалии развития дуги С1 – гетерогенная группа врождённых аномалий разной степени – от небольших дефектов дуги до ее полного отсутствия. Рентгенологи обычно пользуются морфологической классификацией Currarino, которая включает 5 типов:
- Тип А: дефект задней части дуги, присутствуют две полудужки,
- Тип B: односторонний дефект дуги,
- Тип C: двусторонний дефект дуги;
- Тип D: отсутствие задней дуги с сохранным задним бугорком,
- Тип E: полностью отсутствуют дуга и бугорок.
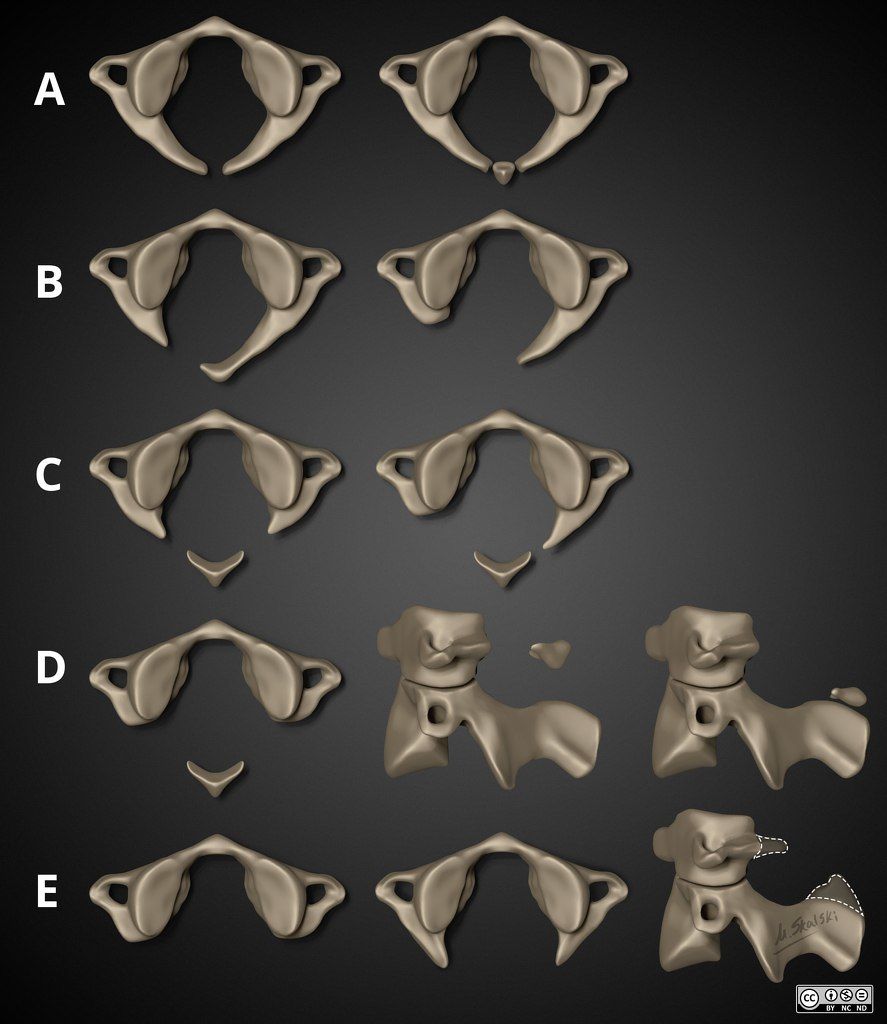
Существует также клиническая классификация, разделяющая данную аномалию на 5 подгрупп в зависимости от клинических проявлений:
- случайная бессимптомная находка,
- боль и скованность области головы и шеи после травмы,
- хронически проявляющиеся симптомы со стороны шеи (боль, скованность),
- различные неврологические проявления,
- острая неврологическая симптоматика после незначительной травмы шеи.
Тип А и подгруппа 1 встречаются чаще всего (до 80 % случаев), и именно их можно отнести к варианту нормальной анатомии при отсутствии признаков нестабильности этой области. Неполное заращение задней части дуги атланта считается нормой для детей до 10 лет.
Для диагностики атланто-затылочной и атланто-осевой нестабильности проводят следующие измерения:
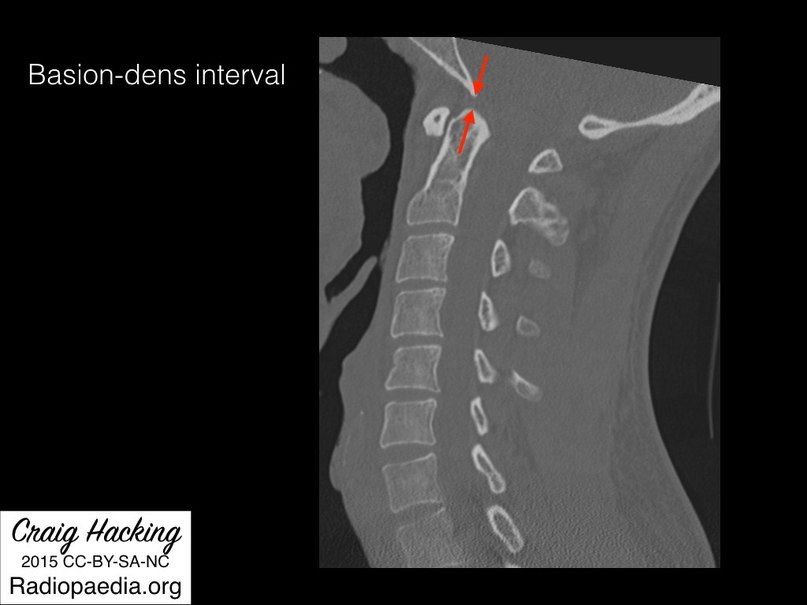
- Базион-дентальное расстояние (BDI – basion-dens interval) – линия, проведенная от переднего края большого затылочного отверстия к верхушке зуба С2; у взрослых не превышает 12,5 мм на рентгенологических снимках, 8 мм при КТ исследовании
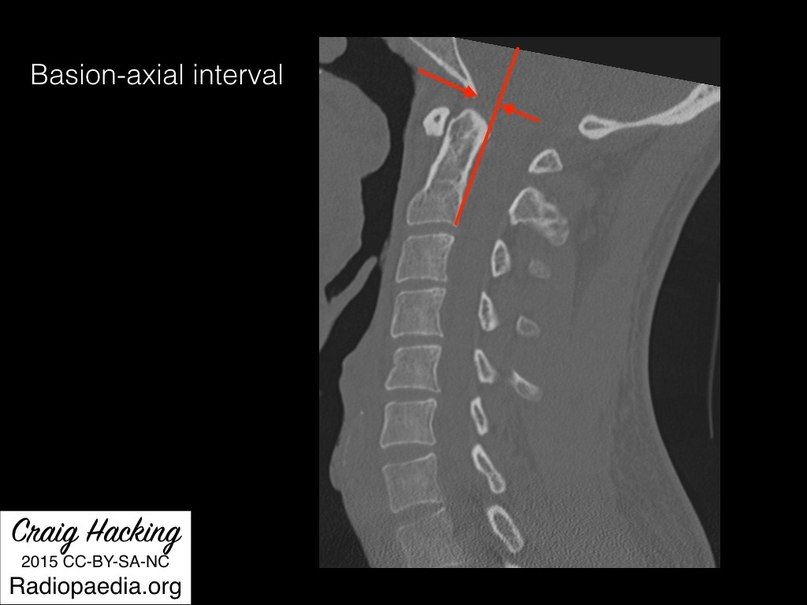
- Базион-аксиальный интервал (BAI – basion-axial interval) – расстояние от переднего края большого затылочного отверстия до линии, проведенной по задней поверхности тела позвонка C2. Используется только при рентгенографии, в норме составляет менее 12 мм
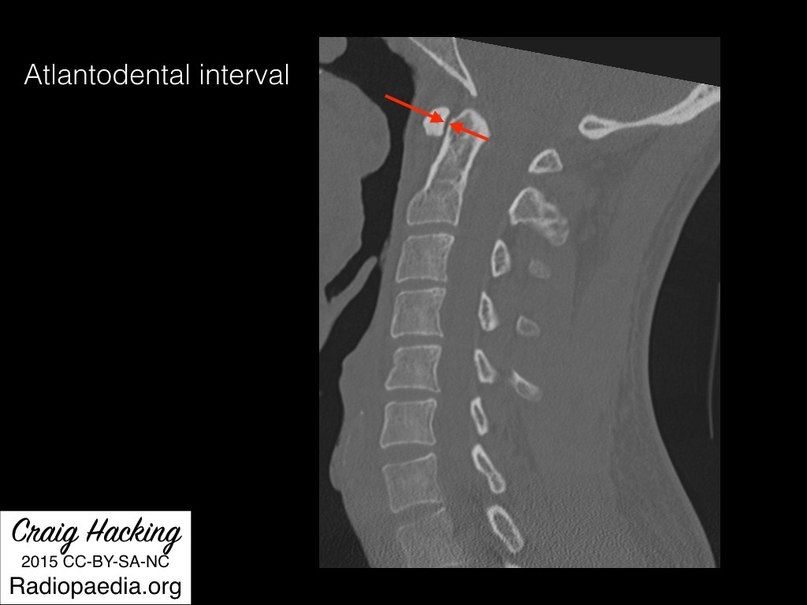
- Интервал атлант-зуб – расстояние между передней поверхностью зуба С2 и задней поверхностью бугорка С1. В норме не превышает 3 мм у взрослого мужчины, 2,5 мм у взрослой женщины и 5 мм у ребенка
Чаще всего происходит в поясничном отделе. В тех случаях, когда это не сопровождается неврологическим дефицитом и аномалиями дурального мешка и спинного мозга, такой вариант развития не считается патологией. Такое состояние может обозначаться термином Spina bifida occulta, однако в последнее время корректность этого термина является дискутабельным вопросом.
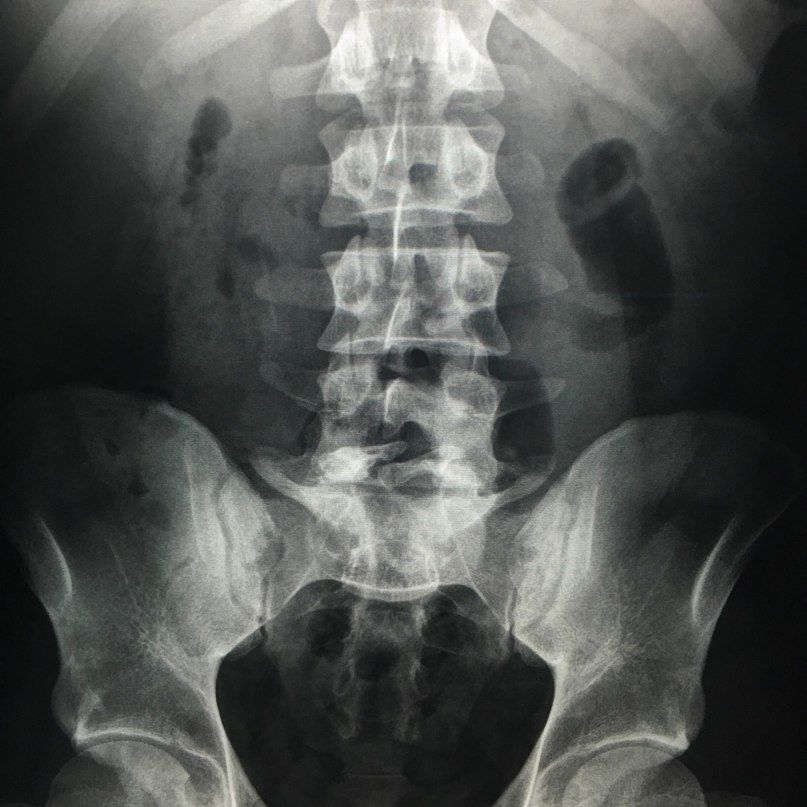
Неполное заращение дуги L5 позвонка
К таковым относятся бабочковидный позвонок, задний и боковой клиновидные позвонки. Эти аномалии связаны с пороками эмбрионального развития в бластомный период. Бабочковидный позвонок состоит из двух треугольных образований, вершинами обращенных друг к другу. На боковом рентгеновском снимке он представляется в виде клина, несколько смещенного кзади.
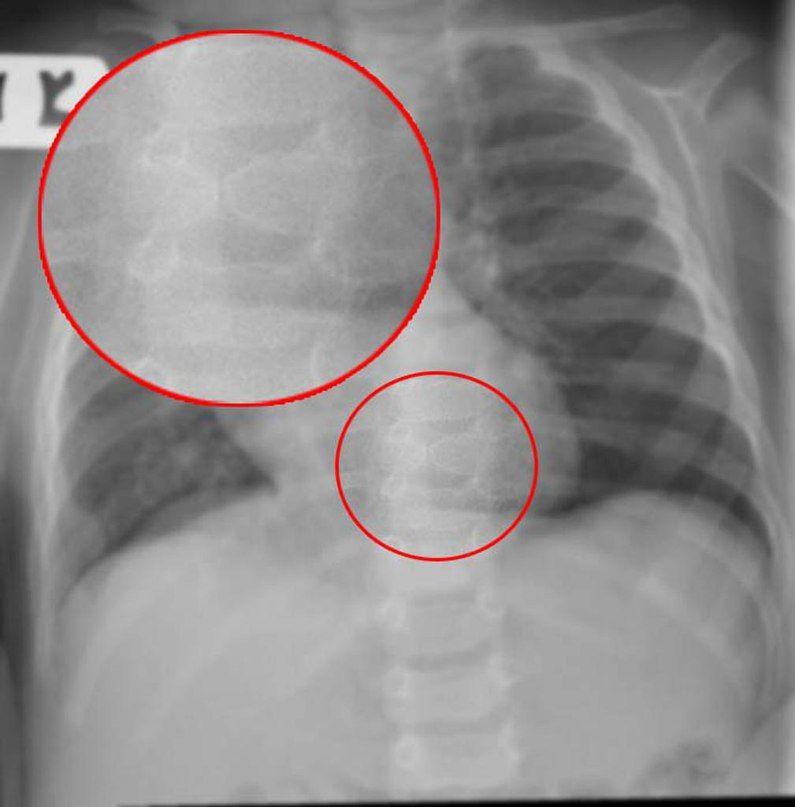
В грудном отделе визуализируется бабочковидный позвонок.
Боковой клиновидный позвонок, или полупозвонок, является результатом развития только одной половины парной закладки позвонка. В некоторых случаях полупозвонки оказываются слитыми с одним из соседних нормальных позвонков. В грудном отделе полупозвонок часто имеет одностороннее ребро.
Задние клиновидные позвонки встречаются реже, их появление связано с аномалией сосудов.
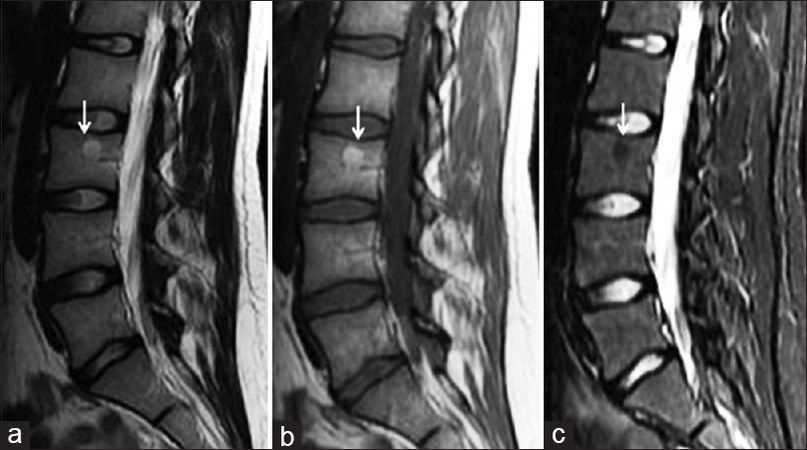
Фокальное отложение жировой ткани на Т2, Т1 и Fs-последовательностях. Трабекулярная структура костной ткани обеднена, но не изменена. При изображении с подавлением сигнала от жира измененный участок гомогенно гипоинтенсивный
Иногда замещение жировой тканью костного мозга в процессе возрастных изменений происходит не диффузно, а в виде «островков». Подобные изменения часто имитируют гемангиому позвонка. На МР изображениях жировой «островок» будет демонстрировать повышенный на последовательностях Т1 и Т2 сигнал с полным подавлением сигнала на Fs-последовательностях (Fs – fat saturation). Гемангиомы также выглядят гиперинтенсивными на Т1, на T2WI последовательностях могут иметь как гиперинтенсивный, так и изоинтенсивный костному мозгу МР сигнал, однако при последовательностях с подавлением сигнала от жира в большинстве случаев не будут выглядеть столь же гомогенно гипоинтенсивными, как жировые “островки”.
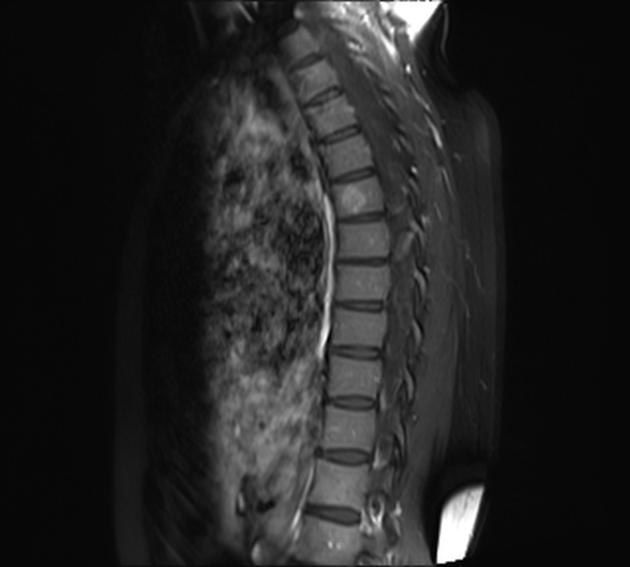
Гемангиома грудного позвонка на Т1Fs последовательности. Ее структура выглядит гетерогенной, с участками повышенного и пониженного сигнала
При КТ-исследованиях дифференциальная диагностика затруднена – и жировой «островок», и гемангиома выглядят как участки снижения плотности с четким контуром.
Наиболее часто встречающейся аномалией является объединенный нервный корешок (conjoined nerve root) – два нерва отходят от прилегающих сегментов вместе, покрытые одним «рукавом» дурального мешка, а впоследствии разделяются на два.
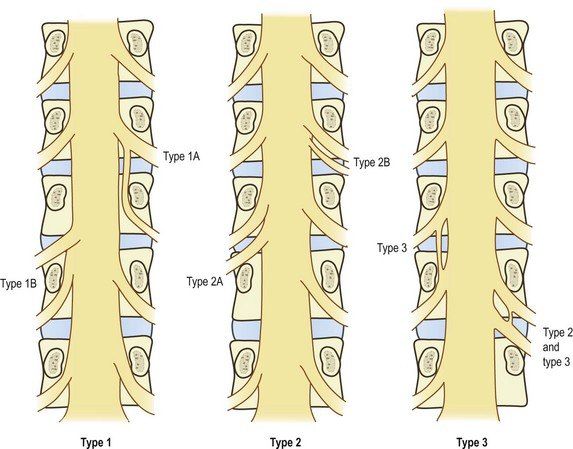
Варианты отхождения нервных корешков: Тип1- объединенный нервный корешок; Тип2 – отхождение двух корешков через одно межпозвоночное отверстие; Тип3 – анастомоз между нервными корешками
Объединенный корешок сам по себе не является причиной возникновения каких-либо симптомов, однако часто ассоциируется с такими аномалиями позвонков, как незаращение дуги позвонка, spina bifida, спондилолистезом.
Аномальное отхождение корешков можно визуализировать с помощью МРТ, МР-трактографии, Рентген- и КТ-миелографии (исследование, при котором рентгеноконтрастное вещество вводится в субарахноидальное пространство).
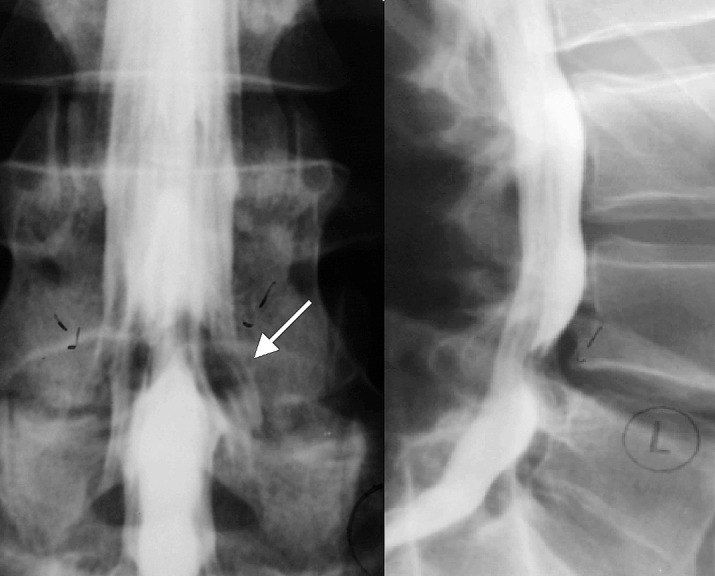
Объединенный нервный корешок справа (стрелка) при миелографии поясничного отдела позвоночника
При МРТ исследовании объединенный нервный корешок проявит себя:
- асимметрией переднелатеральных углов дурального мешка (corner ),
- асимметрией экстрадуральной жировой клетчатки (fat crescent )
- иногда можно отследить параллельный ход пораженного корешка на всем протяжении, в т.ч. на уровне межпозвоночного диска (parallel ).
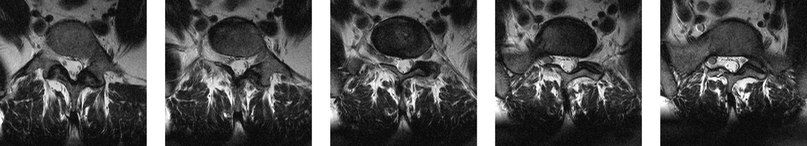
На серии аксиальных МР-томограмм можно проследить аномальное объединенное отхождение нервного корешка пояснично-кресцового отдела справа
В случае подозрения на аномалию отходжения нервных корешков стандартное МР исследование позвоночника стоит дополнить корональными срезами.
Дифференциальная диагностика должна проводиться с грыжей межпозвоночного диска, а также с адгезивными изменениями дурального мешка после перенесённого арахноидита.
- Nardo L, Alizai H, Virayavanich W, Liu F, Hernandez A, Lynch JA, Nevitt MC, McCulloch CE, Lane NE, TM. Lumbosacral transitional vertebrae: association with low back pain. Radiology. 265 (2): 497-503. doi:10.1148/radiol.12112747
- Konin GP, Walz DM. Lumbosacral transitional vertebrae: classification, imaging findings, and clinical relevance. AJNR. American journal of neuroradiology. 31 (10): 1778-86. doi:10.3174/ajnr.A2036
- Ghanem I, El Hage S, Rachkidi R et-al. Pediatric cervical spine instability. J Child Orthop. 2008;2 (2): 71-84. doi:10.1007/s11832-008-0092-2
- Swischuk LE. Anterior displacement of C2 in children: physiologic or pathologic. Radiology. 1977;122 (3): 759-63. doi:10.1148/122.3.759
- Carrino JA, Campbell PD, Lin DC et-al. Effect of Spinal Segment Variants on Numbering Vertebral Levels at Lumbar MR Imaging. Radiology. 2011;259 (1): 196-202. doi:10.1148/radiol.11081511
- Ryan S, McNicholas M, Eustace S. Anatomy for Diagnostic Imaging 2e. Saunders Ltd. (2004) ISBN:0702026204.
- Smoker WR. Craniovertebral junction: normal anatomy, craniometry, and congenital anomalies. Radiographics. 1994;14 (2): 255-77.
- Weyreuther M, Heyde CE, Westphal M et-al. MRI Atlas: Orthopedics and Neurosurgery, The Spine. Springer. ISBN:3540335331.
- Varghese B. et al. Cross-sectional study on incidental spinal findings in magnetic resonance imaging lumbar spine of patients with low back pain //West African Journal of Radiology. – 2017. – Т. 24. – №. 1. – С. 38.
- Böttcher J. et al. Conjoined lumbosacral nerve roots: current aspects of diagnosis //European Spine Journal. – 2004. – Т. 13. – №. 2. – С. 147-151.
- Chiowchanwisawakit P. et al. Focal fat lesions at vertebral corners on magnetic resonance imaging predict the development of new syndesmophytes in ankylosing spondylitis //Arthritis & Rheumatology. – 2011. – Т. 63. – №. 8. – С. 2215-2225.
- Blunk L. B. Lumbarization Accompanied by Spina Bifida Occulta in a Female Soccer Player //Journal of Athletic Training. – 2017. – Т. 52. – №. 6. – С. S149.
- Urrutia J., Cuellar J., Zamora T. Spondylolysis and spina bifida occulta in pediatric patients: prevalence study using computed tomography as a screening method //European Spine Journal. – 2016. – Т. 25. – №. 2. – С. 590-595.
- Mccormick CC. Developmental asymmetry of roots of the cauda equina at metrizamide myelography: report of seven cases with a review of the literature. Clin Radiol. 1982;33 (4): 427-34.
- Song SJ, Lee JW, Choi JY et-al. Imaging features suggestive of a conjoined nerve root on routine axial MRI. Skeletal Radiol. 2008;37 (2): 133-8.
- Neidre A, Macnab I. Anomalies of the lumbosacral nerve roots. Review of 16 cases and classification. Spine. 1983;8 (3): 294-9.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
