Позвоночник по типу рыбьего
Лучевая диагностика изменений позвоночника при несовершенном остеогенезе
а) Терминология:
1. Синонимы:
• «Болезнь хрустальных костей»
2. Определения:
• Генетический структурный дефект коллагена I типа, приводящий к повышенной хрупкости костей
• На основании клинических, генетических и рентгенологических критериев подразделяется на четыре типа:
о Тяжелые формы: укороченные и утолщенные кости вследствие множественных переломов, перенесенных in utero и в раннем детстве
о Легкие формы: кости выглядят тонкими и нежными
б) Визуализация:
1. Общие характеристики несовершенного остеогенеза:
• Наиболее значимый диагностический признак:
о Тяжелая остеопения с множественными переломами, кифосколиоз
• Локализация:
о Все кости аксиального скелета и конечностей
• Морфология:
о Часто наблюдаются множественные переломы костей скелета
2. Рентгенологические данные несовершенного остеогенеза:
• Рентгенография:
о Остеопороз:
– Истончение кортикального слоя, резорбция вторичных трабекул с подчеркнутой первичной трабекулярной структурой
о Кифосколиоз
о Переломы позвонков, плоские позвонки, «рыбьи позвонки»:
– Рыбий позвонок: чашеобразное вдавление верхней и нижней замыкательных пластинок тел позвонков
о Множественные переломы длинных трубчатых костей и ребер с увеличением передне-заднего размера грудной клетки:
– Дугообразное искривление длинных костей вследствие микропереломов или видимые при рентгенографии переломы
о Увеличенные в размерах эпифизы костей
о Кальцинаты метафизов костей в виде «попкорна»:
– Кальцифицированные вследствие фрагментации ростковой зоны на фоне травм участки хряща
о Таз: ацетабулярная протрузия, coxa vara
3. КТ позвоночника при несовершенном остеогенезе:
• Костная КТ:
о Истончение кортикальных пластинок
о Костномозговые пространства практически полностью заполняются жировой тканью:
– Первичные трабекулы становятся более редкими, однако сохраняют нормальную ориентацию
– Вторичные трабекулы практически отсутствуют
о Кифосколиоз
о Базилярная импрессия
о Отоспонгиоз(височная кость)
4. МРТ позвоночника при несовершенном остеогенезе:
• Т1-ВИ:
о Кифосколиоз
о Изменение сигнала костного мозга, связанное с переломами, жировой инфильтрацией
• Т2-ВИ:
о Аналогичные Т1-ВИ изменения
о ± компрессия спинного мозга, сирингогидромиелия
5. Ультразвуковые находки:
• Монохромное УЗИ:
о Слабая оссификация костей черепа, укорочение ребер, короткие деформированные конечности
о Антенатальная диагностика заболевания возможна во втором триместре беременности
6. Радиоизотопное сканирование:
• Сцинтиграфия:
о Усиление захвата изотопа в зоне переломов костей
7. Другие методы исследования:
• Снижение костной плотности по данным двухэнергетической рентгеновской денситометрии (DEXA) и КТ:
о Используется в качестве вспомогательного метода диагностики при легких формах заболевания и с целью оценки ответа на проводимое лечение
8. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Рентгенография с целью установки диагноза, а также количественной оценки кифосколиотической деформации
о МРТ наиболее оптимальна для диагностики компрессии спинного мозга, базилярной импрессии
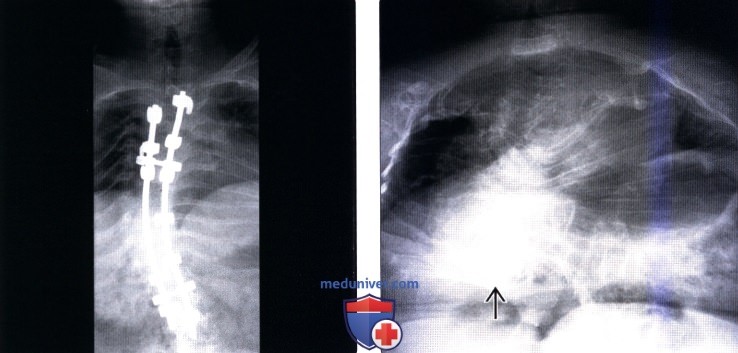
(Слева) Рентгенограмма грудного отдела позвоночника в прямой проекции: случай правостороннего нейромышечного сколиоза после выполненной коррекции и задней стабилизации. Также видны характерные для несовершенного остеогенеза остеопения и лентовидные ребра.
(Справа) Рентгенограмма в прямой проекции: признаки остеопении и тяжелой сколиотической деформации позвоночника с объемом искривления на уровне грудопоясничного перехода > 130°. Эта деформация в дополнение к множественным компрессионным переломам позвонков является причиной значительного укорочения туловища. Обратите внимание на множественные консолидированные переломы ребер.
в) Дифференциальная диагностика несовершенного остеогенеза:
1. Травматические низкоэнергетические переломы:
• Нормальная минеральная плотность костей
• Во всех остальных отношениях переломы могут выглядеть так же, как и при несовершенном остеогенезе
• Тщательный сбор анамнеза, в том числе семейного анамнеза
• Может быть необходимо генетическое исследование
2. Врожденный нанизм:
• Снижение высоты тел позвонков
• Низкий рост
• Сколиоз
• Вариабельная минеральная плотность костей
• Наиболее частые причины:
о Ахондроплазия
о Танатофорный нанизм
о Спондилоэпифизарная дисплазия
3. Остеопороз:
• Истончение кортикального слоя костей, подчеркнутая первичная трабекулярная структура костей, резорбция вторичных трабекул
• Рентгенография характеризуется низкой чувствительностью и не позволяет поставить диагноз, лучше всего с этой целью использовать костную денситометрию
• «Рыбьи позвонки», часто – компрессионные переломы
• Полиэтиологичность заболевания
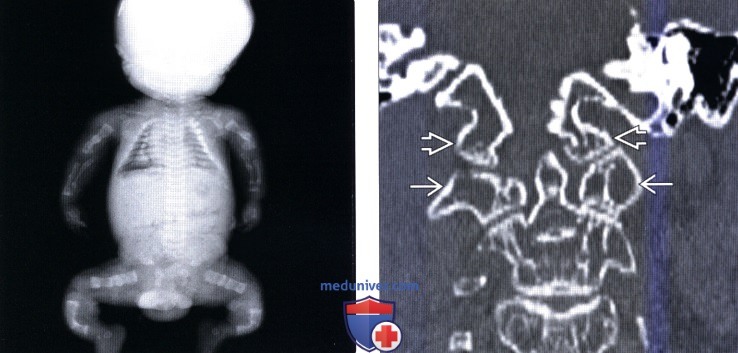
(Слева) На рентгенограмме плода, выполненной во время аутопсии, видны множественные переломы всех костей конечностей и ребер в различных фазах консолидации, а также характерные платиспондилия и задержка оссификации свода черепа.
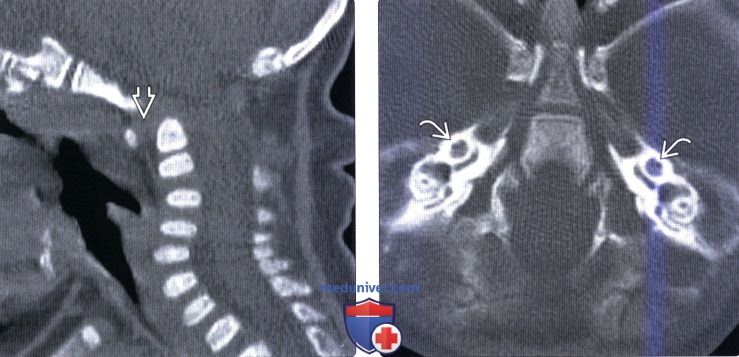
(Справа) Фронтальный КТ-срез шейного отдела позвоночника (исследование выполнено по поводу тяжелой головной боли у пациента с несовершенным остеогенезом I типа) подтверждает наличие тяжелой диффузной остеопении. Коллапс мыщелков затылочной кости и боковых масс С1 отсутствует.
г) Патология:
1. Общие характеристики несовершенного остеогенеза:
• Этиология:
о Различные типы мутаций коллагена I типа →образование аномального коллагена I типа, хрупкость костей:
– Коллаген I типа присутствует в костях, коже и склерах
• Генетика:
о Большинство случаев наследственные с аутосомно-доминантным типом передачи
о Наследственно передающиеся или спонтанные мутации
• Сочетанные аномалии:
о Голубые склеры
о Раннее развитие глухоты
о Хрупкость зубов
о Тонкая хрупкая кожа
о Гипермобильность суставов
о Дыхательные, сердечные расстройства
2. Стадирование, степени и классификация несовершенного остеогенеза:
• Тип I: наиболее распространенный:
о Тонкие нежные длинные трубчатые кости
о Высокий риск переломов в детском возрасте, уменьшается после полового созревания
о Кифосколиоз, вормиевы кости
о Голубые склеры
• Тип II: часто приводит к гибели уже в раннем детстве:
о Короткие, широкие, деформированные на фоне множественных переломов кости
• Тип III: аутосомно-рецессивное заболевание, встречается редко:
о Переломы присутствуют уже при рождении, кифосколиоз
• Тип IV: аналогичен I типу:
о Кифосколиоз, вормиевы кости
о Склеры у взрослых выглядят обычно нормально, в детстве могут иметь голубой оттенок
• Недавно было предложено дополнить классификацию V-XII типами, однако рентгенологически их отличить невозможно:
о Эти типы не связаны с генами, кодирующими структуру коллагена I типа, этиология их неизвестна
• Использованные ранее для характеристики несовершенного остеогенеза термины «врожденный» и «поздний» больше не применяются
3. Макроскопические и хирургические особенности:
• Тонкий, напоминающий яичную скорлупу кортикальный слой костей
• Уменьшение числа костных трабекул
• Относительно свежие или уже консолидированные переломы костей
4. Микроскопия:
• Отсутствие четкой организации костных трабекул
• Хорошо видимые участки новообразованного остеоидного матрикса
• Увеличения числа морфологически нормальных остеобластов
• Фрагментация зон роста

(Слева) На сагиттальном КТ-срезе (новорожденный с несовершенном остеогенезом) определяется деформация шейного отдела позвоночника в виде «лебединой шеи». Передний атланто-дентальный интервал ЕЯ несколько расширен, что позволяет заподозрить атлантоаксиальную нестабильность. Признаков платибазии или базилярной импрессии нет.
(Справа) На аксиальном КТ-срезе видны признаки генерализованной остеопении с сохранением плотности стенок костного лабиринта, который в норме является наиболее плотной костью человеческого тела. Также здесь видны признаки дисплазии улитки и вестибулярного аппарата.
д) Клинические особенности:
1. Клиническая картина несовершенного остеогенеза:
• Наиболее распространенные симптомы/признаки:
о Множественные переломы позвонков и костей конечностей
о Кифосколиоз
• Другие симптомы/признаки:
о ± глухота, голубая окраска склер
• Внешний вид пациента:
о Низкий рост вследствие перенесенных переломов, кифосколиотической деформации позвоночника, аномалий зон роста
о Диагноз можно заподозрить на основании результатов рентгенологического обследования, а подтверждается он данными дополнительных методов исследования:
– Биопсия кожи
– Генетические исследование
– Важно: результаты обоих исследования могут быть ложноотрицательными
2. Демография:
• Возраст:
о Характерные изменения нередко видны уже при рождении ребенка
о В легких случаях заболевание может выявляться только во взрослом возрасте
• Пол:
о М=Ж
• Эпидемиология:
о 4/100000 новорожденных
3. Течение заболевания и прогноз:
• При тяжелых формах заболевания пациенты раньше погибали достаточно рано, теперь эти пациенты могут доживать до зрелого возраста
• Задержка роста варьирует вместе с тяжестью течения заболевания
• После полового созревания переломы у пациентов становятся менее частыми
4. Лечение несовершенного остеогенеза:
• Консервативное лечение:
о С различной степенью эффективности у пациентов с несовершенным остеогенезом применяются бисфосфонаты
о Длительная иммобилизация пациентам не показана, поскольку она приводит только к усугублению остеопороза
• Хирургическое лечение:
о Спондилодез для коррекции кифосколиотической деформации:
– Агрессивные декомпрессивно-стабилизирующие вмешательства позволяют остановить прогрессирование базилярной импрессии и оптимизировать долговременные функциональные исходы заболевания
– Высокий риск механической несостоятельности стабилизации
– Альтернативным методом лечения в будущем может стать кифопластика
о Интрамедуллярный остеосинтез при переломах длинных трубчатых костей:
– Наименее инвазивный способ внутренней фиксации переломов, создающий условия для быстрой мобилизации пациентов
– Помогает предотвратить прогрессирование деформации и переломы в будущем
е) Диагностическая памятка. Следует учесть:
• Переломы костей на фоне несовершенного остеогенеза следует дифференцировать с травматическими низкоэнергетическими переломами
• Базилярную импрессию и некоторые другие позвоночные осложнения заболевания бывает сложно обнаружить на обычных рентгенограммах:
о Следует назначать МРТ или КТ
ж) Список использованной литературы:
1. Persiani Р et al: Association between spondylolisthesis and L5 fracture in patients with Osteogenesis Imperfecta. Eur Spine J. ePub, 2015
2. Costa FW et al: Clinical aspects, imaging features, and considerations on bis-phosphonate-related osteonecrosis risk in a pediatric patient with osteogenesis imperfecta. Case Rep Dent. 2014:384292, 2014
3. Vardakastani V et al: Increased intra-cortical porosity reduces bone stiffness and strength in pediatric patients with osteogenesis imperfecta. Bone. 69:61-7, 2014
4. Mesfin A et al: Management of hangman’s fractures and a subaxial compression fracture in two children with osteogenesis imperfecta. J Surg Orthop Adv. 22(4):326-9, 2013
5. Wekre LL et al: Spinal deformities and lung function in adults with osteogenesis imperfecta. Clin Respir J. Epub ahead of print, 2013
6. Khandanpour N et al: Craniospinal abnormalities and neurologic complications of osteogenesis imperfecta: imaging overview. Radiographics. 32(7):2101-12, 2012
7. Imagama S et al: Factors related to surgical outcome after posterior decompression and fusion for craniocervical junction lesions associated with osteogenesis imperfecta. Eur Spine J. 20 Suppl 2: S320-5, 2011
8. Furstenberg CH et al: The role of kyphoplasty in the management of osteogenesis imperfecta: risk or benefit? Eur Spine J. 19 Suppl 2: S144-8, 2010
9. Leng LZ et al: Management of acute cervical compression fractures in two patients with osteogenesis imperfecta. Spine (Phila Pa 1976). 35(22): E1 248-52, 2010
10. Sasaki-Adams D et al: Neurosurgical implications of osteogenesis imperfecta in children. Report of 4 cases. J Neurosurg Pediatr. 1 (3):229—36, 2008
11. Ibrahim AG et al: Basilar impression and osteogenesis imperfecta: a 21 -year retrospective review of outcomes in 20 patients. J Neurosurg Spine. 7(6)594-600, 2007
– Также рекомендуем “Рентгенограмма, МРТ при туберозном склерозе”
Редактор: Искандер Милевски. Дата публикации: 25.7.2019
Источник
Ревматический артрит
При ревматизме часто поражается срединный атлантоосевой сустав, дугоотростчатые суставы тпейного отдела позвоночника и развивается синовит атлантозатылочньтх суставов. На рентгенограммах отмечается множественный передний спондилолистез шейных позвонков, повреждение атлантозатылочпой мембраны (выявляется при КТ, МРТ), передние атлантоосевые подвывихи.
Асептический некроз — болезнь Кальве (рис. 295) — асептический некроз одного, реже — нескольких позвонков.

Рис. 295. Динамика патологического процесса при болезни Кальве (схема): А — начало заболевания; уплотнение структуры тела позвонка (1); Б — разгар заболевания: компрессионный перелом тела позвонка, его уплотнение, увеличение переднезаднего размера; В — исход заболевания: восстановление структуры позвонка и сохранение его деформации
Встречается у детей 5-6 лет. Клиника: выраженные боли, часто ребенок ночью кричит. Местная болезненность шейного отдела позвоночника. На рентгенограмме — уплощение тела позвонка, повреждение костной структуры.
Спондилодисплазия
Спондилоэпифизариая, спондилоэпиметафизарная хондродисплазия – формы врожденной, ранней, поздней хондродисплазии. Патология характеризуется изменениями суставов и позвоночника. Врожденные изменения определяются после ролсдения, поздние дисплазии — в 5-8 лет. Изменения позвоночника: замедление роста, отсутствие апофизов, различная степень платиспондилии, форма позвонков в виде «бутылки», у взрослых пациентов изменения в виде платисиондилии, деформации тел позвонков (рис. 296).

Рис. 296. Позвоночник ребенка (слева) и взрослого. Схема изменений позвонков при спондилодисплазии у детей и взрослых
Костная дисплазия — несовершенный остеогенез. В практической деятельности с проявлениями костной дисплазии в позвоночнике приходится сталкиваться часто, как при обращении больных с жалобами на боли в позвоночнике, так и в качестве случайной находки при патологии другой локализации.
Другие проявления костной дисплазии в позвоночнике (рис. 297).

Рис. 297. Варианты костной дисплазии в позвоночнике
Болезнь Педжета — позвонки деформированы по типу «рыбьих», отмечается склероз но контуру позвонка и вертикальных балок — симптом «рамы».
Миелосклероз — системное заболевание костного мозга, при котором происходит замещение его фиброзной тканью. Поражаются любые кости. При рентгенографии позвонков выявляется сплошной или очаговый остеосклероз (картина « мраморпости») .
Мраморная болезнь (Альберс—Шенберга)
Рентгенологическая картина: остеосклероз, слоистость позвонков.
Остеохондропатия апофизов позвонков — болезнь Шсйерманна—May (рис. 298). В отечественной литературе данную патологию рассматривают как проявление хондродисилазии (спондилодисилазии). В иижнегрудном отделе позвоночника постепенно формируется кифоз с дугой короткого радиуса без сколиоза. Характерна ригидность и фиксированность кифоза.

Рис. 298. Стадии течения болезни Шейерманна—May
Течение болезни благоприятное. Структура позвонков восстанавливается, однако деформация и кифоз остаются на всю жизнь. Рентгенологическая симптоматика: изменения локализуются в средних и нижних грудных позвонках (поражаются 3 -4 позвонка, чаще Th7-Thl0).
Выделяются 3 стадии течения заболевания:
I стадия — апофизарные треугольные тени приобретают пестрый вид, разрыхляются, сегментируются, становятся неровными, извилистыми, как и прилежащие поверхности тел позвонков;
II стадия — постепенно развивается деформация тел позвонков: апофизы как бы вдавливаются в переднюю часть пораженного позвонка, который заостряется, начиная с середины тела, в виде усеченного клина. Появляется склероз вокруг вдавленных хрящевых узелков, что обусловливает неровность контуров замыкательных пластинок позвонков, их извитость;
III стадия — структурный рисунок восстанавливается, апофизы сливаются. Передний край тела позвонка становится выше, чем в I-II стадии, но остается ниже, чем задний край, На фоне кифоза тела позвонков сближаются вытянутыми навстречу друг другу заостренными передними краями.
Дифференциальный диагноз болезни Шейерманна—May необходимо проводить со спондилодисплазией, статическим кифозом, ювенильным кифозом Гюнтца и фиксированной круглой спиной Линдсрмана (табл. 14). Для спондилодиеплазии характерно равномерное системное снижение высоты позвонков по типу платиспондилии, изменения отмечаются и в других отделах скелета. При статическом кифозе имеет место умеренная деформация отдельных позвонков на большом протяжении, структурные изменения позвонков отсутствуют. Ювенильный кифоз Гюнтца сопровождается болевым синдромом. Спина пациента приобретает круглое очертание, имеется сутулость. Межпозвонковые диски становятся клиновидными с основанием, обращенным кзади. Тела позвонков имеют правильную прямоугольную форму.
Таблица 14. Шкала дисплазии Шейерманна

Замыкательные пластинки не изменены, дефекты и грыжи Шморля отсутствуют. Фиксированная круглая спина Линдермана проявляется сутулостью, тугоподвижностью позвоночника в зоне деформации. Позвонки и диски приобретают клиновидность с основанием клина, обращенным кпереди. Замыкательные пластинки не изменены, грыж нет.
Частичная клиновидная остеохондропатия тела позвонка, се еще называют асептическим некрозом, частичным остеохондрозом, рассекающим остеохондритом. Изменения позвонков чаще всего локализуются на уровне Th11-12, L1, L2.
Рентгенологическая картина: в остром периоде на рентгенограмме изменений нет (рис. 299, А). Затем в теле позвонка в краевом отделе определяется зона просветления округлой формы с уплотнением в центре (рис. 299, Б). После оперативного лечения определяется восстановление структуры, или симптом «пустого ложа», при прорыве некротизированного фрагмента (рис. 299, В).

Рис. 299. Схема изменения позвонков при частичной клиновидной остеохондропатии
Остеопороз (рис. 300) — клинический синдром, развивающийся в результате уменьшения общей костной массы скелета, приводящий к нарушению структуры костей и возникновению переломов. Развитие синдрома зависит от многих факторов: от пола, возраста пациента, расовой принадлежности, характера питания, сопутствующих заболеваний, эндокринного фона.
В одних случаях нарушается костсобразование, в других — усиливается рассасывание костной массы. Важно учитывать дна фактора: дефицит эстрогенов и дефицит кальция. Рассасывание кости усиливается при ее иммобилизации, при алкоголизме, недостатке витамина D и избытке фосфатов в пище. Остеопороз широко распространен, достигая пика к 55-75 годам.

Рис. 300. Схема изменения формы позвонков при остеопорозе: 1 — позвоночник с нормальной структурой; 2 — остеопороз позвонков, уплощение и деформация по типу «рыбьих» позвонков; 3 — увеличение высоты межпозвонковых дисков, деформация по типу «двояковыпуклой линзы»
Лучевая диагностика остеопороза на ранних этапах развития процесса малоинформативна. Рентгенографические признаки остеопении появляются лишь при потере не менее 30% минеральных веществ костной ткани. Самым надежным критерием остеопороза является обнаружение переломов тел позвонков (при исключении других причин этого перелома).
Чаще всего основным диагностическим признаком остеопороза является деформация тел позвонков, которые хорошо видны на боковых рентгенограммах грудного и поясничного отделов позвоночника (рис. 300).
Выделяют три основных типа деформации позвонков:
1) полпая компрессия снижение высоты тел позвонков па всем протяжении позвоночника;
2) клиновидная деформация позвонков, снижение высоты передней или задней части;
3) деформация верхней или нижней поверхности или обеих одновременно, позвонки приобретают форму рыбьих позвонков.
Рентгенологическое исследование должно выполняться в динамике. Перелом тела позвонка — это относительно поздний признак остсопороза, отсутствие перелома не исключает наличие остсопороза.
Самым современным методом лучевой диагностики остеопороза является остеоденситометрия — двойная энергетическая рентгеновская абсорбционометрия, В диагностике остеопороза определенное значение имеют биопсия гребешка подвздошной кости и биохимические исследования.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов
Источник
