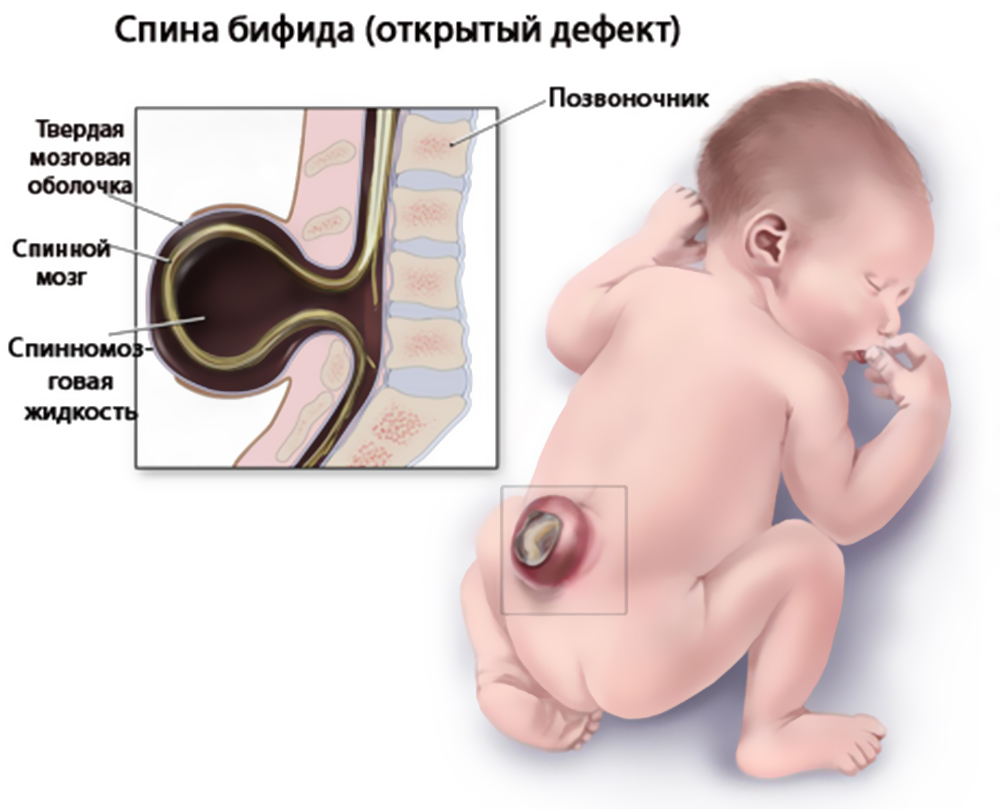
Позвоночник открытый у новорожденного
Расщепление позвоночника – один из наиболее часто встречающихся врожденных дефектов (примерно 1-2 случаев на 1000 новорожденных детей), который характеризуется в отсутствии части костной структуры одного или нескольких позвонков в области остистых отростков. В результате данного дефекта, при условии его обширности, спинной мозг с оболочками выпирает в данное отверстие, образуя спинномозговую грыжу.
Как и расщепление позвоночника, так и грыжа спинного мозга, могут иметь различные размеры – и, в связи с этим, симптоматика и последствия могут абсолютно разниться.
Типы расщепления позвоночника и виды спинномозговой грыжи
Встречается два основных типа расщепления позвоночника – скрытое и открытое (грыжевое).
- Скрытое расщепление позвоночника может быть очень небольшим дефектом, как правило – только одного позвонка. У большинства людей, имеющих данный дефект, он не проявляется никакими симптомами и часто обнаруживается случайно уже в зрелом возрасте человека, на обследовании совсем по другому поводу. Скрытое расщепление позвоночника имеет малые размеры дефекта тканей, и поэтому не сопровождается образованием спинномозговой грыжи. Единственный признак данной аномалии – небольшая впадина над данным сектором позвоночника.
- Открытое расщепление позвоночника – дефект с очевидными признаками и более серьезными последствиями для человека. Из-за обширной зияющей щели на протяжении нескольких позвонков образуется выпячивание, ограниченное от внешней среды лишь тонкими оболочками и содержащее в себе спинной мозг, его оболочки, а также ликвор. В ряде случаев нервные корешки не повреждены и выполняют свою функцию. При тяжелых степенях аномалии нервные корешки и стволы входят в содержимое спинномозговой грыжи.
Спинномозговая грыжа может быть двух видов:
- Менингоцеле – выпячивание образовано оболочками спинного мозга и ликвором. Спинной мозг находится в спинномозговом канале, он и нервные корешки не повреждены.
- Миеломенингоцеле (около 75% всех случаев патологии) – спинномозговая грыжа образована оболочками спинного мозга, ликвором и тканями спинного мозга. И нервные корешки, и спинной мозг в этом случае имеют серьезные повреждения.
Симптомы расщепления позвоночника, спинномозговой грыжи – как диагностируют патологию?
Как замечено выше, скрытый тип дефекта редко сопровождается какими-либо симптомами или проблемами в здоровье.
Открытый тип расщепления имеет следующие симптомы:
- Неестественное положение ног, асимметрия нижних конечностей, другие их дефекты.
- Полная или частичная потеря чувствительности тела и конечностей ниже участка поражения, полный или частичный паралич нижних конечностей.
- В подавляющем большинстве случаев наблюдается гидроцефалия, результатом чего появляются и другие патологии – эпилепсия, паралич и нарушение чувствительности отдельных участков тела, различные проблемы со зрением вплоть до полной его потери, нарушения деятельности мозга и психики.
- Невозможность контролировать функции мочеиспускания и дефекации, вследствие чего у больного могут наблюдаться энурез и энкопрез, полное недержание мочи и кала, или же острые задержки мочи и хронические запоры. В свою очередь, эти нарушения со временем приводят к инфицированию и воспалению почек.
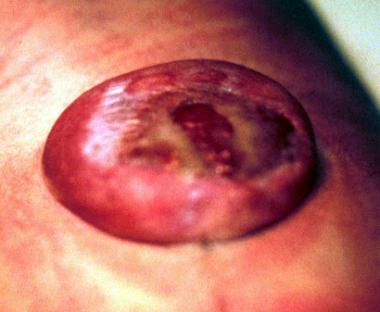
- Грыжевое выпячивание на спине новорожденного визуально заметно сразу же после его рождения. Оно являет собой мешок, обтянутый тонкой кожей, с мягким или жидким содержимым. В некоторых случаях мозговая часть грыжи бывает открытой наружу.
Диагностика расщепления позвоночника и спинномозговой грыжи
1.Большое значение для своевременной диагностики данного дефекта имеет пренатальная диагностика – патологию нервной трубки, расщепление тканей позвоночника и спинномозговую грыжу у плода можно заметить на УЗИ-сканировании при пренатальном скрининге.
Кроме того, лабораторное исследование крови и околоплодных вод беременной женщины покажет большую вероятность наличия этой аномалии у плода по содержанию большого количества альфа-фетопротеина.
2. После родов спинномозговое выпячивание на спине ребенка заметно невооруженным глазом и диагностируется сразу же.
3. Для определения степени расщепления и количества дефектных позвонков у ребенка используют рентгенодиагностику.
4. Для уточнения диагноза и определения сопутствующих дефектов и патологий используют МРТ- или КТ-диагностику.
Все методы лечения расщепления позвоночника – есть ли шансы на здоровую жизнь?
При установленных пренатальным скринингом дефектах нервной трубки у плода ставится вопрос о прерывании беременности во избежание рождения ребенка с тяжелыми патологиями.
В США были выполнены первые операции по внутриутробному хирургическому лечению расщепления позвоночника у плода. Исследования показали, что данное лечение значительно повышает шансы на нормальное развитие ребенка после рождения.
Но, к сожалению, данные операции слишком сложны, чтобы стать одним из основных методов лечения дефекта.
Скрытое расщепление позвоночника в лечении не нуждается, но человек должен наблюдаться у специалистов.
Хирургическое лечение спинномозговой грыжи и расщепления позвоночника является основным методом, который успешно используется при менингоцеле.
Прооперированный ребенок развивается в соответствии со своим возрастом и впоследствии не будет иметь практически никаких признаков данной патологии.
Несомненно, хирургическое вмешательство должно проводиться как можно в более раннем возрасте малыша.
Операция заключается в костной пластике позвонков и удалении выпячивающих частей спинномозговых оболочек и ликвора.
При миеломенингоцеле хирургическое лечение может быть проведено, оно имеет целью пластику костных тканей позвоночника и удалении мертвых тканей спинномозговой грыжи.
Но в данном случае операция не сможет избавить ребенка от тяжелых неврологических нарушений, паралича или умственной отсталости – дети получают инвалидность на всю жизнь.
При гидроцефалии у новорожденного с расщеплением позвоночника во время операции устанавливают шунт для оттока жидкости в грудной лимфатический проток.
Жизнь и реабилитация ребенка с расщеплением позвоночника
- При легкой степени патологии ребенок растет и развивается в соответствии с возрастом.
- Если спинной мозг и нервные корешки частично задеты, то у малыша будут наблюдаться урологические проблемы, а также проблемы с дефекацией. Такие дети нуждаются в постоянном уходе и специальных гигиенических процедурах. При сильных запорах питание должно быть основано на пище с повышенным содержанием клетчатки.
- Дети с данной патологией, осложненной гидроцефалией, должны находиться под постоянным наблюдением. Родителей таких больных обучают особенностям ухода за ними.
- При нарушениях подвижности конечностей больным назначаются курсы физиотерапии.
- При тяжелых осложнениях и параличах дети не могут ходить, им необходимы инвалидное кресло и постоянный уход в быту.
Межпозвонковые грыжи у взрослых
Причины расщепления позвоночника – кто в группе риска?
У женщин, которые уже имели детей с расщеплением позвоночника, данная патология при следующих беременностях обнаруживается в 6-8%. Это указывает на генетическую предрасположенность, хотя прямое наследование патологии учеными пока не доказано.
Причин возникновения дефекта нервной у плода – масса, и всё-таки основным фактором называют недостаток фолиевой кислоты в организме будущей мамы в момент зачатия и в первые недели беременности.
Именно поэтому прием фолиевой кислоты планирующими беременность и беременными женщинами называют главным методом профилактики расщепления позвоночника у будущего ребенка.
Появление дефекта у плода связывают также с комбинацией множества экзогенных (внешних) и эндогенных (внутренних) факторов:
- Плохая экология.
- Воздействие на организм матери токсических веществ или радиации.
- Заболевания будущей матери (например, диабет, ожирение).
- Инфекционные поражения плода при краснухе или гриппе матери на ранних сроках беременности.
- Прием будущей мамой антибиотиков и других препаратов (например, противосудорожных средств).
- Вредные привычки у беременной (алкоголь, курение, наркотики, курительные смеси).
- Недостаток витаминов и микроэлементов в рационе беременной.
Профилактика расщепления позвоночника у будущего ребенка
- Чтобы предотвратить возникновение данного дефекта у будущего малыша, женщина должна позаботиться о приеме фолиевой кислоты (норма – по 400 мкг в день) ещё во время планирования беременности и не прекращать его во время беременности до 12 недели – в период, когда идет закладка всех органов и систем плода.
- В питании планирующей и беременной женщины должны в большем количестве содержаться продукты, содержащие фолиевую кислоту: хлеб из цельнозерновой муки, отруби, зелень, фрукты и овощи зеленого цвета (брокколи, салат, шпинат и т.д.). Овощи, фрукты и зелень рекомендуют употреблять больше в сыром виде.
Источник
Виды врожденных аномалий и пороков развития позвоночника у детей – причины врожденных заболеваний позвоночника
Врожденные пороки развития позвоночника – это патология, развивающаяся внутриутробно, связанная с изменением конфигурации или количества позвонков. Нередко данные патологии сочетаются с другими врожденными пороками развития внутренних органов и систем.
Аномалии позвоночника классифицируются по нескольким видам – и, в зависимости от варианта и выраженности изменений, могут проявляться тяжелейшими симптомами сразу же при рождении малыша или прогрессируют по мере его роста и развития.
Кроме того, они могут существовать и бессимптомно, обнаруживаясь случайно на обследовании по другому поводу.
Содержание статьи:
- Виды врожденных аномалий позвоночника
- Причины врожденных патологий позвоночника
- Диагностика врожденных аномалий позвоночника
Виды врожденных аномалий позвоночника
Все аномалии позвоночника, сформировавшиеся внутриутробно, подразделяются на две большие группы – онтогенетического и филогенетического происхождения.
Есть также третья группа смешанных дефектов онтофилогенетического происхождения.
1.Виды врожденных деформаций позвонков, связанных с нарушением онтогенеза
Эти виды аномалий позвонков являются причиной тяжелых форм врожденных сколиозов.
- Пороки, связанные с недоразвитием, уменьшением или увеличением числа позвонков:
- Микроспондилия.
- Асимметричный позвонок.
- Уплощенный позвонок.
- Добавочные клиновидно сформированные позвонки и полупозвонки.
- Задние клиновидные позвонки.
- Сращение (частичное или полное) двух и более смежных позвонков в любом отделе.
- Синдром короткой шеи – сращивание и аномалии развития шейных и иногда также грудных позвонков (вследствие генетически обусловленной патологии, передающейся по наследству. Ещё одно название патологии – синдром Клиппеля-Файля).
- Бабочковидная форма позвонков.
- Расщепление позвоночника.
- Аномалии развития или отсутствие части дужки, остистых отростков, спондилолиз, спондилолистез. Незаращение дужек и тел позвонков.
2.Виды врожденных аномалий позвоночника, связанные с нарушением филогенеза
- Частичная или полная люмбализация (первый крестцовый позвонок отделен от крестца), сакрализация (пятый поясничный позвонок сращен с крестцом), окципитализация (слияние первого шейного позвонка и затылочной кости).
- Переходные седьмой шейный или первый грудной позвонки, которые характеризуются, соответственно, увеличением или уменьшением количества ребер – синдром добавочных шейных ребер).
- Любые другие виды увеличения или уменьшения численности позвонков.
3.Врожденные дефекты позвоночника комбинированного происхождения (онтофилогенетического)
Причины врожденных аномалий позвоночника
Этиология врожденных патологий позвоночника до конца не изучена, и во многих случаях точную причину патологии при рождении установить невозможно.
Но установлено, что чаще всего деформации и заболевания позвоночника возникают при:
- Генетических наследственных предпосылок, различных мутаций генов.
- Нарушениях внутриутробного развития плода по различным – экзогенным или эндогенным – причинам.
- Нарушениях в питании будущей матери, недостатке витаминов и микроэлементов, а также нарушениях обмена веществ организма беременной.
- Гормональных нарушениях в организме будущей мамы.
- Тяжелом токсикозе, нефропатии, гестозе беременных.
Диагностика врожденных аномалий позвоночника – можно ли их определить по симптомам?
Выполняет диагностику и ставит диагноз детский хирург или ортопед.
Диагностические методы, используемые сегодня:
- Рентгенография – позволяет определить добавочные позвонки или полупозвонки, нарушение формы позвонков, смещение относительно друг друга и т.д.
- Компьютерная томография (КТ) – позволяет более четко выявить костные нарушения позвоночного столба.
- Магнитно-резонансная томография (МРТ) – успешно выявляет нарушения со стороны спинного мозга и его структур, а также связочного аппарта.
Кроме того, для выявления патологий развития нервной трубки плода необходима пренатальная диагностика:
- Лабораторные исследования крови беременной, а также амниотической жидкости, для определения показателей ацетилхолинестеразы и α-фетопротеина.
- УЗИ-скриниг беременной.
Симптомы и морфологическая картина врождённых аномалий позвоночника
Аномалии, связанные с изменением формы или размеров позвонков, чаще всего встречаются в грудном отделе, хотя могут диагностироваться в любом секторе позвоночника.
 Клиновидные дефекты позвонков проявляются различными симптомами, в зависимости от положения дефектного сегмента.
Клиновидные дефекты позвонков проявляются различными симптомами, в зависимости от положения дефектного сегмента.
- Например, если большая сторона аномального позвонка находится в заднем отделе позвоночного столба, то у больного есть визуально заметный патологический кифоз, или горб.
- Если в переднем отделе, то наблюдается так называемая плоская спина.
- Боковое положение аномального сегмента является причиной формирования и развития сколиотической деформации.
- Плоскоклиновидные дефектные позвонки могут быть причиной формирования асимметричной грудной клетки (реберный горб), бочкообразной формы и укороченной грудной клетки и т.д.
- Комбинированные аномалии формируют кифосколиоз.
Диспластические аномалии позвонков могут существовать бессимптомно, а со временем проявляться следующими признаками:
- Болями различной силы и продолжительности, локализованной в спине или области грудной клетки.
- Нарушением функции тазовых органов.
- Неврологическим симптомокомплексом.
- Нарушениями работы сердца, сердечного ритма.
- Нарушениями дыхания.
Синдром Клиппеля-Файля имеет определенный набор симптомов:
- Визуально заметная укороченная шея («отсутствие шеи»).
- Линия роста волос расположена очень низко.
- Основание черепа имеет вдавленную форму.
- Лопатки расположены высоко.
- По бокам шеи могут быть заметные кожные складки от ушей до плеч.
- Неврологический симптомокомплекс.
Спондилолиз и спондилолистез
 Спондилолиз в большинстве случаев локализуется в 4 и 5 позвонках поясничного отдела позвоночника. Имеет следующие симптомы:
Спондилолиз в большинстве случаев локализуется в 4 и 5 позвонках поясничного отдела позвоночника. Имеет следующие симптомы:
- Боль в положении сидя и при физических нагрузках.
- Патологический лордоз в поясничной области.
- Напряжение длинных мышц вдоль позвоночника.
При увеличении нагрузок на позвоночник спондилолиз может стать причиной спондилолистеза – соскальзывания позвонка относительно другого.
Сакрализация, люмбализация локализуются в пояснично-крестцовом секторе позвоночника. Могут проявляться следующими симптомами:
- Боли в поясничном отделе.
- Напряженность, скованность в пояснице.
- Люмбализация часто является причиной возникновения спондилоартроза.
- Возникновение остеохондроза в зоне дефекта.
Слияние атланта и затылочной кости
Аномалия очень долгое время может существовать без симптомов и проявиться в зрелом возрасте следующими симптомами:
- Частые головокружения, приступы сильной головной боли.
- Тахикардия.
- Неврит лицевого нерва.
- Дисфагия – нарушения акта глотания.
- Хриплый голос.
- Нистагм.
Незаращение дужек позвонков в большинстве клинических случаев диагностируется в зоне 5 поясничного – 1 крестцового позвонков.
- Проявляется болями, характерными также для радикулита.
Расщепление позвоночника у новорожденных детей со спинномозговой грыжей – spina bifida
Расщепление позвоночника может быть открытым или скрытым, со спинномозговой грыжей или без неё.
- Открытое расщепление позвоночника без грыжи – рахишизис – визуальтно заметен сразу после рождения младенца – на спине отсутствует часть кожи, виден позвоночник и спинной мозг с оболочками.
- При спинномозговой грыже ребенка на спине наблюдается выпячивание, которое может быть различных размеров – от небольшого до огромного.
- Расщепление позвоночника сопровождается характерным комплексом симптомов, включающим в себя неврологические нарушения различной выраженности.
- Открытое расщепление и грыжа часто вызывают частичный или полный паралич нижних конечностей.
- Грыжа нередко сочетается с аномалиями развития нижних конечностей, неправильным положением.
- При спинномозговой грыже часто наблюдается и гидроцефалия.
Скрытые расщепления позвоночника не имеют ярко выраженных симптомов и не приводят к возникновению спинномозговой грыжи. Более того, они могут какое-то время существовать бессимптомно. Со временем они могут проявиться болями в пояснично-крестцовой зоне.
Источник
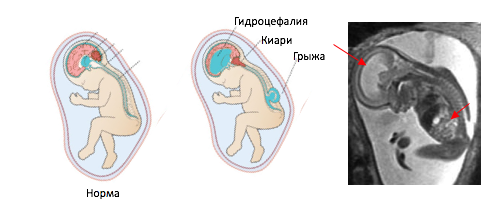
Под термином “спина бифида” ( Spina bifida ) понимается прирожденный дефект развития позвоночника и спинного мозга. Центральная нервная система возникает на 3-й неделе развития эмбриона. При нормальном развитии ребенка спинной мозг в позвоночнике полностью закрывается. Но иногда части костей позвонков не образуют надлежащим образом кольцевую защиту вокруг спинного мозга, оставляя отверстие. Когда это происходит, ребенок рождается с расщелиной позвоночника (открытый позвоночник ). В 80-90% случаев расщелины расположены в пояснично-крестцовой области (на уровне XII грудного позвонка); в остальных случаях – в шейно-грудной области, причем цервикальная форма встречается чаще, чем грудная. До 80% спинномозговых грыж сопровождается гидроцефалией или аномалией Арнольда-Киари, в 21-50% случаев описывают сочетанное сужение сильвиева водопровода.
Спина бифида или расщелина у детей встречается не так уже и редко: приблизительно у одного новорожденного на тысячу. Есть 3 вида расщелины позвоночника.
1. Спина бифида оккультная (bifida occulta) – врожденное отсутствие остистых отростков нескольких позвонков и незаращение дужек без явных аномалий нервной трубки. Располагается в пояснично-крестцовой области, наблюдается у 25% детей и 4% взрослых и протекает, как правило, бессимптомно, в лечении не нуждается. Дефект визуально не виден. Однако некоторые клинические признаки – необычный пучок волос, небольшое углубление или возвышение, родимое пятно на коже новорожденного над местом спинного дефекта – могут указыват на патологию. Bifida occulta редко связана с осложнениями или симптомами. Обычно обнаруживается случайно, когда человек делает рентген или МРТ. Распространенность этого вида порока не известна, но это, вероятно, самый распространенный тип расщелины позвоночника.
2. Менингоцеле. В таких случаях жидкость выходит из полости спинного мозга под кожу. Визуально это проявляется как выступ на коже. Число расщепленных дужек позвонков может быть разным. Неврологические нарушения при рождении незначительны. По мере роста ребенка они могут усиливаться в результате образования спаек в области нервных корешков, приводящих к нервно-мышечным нарушениям в области стоп и нейрогенным нарушениям функции мочевого пузыря (задержка мочи). Прогноз при адекватном хирургическое лечение хороший.
3. Миеломенингоцеле (spina bifida cystica). Это самая сложная и тяжелая форма расщелины позвоночника ( на рис. миеломенингоцеле у новорожденного).

Миелоцистоцеле – локальное расширение центрального канала с выбуханием задней стенки спинного мозга. Внешне на коже видно грыжеподобное образование. Обычно включает в себя неврологические проблемы, которые могут быть очень серьезными или даже смертельными.
Причины Spina bifida
Причины Спины бифида до конца не изучены. Наследственность, неправильное питание и воздействия вредных веществ, вероятно, способствуют появлению расщелины позвоночника. Рождение ребенка с расщеплением позвоночника увеличивает вероятность того, что другой ребенок в этой семье также будет иметь расщелину позвоночника в 8 раз. Однако, в примерно 95% случаев расщелины позвоночника, нет семейной истории дефектов нервной трубки.
Более высокая частота данной патологии у детей родившихся от более пожилых матерей. Другие факторы, такие как краснуха, гриппа и другие вирусные инфекции являются предрасполагающими. Также замечено, что у женщин с избыточной массой тела и сахарным диабетом риск рождения ребенка со Spina bifida повышается.
Исследования показали, что во многих случаях расщелины позвоночника можно предотвратить путем адекватного потребления фолиевой кислоты до и во время ранней беременности.
Некоторые данные свидетельствуют, что повышенная температура тела в первые месяцы беременности может повысить риск возникновения Spina bifida. Тем не менее, появляются дети с расщелиной позвоночника, которые имеют аномальный метаболизм фолиевой кислоты. Это говорит о том, что основная проблема – это не дефицит этого питательного вещества, а дефект его метаболизма.
Диагностика
Диагностика Спина Бифида не представляет трудностей. Во время беременности матери выполняют анализ крови (скрининговый тест) и ультразвуковое обследование плода. С помощью этих обследований врачи проверяют плод на наличие признаков пороков позвоночника и других заболеваний. Если результаты тестов заставляют заподозрить врожденный порок, матери предлагают амниоцентез – обследование, которое подтверждает или исключает наличие Спины Бифида.
После родов, при подозрении на наличие порока, врач может назначить рентгенологическое обследование, МРТ или КТ для оценки степени тяжести дефекта.
Лечение расщеплины позвоночника
В большинстве случаев легкие степени Спины Бифида у детей не требуют специального лечения.
Дети с менингоцеле обычно требуют хирургического удаления кисты, далее возможна инвалидность.
Дети с миеломенингоцеле требуют сложного и часто пожизненного лечения и помощи. В некоторых случаях операцию, направленную на коррекцию тяжелых степеней spina bifida можно выполнить еще до рождения ребенка. Операция проводится между 19-ой и 25-ой неделями беременности. Сторонники такой операции полагают, что функция нервов детей с расщелиной позвоночника быстро ухудшается после рождения, поэтому лучше восстанавливать подобные дефекты во время беременности, пока ребенок находится в матке. Однако, как и у любой операции, возможны осложнения.
Ребенок, родившийся с миеломенингоцеле требует немедленного и специализированного ухода. Ребенок должен быть немедленно переведен в центр, где ему может быть выполнена операция. Лечение антибиотиками начинается сразу, как только миеломенингоцеле диагностируется; это предотвращает инфицирование спинного мозга, что может быть смертельным. Операция включает в себя заправление оголенных участков спинного мозга и нервных корешков в окружающую мембрану, закрытие отверстия в спинном мозге. Дополнительные операции могут быть необходимы, чтобы устранить проблемы, мешающие ходьбе и другими функциями жизнидеятельности.
Исследования показали, что рождение ребенка через кесарево сечение может уменьшить тяжесть паралича у многих детей с расщелиной позвоночника. Пары, которые имеют пренатальный диагноз “расщелина позвоночника” у своего ребенка, должны рассмотреть запланированное кесарево сечение.
Каковы осложнения расщелины позвоночника?
Даже после проведения одной или несколько операций, некоторая инвалидность почти всегда остается. Различные степени паралича ног, искривления позвоночника ( сколиоз ), бедра, ноги (ног), а также проблемы с кишечником и контроля мочеиспускания являются наиболее распространенными явлениями инвалидности.
Гидроцефалия (накопление жидкости в головном мозге) является еще одной распространенной остаточной проблемой, затрагивающей большинство людей с расщеплением позвоночника. Наличие некоторого количества жидкости вокруг мозга является нормальным и здоровым явлением, но из-за расщелины позвоночника жидкость часто не может стекать естественным образом. Без лечения эта дополнительная жидкость может скапливаться в больших объемах вокруг мозга, вызывая неврологические проблемы или задержки умственного развития. Тем не менее, эти люди могут иметь нормальный интеллект, если их гидроцефалия лечится адекватно.
Патологические переломы костей происходят в значительной степени у людей с расщеплением позвоночника. Патологический перелом – это который возникает из -за слабости или болезни в костях, а не только из – за травмы.
Дефицит гормона роста, приводящий к низкорослости, часто встречается у людей с расщеплением позвоночника. В среднем они несколько ниже, чем их братья и сестры.
Психологические, социальные и сексуальные проблемы возникают чаще у людей с расщеплением позвоночника, чем в общей популяции.
Аллергия на латекс ( используется для изготовления медицинских перчаток, воздушных шаров и др.) очень часто встречается у людей с расщеплением позвоночника. Это, как полагают, есть результат интенсивного воздействия латекса в первые годы жизни из-за частых операций и других медицинских процедур. Аллергическая реакция на латекс может быть опасна для жизни.
По материалам https://www.emedicinehealth.com
Источник