Позвоночник крестцовый отдел лечение

 Под остеохондрозом понимают патологическое изменение конфигурации позвонков с морфологическими нарушениями, вызванными многолетними нагрузками. Поясничный отдел позвоночника наиболее уязвим в этом плане, поскольку здесь самые большие статические и динамические нагрузки.
Под остеохондрозом понимают патологическое изменение конфигурации позвонков с морфологическими нарушениями, вызванными многолетними нагрузками. Поясничный отдел позвоночника наиболее уязвим в этом плане, поскольку здесь самые большие статические и динамические нагрузки.
Статьи рубрики:

Какой эффект от гимнастики при остеохондрозе пояснично-крестцового отдела позвоночника? Комплексы упражнений
Остеохондроз поясницы чуть ли не самое первое заболевание по распространенности среди людей старше 30 лет. Суть болезни заключается в поражении межпозвоночных дисков пояснично-крестцового отдела посредством их неестественного сжатия во время тяжелой статической работы, которая сильно нагружает спину. К таким видам работ относятся грузчики, офисная работа и т. д.

Эффективные комплексы ЛФК при остеохондрозе пояснично-крестцового отдела позвоночника
Остеохондроз пояснично-крестцового отдела сегодня — не редкость, ведь чаще страдает именно нижний отдел, так как на него приходится большая нагрузка при беге, ходьбе, сидении и пр. Позвонки соединены между собой эластичными дисками, которые обладают амортизационными свойствами и обеспечивают гибкость позвоночника. Каждый диск содержит полужидкое ядро, обрамленное твердым фиброзным кольцом, покрытым хрящом. При остеохондрозе нарушается кровоснабжение …

Различные комплексы упражнений при остеохондрозе поясничного и крестцового отдела позвоночника
Остеохондроз – заболевание, при котором в области позвоночного столба протекают дегенаративно-дистрофические процессы. При развитии патологии больше всего страдают межпозвоночные диски. Основным признаком остеохондроза является болевой синдром, который пациент испытывает постоянно. Чтобы его купировать, больной вынужден применять различные методы терапии. На начальных стадиях достаточно выполнять упражнения лечебной физкультуры, чтобы не испытывать мучительных болей и предотвратить дальнейшее …

Все об основных методах лечения остеохондроза пояснично-крестцового отдела позвоночника
Остеохондроз – это дегенеративное поражение позвоночника, сопровождающееся дистрофией и деформацией межпозвонковых дисков, снижением высоты и клювовидными разрастаниями. Заболевание чаще поражает пояснично-крестцовый отдел, так как именно сюда приходятся большие нагрузки (особенно на 4 и 5 сегменты). Чаще рискуют люди трудоспособного возраста.

Основные симптомы, диагностика и лечение остеохондроза крестцово-поясничного отдела позвоночника
Остеохондроз – это одна из форм поражения позвоночника, характеризуется дистрофией и деформацией межпозвоночных дисков. Патология может развиться в различных частях позвоночника, но чаще всего поражается крестцовый отдел, вслед за которым в воспалительный процесс вовлекается поясница. Связано это с тем, что на поясничный отдел приходится большая нагрузка, обусловленная двигательными функциями и физическими нагрузками.

Определение остеохондроза пояснично-крестцового отдела позвоночника и его код по МКБ-10
Остеохондроз пояснично-крестцового отдела — это широко распространенное заболевание скелетной оси человека. Эта неприятная болезнь возникает из-за изменений, которые происходят в межпозвоночных дисках.
Источник
Поясничная радикулопатия (корешковый синдром) – это неврологическое состояние обусловленной компрессией одного из корешков L1-S1, для которого характерно наличие боли в пояснице с иррадиацией в ногу. Компрессия корешка может проявляться не только болью (иногда простреливающего характера), но и нарушением чувствительности онемением, парестезиями или мышечной слабостью. Радикулопатия( корешковый синдром) может возникать в любой части позвоночника, но она наиболее часто он возникает в поясничном отделе . Люмбо-сакральная радикулопатия встречается примерно у 3-5% населения, как у мужчин так и женщин, но ,как правило, у мужчин синдром встречается в возрасте 40 лет, а у женщин синдром развивается в возрасте от 50 до 60 лет. Лечение корешкового синдрома пояснично-крестцового отдела позвоночника может быть проведено как помощью консервативных методов, так и с использованием оперативных техник.

Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания

У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
- Боль в спине с иррадиацией в ягодицу, ногу и простирающаяся вниз позади колена, в стопу – интенсивность боли зависит от корешка и степени компрессии.
- Нарушение нормальных рефлексов в нижней конечности.
- Онемение или парестезия (покалывание) могут наблюдаться от поясницы до стопы, в зависимости от зоны иннервации пораженного нервного корешка.
- Мышечная слабость может возникать в любой мышце, которая иннервируется защемленным нервным корешком. Длительное давление на нервный корешок может вызвать атрофию или потерю функции конкретной мышцы .
- Боль и местная болезненность локализуются на уровне поврежденного корешка.
- Мышечный спазм и изменения позы в ответ на компрессию корешка.
- Боль усиливается при нагрузке и уменьшается после отдыха
- Потеря возможности совершать определенные движения туловищем: невозможность разгибаться назад, наклоняться в сторону локализации компрессии или долго стоять.
- Если компрессия значительная, то могут быть затруднительны такие виды активности как сидение, стояние и ходьба.
- Изменение нормального лордоза поясничного отдела позвоночника.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.

Паттерны боли
- L1 – задняя, передняя и внутренняя поверхность бедра.
- L2 – задняя, передняя и внутренняя поверхность бедра.
- L3 – задняя и передняя, ??а внутренняя поверхность бедра с распространением вниз .
- L4 – задняя и передняя поверхность бедра, к внутренней поверхности голени, в стопу и большой палец стопы .
- L5 – По заднебоковой части бедра, передней части голени, верхней части стопы и среднего пальцы стопы
- S1 S2 – Ягодица, задняя часть бедра и голени.
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
- Псевдорадикулярный синдром
- Травматические повреждения дисков в грудном отделе позвоночника
- Повреждения дисков в пояснично-крестцовом отделе
- Стеноз позвоночного канала
- Cauda equina
- Опухоли позвоночника
- Инфекции позвоночника
- Воспалительные / метаболические причины – диабет, анкилозирующий спондилоартрит, болезнь Педжета, арахноидит, саркоидоз
- Вертельный бурсит
- Интраспинальные синовиальные кисты
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
- Рентгенография – может обнаружить наличие дегенерации суставов, определить переломы, пороки развития костей, артрит, опухоли или инфекции.
- МРТ – ценный метод визуализации морфологических изменений в мягких тканях, включая диски, спинной мозг и нервные корешки.
- КТ (МСКТ) предоставляет полноценную информации о морфологии костных структур позвоночника и визуализацию спинальных структур в поперечном сечении.
- ЭМГ (ЭНМГ) Электродиагностические (нейрофизиологические) исследования необходимы для исключения других причин сенсорных и двигательных нарушений, таких как периферическая невропатия и болезнь моторных нейронов
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
- Покой: необходимо избегать действий, которые вызывают боль (наклон, подъем, скручивание, поворот или наклон назад. Покой необходим при остром болевом синдроме
- Медикаментозное лечение: противовоспалительные, обезболивающие препараты, миорелаксанты.
- Физиотерапия. При остром болевом синдроме эффективно применение таких процедур как криотерапия или хивамат. Физиотерапия позволяет уменьшить боль и воспаление спинальных структур. После купирования острого периода физиотерапия проводится курсами( ультразвук, электростимуляция, холодный лазер, и др.).
- Корсетирование. Использование корсета возможно при остром болевом синдроме для уменьшения нагрузки на нервные корешки, фасеточные суставы, мышцы поясницы. Но длительность ношения корсета должна быть непродолжительной, так как продолжительная фиксация может привести к атрофии мышц.
- Эпидуральные инъекции стероидов или инъекции в область фасеточных суставов используются для уменьшения воспаления и купирования боли при выраженном корешковом синдроме.
- Мануальная терапия. Манипуляции позволяют улучшить мобильность двигательных сегментов поясничного отделе позвоночника , снять избыточное напряжение мышц . Использование методов мобилизации также помогает модулировать боль.
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
- ЛФК. Физические упражнения включают упражнения на растяжку и укрепление мышц . Программа упражнений позволяет восстановить подвижность суставов, увеличить диапазон движений и усилить мышцы спины и брюшной полости. Хороший мышечный корсет позволяет поддерживать, стабилизировать и уменьшать напряжение на спинномозговые суставы, диски и снизить компрессионное воздействие на корешок. Объем и интенсивность физических упражнений должны увеличиваться постепенно для того, чтобы избежать рецидивов симптоматики.
- Для того чтобы добиться стойкой ремиссии и восстановления функциональности позвоночника и двигательной активности в полном объеме необходимо, чтобы пациент после прохождения курса лечения продолжал самостоятельные занятия, направленные на стабилизацию позвоночника. Программа упражнений должна быть индивидуальной .
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
- Усиление радикулярной боли
- Признаки усиления раздражения корешка
- Слабость и атрофия мышц
- Недержание или нарушение функции кишечника и мочевого пузыря
При нарастании симптоматики, может быть показано хирургическое вмешательство, для того чтобы снять компрессию и удалить дегенеративные ткани, которые оказывают воздействие на корешок. Хирургические методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника будут зависеть от того, какая структура вызывает компрессию . Как правило, эти методы лечения включают какой-либо способ провести декомпрессию корешка , либо стабилизировать позвоночник.

Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
- Фиксация позвонков (спондилодез – передний и задний)
- Поясничная ламинэктомия
- Поясничная микродискэктомия
- Ламинотомия
- Трансфораминальный поясничный интеркорпоральный спондилодез
- Имплантация кейджа
- Коррекция деформации
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Профилактика
Развитие корешкового синдрома в пояснично-крестцовом отделе позвоночника можно предотвратить. Чтобы уменьшить вероятность развития этого состояния необходимо:
- Практиковать хорошую осанку, сидя и стоя, в том числе во время вождения автомобиля.
- Использовать правильную механику тела при подъеме, толкании, вытягивании или выполнении любых действий, которые оказывают дополнительную нагрузку на позвоночник.
- Поддерживать здоровый вес. Это уменьшит нагрузку на позвоночник.
- Не курить.
- Обсудить свою профессию с врачом ЛФК, который может провести анализ рабочих движений и предложить меры по снижению риска получения травмы.
- Мышцы должны быть сильными и эластичными. Необходимо последовательно поддерживать достаточный уровень физической активности .
Чтобы предотвратить рецидивы поясничной радикулопатии, необходимо:
- Продолжать использовать новые привычки, позы и движения, которые рекомендованы врачом ЛФК.
- Продолжать выполнять программу домашних упражнений, которую подобрал врач ЛФК.
- Продолжать оставаться физически активными и поддерживать форму.
Источник
Остеохондроз – это дистрофически-дегенеративное заболевание костной и хрящевой ткани, которое в большинстве случаев поражает позвонки и межпозвоночные диски. Остеохондроз крестцового (поясничного) отдела доставляет человеку значительный дискомфорт, негативно отражаясь не только на состоянии спины, а и нижних конечностей. Откладывать лечение остеохондроза крестцового отдела нельзя, поскольку патологический процесс будет только прогрессировать, вызывая большую боль. Лечение остеохондроза должно быть комплексным и назначаться специалистом.
В Юсуповской больнице можно пройти полный курс лечения остеохондроза, включая реабилитацию для восстановления утраченных функций и улучшения общего самочувствия. Терапию остеохондроза составляют опытные неврологи совместно с физиотерапевтами, что позволяет достигать лучшего результата в лечении заболевания.
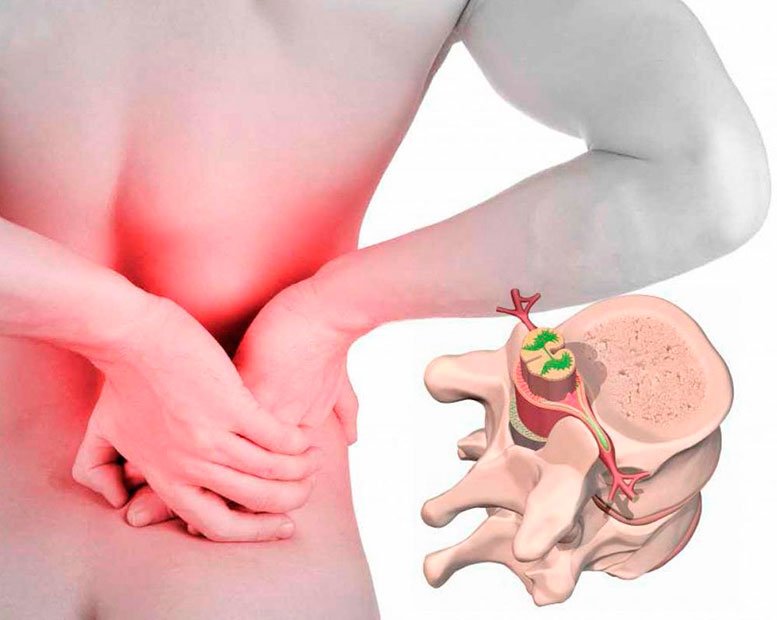
Остеохондроз крестцового отдела позвоночника: симптомы и лечение
Остеохондроз крестцового (поясничного) отдела позвоночника является наиболее распространенной формой данной патологии. В этом случае поражаются межпозвоночные диски, суставные хрящи и позвонки крестцового отдела. Заболевание вызывает сильные боли в области поясницы и приводит к временной нетрудоспособности.
Остеохондроз – хроническое заболевание с периодами обострения. Полностью устранить остеохондроз возможно на начальной стадии заболевания, при незначительных нарушениях. В случае развития серьезного патологического процесса необходимо будет много времени для нормализации состояния позвоночника, а специальное медикаментозное лечение поможет остановить дистрофические изменения. Поэтому остеохондроз необходимо начинать лечить сразу после появления первых признаков.
К наиболее характерным признакам остеохондроза крестцового отдела относятся:
- боль в области поясницы во время движения или в покое;
- нарушение подвижности позвоночника в области поясницы;
- повышенная чувствительность области поражения.
С развитием заболевания боль и дискомфорт распространяются на область ягодиц и нижние конечности. Ущемление нервных корешков позвоночника нарушает работу периферических нервных окончаний, которые находятся в нижней части тела. У больного возникают неприятные ощущения во время ходьбы, кашля, появляются покалывания и ощущение «мурашек» в стопах.
Во время острого периода пациента мучает сильная боль с «прострелами». Боль может отражаться в ягодицах и ногах, затрудняя передвижение. В этот период значительно ухудшается трудоспособность человека. В тяжелых случаях больной все время находится в одной позе лежа на животе, поскольку ему больно шевелить любыми частями тела.
Лечение остеохондроза включает несколько мероприятий, которые дополняют друг друга. Необходимо четко следовать рекомендациям врача, так как невыполнение предписаний замедлит процесс выздоровления или лечение пройдет безрезультатно.
Остеохондроз крестцового отдела позвоночника: медикаментозная терапия
Одной из составляющих терапии остеохондроза крестцового отдела позвоночника является медикаментозное лечение. Прием лекарственных средств помогает убрать воспаление и боль, расслабить мышцы, остановить дистрофический процесс. При остеохондрозе используют следующие разновидности медикаментов:
- нестероидные противовоспалительные средства. Они способствуют устранения воспаления и действуют как обезболивающее;
- болеутоляющие средства. Если нестероидные противовоспалительные препараты не справляются с болевыми ощущениями, пациенту назначают дополнительно более сильные анальгетики;
- миорелаксанты. Способствуют снятию спазма мышц;
- хондропротекторы. Восстанавливают и укрепляют костную и суставную ткань, замедляют прогрессирование дегенеративно-дистрофического процесса;
- Витаминные и минеральные комплексы. Витамины группы В, которые обычно назначают при остеохондрозе, улучшают нервную проводимость, а поливитамины действуют укрепляюще на весть организм.
При обострении остеохондроза пациенту назначают «блокады». Это введение обезболивающего средства непосредственно в область поражения с помощью инъекции. Так можно быстро устранить острую боль и начинать основной курс лечения.
Остеохондроз крестцового отдела: физиотерапия
Физиотерапевтические методы лечения остеохондроза также важны, как и медикаментозные. Без их выполнения невозможно добиться положительных результатов в лечении остеохондроза. К физиотерапии приступают после окончания острого периода заболевания. Процедуры выполняют в условиях медицинского учреждения под контролем специалистов. В дальнейшем некоторые из них (например, ЛФК) можно продолжать выполнять дома.
К методам физиотерапии относятся:
- лечебная физкультура (ЛФК);
- массаж;
- вытяжение позвоночника;
- рефлексотерапия (иглоукалывание);
- аппаратные методы (электрофорез, ультразвук, лазеротерапия, магнитотерапия).
Процедуры назначаются неврологи и физиотерапевтом. Они должны проходиться курсом от 10 сеансов. При необходимости курс физиотерапии повторяют через некоторый промежуток времени.
Крестцовый остеохондроз: лечение и диагностика в Москве
Перед началом лечения очень важно установить точный вид заболевания и его локализацию. В Москве диагностика и лечение остеохондроза качественно выполняется в Юсуповской больнице. Диагностический центр больницы оснащен по последнему слову техники, что позволяет быстро и точно выявлять патологию, а это важно для скорейшего начала адекватной терапии.
Лечение остеохондроза в Юсуповской больнице выполняют опытные неврологи, физиотерапевты, реабилитологи и другие специалисты. В штате больницы работают квалифицированные инструкторы ЛФК, массажисты, рефлексотерапевты. Большой опыт и высокий профессионализм узких специалистов позволяют достигать максимальных результатов в лечении самых сложных случаев остеохондроза. Курс терапии подбирается индивидуально, с учетом всех особенностей пациента, его состояния и физических возможностей. Это способствует плавному и надежному восстановлению организма и укреплению здоровья.
Записаться на прием к неврологам, реабилитологам, физиотерапевтам и другим специалистам клиники, уточнить информацию о работе диагностического центра и другой интересующий вопрос можно по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре

Логопед-дефектолог

Врач-невролог, к.м.н.

Врач-невролог, к.м.н.
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
