Послеоперационный период после удаления кисты позвоночника
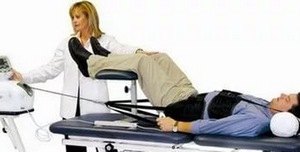
Рассмотрим процедуру удаления кисты из организма, виды операций и процесс восстановления со сроками реабилитации.
Удаление кисты
Под кистой подразумевают аномальный отросток, который располагается в тканях нашего организма.
Внутри новообразование может содержать отмершие клетки кожи, затвердевшие частички жира, а также физиологические жидкости.
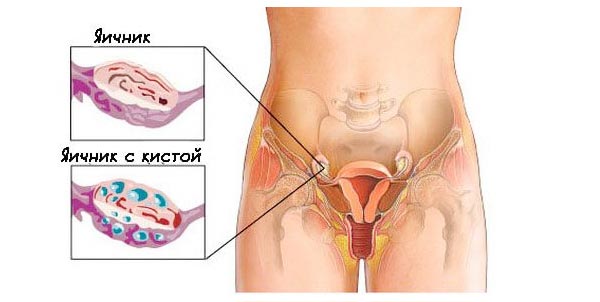
При своевременном выявлении она подлежит удалению. Важна как сама операция по удалению, так и реабилитация после удаления кисты.
Практически всегда она носит доброкачественный характер, в редких случаях содержит злокачественные клетки. Они могут образовываться в любом месте на теле: яичники, почки, спина, пах, печень и даже мозг.
Виды операций по удалению кисты
На сегодняшний день производится несколько видов операций. Все зависит от места и вида новообразования.
Способы хирургического вмешательства:
- пункция;
- лапароскопия;
- полостное вмешательство.
Хирургическое вмешательство может быть как плановым, так и срочным.
Показанием для неотложного проведения операции является:
- перекрут ножки новообразования;
- разрыв;
- образование гнойных масс.
Подобные осложнения проявляются острой болью. Значительное увеличение температуры тела свыше 38°. Тошнота сопровождающаяся рвотой. Полуобморочное состояние.
Рассмотрим виды операций более подробно.
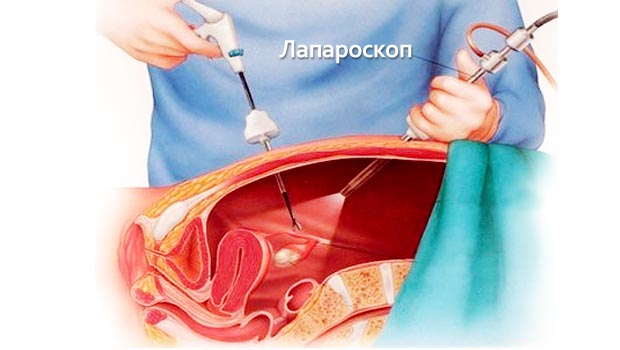
Лапароскопия – наиболее распространенный метод оперативного вмешательства, так как является менее травматичным.
Пункция кисты применяется очень редко, когда новообразование небольшого размера и отсутствует воспалительный процесс. Под ультразвуковым просмотром проводится иссечение с помощью специальной насадки.
Пациенты легко ее переносят, реабилитация после операции по удалению кисты проходит в минимальные сроки. Для проведения операции делается три разреза. В один вводится кабель с камерой, в другие – необходимые инструменты.
Образования необходимо удалять очень аккуратно, дабы их содержимое не вылилось внутрь организма.
В недавнее время полостная операция являлась единственным способом избавления. В наше время применяется очень редко.
Показаниями к ее проведению является риск злокачественного перерождения или же возникновение кровотечения при проведении лапароскопии.
Возможные осложнения
Хирургическое вмешательство увеличивает риск развития последствий.
Иногда воспалительный процесс может развиться из-за отсутствия элементарной гигиены. Высока вероятность проникновения инфекции в организм.
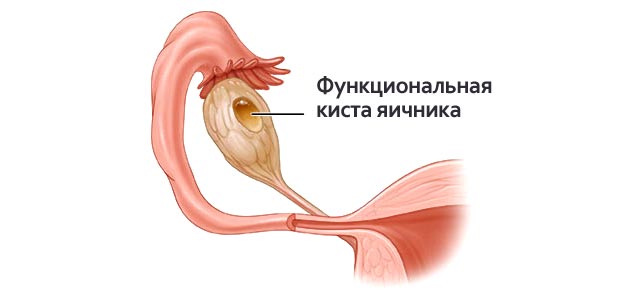
Осложнения лечения новообразования на яичнике:
- высокая температура тела;
- интенсивная боль внизу живота;
- выделения приобретают темный окрас;
- кровотечение;
- припухлость и отечность кожного покрова;
- повторное образование;
- травматизм близко расположенных органов.
Факторы, которые влияют на развитие осложнений:
- наличие лишнего веса;
- беременность;
- заболевания хронического характера;
- злоупотребление никотином и алкоголем;
- прием медикаментов;
- развитие спаечного процесса.
Реабилитация после операции по удалению кисты яичника может сопровождаться различными неприятными симптомами – в таком случае незамедлительно обратитесь к врачу. Операция – это стресс для организма. Часто человек впадает в депрессию.
Сроки реабилитации после удаления кисты
Восстановление составляет от 2 недель до 1 месяца.
Все зависит от тяжести хирургического вмешательства и развития различных осложнений.
Реабилитация после удаления кисты почки пройдет быстрее, если она проводилась с применением лапароскопии. Восстановительный период после применения полостной операции длительный.
Особенности реабилитации после разных видов операций
Пункция кисты – малотравматичная процедура. Восстановительный период проходит быстро. После проведения пациент находится в медицинском учреждении на протяжении 2-х дней.
Реабилитация после удаления кисты яичника включает прием антибактериальных препаратов. При негативной динамике наблюдение осуществляют еще 2 месяца. Через полгода можно применять иной вид вмешательства для борьбы с проблемой.
Послеоперационный период длиться две недели. Общий срок реабилитации – 1 месяц.
Она включает:
- прием гормональных препаратов;
- фотофорез;
- лазерная и магнитная терапия;
- диетическое питание;
- незначительные физические нагрузки;
- физиотерапевтические методы.
При использовании лапароскопии выписка из стационара проводится на вторые сутки. В первое время пациенту необходим полный покой и постельный режим.
Важен пересмотр рациона. Необходимо стараться как можно меньше нагружать кишечник. Реабилитация после удаления кисты яичника при лапароскопии включает прием легкой и полезной пищи.
Первый этап восстановления начинается после проведения операции и заканчивается после снятия швов.
Длительность периода – от недели до двух. Важно осуществлять дыхательную гимнастику, а также включить лечебные упражнения.
С 4-го дня показаны физиотерапевтические методы. Врач должен наблюдать пациента два раза в год.
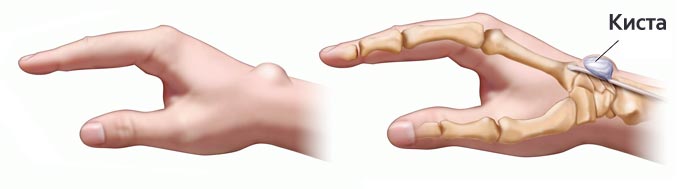
Реабилитация после удаления кисты бейкера коленного сустава включает покой ноги на протяжении нескольких дней. Для недопущения развития тромбоза глубоких вен необходимо использовать компрессионный трикотаж.
Реабилитация после удаления кисты Бейкера включает также ношение специального ортеза.
При полостной операции пациенту первое время необходимо придерживаться постельного режима. Начинать движения можно по рекомендации врача.
Все зависит от места разреза. Если ощущается боль в области шва, показан прием обезболивающих препаратов. Стоит обратить внимание на специальную диету и питьевой режим. При данном виде операции теряется много жидкости.
Беременность после лапароскопии кисты яичника
В ходе операции удаляется сам нарост, ткани яичника практически не травмируются. Нет никаких препятствий к беременности.
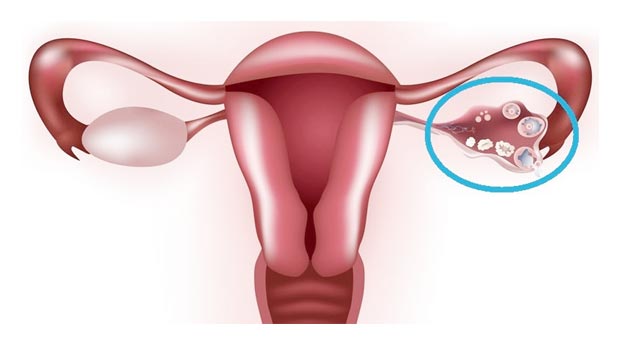
Врачи рекомендуют, перед планированием беременности, пропустить несколько циклов, спустя 2-3 месяца можно переходить к зачатию.
Исключением является эндометриоидное новообразование, которое требует полного лечения специальными препаратами, для обеспечения успешного вынашивания плода. Не стоит расстраиваться, если беременность наступит не сразу, ведь организм у каждой женщины индивидуален.
Дополнительные рекомендации
Реабилитация после удаления кисты головного мозга включает занятия со специалистом по ЛФК, массажистом, рефлексотерапевтом.
Важен прием специальных медикаментов, которые способны облегчить отек и улучшить кровоток. В течение месяца пациента могут беспокоить головные боли.
Человека, после перенесенной операции, нельзя считать полностью здоровым. На протяжении жизни его могут сопровождать проблемы с сосудами и мозгом.
Реабилитация после удаления арахноидальной кисты мозга проходит так же, как и в предыдущем случае.
Операция по удалению новообразования с копчика переносится легко. Период заживления происходит на протяжении месяца. В период реабилитации запрещено сидеть. Реабилитация после удаления кисты копчика включает прием антибиотиков и обезболивающих препаратов. Для скорейшего срастания тканей назначаются физиологические процедуры. Пациент полностью восстанавливается.
Ранняя диагностика и лечение кисты дают положительный прогноз. Данный вид новообразования не злокачественный, поэтому пациент полностью восстанавливается. Наименее травматичными способами оперативного вмешательства являются пункция и лапароскопия.
Наверх ↑
Источник
Межпозвоночная грыжа – довольно распространенное заболевание позвоночника. Сегодняшний уровень медицины позволяет в большинстве случаев обеспечить лечение этого заболевания без применения оперативного вмешательства. Однако в некоторых случаях проведения операции не избежать. Не менее важен и реабилитационный период после проведения хирургического удаления межпозвоночной грыжи.
Многие пациенты считают, что операция подарит полное излечение и не принесет никаких изменений в жизнь. Однако это далеко не так. Если не придерживаться рекомендаций врача и просто избавить себя от нагрузок, то возвращение болезни долго ждать не придется. Правильно организованный процесс послеоперационной реабилитации – залог того, что не произойдет рецидив болезни и не придется заново лечить грыжи и протрузии.
Содержание статьи:
Задачи и периоды реабилитации
Что включает, запреты
Особенности в зависимости от локализации грыжи
Важные составляющие
Виды операций по удалению грыжи
С каждым годом разрабатываются новые методики проведения удаления грыжи позвоночника, которые позволяют уменьшить операционную травму. Все большую распространенность приобретают малоинвазивные операции: микродискэктомия и эндоскопия.
 Первая операция проводится под микроскопом и предполагает удаления части желтой связки, располагающейся в межпозвоночном отверстии. Эндоскопия проводится при помощи специального эндоскопа, который подводится к грыже через маленький разрез (не более 0,5 см). За ходом операции следят на мониторе. Специальное устройство прибора позволяет удалять грыжу и пульпозное ядро из диска. Эта операция еще менее инвазивна, чем микродисэктомия. Но, все же, иногда проводят более радикальные операции (дискэктомия, ламинэктомия), которые предполагают удаление грыжи вместе с поврежденным диском. Период реабилитации после таких операций более длительный и сложный.
Первая операция проводится под микроскопом и предполагает удаления части желтой связки, располагающейся в межпозвоночном отверстии. Эндоскопия проводится при помощи специального эндоскопа, который подводится к грыже через маленький разрез (не более 0,5 см). За ходом операции следят на мониторе. Специальное устройство прибора позволяет удалять грыжу и пульпозное ядро из диска. Эта операция еще менее инвазивна, чем микродисэктомия. Но, все же, иногда проводят более радикальные операции (дискэктомия, ламинэктомия), которые предполагают удаление грыжи вместе с поврежденным диском. Период реабилитации после таких операций более длительный и сложный.
Возможные осложнения операций
К сожалению, все операции опасны проявлением осложнений. Одни из них могут возникнуть в ходе проведения вмешательства. Это – разрыв твердой мозговой оболочки и повреждение нервных корешков. В первом случае возможно развитие понижения внутричерепного давления из-за подтекания ликвора, в результате чего первые несколько недель после операции пациента будут тревожить головные боли. Страшным последствием разрыва твердой оболочки спинного мозга является менингит. При повреждении нерва некоторое время после операции может наблюдаться снижение чувствительности и онемение некоторых участков тела или конечностей.
В послеоперационном периоде также возможны осложнения. В первую очередь это – спаечный и рубцовый процесс, возникающий в месте оперативного вмешательства. Если соединительная ткань разрастется слишком сильно, то она может сдавливать спинномозговые оболочки и сужать сам спинномозговой канал. Кроме этого, могут развиваться и другие осложнения: нагноение раны, инфекционное заражение организма, тромбоз глубоких вен ног. Эти осложнения называют ранними, так как они возникают непосредственно в первые дни после операции.
Могут появляться и так называемые поздние осложнения, возникающие через несколько месяцев или лет после операции. Как раз их появления можно избежать, проведя правильно реабилитационный период. К таким осложнениям относят: боли из-за компрессии нервных корешков рубцовой тканью, рецидив грыжи, развитие артроза, остеомиелита, спондилита, остеохондроза и других дегенеративных заболеваний позвоночника.
Задачи реабилитации
Реабилитационный период очень важен для возвращения к нормальной жизнедеятельности и предотвращения поздних осложнений. Он должен обеспечить:
-
 устранение всех болевых ощущений;
устранение всех болевых ощущений; - нормализацию состояния здоровья пациента в кратчайшие сроки после операции;
- ликвидацию остаточных неврологических нарушений;
- восстановление двигательных возможностей пациента и нормального функционирования опорно-двигательного аппарата;
- приведение в нормальное состояние тонуса мышц;
- возвращение пациента к нормальной жизнедеятельности.
Периоды реабилитации
Выделяют 3 периода реабилитации: ранний, поздний и отстроченный. В зависимости от сложности проведенной операции продолжительность каждого из них может изменяться, однако обычно они составляют:
- первые 2 недели после операции – ранний период, во время которого пациента избавляют от болезненных ощущений и оказывают психотерапевтическую поддержку;
- 2-8 неделя после операции– поздний период, в течение которого пациента возвращают к привычному образу жизни;
- со 2-го месяца после операции и на протяжении всей жизни – отстроченный период, который предполагает выполнение мероприятий, которые предупредят развитие осложнений и восстановят все функции опорно-двигательного аппарата.
Да, вы не ошиблись, соблюдать некоторые реабилитационные рекомендации придется всю жизнь после перенесенного хирургического вмешательства.
Что включает реабилитационный период?
Реабилитационные период представляет собой целый комплекс мер, которые необходимы для восстановления нормального функционирования позвоночника после перенесенной операции. Он включает как рекомендации по приему медикаментов, выполнению упражнений и т.д., так и запрещенные действия.
Для обеспечения максимально продуктивного периода восстановления все назначения согласовываются врачами нескольких специальностей: реабилитолога, хирурга, невролога, вертебролога, а при необходимости и других специальностей.
В зависимости от вида операции период реабилитации может включать:
-
 применение лекарственных средств;
применение лекарственных средств; - физиотерапию;
- ношение бандажа;
- методики разгрузки позвоночника;
- лечебная гимнастика;
- санаторно-курортное лечение.
Выбор необходимых восстановительных процедур и длительность периодов реабилитации осуществляется в каждом случае в индивидуальном порядке и зависит от:
- вида хирургической операции;
- возраста и физиологических особенностей пациента;
- продолжительности и тяжести дооперационного течения болезни;
- наличием осложнений после операции.
Послеоперационные запреты
Запреты на выполнение определенных действий зависят от периода восстановительного процесса. Так в ранний период нельзя:
- ездить в транспортных средствах в сидячем положении;
- находиться в положении сидя;
- поднимать тяжести;
- выполнять физические нагрузки на позвоночник без специального корсета;
- заниматься любыми видами подвижного спорта;
- принимать лекарства без назначения врача;
- находиться в корсете более 3 часов в день;
- применять методы мануальной терапии и массажей.
В позднем периоде необходимо избегать:
- сильных физических нагрузок без предварительного разогрева мышц;
- прыжков;
- длительных поездок в транспорте, особенно по бездорожью и ухабам;
- поднятия тяжестей более 5-10 кг;
- переохлаждений;
- длительного пребывания в одной позе;
- продолжительного ношения корсета для предотвращения атрофии спинных мышц.
Могут быть назначены и другие ограничения, в зависимости от течения восстановительного процесса и скорости возвращения всех функциональных возможностей опорно-двигательного аппарата.
Особенности реабилитации в зависимости от локализации грыжи
После удаления грыжи шейного отдела
В восстановительный период после операции на шее рекомендуется:
- ограничение наклонов и поворотов головы;
- выполнение дыхательных упражнений;
- ношение воротника Шанца;
- не поднимать руки выше уровня плеч в ранний период восстановления.
После операции на грудном отделе
Удаление грыжи в грудном отделе практически не имеет особых требований к реабилитационному периоду. Рекомендуется выполнение дыхательной гимнастики и остальных общих правил.
Реабилитация после операции на поясничном отделе
 Удаление грыжи в пояснице, пожалуй, одна из самых сложных операций.
Удаление грыжи в пояснице, пожалуй, одна из самых сложных операций.
Послеоперационный период в таких случаях будет иметь некоторые особенности:
- запрещено находиться в сидячем положении от 3 до 6 месяцев;
- необходим отдых в положении лежа несколько раз за день;
- запрещены наклоны и скручивания в течение 2 месяцев после операции.
Составляющие реабилитационного периода после удаления грыжи позвоночника
Медикаментозное лечение
Первое время после перенесенной операции могут сохраняться болевые ощущения. Это обусловлено травматизацией во время операции и остаточными явлениями после сдавливания нерва из-за грыжи. Для их устранения назначаются препараты группы НПВС.
В зависимости от выраженности болевого синдрома могут применяться препараты для приема внутрь и инъекционные формы. Наиболее часто назначаемые препараты: Диклофенак, Мовалис, Нурофен, Нимид, Диклак, Диклоберл, Нимегезик, Найз, Ибупрофен, Пироксикам, Мелоксикам и др.
Для нормализации кровообращения в месте проведения операции и улучшения питания поврежденных тканей назначаются Пикамилон, Квыинтон, Актовегин, Трентал, Мексидол, Никотинвая кислота.
Если наблюдается мышечно-тонический синдром, то не обойтись без миорелаксантов. Могут применяться: Мидокалм, Баклосан, Сирдалуд.
 Для восстановления функционирования нервных корешков и улучшения функционирования нервных волокон назначаются препараты витаминов группы В: Нейровитам, Мильгама, Нейромультивит, Комбилипен.
Для восстановления функционирования нервных корешков и улучшения функционирования нервных волокон назначаются препараты витаминов группы В: Нейровитам, Мильгама, Нейромультивит, Комбилипен.
Кроме того, могут быть назначены курсы хондропротекторов для улучшения состояния и некоторого восстановления хрящевой ткани. Препараты: Дона, Артрон Комплекс, Терафлекс, Мукосат, Артра, Алфлутоп и др.
Физиотерапия
В период реабилитации обязательно включают получение физиотерапии. Ее методики позволяют уменьшить проявление боли, улучшить кровообращение в тканях и их питание, ускорить восстановление поврежденных тканей и уменьшить проявления местных воспалительных реакций. Отличные результаты дает применение фонофореза, электрофореза, ультразвука, грязелечения, магнитотерапии и т.д.
Лечебная физкультура
Лечебная физкультура является основой реабилитации после операции. Многие считают, что после перенесенного оперативного вмешательства лучше всего полностью обездвижиться. Но это не совсем так. Практически с первых дней рекомендуется выполнять несложные упражнения.
Комплекс лечебной физкультуры подбирается индивидуально для каждого пациента. Выполнение упражнений необходимо для укрепления мышечного корсета, нормализации кровообращения, восстановления функционирования опорно-двигательного аппарата, обеспечения надежной поддержки позвоночника.
Во время выполнения упражнений следует придерживаться определенных правил:
- все движения должны быть плавными, медленными и аккуратными;
- если упражнение вызывает боль и дискомфорт, его выполнение откладывают на время, а после усиления мышечного корсета пробуют выполнить опять;
- если при выполнении постоянно возникает болевой синдром, то необходимо обратиться к врачу за консультацией.
Выполнение упражнений должно стать привычкой и частью повседневной жизни.
Санатории
Пациентам, перенесшим операцию по удалению грыжи, рекомендовано ежегодно проходить курс саниторно-курортного лечения в специализированных вертебрологических учреждениях.
Источник
Эндоскопия, лазер и криохирургия
В современных нейрохирургических центрах по поводу кист выполняют малоинвазивные вмешательства с использованием эндоскопической, микрохирургической техники, лазерных и криохирургических технологий. По показаниям применяют легкие, прочные, полностью биосовместимые имплантаты из полимерных материалов и сплавов для обеспечения максимального и долгосрочного сохранения функций позвоночника.
Кисты позвоночника, как и любые другие кисты – это наполненные жидким содержимым образования. Стенками их может быть окружающая ткань (ложные кисты), или эпителиальная выстилка (истинные кисты). Причина врожденных кист – в нарушениях процесса эмбрионального развития, а приобретенных – в воспалении, травме или дегенеративно-дистрофических изменениях. Часто они становятся диагностической находкой, потому что в четырех из пяти случаев протекают бессимптомно.
Существует несколько видов кист, отличающихся локализацией, составом содержимого и клиническими проявлениями:
- периневральная киста. Возникает в оболочках спинномозговых нервов, в большинстве случаев в поясничном отделе. Достигнув крупных размеров, может вызывать боли в спине, по ходу сдавливаемых нервные корешков, а также чувствительные и двигательные расстройства в зоне их иннервации. Особо крупные образования провоцируют расстройство функции тазовых органов, слабость и онемение в нижних конечностях;
- киста Тарлова. Образуется в крестцовом отделе. Течет бессимптомно;
- периартикулярная киста. Локализуется в зоне межпозвонковых суставов – в суставной сумке (синовиальная) или за ее пределами (ганглионарная). Чаще встречается в шейном и поясничном отделах. Крупные периартикулярные кисты сопровождаются особо выраженными и стойкими симптомами компрессии корешков спинного мозга;
- аневризмальная киста. Располагается в костной ткани позвонка, чаще в дугах и отростках, реже – в теле. Является следствием расстройств кровообращения, наполнена кровью. Отличается видимыми наружными проявлениями – в проекции кисты возникает припухлость, кожа над ней имеет повышенную температуру и характерный сосудистый рисунок. Аневризмальные кисты больших размеров угрожают перелом позвонка и кровотечением, а мелкие нередко рассасываются самостоятельно.
Диагностика
Диагностика кист направлена в первую очередь на их дифференцировку с другими объемными образованиями позвоночника – доброкачественными и злокачественными опухолями, грыжами межпозвонковых дисков. Решить эти вопросы, а также оценить перспективы консервативного и хирургического лечения позволяют дополнительные методы обследования. По результатам неврологического осмотра назначают:
- магнитно-резонансную томографию;
- компьютерную томографию;
- ультразвуковое исследование;
- радиоизотопное сканирование (сцинтиграфию);
- миелографию – рентгеновское исследование с субарахноидальным введением контрастного вещества в спинномозговой канал;
- биопсию – в диагностически сложных случаях с целью получения материала для цитологического и гистологического исследования.
Методы лечения
Бессимптомные, случайно обнаруженные кисты лечить не надо, но необходимо их динамическое наблюдение.
Срочная операция показана при:
- сдавлении корешков конского хвоста с нижним парапарезом (слабостью в ногах);
- чувствительных нарушениях в аногенитальной зоне;
- функциональных тазовых расстройствах.
В остальных случаях лечение кист позвоночника начинают с консервативных мер. Конечно, они не устраняют кисты, но часто способствуют значительному уменьшению их клинических проявлений. Назначают:
- кратковременный постельный режим;
- нестероидные и стероидные противовоспалительные препараты;
- вазоактивные средства;
- диуретики;
- физиотерапию;
- эпидуральное введение кортикостероидных гормонов;
- некоторые приемы мануальной терапии;
- рефлексотерапию;
- ЛФК.
При отсутствии эффекта от консервативного лечения в течение 4-6 месяцев, особенно если киста крупнее 1,5 см, показано хирургическое лечение. Если оно противопоказано, проводят стереотаксическую радиотерапию. Точная фокусировка лучевой энергии позволяет воздействовать на кисту без повреждения ткани спинного мозга. Это способствует запустеванию и рубцеванию патологической полости.
В современных нейрохирургических центрах по поводу кист выполняют малоинвазивные вмешательства с использованием эндоскопической, микрохирургической техники, лазерных и криохирургических технологий. По показаниям применяют легкие, прочные, полностью биосовместимые имплантаты из полимерных материалов и сплавов для обеспечения максимального и долгосрочного сохранения функций позвоночника.
Для ликвидации кист позвоночника и освобождения нервных структур от сдавления проводится:
- чрескожная аспирация кисты. Под контролем нейронавигации кисту пунктируют и отсасывают из нее жидкость. Для снижения риска рецидива в нее вводят препараты, способствующие склеиванию ее стенок и облитерации (запустеванию) полости;
- радикальное иссечение кисты – более надежный способ предотвратить в дальнейшем рецидив. Нейронавигационная система позволяет сделать короткий, не более 3 см, разрез для доступа к кисте точно в области ее проекции. Далее мышцы и связки на пути к ней раздвигаются и мягко фиксируются. В работе используют операционный микроскоп с 8-кратным увеличением для гарантированного удаления всех составляющих кисты и сохранения здоровых структур.
Высокотехнологичные методики
В зависимости от локализации кисты и степени вовлечения костной ткани для обеспечения стабильности позвоночно-двигательного сегмента применяют резекцию с последующим спондилодезом (жестким соединением с соседним позвонком) и без него. В варианте со спондилодезом используют керамические или металлические стабилизирующие имплантаты (кейджи);
- эндоскопическое удаление кисты позвоночника проводится через разрез не более 1,5 см с помощью видеокамеры введенного через него эндоскопа и микрохирургических инструментов;
- лазерная коагуляция кисты. Источник лазерного излучения доставляется и точно позиционируется в области кисты. Под действием лазера ее содержимое испаряется, а стенки коагулируются и сближаются. В дальнейшем в этой зоне образуется небольшой соединительнотканный рубец, не оказывающий негативного влияния на спинной мозг и нервные корешки.
Значительное увеличение изображения операционного поля при эндоскопическом удалении или использование операционного микроскопа при малоинвазивном открытом доступе позволяют сверхточно и деликатно выделять кисты из окружающих их спаек, избегая повреждения корешков и образования свищей.
В ходе операции ведется непрерывный мониторинг состояния спинного мозга, корешков и функций сфинктеров мочевого пузыря и прямой кишки с помощью соматосенсорных и двигательных вызванных потенциалов, электронейромиографии. Если операция проводится под местной анестезией, эти данные дополняются результатами выполняемых пациентом инструкций хирурга и его сообщениями о самочувствии. Все это позволяет свести практически к нулю риск непреднамеренной операционной травмы.
Техническое оснащение, высокая квалификация специалистов ведущих нейрохирургических центров развитых стран, приверженность современным малоинвазивным хирургическим технологиям позволяют получать в этих клиниках отличные результаты лечения кист позвоночника. Более чем в 95% случаев удается достичь полного прекращения болей и восстановления функций нервных структур с минимальным риском рецидива кисты.
Источник
