После травмы позвоночника не отходит моча
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин – «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов – вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th10‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания – это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения – расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера – обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
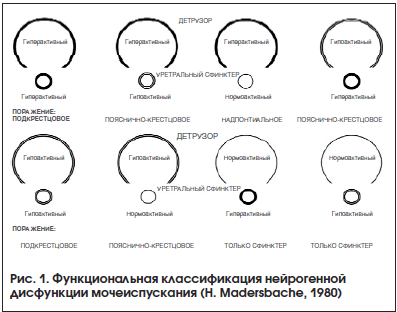
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей остается неясным. Многоступенчатость и сложность нервной регуляции процесса удержания мочи и акта мочеиспускания предполагают возможность вовлечения различных структур в ответ на внешнее воздействие. Клинические и уродинамические эффекты магнитной стимуляции, вероятно, связаны с восстановлением интеграции регуляторных рефлексов, при этом наблюдается эффект нейромодуляции, когда происходит изменение активности (торможение или возбуждение) структур центральной, периферической и вегетативной нервных систем [19, 20].
Нейрогенное нарушение мочеиспускания, обусловленное травмой позвоночника и спинного мозга, клинически чрезвычайно гетерогенно вследствие вариабельности уровня и степени тяжести поражения [21, 22]. Этот аспект диктует необходимость индивидуального диагностического подхода, выбора адекватного метода коррекции работы нижних мочевых путей. Реабилитационный путь спинального пациента в настоящее время невозможно представить без тесного сотрудничества невролога и уролога. Совместный современный подход специалистов к проблеме урологических осложнений травмы спинного мозга обеспечивает пациенту верное понимание собственного состояния и адекватную прогностическую оценку, а также возможность социальной адаптации и повышения качества жизни [23, 24].
Источник

Нарушения мочеиспускания при травме спинного мозга
Как во всем мире, так и в нашей стране большое число людей страдает от последствий травмы спинного мозга. Наиболее часто при повреждении спинного мозга развивается невозможность активных движений ногами, а в ряде случаев — и руками. Уже на ранних сроках после получения травмы начинается процесс двигательной реабилитации, который довольно часто даёт свои положительные результаты. К сожалению, на раннем этапе мало кто задумывается над ещё более важным вопросом реабилитации — вопросом правильного отведения мочи. А ведь именно неправильное отведение мочи и развивающиеся вследствие этого проблемы с почками являются основной причиной уменьшения продолжительности жизни и ранней смертности людей с последствиями спинальной травмы во всём мире.
На вопросы редакции отвечает Курасов Вадим Вячеславович, врач-уролог, Менеджер по рынку средств при нарушении функций выделения компании «Колопласт».
Какие проблемы с мочеиспусканием развиваются при травме спинного мозга?
По статистике примерно у 80% людей, получивших травму спинного мозга развиваются нарушения мочеиспускания. Из них примерно у 2/3 развивается преимущественно задержка мочи, т. е. невозможность полноценного самостоятельного мочеиспускания.
Почему Вы говорите, что чаще развивается задержка мочи? Ведь наиболее часто в нашу общественную организацию обращаются инвалиды-спинальники с просьбой правильно подобрать подгузник или мочеприёмную систему. Значит, их наоборот беспокоит недержание мочи!
К сожалению, довольно часто происходит некорректная постановка диагноза и то, что мы видим снаружи, не соответствует тому, что происходит внутри организма. Часто моча неконтролируемо вытекает из уретры, но при этом мочевой пузырь переполнен мочой. Это состояние называется «парадоксальная ишурия» и характеризуется повышенным давлением внутри мочевого пузыря. Под давлением моча просачивается через спазмированный сфинктер мочевого пузыря и выходит наружу.
Чем опасно подтекание мочи из переполненного мочевого пузыря, т. е. «парадоксальная ишурия»?
Внешне это проявляется в значительном снижении качества жизни человека. Постоянно вытекающая моча причиняет массу неудобств, как самому человеку, так и его родственникам. Однако, внутри организма происходят более опасные процессы. Повышенное давление в мочевом пузыре часто приводит к так называемому «рефлюксу» — забросу мочи из мочевого пузыря обратно в почки. Поскольку в почках давление мочи должно быть нулевым, обратный заброс повышает давление, как бы сдавливая почки изнутри. Кроме того, в застаивающейся в мочевом пузыре моче активно размножаются бактерии, которые при наличии рефлюкса также могут попадать в почки, приводя к развитиюпиелонефрита. Все эти патологические процессы являются причиной развития хронической почечной недостаточности (ХПН), которая наиболее часто является причиной ранней смерти людей с травмой спинного мозга.
Часто при невозможности самостоятельного мочеиспускания вследствие спинальной травмы рекомендуется стимулировать «рефлекторное» опорожнение мочевого пузыря с помощью натуживания, постукивания или надавливания на живот. Не приводит ли такая практика также к повышению давления в мочевом пузыре и развитию риска повреждения почек?
Совершенно верно, воздействие на мочевой пузырь извне создает в нем значительное давление, зачастую даже большее, чем при простой «парадоксальной ишурии». Следовательно, такой метод выведения мочи является более опасным с точки зрения повреждения почек и уменьшения продолжительности жизни. Кстати, постоянное повышенное давление мочи в мочевом пузыре приводит к отмиранию нервных рецепторов, находящихся в его слизистой оболочке. Это уменьшает надежду на восстановление нормального мочеиспускания в будущем.
Что же нужно делать, чтобы избежать развития рефлюкса, т. е. заброса мочи из мочевого пузыря в почки с их повреждением?
Если имеет место «парадоксальная ишурия» с повышенным давлением в мочевом пузыре, необходимо не собирать вытекающую мочу, а наоборот, выводить мочу из мочевого пузыря с помощью специальной трубочки — катетера. Это позволит уменьшить давление в мочевом пузыре и избавиться от риска развития рефлюкса. Своевременное выведение мочи с помощью катетера также избавит человека от подтекания мочи и всех следующих из этого бытовых проблем.
Но разве введение в организм катетера не является опасным? Не может ли это привести к занесению инфекций внутрь организма?!
Введение в мочевой пузырь катетера является опасным, только если катетер после введения остаётся в мочевом пузыре и находится в нём продолжительное время — сутки, недели, месяцы. Катетер остается либо в мочеиспускательном канале, либо в созданном хирургическим путем отверстии в животе — цистостоме. Такой метод отведения мочи называется «постоянной катетеризацией». Он не рекомендуется для большинства людей с травмой спинного мозга, поскольку приводит к необратимым патологическим изменениям мочевого пузыря, а также значительно повышает риск развития урологических инфекций, мочекаменной болезни, рака мочевого пузыря. Кроме того, постоянное наличие катетера в организме приводит к значительному снижению качества жизни человека.
Если же ввести катетер в мочевой пузырь на 1–2 минуты, а после того как будет выведена моча сразу же извлечь его, то такая катетеризация не будет опасна, т.к. контакт катетера с организмом будет минимален. Если представить, что такая катетеризация будет выполняться вместо каждого обычного акта мочеиспускания, который возможен у здорового человека, то выполнение от 4 до 6 таких катетеризаций в сутки будет имитировать нормальный режим мочеиспусканий, т. е. нормальный режим работы мочевого пузыря. Такой метод выведения мочи называется интермиттирующей или периодической катетеризацией. 4- 6-кратная интермиттирующая катетеризация обеспечивает оптимальный объём наполнения мочевого пузыря — до 400мл. При таком объеме наполнения сохраняется безопасное давление внутри мочевого пузыря, а следственно риск поражения почек практически отсутствует.
Интермиттирующая катетеризация 4–6 раз в сутки признана «золотым стандартом» решения проблемы задержки мочи у неврологических пациентов. При условии нормальной подвижности рук человек способен освоить самостоятельное выполнение катетеризации. Если инвалид будет 4–6 раз в сутки самостоятельно выполнять катетеризацию, не будет ли это мешать его повседневной жизни и не приведёт ли это к снижению качества жизни человека?
Совсем наоборот, многолетним международным опытом применения интермиттирующей катетеризации доказано, что этот метод отведения мочи обеспечивает человеку наилучшее качество жизни. Во-первых, интермиттирующая катетеризация обеспечивает наименьший риск развития осложнений со стороны мочевыводящей системы. Если сравнивать с постоянным катетером или цистостомой, то значительно снижается риск инфекций мочевого пузыря и почек, мочекаменной болезни, рака мочевого пузыря. Если же сравнивать с методом выдавливания мочи или собиранием мочи при парадоксальной ишурии, интермиттирующая катетеризация значительно снижает риск поражения почек. Во-вторых, интермиттирующая самокатетеризация обеспечивает незаметность существующей у человека проблемы с мочеиспусканием — нет никаких трубок и мешка с мочой. Отсутствие их также предоставляет свободу в бытовом плане, например, ничего не мешает при смене одежды, улучшается сексуальная жизнь, а также предоставляется больше возможностей для реабилитации, т.к. становится доступно больше видов реабилитационных процедур, купание в бассейне. Самостоятельное отведение мочи предоставляет инвалиду независимость от медицинского персонала — нет нужды вызывать врача, чтобы поменять катетер.
Какие катетеры нужно использовать для интермиттирующей катетеризации?
Наилучший выбор — это специально предназначенные для частых катетеризаций так называемые «лубрицированные катетеры для самокатетеризации». Лубрицированные катетеры позволяют избежать травмирования мочеиспускательного канала, которое возможно при использовании обычных катетеров Нелатона со смазкой. В странах Европы уже более 20 лет для интермиттирующей катетеризации используются только лубрицированные катетеры, и в основном это катетеры производства компании «Колопласт». В России в продаже имеются лубрицированные катетеры EasiCath (Изикет) от компании «Колопласт», доказавшие свою высокую эффективность, безопасность и удобство во множестве клинических исследований. Оптимальным размером катетера Изикет по Шарьеру является 12 или 14. Для детей младше 7 лет используются детские катетеры Изикет размером 8 или 10 по Шарьеру. Если выполнять 4 катетеризации ежедневно, то в месяц потребуется 120 штук катетеров Изикет.
Как можно приобрести лубрицированные катетеры для самокатетеризации Изикет? Можно ли как-то получить их бесплатно?
Если у человека имеется группа инвалидности, то можно получать катетеры Изикет бесплатно на всей территории России по специальной социальной программе. Для возможности получения таких катетеров, необходимо оформить Индивидуальную программу реабилитации (ИПР) и вписать в нее «лубрицированные катетеры для самокатетеризации, размер 12, 120 штук в месяц». Затем с оформленной ИПР необходимо обратиться, в зависимости от региона, в Департамент социальной защиты населения, либо в Фонд социального страхования с запросом об обеспечении такими катетерами. В городе Москва обеспечением инвалидов занимается Департамент здравоохранения.
Как можно научиться выполнять интермиттирующую самокатетеризацию и использовать катетеры Изикет?
Для того, чтобы научиться выполнять интермиттирующую катетеризацию с использованием катетеров EasiCath, необходимо обратиться к врачу. Узнать контактные данные ближайшего врача, который может обучить интермиттирующей катетеризации, можно позвонив в офис компании «Колопласт» по телефону +7 (495) 937 53 90. В компании «Колопласт» также можно узнать более подробную информацию о методе интермиттирующей самокатетеризации, лубрицированных катетерах EasiCath и получить катетеры EasiCath на пробу.
Источник
