Поперечное плоскостопие и позвоночника

Поперечное плоскостопие – это патология, при которой наблюдается поперечное распластывание стопы и отклонение I пальца кнаружи. Основной причиной является недостаточность связочного аппарата стопы. Наряду с внешней деформацией поперечное плоскостопие проявляется болями в стопах, болью и жжением в мышцах стоп и голеней после физической нагрузки. Диагноз выставляется на основании осмотра и данных рентгенографии. Проводится симптоматическая консервативная терапия, при выраженной деформации выполняются корригирующие операции.
Общие сведения
Поперечное плоскостопие – патологическое состояние, при котором передние отделы стопы распластываются, а I палец отклоняется кнаружи. Патология широко распространена, женщины страдают примерно в 20 раз чаще мужчин. Обычно выявляется у женщин среднего и пожилого возраста, реже встречается у мужчин (как правило – пожилых), в отдельных случаях обнаруживается у детей и подростков. В травматологии и ортопедии нередко наблюдается сочетание поперечного и продольного плоскостопия – комбинированное плоскостопие.
Обычно сопровождается более или менее выраженным болевым синдромом, тяжестью в стопах и быстрой утомляемостью при ходьбе. Со временем возникает тугоподвижность плюснефаланговых суставов, прогрессирующие деформации в области I и II пальцев. Причиной обращения к врачу, наряду с болями, нередко становится выраженный косметический дефект и проблемы при подборе удобной обуви. Лечение поперечного плоскостопия осуществляют травматологи-ортопеды.
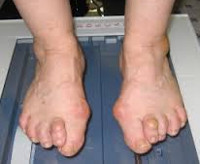
Поперечное плоскостопие
Причины
Поперечное плоскостопие – полиэтиологическое заболевание, возникающее под влиянием различных факторов, к числу которых относят неудобную узкую обувь, высокие каблуки, длительное пребывание на ногах, лишний вес, предшествующие травмы стопы и т. д. Однако основной причиной формирования поперечного плоскостопия является врожденная слабость связочного аппарата стоп. В настоящее время данную патологию рассматривают, как необратимую деформацию, которую невозможно скорректировать консервативными методами, поскольку не существует лекарственных препаратов или ортопедических приспособлений, способных повлиять на восстановление тонуса и прочности соединительнотканных образований стопы.
Патогенез
В норме плюсневые кости удерживаются в анатомически правильном положении, благодаря межкостной фасции и подошвенному апоневрозу. При слабости перечисленных соединительнотканных структур в 30% случаев все кости плюсны веерообразно расходятся. В 27% случаев наблюдается отклонение I плюсневой кости в медиальную сторону, а остальные плюсневые кости сохраняют нормальное положение. В 5-6% случаев поперечник стопы увеличивается за счет отклонения V и IV плюсневых костей. В остальных случаях наблюдаются комбинации перечисленных вариантов.
Отклонение плюсневых костей – не единственное патологическое изменение, возникающее при поперечном плоскостопии. I плюсневая кость нередко поворачивается вокруг своей оси и приподнимается. Происходит перераспределение нагрузки: I плюснефаланговый сустав становится малоопорным, а наружные отделы стопы постоянно страдают от перегрузки. Из-за изменения нормальных соотношений между элементами стопы и тяги мышц I палец стопы «уходит» кнаружи. I плюснефаланговый сустав деформируется.
На внутренней поверхности стопы образуется «косточка», которая может представлять собой как экзостоз (костно-хрящевой нарост), так и сочетание экзостоза с выпирающим искривленным I плюснефаланговым суставом. Из-за избыточного давления обуви на I плюсневую кость в области сустава возникает бурсит, сопровождающийся локальным отеком и покраснением кожи. Развивается артроз I плюснефалангового сустава, что обуславливает усиление болевого синдрома. Объем движений в суставе снижается.
Искривленный I палец «заходит» на II палец. Со временем нередко формируется молоткообразная деформация II, реже – II-III пальцев, на подошвенной поверхности образуются натоптыши. Плюснефаланговые суставы «уходят» в состояние подвывиха. Все перечисленное становится причиной интенсивных болей, создает выраженные неудобства при ношении обычной, а иногда – и ортопедической обуви, приводит к вынужденному ограничению подвижности и трудоспособности.
Симптомы поперечного плоскостопия
Больные предъявляют жалобы на ноющие, тянущие, колющие или жгучие боли в стопах, преимущественно – в области I-II плюснефаланговых суставов. Боли усиливаются после продолжительного пребывания на ногах, могут сопровождаться чувством тяжести в стопах и жжением в мышцах. К вечеру может возникать отечность стоп и области лодыжек. Пациентки отмечают выраженные трудности при ходьбе на высоких каблуках, а также проблемы при выборе обуви – стопа становится слишком широкой и не входит в стандартную обувь.
Визуально определяется вальгусная деформация I пальца (Hallux valgus). Передние отделы стопы расширены. В запущенных случаях выявляется молоткообразное искривление II-III пальцев. Кожа в области I плюснефалангового сустава утолщена, гиперемирована. На внутренней и подошвенной поверхности в передних отделах стопы видны натоптыши и омозолелости. Объем движений в плюснефаланговых суставах ограничен. При пальпации возможна болезненность.
Диагностика
Диагноз поперечное плоскостопие выставляется на основании данных внешнего осмотра и результатов рентгенографии стопы. Для получения полной картины заболевания обычно назначают рентгенографию I, II и III плюснефаланговых суставов. В процессе описания снимков рентгенолог оценивает выраженность вальгусной деформации I пальца с учетом угла между I пальцем и II плюсневой костью и угла между I и II плюсневыми костями. Выделяют три степени деформации:
- 1 степень – угол между I пальцем и II плюсневой костью не превышает 25 градусов, угол между I и II плюсневыми костями не превышает 12 градусов.
- 2 степень – угол между I пальцем и II плюсневой костью не превышает 35 градусов, угол между I и II плюсневыми костями не превышает 18 градусов.
- 3 степень – угол между I пальцем и II плюсневой костью превышает 35 градусов, угол между I и II плюсневыми костями превышает 18 градусов.
Кроме того, при изучении рентгенограмм обращают внимание на наличие артроза, о котором свидетельствует деформация суставной площадки, сужение суставной щели, остеосклероз субхондральной зоны и краевые разрастания. При необходимости для детального изучения плотных структур стопы пациента направляют на КТ кости, для оценки состояния мягких тканей – на МРТ.

Рентгенография стопы. Поперечное плоскостопие. Угол между 1-й и 2-й плюсневой костью 11,1 град. (1-й ст.).
Лечение поперечного плоскостопия
Консервативное лечение
Тактика лечения определяется в зависимости от выраженности патологии, интенсивности болевого синдрома и косметических запросов больного. Стоит заметить, что современной медицине неизвестны безоперационные способы устранения деформации I плюснефалангового сустава, и все предложения «убрать косточку без операции» являются всего лишь рекламными трюками. Консервативная терапия поперечного плоскостопия направлена на уменьшение болей и замедление прогрессирования болезни.
На ранних стадиях пациентам рекомендуют носить межпальцевые валики и индивидуальные ортопедические стельки. При тяжелых деформациях изготавливают ортопедическую обувь по индивидуальным меркам в соответствии с рекомендациями врача-ортопеда. Кроме того, назначают массаж, ножные ванночки, специальный комплекс упражнений для укрепления мышц и связок стопы, а также физиотерапевтические процедуры: магнитотерапию, УВЧ, электрофорез с тримекаином или новокаином, фонофорез с гидрокортизоном, индуктотермию, парафин и озокерит. При болях и признаках воспаления рекомендуют НПВС местного и общего действия.
Хирургическое лечение
Операции осуществляются при грубых деформациях стопы и интенсивном болевом синдроме. Поводом для хирургического вмешательства у молодых женщин нередко становится косметический дефект при умеренно выраженной вальгусной деформации I пальца. В зависимости от особенностей патологии применяются оперативные вмешательства на мягких тканях, на костях, а также комбинированные вмешательства на мягких тканях и костях. Лечение проводится после необходимого обследования, в плановом порядке, в условиях ортопедического или травматологического отделения.
При операциях на мягких тканях выполняют отсечение или перемещение сухожилий для восстановления равномерности тяги мышц, отводящих и приводящих I палец. К числу паллиативных вмешательств, устраняющих внешнюю деформацию, но не влияющих на порочное положение I плюсневой кости относят иссечение подкожной сумки и экзостоза в области I плюснефалангового сустава. Такие операции позволяют уменьшить косметический дефект и облегчить пользование стандартной обувью, однако со временем их эффект часто исчезает из-за дальнейшего прогрессирования деформации.
Для того, чтобы устранить отклонение I плюсневой кости кнутри, в настоящее время обычно применяют Scarf остеотомию или шевронную остеотомию – операции, в ходе которых ортопед удаляет фрагмент кости и восстанавливает ее анатомически правильное положение. После хирургического вмешательства в течение 6 недель используют специальные ортезы. В последующем пациенту рекомендуют не перегружать стопу, носить удобную широкую обувь, делать самомассаж и выполнять специальные упражнения для укрепления мышц стопы.
Источник

Дата публикации: 04.05.2019
Дата проверки статьи: 02.12.2019
Поперечное плоскостопие – это разновидность деформации свода стопы, при которой происходит расширение ступней в стороны, отклонение большого пальца ноги вбок и появление косточки. Болезнь или предрасположенность к ней обычно переходит по наследству и встречается у женщин в 4 раза чаще, чем у мужчин. Патология сопровождается болезненностью и дискомфортом при ходьбе, искривлением позвоночника, невозможностью носить любую обувь, нарушениями работы внутренних органов.
Симптомы поперечного плоскостопия
Визуально заболевание становится заметным со второй степени. На ранних стадиях можно определить плоскостопие по таким симптомам:
- выворачивание большого пальца ноги наружу;
- увеличение «шишки» с внутренней стороны стопы;
- деформация других пальцев;
- приплюснутая пятка;
- межпальцевый кератоз;
- сильные боли в ногах;
- повышенная отёчность;
- трудности при ходьбе;
- ощущения тяжести и скованности;
- формирование натоптышей;
- сложности с выбором обуви.
Большинство случаев заболевания возникают из-за генетической предрасположенности, чаще – от матери к дочери. Поперечную деформацию могут вызвать другие причины:
- врождённая слабость мышечных и костных тканей;
- возрастные изменения в опорно-двигательном аппарате;
- ношение неудобной и ортопедически неправильной обуви;
- подагра, излишки мочевой кислоты в организме;
- интенсивные физические нагрузки без контроля специалиста;
- недостаточное количество физических нагрузок;
- длительное пребывание в положении стоя, сидя или в движении;
- хронические болезни мышц, суставов, связок, хрящей;
- неврологические расстройства;
- частое появление мозолей;
- полиомиелит, инфекции;
- сахарный диабет;
- гормональный дисбаланс;
- избыточный вес;
- травмы спины и ног.
Различают начальную «предстадию» и три основных степени развития патологии:
- Первая. Происходит смещение плюсневой кости и большого пальца ноги на 20-35 градусов. Появляется «шишка», изменяется походка, возникает усталость и боль после длительной ходьбы.
- Вторая. Формируется уклон от нормы на 40-50 градусов. Заметно выпирает косточка, болевой синдром усиливается и держится даже в состоянии покоя.
- Третья. Тяжёлая стадия, которая характеризуется смещением от 50 градусов, нарушениями походки и подвижности, появлением дисфункций внутренних органов. Возможны воспаления.
Диагностика
Диагностические исследования обычно назначают в комплексе:
- Рентгенография. По снимку врач определяет угол смещения кости, локацию и объём поражения.
- Плантография. Врач делает снимок подошвы ног, чтобы точно выявить степень плоскостопия.
- Подометрия. Обследования для оценки развития болезни в динамике при помощи снимков в разных положениях тела.
В отдельных случаях врач может направить на анализы крови.
К какому врачу обратиться
Лечением патологий стопы занимается врач-подолог. Такой специалист обычно присутствует в крупных клиниках и больницах, поэтому можно обратиться к ортопеду, который специализируется на заболеваниях и деформациях опорно-двигательного аппарата.
Лечение поперечного плоскостопия
В лечебном курсе врачи обычно сочетают несколько видов терапии:
- Лекарственную. Таблетки, мази и уколы – анальгетики, нестероидные противовоспалительные, хондропротекторы, миорелаксанты, витамины.
- Консервативную. Ношение ортезов – индивидуальных ортопедических стелек, носков, обуви, фиксаторов стопы. Также применяют массаж, ЛФК, плавание, йогу.
- Физиотерапевтическую. Эффективны электрофорез, кинезиотейпирование, рефлексотерапия, иглоукалывание.
- Хирургическую. В запущенных случаях применяют операцию по удалению косточки или коррекции свода стопы.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете – нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Сергей Шнуров
Российский рок-музыкант, киноактёр, телеведущий и художник.
Ц. М. Р. Т. «Петроградский» спасибо!
Спасибо огромное за такое хорошее, професиональное обслуживание в вашей клинике. Приятно, комфортно! Прекрасные люди, прекрасные условия.
Открыть скан отзыва
Русанова
Хочу поблагодарить сотрудников за внимательное и доброжелательное отношение. Хорошо, что такая клиника есть хотя бы у Вас.
Открыть скан отзыва
Все очень грамотно, очень вежливое обслуживание. Буду рекомендовать эту клинику друзьям. Успехов!!!
Открыть скан отзыва
Кузнецов В.А.
Очень отзывчивый администратор. Вежливая, культурная, добрая.
Открыть скан отзыва
Храброва В.Е.
Выражаю большую признательность администратору Кристине и Ринату Чубарову за внимательное и доброжелательное отношение при проведении обследования желаю, чтобы было больше такого персонала, что в наши дни редкость.
Открыть скан отзыва
Выражаю огромную благодарность Екатерине Корневой за терпение, профессионализм, доброту и фантастическое отношение к пациентам.
Большое спасибо за консультацию и обследование… Очень вежливо, доступно и подробно объяснила ход и результат.
Источник
Продольный и поперечный своды стопы, точно пружины, амортизируют и распределяют нагрузку на ноги при ходьбе. Когда возникает поперечное плоскостопие, плюсневые косточки «разъезжаются», и стопа начинает напоминать гусиную лапку. При этом поперечный свод стопы «провисает». А какие побочные эффекты возникают от этого, и как с ними жить, мы постараемся разобраться. Вперед!
- Поперечное плоскостопие – это как?
- Почему возникает поперечное плоскостопие?
- «Тревожные звоночки»: как распознать у себя поперечное плоскостопие
- Когда уже пора беспокоиться: степени поперечного плоскостопия
- Ортопедические стельки при поперечном плоскостопии
- Топ-5 изделий для стопы при поперечном плоскостопии
- Гимнастика при поперечном плоскостопии
- Самомассаж при поперечном плоскостопии
- Горькие последствия поперечного плоскостопия: почему начинать лечение нужно уже сейчас
- Вывод: жизнь без поперечного плоскостопия
Поперечное плоскостопие – это как?
При поперечном плоскостопии плюсневые кости стоп расходятся в стороны, и передний отдел стопы расширяется. Из-за этого стопа начинает опираться на вторую, третью и четвертую головки плюсневых костей, а не на первую и пятую, как это должно быть в норме. И если раньше 2-я, 3-я и 4-я головки плюсневых косточек были расслаблены, то при плоскостопии они начинают брать на себя всю нагрузку. В результате из-за сбоя в работе мышц большой палец отходит в сторону, а его сустав разрастается и превращается в «шишку». Так образуется вальгусная деформация большого пальца стопы или, как мы привыкли говорить, «косточка» на ноге.
Почему возникает поперечное плоскостопие?
Поперечное плоскостопие может появиться по нескольким причинам – наследственным или приобретенным. Вот основные из них.
– Генетика. Генетическая слабость мышечно-связочного аппарата чаще всего наследуется по женской линии. У мужчин наследственное плоскостопия развивается реже. Таким образом, женщины попадают в группу риска!
– Неправильная обувь. Если не хотите приобрести или усугубить поперечное плоскостопие, не носите обувь на высоком каблуке, туфли с зауженным носком или обувь с жесткой, негнущейся подошвой. Лучше подберите удобные ботинки на невысоком каблуке. И наведите порядок в обувном шкафчике: замените обувь с неравномерно стоптанной подошвой, ведь она будет поддерживать «неправильное» положение стоп и замедлять процесс их восстановления.
– Мышечная слабость. Ослабление мышц стп – следствие пассивного образа жизни и «сидячей» работы. Двигайтесь! Тогда мышцы ваших ног будут сильнее и выносливее.
– Избыточный вес. Из-за лишних килограммов нагрузка на ноги становится слишком высокой, и мышцы не в силах выполнять свои основные функции.
– Стоячая работа. Постоянное положение стоя заставит ваши ноги страдать от статической нагрузки. А она излишне утомляет мышцы и повышает риск развития поперечного плоскостопия. Кроме того, из-за стоячей работы ухудшается кровоснабжение ног, появляются боли и напряжение.
– Травмы. При изначально нормальном своде стопы плоскостопие может развиться в результате травм.. Это обычно происходит из-за падения с высоты, автомобильной аварии или спортивной травмы.
«Тревожные звоночки»: как распознать у себя поперечное плоскостопие
Для того чтобы выявить первые признаки поперечного плоскостопия, не обязательно идти к врачу. Для начала можно провести «домашнюю» диагностику.
Ощущения: что вы чувствуете?
Как правило, главный ощутимый симптом поперечного плоскостопия – это боли: ноющие, тянущие или жгучие боли преимущественно – в области 1-го – 2-го плюснефаланговых суставов. Обычно боли усиливаются после физических нагрузок или долгого «стоячего» положения. Часто к вечеру стопы и лодыжки отекают.
Визуальные признаки: что вы видите?
Чтобы распознать поперечное плоскостопие, можно взглянуть на свои ноги. Вы можете увидеть следующее:
- Большой палец деформирован, на стопе есть «шишка». Как следствие поперечного плоскостопия, сустав большого пальца увеличивается, и на ноге сбоку вырастает воспаленная «косточка».
- На подошве передней части стопы есть натоптыши. Еще один признак поперечного плоскостопия – смозоленная кожа на подошве в переднем отделе стопы.
- Стопа стала шире. Мы уже говорили о том, что при поперечном плоскостопии стопа уплощается и «распластывается». Это так. Если ваша привычная обувь вдруг стала давить с боков, задумайтесь!
Домашний тест на выявление поперечного плоскостопия
Чтобы определить в домашних условиях, есть ли у вас поперечное плоскостопие, проведите простой тест. Для этого смажьте одну из стоп акварелью.
В норме отпечаток стопы должен занимать от одной трети до половины линии. Если же он выступает за пределы этих значений, то пора собираться к врачу. Специалист проведет более точную диагностику и выявит конкретную стадию заболевания.
Профессиональные методы диагностики
Выявить поперечное плоскостопие можно и на приеме у специалиста. Есть несколько профессиональных способов диагностики.
Рентген. Пожалуй, самый простой способ диагностики. На рентгеновском снимке видна степень болезни, а если «снимать» стопы регулярно, можно отследить динамику прогрессирования болезни.
Подография. Этот метод заключается в том, что специалист исследует особенности походки и периоды осуществления перекатов стопы.
Электромиография. В этом методе врач исследует активность мышц стоп. Их положение напрямую указывает на степень тяжести плоскостопия и уровень развития болезни.
Когда уже пора беспокоиться: степени поперечного плоскостопия
Главный «маячок» поперечного плоскостопия – воспаленный сустав большого пальца ноги. По степени его искривления выделяют три степени поперечного плоскостопия:
1 степень – угол отклонения большого пальца стопы – менее 20 градусов, слабо выраженное поперечное плоскостопие.
2 степень – угол отклонения большого пальца стопы – 20-35 градусов, умеренно выраженное поперечное плоскостопие.
3 степень – угол отклонения большого пальца стопы – более 35 градусов, резко выраженное поперечное плоскостопие.
К великому сожалению, исправить поперечное плоскостопие без вмешательства хирурга можно только на 1 стадии развития болезни. Для этого следует:
- Сбросить лишние килограммы, если они есть;
- Отказаться от высоких каблуков;
- Делать массаж или самомассаж стоп;
- Заниматься лечебной гимнастикой;
- Носить ортопедические стельки и изделия для стопы;
- Уменьшить нагрузку на стопы.
При 2 и 3 степени можно лишь остановить прогрессирование плоскостопия и помешать ему развиваться дальше. Именно поэтому как только вы заметили у себя первые признаки поперечного плоскостопия, сразу же начинайте действовать. Чем раньше – тем лучше!
Ортопедические стельки при поперечном плоскостопии
Чтобы сохранить здоровье своих стоп, облегчите их работу. В этом вам помогут ортопедические стельки. В отличие от обычных плоских стелек, в ортопедических есть специальные элементы, которые держат стопу в правильном положении – поддерживают своды и активизируют естественные точки опоры.
Специальные ортопедические стельки при «косточках» на ногах
Ортостельки при «косточках» приподнимают крайние суставы пальцев ног и заставляют поперечный свод стопы опираться именно на них. Дело в том, что мышцы стопы чувствуют участки опоры и рефлекторно работают таким образом, что стопа опирается на те места, где она чувствует эту опору. Таким образом, происходит коррекция – стопа «привыкает» опираться на суставы большого пальца и мизинца.
Стельки-тренажеры, имитирующие ходьбу босиком
Стельки-тренажеры – инструмент профилактики поперечного плоскостопия. Их главная задача – не дать стопе «распластаться» в то время как вы заняты повседневными делами.
Ортопедические стельки из «невесомого» материала при всех видах плоскостопия
Ортопедические стельки из «невесомого» материала – это маленький вес и быстрое привыкание. Они изготовлены из цельнолитого гибкого и очень легкого материала. Они хорошо держат форму даже без, который добавил бы им лишний вес. Продольный подъем этих стелек очень плавный, поэтому их рельеф невыраженный, а значит, вам не придется привыкать к ним, и вы сразу почувствуете легкость и комфорт при ходьбе.
Топ-5 изделий для стопы при поперечном плоскостопии
Если ваша обувь не позволяет вставить ортостельки или вы хотите оказывать поддержку ногам не только в обуви, но и при ходьбе босиком, используйте специальные приспособления для стопы.
Силиконовые стяжки для стопы при плоскостопии
Эти стяжки поддерживают стопу и массируют ее, улучшая кровоток. Эти стяжки уменьшают утомляемость ног при ходьбе, снимают чувство усталости и боли при плоскостопии.
Стяжки при плоскостопии, заменяющие ортопедические стельки
Стяжки, заменяющие ортопедические стельки, поддерживают арочную форму стопы, восстанавливают правильное положение переднего отдела и правильно распределяют нагрузку на стопу. При их ношении со временем исчезают натоптыши в тех местах, где давление на стопу было максимальным.
Силиконовые подушечки под плюсну с разделителем пальцев
Эти силиконовые подушечки с межпапльцевым разделителем защищают переднюю часть стопы от болей и давления при поперечном плоскостопии.
Подушечки при молоткообразных пальцах
Эти подушечки при молоткообразных пальцах снижают боль и уменьшают давление на передний отдел стопы.
Ультратонкие стяжки продольного свода от плоскостопия и для снятия усталости
Ультратонкие стяжки от плоскостопия подойдут для использования в тесной обуви, куда не помещаются другие ортопедические изделия. Их главная их задача – поддерживать свод стопы в физиологически правильном положении.
Гимнастика при поперечном плоскостопии
Мы условно разделили ЛФК при поперечном плоскостопии на упражнения со специальным тренажером-растяжкой и без него.
Упражнения со специальным тренажером-растяжкой
Специальный тренажер-растяжка для ног помогает в лечении и профилактике поперечного плоскостопия. Его полезное действие заключается в следующем:
- уменьшение деформации первых плюснефаланговых суставов,
- замедление роста «косточек» на больших пальцах,
- улучшение кровообращения и подвижности суставов стоп,
- укрепление мышц стопы и голеностопа,
- снятие напряжения и усталости в ногах.
Упражнение №1. Наденьте тренажер-растяжку на большие пальцы и соедините стопы вместе. Оставляя пятки соединенными, медленно разведите носки в стороны, задержитесь в таком положении на несколько секунд и вернитесь в исходное положение. Повторяйте упражнение 10 раз.
Упражнение №2. Поставьте стопы параллельно друг другу на небольшом расстоянии. Одну стопу поднимите вверх, при этом не отрывайте от пола пятку. Вторую стопу оставьте полностью неподвижной. Задержитесь на несколько секунд, а затем вернитесь в исходное положение. Повторяйте данное упражнение поочередно на каждую ногу по 10 раз. Количество повторений увеличивайте на 5 раз каждый день
Упражнение №3. Соедините стопы вместе. Растяните тренажер и зафиксируйте стопы. Делайте пружинящие движения в стороны, немного приближая стопы друг к другу с небольшой амплитудой. Повторите раскачивания несколько раз, отдохните минуту, затем повторите упражнение.
Упражнения при поперечном плоскостопии без тренажера-растяжки
Часть этих упражнений выполняется сидя на стуле, часть – стоя. Выполняйте каждое упражнение по 15 раз на каждую ногу в 2-3 подхода.
- «Носок к себе – носок от себя»
Притяните носок к голени как можно сильнее, а затем вытяните его вперед.
- «Катаем гирю»
Возьмите гирю или любой другой «груз» цилиндрической формы. Подойдет бутылка, наполненная водой или песком. Перекатывайте гирю правой и левой ногой попеременно.
- «Катаем мячик»
Попеременно перекатывайте правой или левой ногой теннисный мячик с небольшим давлением на стопу. Вместо теннисного мяча можно использовать массажный.
- «Тянем носок к себе»
Пальцами руки то притягивайте носочную часть стопы к себе, то расслабляйте.
- «Приподнимается на возвышенной плоскости»
Встаньте на устойчивый табурет или стул таким образом: одна стопа полностью стоит на поверхности, вторая лишь на одну треть. Пружиньте вверх и вниз.
- «Ходьба с носка на пятку»
Походите по комнате босиком, перекатывая стопу с носка на пятку.
Самомассаж при поперечном плоскостопии
Самомассаж стоп при поперечном плоскостопии, увы, не способен изменить форму стопы или уменьшить стадию развития заболевания. Однако он поможет вам снизить боль и утомление в ногах, а также восстановить нормальное кровоснабжение. Вот несколько приемов:
- Расслабьте стопу: мягко поглаживайте ее сверху, плавно переходя к лодыжке. Повторяйте эти движения 5-6 раз.
- Разогрейте стопу: растирайте подошву и тыл стопы 30 секунд по направлению от пальцев к голеностопу.
- Двумя руками: обхватите обеими руками со всех сторон стопу и массируйте от носка к голеностопу 30 секунд.
- Вращайте большой палец: обхватите большой палец ноги указательным и большим пальцами руки и вращайте его вокруг своей оси.
На видео несколько простых приемов самомассажа при плоскостопии от врача-остеопата Всеволода Вычужина.
Горькие последствия поперечного плоскостопия: почему начинать лечение нужно уже сейчас
Если степень плоскостопия небольшая, вы можете даже не подозревать о его присутствии. Однако если стопа успела сильно деформироваться, проявляются горькие последствия поперечного плоскостопия:
- Ноги быстро устают во время физических нагрузок;
- Появляются отеки и боль;
- Перегружаются коленные и тазобедренные суставы;
- Страдает позвоночник;
- Уродуется походка, появляется «косолапость»;
- Усугубляется продольное плоскостопие;
- Появляются и другие деформации стоп: «косточки» на ногах, пяточная шпора, мозоли и натоптыши;
- Нарушается кровоток в ногах.
Поэтому как только вы заподозрили у себя поперечное плоскостопие, бегите к врачу. Чем раньше вы начнете бороться с поперечным плоскостопием, тем больше шансы предотвратить его чудовищные последствия.
Вывод: жизнь без поперечного плоскостопия
Как мы уже говорили, плоскостопие нельзя излечить полностью, можно лишь приостановить процесс его развития и уменьшить опасное воздействие на организм.
Если у вас уже есть плоскостопие:
- Есть признаки плоскостопия? Бегом к врачу! Доктор определит степень поперечного плоскостопия и подберет правильное лечение.
- Делайте массаж и гимнастику. Это действенно и бесплатно.
- Носите правильную обувь. Подойдут удобные ботинки на невысоком каблуке, которые не давят на пальцы.
- Пользуйтесь ортопедическими стельками. Это хороший и доступный способ не допустить развития болезни.
- Используйте изделия для стопы. Корректоры, подушечки и стяжки укрепят мышцы стоп, уменьшат дискомфорт, и снимут боли.
Если плоскостопия нет, и вы не хотите, чтобы оно появилось:
- Носите ортостельки. Они поддержат ваши стопы в анатомически правильном положении.
- Ходите босиком. Без обуви стопа сформируется физиологично, а еще это – микромассаж подошвы.
- Выполняйте самомассаж. Массаж ног полезен абсолютно всем в любом возрасте!
- Занимайтесь гимнастикой. Она займет всего 10-15 минут в день.
- Посещайте врача-ортопеда минимум 1 раз в год. Как говорится, на всякий случай.
Источник
