Плюсы и минусы операции на позвоночнике

Грыжа позвоночного столба — болезнь, которая набирает большие обороты во всем мире. Причина — игнорирование остеохондроза в подростковом возрасте. Одно из тяжелых последствий остеохондроза — межпозвоночная грыжа, она способна привести человека к инвалидности. В самых тяжелых случаях единственным выходом является хирургическое вмешательство. В публикации рассмотрены достоинства и недостатки процедуры, приведены рекомендации, которые следует выполнять в реабилитационный период.
Общая информация
Позвоночник состоит из 33 позвонков. Это костистые образования, которые отличаются небольшим размером. Элементы позвоночника соединяются между собой при помощи межпозвоночных дисков. Их главная роль — соединительная ткань между позвонками. Дополнительные функции:
- Амортизация при движении.
- Обеспечение гибкости позвоночника.
Состав межпозвоночного диска: пульпозное ядро, фиброзное кольцо. Грыжа образуется в результате разрушения средней части диска и его внешней оболочки. Кроме того, происходит потеря жидкости, находящейся в диске. Поэтому, можно сделать вывод, что межпозвонковая грыжа — это не только механический процесс, но и биохимический. Именно потеря жидкости формирует грыжу и вызывает воспалительный процесс.
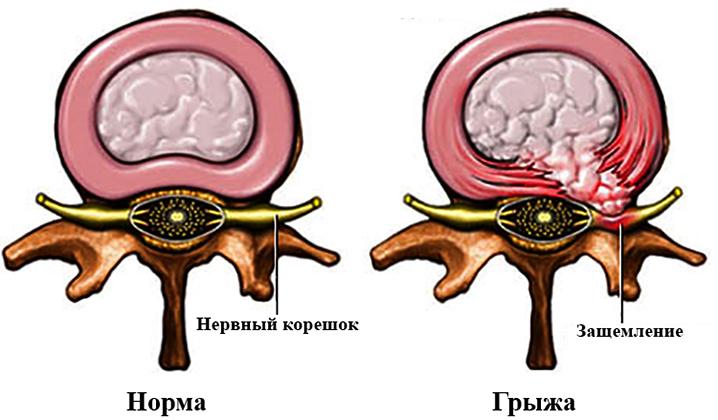
Важно вовремя обращаться к специалистам, чтобы предотвратить серьезные последствия для здоровья человека.
Описание методов по удалению межпозвоночной грыжи представлено в таблице.
| Микродискэктомия | Операция проводится с использованием микрохирургических инструментов и операционного микроскопа. Хирургическое вмешательство проводится наиболее часто в шейном и поясничном отделах. Поясница оперируется в том случае, если грыжа имеет значительные размеры, и консервативное лечение уже не помогает. |
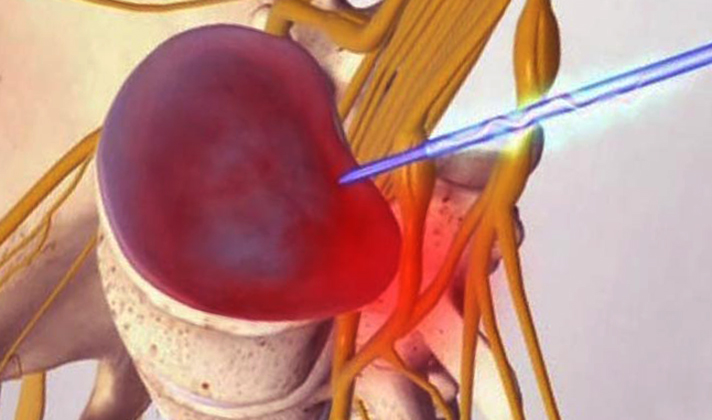
| Лазерная вапоризация | Суть метода: введение в хрящевую ткань лазерного световода. В результате из ядра диска уходит вода, и размер грыжи значительно уменьшается. |
| Радикальная операция (дискэктомия) | Проводится в том случае, если грыжа осложнена секвестрированием. Суть метода: полное удаление больного диска и замена его на протез, выполненный из титана. |
Подготовительные мероприятия к операции:
- Обследование у специалиста.
- Проведение компьютерной томографии.
- Голодание перед хирургическим вмешательством на протяжении 8 часов.
- Консультация у анестезиолога, в ходе которой выбирается подходящий метод анестезии. Врач изучает заболевания, имеющиеся в анамнезе пациента. Важно достоверно рассказать специалисту обо всех имеющихся аллергических реакциях.
Абсолютные показания для проведения вмешательства:
- Секвестрированная грыжа. Человек испытывает сильные боли. Возможное осложнение — паралич.
- Сдавление спинного мозга. Состояние имеет неблагоприятные прогнозы, возможно онемение конечностей, паралич.
К относительным показаниям относятся: отсутствие положительного результата от лечения медикаментозными препаратами и проведения гимнастики.
Плюсы операции по удалению межпозвоночной грыжи
Достоинства лазерного метода:
- Невысокая травматичность.
- Минимальный риск развития структурных изменений после вмешательства.
- Короткий реабилитационный период (менее 30 дней).
- Малый срок пребывания в больнице (4 дня).
Плюсы радикальной операции:
- Возможность сохранить двигательную активность позвоночника в полной мере.
- Высокая эффективность.
- Низкий процент возникновения рецидивов (по статистическим данным, это 10 процентов случаев).
- Длительный положительный опыт проведения вмешательства.
Достоинства микродискэктомии:
- Разрез практически не оставляет следов.
- Быстрое проведение процедуры (максимальное время — 30 минут).
- Костные ткани не затрагиваются.
Минусы процедуры
Недостатки лазерной методики:
- Отдаленные последствия не изучены из-за новизны способа.
- Возможно возникновение отека в месте проведения операции.
- Невозможность восстановления двигательной активности позвоночного столба в полной мере.
- Имеются множественные противопоказания для проведения вмешательства.
- Операция проводится только в том случае, если грыжа без осложнений.
- Дороговизна процедуры.
Минусы радикального метода:
- Возникновение спаечных процессов.
- Воспаление в оболочке спинного мозга.
- Достаточно длительный процесс реабилитации.
Как вести себя после проведения хирургического вмешательства
Специалисты после операции назначают пациентам антибиотики и препараты, утоляющие боль. Данные лекарственные средства предотвращают попадание бактерий в раны и минимизируют риск развития сепсиса.
Статистика и отзывы людей свидетельствуют о том, что операция, как правило, имеет положительный результат. Главное — начать своевременное лечение.
Правила, позволяющие быстро восстановиться и вернуться к нормальному образу жизни:
- Обеспечение полного покоя на протяжении 14 дней после проведения операции.
- Ношение специального корсета. Он предотвращает расхождение швов, также позволяет снизить нагрузку на позвоночный столб.
- Важно вставать с постели аккуратно. Вес необходимо переносить на руки. Спина должна находиться в прямом положении.
- Запрещается делать резкие повороты. Последствие невыполнения условия — смещение позвоночных дисков в том месте, где была проведена операция.
- Покупка специального ортопедического матраса. Он обеспечивает правильное положение во время сна.
- Запрет на поднятие тяжестей свыше 3 кг.
Выполнение всех пунктов — залог быстрого выздоровления и легкого реабилитационного периода. Кроме того, снижается риск получить различные осложнения. Важно не торопить события.
Источник
Среди всех заболеваний особенную опасность для жизни и здоровья человека представляют патологии позвоночника. Во многих случаях они сопровождаются тяжелыми и, к сожалению, необратимыми изменениями в костных элементах, а также межпозвоночных дисках. Это создает серьезную угрозу для развития осложнений, вплоть до получения инвалидности. Поэтому во многих случаях только нейрохирургические операции могут исправить ситуацию. Практически в 65–70 % случаев для устранения имеющихся нарушений используются имплантаты разного рода.

Показания
Нейрохирургические вмешательства являются крайней мерой и используются в тех случаях, когда консервативные способы лечения оказываются неэффективными, а качество жизни больного постоянно снижается или возникает серьезная угроза здоровью или даже жизни. Операции не позвоночнике сопряжены с рядом рисков, поскольку в нем проходит спинной мозг, отвечающий за двигательные возможности всего человеческого тела и многих внутренних органов. Но в определенных случаях только они способны уберечь человека от инвалидности и других негативных последствий.

Таким образом, операция на позвоночнике с последующей установкой имплантата применяется при:
- травмах позвоночника, в частности осложненных компрессионных переломах, провоцирующих стеноз позвоночного канала, ущемление нервных корешков и тяжелую неврологическую симптоматику;
- спондилолистезе – нестабильности позвонков и склонности их смещаться относиться нормальной оси вниз и в стороны;
- прогрессирующем спондилезе – дегенеративно-дистрофическом заболевании, при котором наблюдается разрушение тел позвонков, что приводит к компрессии нервов;
- сколиозе IV степени – деформация позвоночника, провоцирующая выраженные боли и ограничивающая подвижность больного, она приводит к формированию горба, деформации грудной клетки и нарушению работы всех внутренних органов;
- прогрессирующих межпозвонковых грыжах, вызывающих сужение позвоночного канала и ущемление нервных корешков;
- доброкачественных и злокачественных новообразованиях позвоночника, оказывающих компрессионное воздействие на нервные структуры.
Пациентов направляют на консультацию к спинальному хирургу с серьезными неврологическими нарушениями, в частности усиливающимися болями в спине, отдающими в ноги, руки, а также нарушениями чувствительности или параличом. Решение о необходимости проведения операции принимается после комплексного обследования с применением МРТ, КТ, рентгена, УЗИ и ряда других обследований.

К помощи современных имплантатов прибегают при проведении:
- частичной или полной дискэктомии;
- ламинэктомии;
- декомпрессионных операций;
- корпэктомии;
- транспедикулярной фиксации и т. д.

Но эти операции не могут проводиться при:
- индивидуальной непереносимости материалов имплантатов;
- острых воспалительных процессах кожи или позвоночника;
- тяжелых аутоиммунных и системных заболеваниях;
- остеопорозе;
- нарушениях свертываемости крови.
Современные имплантаты, применяемые в спинальной хирургии и нейрохирургии
Позвоночные имплантаты представляет собой специальные конструкции разной формы и размеров, которые вживляются в позвоночник. В результате они берут на себя функцию стабилизаторов, корректируют расположение и высоту позвонков или полностью замещают отдельные из них.
Современные позвоночные имплантаты выпускаются не только для решения разных задач, но и в разных модификациях. Они производятся из инновационных материалов, полностью безопасных и биосовместимых с тканями человеческого тела. В роли таковых используются:

- титан;
- биополимеры и термопластичные полимеры;
- нитинол;
- лавсан;
- силикон;
- пористая керамика (редко).

Одними из крупнейших производителей позвоночных имплантатов являются:
- Johnson&Johnson company (США) – крупнейший международный концерн, выпускающий продукцию высокого качества как для спинальной хирургии, так и для челюстно-лицевой;
- Medtronic-Biotech (Франция);
- Paradigm Spine GmbH (Германия).
Современный ассортимент позвоночных имплантатов позволяет покрыть все потребности нейрохирургических отделений. Широкий выбор конструкций дает возможность решить практически любые проблемы с позвоночником у больных с разным уровнем материального достатка. Для каждого пациента выбирается оптимальная модель, которая будет максимально полно соответствовать анатомическим особенностям его позвоночника и выполнять поставленную задачу.
Все современные имплантаты представляют собой конструкции из отдельных пластин, винтов, пружин, скоб, цилиндров с крепежными элементами, кейджи или цельные эндопротезы дисков и позвонков. Их можно разделить на 2 группы:
- жесткие – обеспечивают неподвижную стабилизацию;
- динамические – создают возможность сохранить естественную подвижность позвоночно-двигательного сегмента, но отличаются большей стоимостью;
- гибридные (полуподвижные).
Современные имплантаты полностью удовлетворяют самым высоким требованиям нейрохирургии. Они обладают:
- 100% экологичностью и гипоаллергенностью;
- абсолютной биологической тканевой совместимостью;
- простотой установки при минимальных интраоперационных рисках;
- легкостью и высокой механической прочностью;
- устойчивостью к смещению;
- отсутствием необходимости в удалении без острой надобности;
- легкостью и высокой скоростью адаптации больного к имплантированному устройству;
- возможностью проводить рентген, КТ и МРТ в будущем.
Имплантаты особенно незаменимы при наличии прогрессирующей нестабильности позвонков. В таких ситуациях с их помощью удается зафиксировать позвонки в правильном положении, не давая им возможности смещаться за физиологические пределы. Вместе с этим они позволяют устранить даже очень мощные болевые ощущения, спровоцированные компрессионным синдромом. Как правило, имплантаты фиксируются на смежные позвонки с помощью винтов-саморезов. При этом специально разработаны модели для имплантации в шейный, грудной, поясничный и крестцовый отделы позвоночника.
Особенности и виды имплантатов шейного отдела позвоночника
Специально разработанные для имплантации в шейный отдел позвоночника конструкции точно повторяют анатомию позвонков этого отдела позвоночника и способны надежно стабилизировать его. Сегодня они представлены в достаточно широком разнообразии, что позволяет спинальному хирургу выбирать то устройство, которое будет максимально полно решать поставленные задачи.

Среди самых востребованных имплантатов для шейного отдела позвоночника:
- титановый сетчатый Mesh;
- телозамещающий телескопический имплантат ADD plus;
- стабилизирующий шейный кейдж HRC Cervical;
- эндопротез шейного межпозвоночного диска М6-С.
В шейном отделе позвоночника чаще всего возникают нарушения в результате получения травм, в особенности ДТП, что нередко приводит к необходимости проведения операции и установке имплантата.

При протезировании шейного отдела позвоночника пациенту рекомендуется оставаться в стационаре не более 2–3 дней. Но после этого важно пройти полноценную реабилитацию, чтобы имплантированная конструкция надежно прижилась. Восстановительный период после нейрохирургических операций на шейном отделе позвоночника занимает в среднем 2 месяца.

Титановый сетчатый Mesh
Имплантат представляет собой тонкостенный, полый внутри цилиндр с сетчатой структурой. Он предназначен для установки между телами позвонков с целью замены удаленного межпозвоночного диска и укрепляется специальной опорной пластиной.

Внутрь цилиндра во время операции нейрохирург помещает фрагмент собственной кости пациента, что обеспечивает постепенное обрастание костной тканью имплантата и надежную консолидацию позвонков между собой. В результате они срастаются, тем самым формируя единый костный конгломерат.
Телозамещающий телескопический имплантат ADD plus
Конструктивно имплантат образован телозамещающим кейджем и пластиной. Он изготавливается из титана и обладает дистракционными возможностями.

Телозамещающий телескопический имплантат ADD plus используется при отсутствии возможности восстановить тело позвонка, что спровоцировало необходимость его удаления, например путем корпэктомии. Он устанавливается в освободившееся пространство между телами сохраненных позвонков. Это позволяет сохранить нормальную высоту прооперированного отдела позвоночника и надежно стабилизировать его.

Стабилизирующий шейный кейдж HRC Cervical
Имплантат представляет собой трапециевидную шайбу, в центре которой присутствует крупное отверстие. Его тело производится из высокопрочного полимерного материала PEEK с эластичным модулем упругости, который полностью соответствует свойствам губчатой и кортикальной костной ткани. Он применяется для замены удаленного по тем или иным причинам позвонка.
В полость кейджа укладывается костный трансплантат, благодаря чему достигается высокое качество его сращивания с телами позвонков. Имплантат HRC Cervical не нуждается в использовании винтов и каких-либо дополнительных пластин, поскольку оснащен специальным титановым фиксатором. Он выполнен в форме лезвия, которое располагается на одной из граней кейджа.

Таким образом, шейный имплантат монтируется за счет врезания фиксатора в кость позвонка при его повороте. Это обеспечивает надежность его фиксации между смежными позвонками и устраняет риск миграции.
Эндопротез шейного межпозвоночного диска М6-С
Одним из самых современных и эргономичных имплантатов для шейного отдела позвоночника является эндопротез межпозвоночного диска. Он полностью повторяет анатомию и биомеханику природного диска, что позволяет рассматривать его в качестве полноценного органозамещающего устройства.

Эндопротез образован:
- Искусственным фиброзным кольцом, изготовленным из волокнистого высокомолекулярного полиэтилена. Оно отвечает за обеспечение естественной амплитуды движения межпозвонкового диска.
- Синтетическим пульпозным ядром, для производства которого используется вязкоэластичный полимер. Его свойства полностью соответствуют натуральному пульпозному ядру, что гарантирует правильное осевое сжатие.
- Опорными платформами с титановым напылением, расположенными по обеим горизонтально ориентированным сторонам эндопротеза. Они обладают высокой прочностью и стойкостью к механическим нагрузкам, что обеспечивает сохранность остальных компонентов конструкции при выполнении физической работы пациентом.
Надежность фиксации протеза достигается за счет специально созданных ребер на опорных платформах и их пористости. Благодаря этому процессы остеоинтеграции протекают с высокой скоростью, а конструкция быстро приживается.
Особенности и виды имплантатов поясничного отдела позвоночника
Поскольку пояснично-крестцовый отдел позвоночника наиболее подвержен дегенеративно-дистрофическим заболеваниям, часто страдает от бытовых и профессиональных травм, именно на нем чаще всего проводятся операции. Поэтому и видов имплантатов для замены удаленных частей существует огромное множество.
Они не только позволяют добиться жесткой фиксации позвонков или обеспечить их подвижность в физиологических пределах, но и устранить возникающие при поражении позвоночника опухолями нарушения.
Так же как и имплантаты шейного отдела, они могут устанавливаться с применением костных трансплантатов или без них. При этом в поясничный отдел позвоночника конструкции устанавливаются не только при классических открытых операциях, но и в рамках применения методов малоинвазивной хирургии.
При замене межпозвоночного диска в поясничном отделе позвоночника срок госпитализации составляет в среднем около 10 суток. После этого начинается период реабилитации, который затягивается примерно на 3 месяца.
Титановые имплантаты в позвоночник
Благодаря высокой прочности титана именно он чаще всего используется для протезирования пояснично-крестцового отдела позвоночника, поскольку на него приходятся наибольшие нагрузки. Этот металл обладает всеми необходимыми для надежной стабилизации хребта свойствами:

- высокая стойкость к механическим нагрузкам;
- малый вес (титан легче железа примерно в 2 раза);
- абсолютная биоинертность;
- низкий коэффициент теплового расширения;
- возможность пожизненной эксплуатации (при условии соблюдения врачебных рекомендаций).
Металлические конструкции зачастую монтируются посредством специальных винтов и пластин. Также для восстановления анатомии пояснично-крестцового отдела позвоночника могут использоваться динамические системы, телескопические имплантаты и полые кейджи.

Операции с использованием титановых имплантатов доступны по стоимости. Но при нарушении техники установки или использования конструкции они могут проседать в тела соседних позвонков или сдвигаться с изначальной позиции, что приводит к развитию осложнений.

Кофлекс
Одним из ярких представителей титановых имплантатов для пояснично-крестцового отдела позвоночника является Кофлекс. Операции с его применением более чем в 85% случаев закачиваются успехом. Он представляет собой подковообразную пружину, по обеим сторонам которой расположены парные крепежные элементы в виде клемм. Поэтому конструкцию просто вводят в межостистое пространство и фиксируют ее в нужном положении зажимами к остистым отросткам.
Кофлекс монтируется при малоинвазивных операциях и обеспечивает динамическую фиксацию позвоночника. Поскольку для его вживления не требуется серьезного вмешательства в организм, реабилитация протекает легко и быстро.

Чаще всего он применяется при дискэктомии и других декомпрессионных операциях, необходимость в которых возникает при проседании позвонков, межпозвоночных грыжах, стенозе позвоночного канала или компрессии спинномозговых корешков. Система Кофлекс принадлежит к числу межостистых имплантатов и призвана:
- устранить признаки сегментарной нестабильности;
- уменьшить нагрузку на соседние позвонки;
- восполнить недостаток высоты.
Этот имплантат отличается простотой технического исполнения, но он способен обеспечить динамическое сжатие и распрямление позвоночника при выполнении соответствующих движений. Его ось ротации совпадает с осью фасеточных суставов. Благодаря этому система Кофлекс обеспечивает сохранение близкой к естественной биомеханики позвоночника.
Но особенности конструкции имплантата не позволяют использовать его в сегменте L5–S1, поскольку крестец не обладает выраженными остистыми отростками. Поэтому хирургам не к чему его крепить.
Diam
Система Diam является альтернативой Кофлекса, поскольку также принадлежит к числу динамических межостистых амортизаторов. Но в отличие от своего предшественника Диам можно использовать для стабилизации и сохранения нормальной высоты сегмента L5–S1.

Diam представляет собой устройство оригинальной формы со специальными удлиненными усиками, изготовленное из жесткого и упругого силикона, покрытого лавсаном для получения нужной степени жесткости. Он позволяет сохранить нормальную функцию разгибания и сгибания в позвоночно-двигательном сегменте.
Благодаря усикам конструкция надежно фиксируется между остистыми отростками и позволяет правильно распределять нагрузку на позвоночник. Она используется в роли своеобразной распорки для стабилизации и возвращения нормальных функций всему позвоночнику. При этом установка осуществляется малоинвазивным способом, без существенного повреждения и рассечения мышц спины, что положительно сказывается на тяжести и длительности реабилитации.
Эндопротезы поясничного межпозвонкового диска М6-L
Эндопротезы для замены межпозвоночных дисков в пояснично-крестцовом отделе позвоночника по конструкции аналогичны шейным, но отличаются более крупными размерами. Точно так же они обеспечивают сохранение естественной подвижности позвоночника и устраняют риск искривления хребта, развития осложнений и болевого синдрома.

Эффективность операций на позвоночнике с установкой имплантатов
Залогом положительного исхода операции и длительности службы установленных имплантатов является грамотность их подбора, причем не просто нужного вида, но и размера, а также формы. Поэтому для каждого пациента они выбираются индивидуально с учетом индивидуальных анатомических особенностей.
При допущении ошибки в выборе вида конструкции, нарушении технологии ее установки или несоблюдении врачебных рекомендаций в период реабилитации повышается скорость ее износа, риск поломки или смещения. В таких ситуациях даже самые дорогостоящие и технически совершенные устройства способны привести к неблагополучному исходу и выйти из строя. Это потребует немедленного проведения повторной операции для удаления имплантата.

Для полной адаптации вживленных систем требуется от 12 до 18 месяцев.
Поэтому стоит изначально обращаться к высококвалифицированным нейрохирургам, способным не только правильно подобрать наиболее подходящий имплантат, но и в совершенстве владеющим техниками их установки. А в течение восстановительного периода пациентам следует не пренебрегать полученными рекомендациями и следить за собственной физической активностью, образом жизни и питания.
Источник
