Передний доступ на поясничный отдел позвоночника

Хирургическая анатомия переднего забрюшинного доступа к поясничному отделу позвоночника
Вмешательства на вентральных отделах поясничного отдела позвоночника в том или ином виде выполняются уже на протяжении не одного десятилетия. Еще в далеком 1906 году передний доступ к поясничному отделу позвоночника описал Muller, позднее этот доступ приобрел определенную популярность благодаря работам Hodgson, который рекомендовал его использовать для лечения туберкулеза позвоночника. В 1948 году Lane описал трансперитонеальный доступ, специально разработанный им для дискэктомии и вентрального спондилодеза поясничного отдела позвоночника.
Этот доступ, однако, сопровождался открытием брюшной полости и требовал мобилизации кишечника. Позднее Harmon описал модификацию этого доступа, которая предполагала доступ к позвоночнику через забрюшинное пространство без вскрытия брюшинного мешка.
Все возрастающее стремление добраться до передних элементов поясничного отдела позвоночника было связано с тем, что такой доступ дал бы возможность улучшить качество формирования костного блока и за счет применения вентральных межтеловых имплантов добиться более оптимального восстановления баланса позвоночника в сагиттальной плоскости. Классический забрюшинный доступ осуществляется через разрез в области брюшной стенки. Этот разрез может быть парамедианным, срединным или типа Пфаннештиля. Последний разрез считается наиболее благоприятным с косметической точки зрения, однако доступ при использовании этого разреза является достаточно ограниченным и поэтому он используется при изолированных вмешательствах только на уровне L5-S1.
В последние годы набирают популярность малоинвазивные методики вмешательств с использованием лапароскопических и мини-открытых доступов, однако такие методики являются технически более требовательными, кроме того они не лишены многих недостатков и во многом не обладают значимыми преимуществами по сравнению с традиционными открытыми вмешательствами. Поэтому на сегодняшний день точку в поиске максимально безопасного доступа к передним элементами поясничного отдела позвоночника пока ставить рано.
Современные методики вмешательств предполагают осуществление доступа к поясничным позвонкам через забрюшинное пространство и через большую поясничную мышцу. Эти доступы позволяют предотвратить развитие таких нередко наблюдаемых при использовании трансперитонеального доступа осложнений, как повреждение внутренних органов, крупных сосудов и мочеточников, а также эректильная дисфункция у мужчин. Кроме того, при ревизионных вмешательствах на верхних поясничных позвонках использование этих доступов позволяет обойти зону измененных вследствие предыдущего вмешательства тканей.
В статьях на сайте мы приводим описание нескольких забрюшинных доступов к поясничному отделу позвоночника и его переходным сегментам с использованием как открытых, так и малоинвазивных (MIS) методик.
Основой приводимых методик можно назвать четкое понимание классической анатомии интересующей нас области, однако и это еще не все. Для безопасного применения предлагаемых методик немаловажным моментом является анализ анатомических особенностей и возможных анатомических вариантов строения у конкретного пациента.
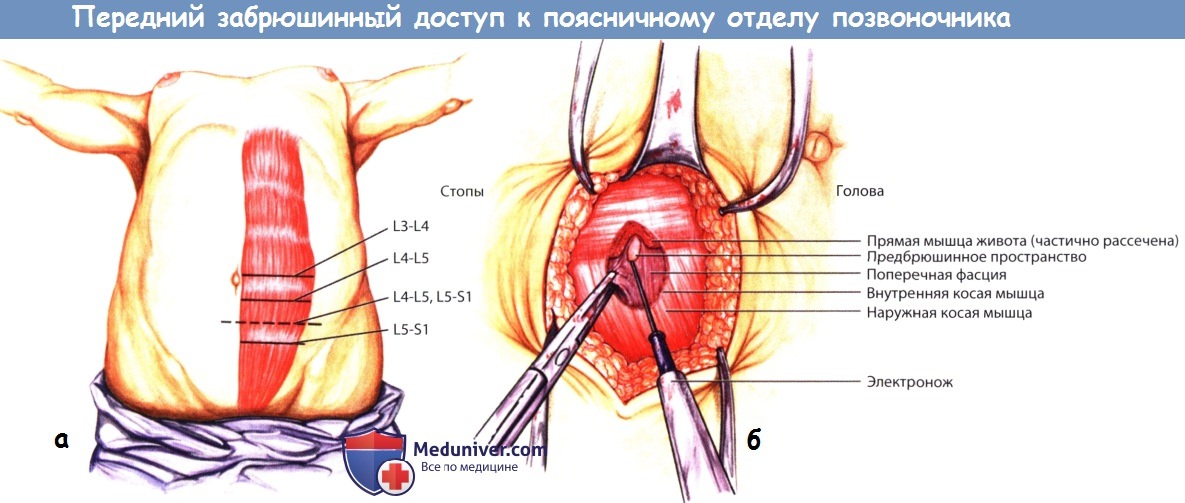
а – Проекция дисков поясничного отдела позвоночника относительно поверхностных ориентиров передней брюшной стенки.
б – Парамедианный доступ, демонстрирующий анатомию всех мышц передней брюшной стенки.
Классический открытый передний доступ осуществляется через переднюю брюшную стенку, которая состоит из кожи, подкожной клетчатки, фасции Скарпы, прямой мышцы живота, поперечной фасции и предбрюшинной клетчатки. Посредине между правой и левой прямыми мышцами живота находится фасциальное утолщение, называемое белой линией живота. Кнаружи от прямых мышц живота располагаются (если идти снаружи внутрь) наружная косая, внутренняя косая и поперечная мышца живота.
Пупок обычно располагается на уровне межпозвонкового диска L3-L4, диск L4-L5 чаще располагается на уровне гребней подвздошных костей. Доступ к уровням L4-L5 и L5-S1 обеспечивает разрез протяженностью от пупка до лонного симфиза. Вмешательство на вышележащих уровнях поясничного отдела позвоночника требует расширения доступа выше уровня пупка.
В глубине брюшной стенки непосредственно к внутренней ее поверхности прилежит брюшинный мешок, состоящий из брюшины и находящихся в ней внутренних органов. Кзади от брюшинного мешка располагаются забрюшинные органы. Аорта на уровне диска L4-5 обычно разделяется на правую и левую общие подвздошные артерии, бифуркация полой вены располагается на уровне тела L5 позвонка. Полая вена чаще всего располагается сзади и справа от аорты, на уровне тела L5 позвонка в общую подвздошную вену обычно впадает подвздошно-поясничная вена. Восходящая поясничная вена может ответвляться от системы подвздошно-поясничной вены либо может быть самостоятельным сосудом, берущим начало непосредственно от общей подвздошной вены. На передней поверхности нижнего поясничного позвонка и крестца располагаются срединные крестцовые сосуды. Поэтому так важен анализ индивидуальной анатомии пациента, призванный в каждой конкретной ситуации индивидуально оценить риск вмешательства, особенно при вмешательствах на уровне L4-5.
С обеих сторон от тел поясничных позвонков располагаются поясничные мышцы, вдоль передней поверхности которых лежат мочеточники, на уровне крестцово-подвздошных суставов последние пересекают общие подвздошные сосуды. Вдоль боковой поверхности тел поясничных позвонков непосредственно в области или вблизи наиболее медиальных участков поясничной мышцы располагается также симпатический ствол. Симпатический ствол нередко довольно прочно фиксирован очень плотной, похожей на фасцию соединительной тканью к межпозвонковым дискам на уровнях L2-3, L3-4 и L4-5, тогда как на поверхности покровных пластинок тел позвонков он располагается достаточно рыхло. Каудальный участок симпатического ствола имеет вертикальное направление и лежит под общими подвздошными артерией и веной. Повреждение симпатического ствола приводит к нарушению нормальной вазоконстрикции сосудов конечностей, что проявляется изменением температуры конечности на стороне повреждения: конечность становится более теплой на ощупь по сравнению с противоположной стороной. Медицинские сестры в таких случаях нередко сообщают, что одна из нижних конечностей пациента холодная.
На передней поверхности дистального отдела аорты и на уровне ее бифуркации в забрюшинном пространстве располагается верхнее подчревное сплетение, которое является продолжением аортального сплетения. Обычно оно в виде «сеточки» покрывает межпозвозвонковый диск L5-S1, однако может быть представлено одним единственным стволом или несколькими параллельно расположенными пучками. Обычно до своего разделения на правый и левый подчревные нервы сплетение располагается слева от срединной линии. Данное сплетение ответственно за сокращение внутреннего сфинктера мочевого пузыря во время нормального семяизвержения. Нарушение нормального сокращения этого сфинктера приводит к ретроградному забросу спермы в мочевой пузырь во время семяизвержения — осложнению, встречающемуся при вентральных вмешательствах на поясничном отделе позвоночника примерно в 20% случаев. Ретроградная эякуляция может стать причиной развития мужского бесплодия.
На передней поверхности тел первого и второго поясничных позвонков позади аорты и рядом с правой ножкой диафрагмы располагается лимфатическая цистерна — нижняя расширенная часть грудного лимфатического протока, которая собирает в себя лимфу от кишечника и из поясничных лимфатических стволов. При вентральных вмешательствах на верхнепоясничных и нижнегрудных позвонках существует риск повреждения этой цистерны. Повреждение лимфатической цистерны или грудного протока ниже уровня диафрагмы приводит к развитию хилоперитонеума, а выше уровня диафрагмы — хилоторакса. При развитии подобных осложнений лечение следует начинать с консервативных мероприятий, заключающихся в торакоцентезе и дренировании плевральной полости, создании функционального покоя для пищеварительной системы, назначении парентерального питания и диеты с ограниченным количеством жиров. При сохранении лимфореи может быть показано ревизионное вмешательство с целью перевязки протока.
Если повреждение обнаружено непосредственно во время первичной операции, то возможны перевязка протока или попытка его восстановления. При перевязке грудного лимфатического протока необходимо помнить, что это может привести к формированию лимфатического отека конечностей.
Боковой забрюшинный доступ к поясничному отделу позвоночника осуществляется через боковую стенку живота (т.е. через наружную и внутреннюю косые и поперечную мышцы живота), забрюшинную клетчатку и поясничную мышцу. Естественным препятствием для доступа к нижним поясничным позвонкам при этом является гребень подвздошной кости. При работе на передней поверхности поясничных мышц хирург должен помнить о расположенных здесь мочеточниках, а при мобилизации поясничных мышц не следует забывать о расположенных на боковой поверхности тел позвонков симпатических стволах.
При использовании прямого бокового доступа необходимо четко понимать особенности поясничного сплетения, стволы которого располагаются в толще поясничной мышцы. Это сплетение образовано передними ветвями L1-L4 корешков, которые в толще поясничной мышцы объединяются и дают начало подвздошно-подчревному (T12-L1), подвздошно-паховому (L1), бедренно-половому (L1-L2) нервам, латеральному кожному нерву бедра (L2-L3), запирательному (L2-L4) и бедренному (L2-L4) нервам. Все перечисленные нервы, за исключением бедренно-полового, до выхода из поясничной мышцы располагаются в задней части ее толщи. Бедренно-половой нерв проходит через толщу поясничной мышцы сзади наперед на уровне L3-L4, выходит на ее переднюю поверхность и далее следует вдоль нее. Повреждение стволов поясничного сплетения при мобилизации поясничной мышцы приводит к выраженным нарушениям чувствительности в паховой области и в области бедра и нарушению функции подвздошно-поясничной мышцы и четырехглавой мышцы бедра.
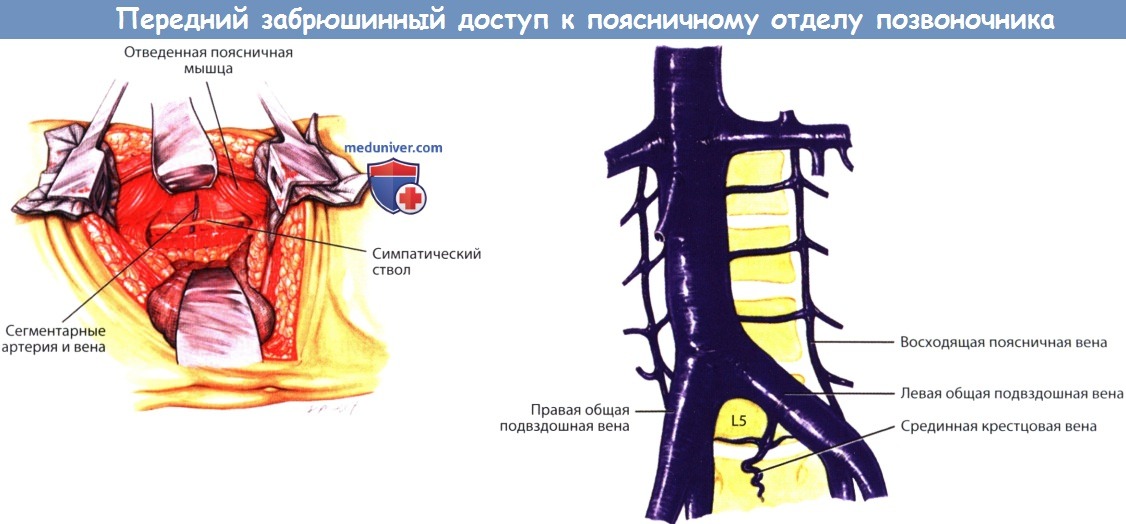
а – После отведения поясничной мышцы становится виден симпатический ствол, расположенный на боковой поверхности тел поясничных позвонков.
б – Анатомия венозной системы на уровне поясничного отдела позвоночника.
Бифуркация полой вены располагается на уровне тела L5.
Восходящая поясничная вена в данном случае с обеих сторон берет начало от общей подвздошной вены.
На уровне диска L5-S1 располагается срединная крестцовая вена. (Подвздошно-поясничная вена не показана).
– Также рекомендуем “Показания переднего забрюшинного доступа к поясничному отделу позвоночника”
Оглавление темы “Оперативные доступы к поясничному отделу позвоночника.”:
- Хирургическая анатомия переднего забрюшинного доступа к поясничному отделу позвоночника
- Показания переднего забрюшинного доступа к поясничному отделу позвоночника
- Варианты и техника переднего забрюшинного доступа к поясничному отделу позвоночника
- Хирургическая анатомия заднего и заднебокового доступа к поясничному отделу позвоночника
- Техника заднего и заднебокового доступа (Вильце) к поясничному отделу позвоночника
Источник


Спондилодезом называют хирургическое вмешательство, являющееся разновидностью артродеза. Целью операции является обездвиживание одного или нескольких позвоночно-двигательных сегментов. Это достигается за счет установки специальных конструкций, которые надежно фиксируют между собой подлежащие сращению позвонки. В результате они со временем они прочно срастаются, что полностью исключает возможность движения и развития на фоне этого болезненных ощущений.
Необходимость в выполнении спондилодеза возникает при многих патологиях позвоночника, которые не поддаются консервативному лечению. Поэтому обычно он сочетается с другими хирургическими вмешательствами. Спинальные хирурги «SL Клиника» помогут вам избавиться от проблем с позвоночником и провести спондилодез. Мы уже сумели помочь многим сотням больных с различными диагнозами, поможем и вам вернуться к полной движения жизни без боли.
Показания к проведению спондилодеза
Необходимости в устранении подвижности позвонково-двигательного сегмента возникает при спондилолистезе, нестабильности позвонков, что сопровождается сильными болями. Позвонково-двигательным сегментом позвоночника называют его структурно-функциональную единицу, в состав которой входят два смежных позвонка, расположенный между ними диск, а также фасеточный сустав и их связки.
Причины нестабильности позвонков чаще всего кроются в тяжелом остеохондрозе, при котором межпозвоночные диски сильно разрушены и полностью теряют свою функциональность. В результате этого у большого числа больных дополнительно обнаруживаются не только межпозвоночные грыжи, но и артроз фасеточных суставов, сдавливание спинного мозга и его нервных корешков.

Каждое из таких состояний сопровождается выраженными болями, которые практически в половине случаев не поддаются лечению консервативными методами. Поэтому в таких случаях пациентам назначается соответствующее ситуации оперативное вмешательство с последующим спондилодезом. Это может быть:
- фасетэктомия, показанная при тяжелом спондилоартрозе;
- декомпрессия дурального мешка, необходимая при сдавлении спинного мозга;
- менингорадикулолиз, применяемый при образовании спаек в области спинномозговых корешков.
Чаще всего пациентам проводится удаление межпозвоночных грыж и установка на место резецированных межпозвонковых дисков специальных кейджей. Только такой комплексный подход обеспечивает полное устранение болевого синдрома и надежную профилактику их возникновения в связи с поражением этого же позвонково-двигательного сегмента в будущем.
Показаниями к проведению спондилодеза после освобождения сдавленных нервов и удаления сильно поврежденных межпозвоночных дисков являются:
- смещение позвонков (спондилолистез);
- артроз фасеточных (дугообразных) суставов;
- рубцово-спаечный эпидурит;
- врожденная или приобретенная нестабильность позвоночника;
- тяжелый кифоз, сколиоз 3–4 степени;
- остеохондроз, сопровождающийся дискогенными болями;
- регулярно рецидивирующий корешковый синдром, обусловленный разными причинами;
- грыжи межпозвоночных дисков, приводящие к компрессии нервов или спинномозгового канала;
- новообразования в области позвоночника любого происхождения;
- стеноз спинномозгового канала;
- компрессионные переломы позвоночника, возникающие на фоне остеопороза;
- трещины, переломы и другие травмы позвоночника.
В каждом отдельном случае спинальный хирург строго индивидуально подбирает вид проводимых вмешательств и разрабатывает поэтапный план течения операции. Для этого ему требуются результаты лабораторных исследований, МРТ, КТ или рентгеновские снимки.
При разработке тактики оперативного лечения обязательно принимаются во внимание имеющиеся сопутствующие заболевания и материальное положение пациента. В «SL Клиника» вы можете пройти комплексную диагностику позвоночника и получить помощь ведущих нейрохирургов, регулярно проводящих декомпрессивно-стабилизирующие операции с высокими показателями успешности. Стоимость всех видов операций и методов диагностики приведена в прайсе.
Виды спондилодеза
Декомпрессивно-стабилизирующие операции способны выполняться через передний или задний доступ. Но чаще предпочтение отдается заднему, так как выполнение переднего доступа более сложно технически и сопровождается существенным травмированием мягких тканей, что влечет за собой риск сильного кровотечения и высокую вероятность возникновения осложнений.

При заднем типе хирург получает возможность проводить манипуляции на позвоночнике, рассекая кожу, фасции и раздвигая в стороны глубокие мышцы спины. Это позволяет меньше травмировать ткани, поэтому реже приводит к возникновению нежелательных последствий и обеспечивает более легкое и быстрое протекание реабилитационного периода. Проведение спондилодеза через задний доступ в подавляющем большинстве случаев стало возможным благодаря созданию титановых кейджей, в составе которых присутствует костная крошка. Это специальные имплантаты, устанавливаемые вместо удаленных межпозвонковых дисков. Они пришли на смену костным или искусственным имплантатам и значительно повысили безопасность и эффективность хирургического вмешательства.
Если все же невозможно провести операцию задним доступом, выбирают передний. Он предполагает выполнение разреза на передней поверхности шеи, а при необходимости провести операцию на поясничном отделе хирург формирует доступ к позвоночнику через брюшную полость. Подобное в основном практикуется при:
- оскольчатых переломах позвоночника;
- сколиозе;
- ряде дегенеративно-дистрофических заболеваний.
Также существуют отличия в методах фиксации позвонков при спондилодезе. При выборе переднего метода нейрохирург стабилизирует тела позвонков. Если же выбрана методика задней фиксации хирург работает с остистыми и поперечными отростками позвонков.
Но особенно результативным, по данным проведенных исследований, является межтеловой спондилодез. Поскольку тела позвонков значительно лучше снабжаются кровью, имеют большее количество клеточных элементов и отличаются высоким потенциалом к образованию новой костной ткани, имплантированные между ними объекты приживаются значительно лучше, чем установленные между отростками позвонков. При таком способе фиксации успешного спондилодеза удается добиться в 96% случаев. В противном случае позвонки могут не срастись, что приведет к сохранению болей в спине, а в дальнейшем к тяжелым последствиям.

Спондилодез шейного отдела позвоночника
При выраженных дегенеративно-дистрофических изменениях в позвонках шейного отдела чаще всего проводится задний цервикоспондилодез с применением транспедикулярной фиксации. При необходимости стабилизации в одном положении могут подлежать 1, 2 или большее количество позвоночно-двигательных сегментов. Но этот метод требует высокого уровня профессионализма от нейрохирурга, так как сопряжен с риском повреждения нервных волокон и кровеносных сосудов.
При обнаружении высокой вероятности развития подобных осложнений на этапе предоперационной подготовки предпочтение отдается установке металлических конструкций для фиксации заднего опорного комплекса позвоночно-двигательного сегмента. Они позволяют соединить отростки позвонков, что приводит к спондилодезу.
Также может выполняться спондилодез через передне-боковой доступ. Показаниями к его проведению выступают серьезные травмы шейного отдела. В подобных случаях метод фиксации позвонков выбирается для каждого пациента индивидуально на основании результатов МРТ. Высокой эффективностью при оперативном лечении переломов шейного отдела позвоночника отличается межтеловой цервикоспондилодез, сопряженный с установкой передней фиксирующей пластины.
В результате проведенного хирургического вмешательства в большинстве случаев удается добиться полного устранения болевого синдрома, что позволяет пациентам вернуться к повседневной деятельности. В отдельных случаях возможно периодическое возникновение незначительного дискомфорта, не влияющего на трудоспособность человека.
Спондилодез поясничного отдела позвоночника
В подавляющем большинстве случаев операции на поясничном отделе позвоночника выполняются задним доступом с выбором межтелового способа фиксации позвонков. Вмешательство через передний доступ осуществляют исключительно в сложных клинических случаях и при оскольчатых переломах.
Существует несколько способов проведения межтелового спондилодеза поясничного отдела:
- передний (ALIF);
- задний(PLIF);
- трансфораминальный(TLIF).
Чтобы иммобилизация позвоночно-двигательного сегмента была максимально надежной, нередко операция дополняется выполнением транспедикулярной фиксации. В таком случае устанавливаются специальные металлические конструкции, которые еще более упрочняют скрепление тел позвонков.
Передний межтеловой спондилодез
Методика ALIF позволяет получить предельно удобный доступ к межпозвонковым дискам и телам позвонков. Благодаря этому нейрохирургу удается свободно удалить диск, устранить патологическое сдавливание нервных корешков и спинномозгового канала, установить кейдж. При необходимости хирург производит монтаж дополнительных фиксирующих конструкций.
При применении техники ALIF удается обойти нервные пучки, что исключает вероятность их повреждения и развития соответствующих осложнений. Но она предполагает необходимость перемещения кровеносных сосудов, что может спровоцировать открытие кровотечения.

Задний межтеловой спондилодез
Метод PLIF подразумевает удаление отростков с двух сторон от позвонка. После этого осуществляется радикальная дискэктомия. По обеим сторонам позвонка устанавливаются кейджи.
Иногда их заменяют расширяющимися имплантатами. Поскольку они обладают меньшими размерами, нейрохирургу достаточно провести медиальную двустороннюю фасетэктомию (удаление фасеточных суставов) и удалить только студенистое ядро диска. Такие имплантаты оснащены винтами. Их раскручивают специальным ключом, благодаря чему кейджи прочно фиксируются в заданном положении.

Огромным преимуществом методики является возможность произвести циркулярный спондилодез в течение одной операции. Но ее выполнение сопряжено с риском повреждения нервов, так как для получения доступа к межтеловому пространству хирург должен отодвинуть их. Главной опасностью этого является развитие пареза, паралича и нарушения работы кишечника и мочевыделительных органов, что может привести к недержанию мочи и каловых масс.
Трансфораминальный спондилодез
Методика TLIF признана наименее травматичной. Она подразумевает удаление межпозвоночного диска и осуществление спондилодеза со стороны наиболее выраженного стеноза.
Трансфораминальный спондилодез позволяет сохранить целостность задних опорных структур позвоночника и выполнить весь запланированных объем даже при присутствии значительных рубцовых изменений.
Противопоказания
Спондилодез не может быть выполнен при:
- тяжелых заболеваниях сердечно-сосудистой системы;
- недавнем перенесении инсульта или инфаркта;
- острых инфекционных заболеваниях;
- обострении хронических заболеваний;
- образовании свищей неясного происхождения;
- нарушениях свертываемости крови;
- варикозном расширении вен.
Традиционно оперативное лечение показано только больным от 12 до 60 лет. В остальных случаях возможность хирургического вмешательства рассматривается группой специалистов.
Особенности реабилитации
Спондилодез не принадлежит к числу простых хирургических вмешательств. Первые сутки после нее пациент проводит в палате интенсивной терапии под постоянным медицинским контролем. Если в течение этого времени отсутствуют признаки развития осложнений, наблюдается положительная динамика, его переводят в обычную палату и разрешают вставать и самостоятельно передвигаться на небольшие расстояния.

Выписка из стационара осуществляется в разные сроки, что определяется видом проведенных операций и обширности выполненного спондилодеза. Пациент получает подробные инструкции по правилам поведения в период реабилитации, направления на посещение физиотерапевтических процедур и занятий ЛФК.
Для ускорения репаративных процессов пациентам назначается прием индивидуально подобранных лекарственных средств, а также ношение ортопедического корсета.
В среднем для окончательного восстановления организма требуется от 2 до 4 месяцев. В течение всего этого времени запрещается выполнять тяжелую физическую работу, поднимать тяжести, длительное время сидеть.
При точном выполнении всех полученных рекомендаций пациенты возвращаются к полноценной жизни и не страдают от ограничения подвижности, особенно при выполнении моно- и бисегментарного спондилодеза. Незначительные трудности могут возникнуть только при сращении нескольких позвоночно-двигательных сегментов во время наклонов.
Спондилодез в «SL Клиника»
«SL Клиника» это — комфортабельные приемные, процедурные, палаты, современное диагностическое оборудование и оснащенные операционные по последнему слову техники . Мы постоянно совершенствуемся и стараемся создать наилучшие условия лечения для больных с разными заболеваниями позвоночника.
Стоимость спондилодеза от 410 000 руб и зависит от:
— Заболевания позвоночника ( смещение позвонков или сужение позвоночного канала и т.д.)
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
— Количества позвонков, которые надо стабилизировать.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Наши спинальные хирурги помогают избавиться от боли и добиться высокого качества жизни уже более 10 лет. Регулярно осваивают новые методики консервативного и хирургического лечения, что позволят им объединить опыт и современные подходы к лечению.
Не терпите боли в спине, обращайтесь в «SL Клиника».
Источник
