Отказали ноги боли в позвоночнике
Жалобы на то, что отнялась поясница, могут поступать при разных патологиях. Заболевания могут затрагивать непосредственно ткани позвоночного столба, корешковые нервы, структуры спинного мозга, нервные сплетения, мышцы, связки и сухожилия. Очень часто причинами появления подобного симптома служат заболевания брюшной полости и малого таза.
Если отнимается поясница и ноги, то необходимо как можно быстрее посетить врача вертебролога или невролога. К сожалению, ощущение мышечной слабости – это признак поражения нервного волокна. И если его не устранить своевременно, то на фоне прогрессирующей дистрофии может развиться парез или паралич. Человек утратит способность самостоятельно передвигаться.
Иннервация мышц в области спины, поясницы и нижних конечностей осуществляется с помощью вегетативной нервной системы. В структурах головного мозга есть специальные центры. Они анализируют информацию, поступающую из отдельных частей тела. В ответ посылается нервный импульс с командой совершить то или иное действие.
Передача нервного импульса к головному мозгу или обратно осуществляется с помощью следующих структур:
- спинной мозг, расположенный в спинномозговом канале позвоночного столба;
- отходящие от него корешковые нервы, разветвляясь они формируют нервные сплетения;
- от нервных сплетений отходят крупные нервы, отвечающие за иннервацию тех или иных участков тела;
- крупные нервы разветвляются и с помощью мелких нервных окончаний доходят до каждого миоцита, расположенного в толще мышц.
В составе корешковых нервов, из ответвлений и крупных нервов находится как сенсорное (чувствительное) волокно, так и моторное (двигательное). Информацию о воздействии и взаимодействии с окружающей средой передают сенсорные аксоны. А нервный импульс с указанием совершения того или иного действия от структуры головного мозга доносят двигательные нервные волокна. Также существует смешанный тип нервного волокна.
Онемение в области поясницы и нижних конечностей может говорить о том, что поражены сенсорные аксоны. А последующая мышечная слабость и ощущение, что поясница отнялась, связаны с компрессией моторных типов аксонов.
Потенциально ощущения, что что-то отнимается, связаны с оказанием давления на нервное волокно или с нарушением его кровоснабжения. Обе эти ситуации требуют немедленного реагирования и начал комплексного лечения.
В Москве вы можете записаться на прием к неврологу или вертебрологу прямо сейчас. В нашей клинике мануальной терапии эти доктора проводят бесплатный прием для всех пациентов. Заполните форму записи, расположенную ниже на странице или позвоните администратору. Он с вами согласует удобное для визита время.
В ходе первичной бесплатной консультации невролог или вертебролог проводят полноценный осмотр, устанавливают предварительный диагноз и дают индивидуальные рекомендации по проведению эффективного лечения. В случае необходимости они расскажут вам о том, какие еще обследования нужно будет пройти для поиска потенциальной причины того, что у вас отнимается поясница и ноги.
Причины, почему отнимается поясница и ноги
Однозначного ответа на вопрос о том, почему отнимается поясница, дать невозможно, поскольку это состояние может периодически возникать при многих заболеваниях. Например, отвечая на вопрос о том, почему поясница отнимается у женщины, в первую очередь стоит обратить внимание на её гинекологическое здоровье. Миома матки, особенно быстро растущая, эндометриоз, опущение внутренних органов малого таза – это самые вероятные причины появления подобного симптома. За исключением тех случаев, когда наблюдается дегенеративная дистрофия хрящевой ткани межпозвоночных дисков.
Поэтому женщинам с болями в области поясницы и ощущением онемения рекомендуется посетить гинеколога и сделать УЗИ внутренних органов полости малого таза. Это позволит исключить вероятность развития опухолевых и воспалительных процессов на ранней стадии.
Другие причины того, что отнимается поясница у женщин и мужчин в целом одинаковы и могут включать в себя следующие патологические процессы:
- дегенеративное дистрофическое заболевание межпозвоночных дисков в пояснично-крестцовом отделе позвоночника (остеохондроз или дорсопатия);
- протрузия или грыжа межпозвоночного диска;
- рубцовая деформация связочного и сухожильного волокна позвончого столба, в результате чего возникает компрессионное давление на корешковые нервы и их ответвления;
- стеноз спинномозгового канала, в том числе спровоцированный нестабильностью положения тел позвонков или выпадением межпозвоночной грыжи;
- деформирующий остеоартроз межпозвонковых суставов (дугоотросчатых или фасеточных);
- болезнь Бехтерева, системная красная волчанка или ревматоидный полиартрит;
- деформирующий остеоартроз подвздошно-крестцового сочленения костей;
- искривление позвончого столба или нарушение осанки;
- перекос костей таза или их скручивание;
- расхождение тазового кольца при беременности у женщин.
Потенциально ощущению, что отнимается поясница, предшествует приступ радикулита (воспаления корешковых нервов на фоне компрессии или ишемии). Затем появляется люмбоишиалгия и возникает ощущение онемения не только в области поясницы, но и по нижней конечности на стороне поражения.
Потенциальные причины того, что отнимается поясница, часто провоцируются факторами риска:
- ведение малоподвижного образа жизни с преимущественно сидячим видом труда;
- тяжелый физический труд или занятия тяжелой атлетикой;
- курение и употребление алкоголя – провоцирует нарушение микроциркуляции крови в мышечном волокне в области позвоночго столба и ухудшает его диффузное питание;
- нарушение правил эргономики при организации своего спального или рабочего места;
- избыточная масса тела;
- неправильная постановка стопы при ходьбе и беге (это увеличивает амортизационную нагрузку на нижние отделы позвоночго столба);
- различные травмы спины.
Опытный врач перед началом лечения обязательно отыщет все потенциальные причины того, что отнимается поясница. Затем он разработает для пациента индивидуальные рекомендации, которые помогут избавиться от всех потенциальных причин и факторов риска. Это создаст благоприятные условия для полного восстановления поврежденных тканей. Таким образом можно забыть о неприятных ощущениях на длительное время.
Что делать, если при ходьбе тянет поясницу и отнимаются ноги
Многие пациенты жалуются на то, что тянет поясницу и отнимаются ноги, причем неприятные ощущения могут появляться в определённое время суток или после воздействия некоторых обстоятельств. Это очень важно – указывать доктору на существующие взаимосвязи между проведением определённых действие и получением данного симптома как результата. Это позволяет установить точный диагноз без дополнительных обследований.
Например, если при ходьбе отнимается поясница, то в первую очередь опытный врач начнет искать причину появления симптома с сочленений костей. Обследоваться будут тазобедренный и подвздошно-крестцовый суставы. При их разрушении и деформации возникает обширное воспаление, на фоне которого подвергаются компрессии нервные ткани. Инфильтративный отек может нарушать микроциркуляцию крови и лимфатической жидкости. Пациенты при развитии данных заболеваний длительное время могут указывать только на то, что у них отнимается поясница после длительной ходьбы.
Если появляется тянущее ощущение в области поясницы и только после этого начинают отниматься сразу обе ноги, то следует заподозрить поражение твердой оболочки спинного мозга. С помощью такого симптома может проявляться межпозвоночная грыжа, которая выпала в просвет спинномозгового канала или его стеноз. Также могут сигнализировать о своем развитии антелистез и ретролистез – смещение тел позвонков кпереди или кзади.
Что делать, если отнимается поясница, к какому врачу стоит обращаться на прием? Первое, что делать – отказаться от любых физических нагрузок вплоть до того момента, когда будет поставлен правильный диагноз. Не слушайте никого, кто говорит, что физические упражнения помогут разработать мышцы и снять их спазм. Нет, физическая нагрузка при дегенеративных дистрофических заболеваниях опорно-двигательного аппарата допустима только под контролем со стороны врача. Любые самостоятельные занятия могут привести вас к инвалидности. Помните об этом.
Обращаться на прием следует к неврологу или вертебрологу. Эти доктора обладают необходимым уровнем профессиональной компетенции для того, чтобы поставить точный диагноз и назначить эффективное и безопасное лечение.
После первичного осмотра устанавливается предварительный диагноз. Для его подтверждения или опровержения рекомендуется сделать рентгенографический снимок пояснично-крестцового отдела позвоночника, тазобедренного или подвздошно-крестцового сустава. Эти обследования позволят исключить вероятность развития остеохондроза, остеофитов, смещения тел позвонков, разрушения суставов. Далее назначается МРТ обследование пораженного участка опорно-двигательного аппарата. Оно позволяет визуализировать состояние мягких тканей, таких как межпозвоночные диски, твердые оболочки спинного мозга, корешковые нервы, связки, сухожилия и мышцы.
При подозрении на заболевания внутренних органов брюшной полости и малого таза может быть рекомендовано УЗИ, колоноскопия, консультация гастроэнтеролога, уролога или гинеколога.
Чем лечить, если отнимается поясница
Если отнимается поясница, прежде чем лечить это состояние, нужно понять, что оно не является самостоятельным заболеванием. Это клинический симптом других патологий, связанных с поражением тканей позвоночго столба, внутренних органов, нервного волокна и т.д. Симптоматическое лечение проводить в этом случае не только бесполезно, но и крайне опасно. Пока вы будете с помощью нестероидных противовоспалительных средств снимать болевой синдром, хрящевые ткани продолжат разрушаться в ускоренном режиме. И это в недалеком будущем может поставить вас перед необходимостью проведения экстренной хирургической операции, например, по поводу секвестрования межпозвоночной грыжи
Если отнимается спина в области поясницы у женщины, то ей очень важно получить консультацию гинеколога. Очень часто при быстро растущей миоме матки оказывается давление на позвоночный столб. И это провоцирует появление различных неврологических проявлений.
Если у вас отнимается спина в области поясницы по причине развития остеохондроза и его осложнений, то лучше всего лечение проводить под контролем со стороны вертебролога или невролога. В нашей клинике мануальной терапии разработаны многочисленные авторские методики, которые позволяют быстро и безопасно купировать все неприятные проявления дорсопатии и восстанавливать полностью хрящевые ткани позвончого столба.
Мы использует мануальное вытяжение позвоночника, с помощью которого полностью снимаем компрессионное давление с корешковых нервов и их ответвлений. Пациент испытывает существенное улучшение своего состояния уже после 2-го сеанса проводимой процедуры. Помимо этого вытяжение позволяет создать условия для полного расправления тканей фиброзного кольца, что становится началом его регенерации.
Затем курс лечения для пациента может включать в себя физиотерапию, лечебную гимнастику, остеопатию, кинезиотерапию, массаж и многое другое. Курс терапии всегда разрабатывается индивидуально. Врач учитывает особенности состояния здоровья пациента, его возраст, вес, наличие сопутствующих патологий и т.д. Вы можете записаться на бесплатную консультацию вертебролога или невролога в нашей клинике мануальной терапии. После осмотра врач расскажет вам о перспективах и возможностях применения наших методик в вашем клиническом случае.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
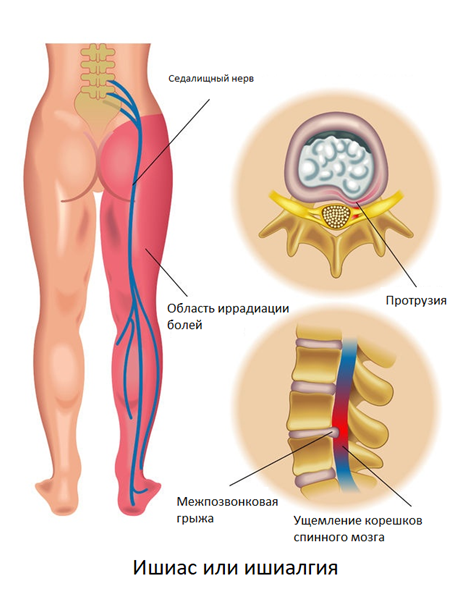
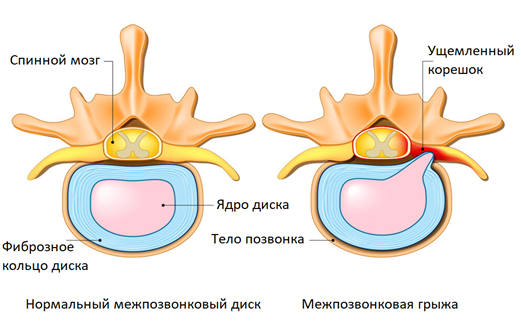
При заболеваниях пояснично-крестцового отдела часто боль в спине отдает в ногу (ягодицы, бедро, голень, тыл стопы). Как правило, боли сильнее с одной стороны. Причина – в анатомических особенностях строения позвоночника. Смежные позвонки, соединяясь друг с другом межпозвонковыми дисками и суставами, образуют небольшой зазор на боковой поверхности позвоночника, который называется межпозвоночное отверстие. Через него проходят спинномозговые нервы, небольшая артерия и вена, кровоснабжающая корешки спинного мозга.
Основные причины боли в спине и ногах
Спинномозговые нервы образуют нервные стволы. Самым крупный из них – парный седалищный нерв, который уходит через ягодичную область в нижние конечности. При остеохондрозе, грыже или протрузии межпозвонкового диска, спондилезе и других болезнях возможно ущемление корешков спинного мозга, образующих седалищный нерв. В результате происходит отек, воспаление, нарушение кровообращения и недостаток кислорода в ущемленных спинномозговых нервах, из-за чего возникает резкая и сильная боль в спине и ногах по ходу седалищного нерва.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Корешковые синдромы
Описанные явления в медицине называют корешковым синдромом (радикулопатия) – это комплекс неврологических симптомов, возникающий при ущемлении или раздражении спинномозговых нервов. Боль в спине и конечностях часто встречается при межпозвонковой грыже, протрузиях, при других заболеваниях позвоночника.
При корешковом синдроме боли сопровождаются различными неврологическими симптомами. Помимо боли возможны нарушения чувствительности – пациенты жалуются на онемение, покалывание, жжение на коже. Снижена болевая чувствительность. Кожа холодная даже в самый жаркий день. При запущенном корешковом синдроме может наблюдаться атрофия и слабость мышц нижних конечностей. Но самым ярким симптомом остается боль по ходу нервов, интенсивность которой варьирует от легкой ноющей до невыносимой.
Рассмотрим варианты корешковых синдромов и причины их возникновения по отдельности.
Ишиас (ишиалгия)
Ишиасом называют хронические боли в нижних конечностях, чаще всего возникающие при протрузии/грыже 5 поясничного/1-2 крестцового позвонка. Характер боли в острый период описывается пациентами как жгучая, стреляющая, сверлящая, тянущая. Боль распространяется по ходу седалищного нерва, через ягодицу, наружную поверхность бедра и голени, до тыла стопы. Усиление болей провоцируется поворотами, наклонами туловища, поднятием тяжести, вынужденной необходимостью длительно находится в положении стоя, холодной погодой. При ишиалгии боли в самом позвоночнике могут отсутствовать.

Интенсивность болей зависит от расположения межпозвонковой грыжи, в меньшей степени от ее размеров. Характерный признак – боли возникают с одной стороны, реже – с двух сторон.
Прострел болей в пояснице (люмбаго, люмбалгия)
Люмбаго – острая внезапно появившаяся боль в нижней части спины. Чаще всего причиной люмбалгии становится остеохондроз или протрузия/грыжа межпозвонкового диска. В отличие от ишиаса боли локализуются в одной точке, в проекции пораженного сегмента позвоночника. Провоцирующим фактором служит поднятие тяжести, физические нагрузки, сквозняк, продувающий поясницу, особенно после тяжелой работы.
Характерный симптом – вынужденное положение, попытки разогнуть поясницу приводят к усилению боли. Причина в резком спазме мышц спины, возникающем в ответ на сильную боль. Длительность приступа болей при люмбалгиях может варьировать от нескольких минут до дней и даже недель. Покой и жесткая постель могут облегчать боль у некоторых пациентов.
Люмбализация и сакрализация
Люмбализация и сакрализация – аномалии развития позвонков в пояснично-крестцовом отделе позвоночника. При люмбализации первый и/или второй позвонок крестцового отдела в процессе развития принимает форму, характерную для поясничных позвонков, с сохранением подвижности (в норме позвонки крестцового отдела позвоночника к 18 годам полностью срастаются, образуя крестцовую кость или крестец). При сакрализации 5 и/или 4 поясничные позвонки в процессе развития принимают особенности позвонков крестцового отдела позвоночника и срастаются с ним в одно целое.
И та, и другая аномалия приводят к нарушению биомеханики позвоночника, неправильному распределению нагрузок. Нередко сакрализация и люмбализация сопровождаются другими аномалиями (расщепление дужек позвонков, уплощение тел позвонков). Все это приводит к развитию остеохондроза позвоночника, провоцирует образование грыж и протрузий, которые в свою очередь становятся причиной люмбаго и ишиаса.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Защемление седалищного нерва (люмбоишиалгия)
Ущемление спинномозговых нервов, образующих седалищный нерв, как было сказано выше, является следствием остеохондроза, грыж и протрузий межпозвонковых дисков. И чаще всего это состояние сопровождается как острой болью внизу спины (люмбаго), так и острыми, тянущими болями по ходу седалищного нерва в ногах (ишиалгия). Данное состояние называется люмбоишиалгия.
Локализация болей в спине и ногах
Локализация болей в пояснице и нижних конечностях зависит от того, как расположена протрузия или грыжа межпозвоночного диска. Различают боковые, центральные (горизонтальные грыжи) и внутренние (грыжа Шморля) грыжи межпозвонкового диска.
Боль отдает в правую ногу
Боли, отдающие в правую ногу, возникают при боковой или горизонтальной грыже межпозвонкового диска, возникшие справа. При этом происходит ущемление правого спинномозгового нерва, и боли, соответственно, будут иррадиировать в правую ногу.
Боль отдает в левую ногу
Боли, иррадиирующие в левую ногу, возникают при грыжах/протрузиях левой половины межпозвонкового диска.
Боли внизу спины и в пояснице
Изолированные боли в пояснице по типу люмбаго возникают при центральном расположении грыжи или протрузии, строго на 12 часов. В таком случае грыжевое выпячивание направлено в позвоночный канал, отсутствует ущемление спинномозговых нервов в межпозвонковом отверстии, как это происходит при боковых грыжах. Из-за чего отсутствуют боли, иррадиирующие в ноги. Источником боли становится растянутая грыжей задняя продольная связка позвоночника.
Виды сильной боли в спине, отдающие в ноги
Характер болей при грыжах/протрузиях пояснично-крестцового отдела сильно зависит от расположения грыжи, индивидуальных особенностей пациента (диаметр межпозвонковых отверстий, диаметр позвоночного канала, возраста и выраженности дегенеративно-дистрофических изменений). Размер грыжи также может влиять на выраженность болевого синдрома.
Тянущие, жгучие, стреляющие боли в спине и ногах характерны для острого периода болезни, сразу после начала приступа люмбоишиалгии. Они плохо снимаются анальгетиками, и могут длится 1-2 недели до улучшения.
Ноющие боли в спине и ногах часто носят хронический характер и могут длится годами, если пациент пренебрегает визитом к врачу-невропатологу или лечением. Периодически могут наступать периоды обострения, связанные с физическими нагрузками или поднятием тяжестей.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Как диагностируют боли в спине и ногах
Первый этап диагностики причин болей в спине с иррадиацией в ноги – консультация опытного врача-невропатолога. Корешковый синдром может диагностироваться во время обычного неврологического осмотра. Характерным признаком является положительный симптом Ласега, который заключается в усилении боли в ноге при ее поднятии вверх в положении лежа на спине. Его также называют симптомом натяжения корешков спинного мозга.
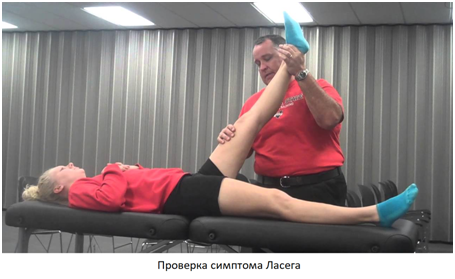
Неврологический осмотр выявляет и другие нарушения – снижение чувствительности кожи к боли, отсутствие или смазанность рефлексов, атрофические явления, слабость мышц нижних конечностей. Для подтверждения диагноза оптимальнее всего использовать магнитно-резонансную томографию пояснично-крестцового отдела позвоночника.
Как облегчить приступ боли в спине и ногах
Для облегчения болей в спине и ногах можно использовать короткий курс (2-3 дня) нестероидных противовоспалительных средств или НПВС. Препараты этого ряда обладают возможностью бороться с воспалением, и могут снимать боли различного происхождения. При ущемлении седалищного нерва они имеют среднюю эффективность. Категорически запрещается принимать НПВС более 5 дней из-за высокого риска осложнений в виде язвы желудка и желудочного кровотечения. Покой и жесткая постель могут облегчать боли у некоторых пациентов. Однако у других эти меры могут приводить к усилению болей. Следует постараться найти оптимальную позу, в которой боли становятся слабее. Также может быть эффективным ношение ортопедического корсета – он снимает боли за счет разгрузки больного позвоночника, выполняя роль мышечного каркаса.
Как лечить боль в спине, отдающую в ноги
В период острых болей рекомендуется покой, прием обезболивающие препаратов, а также препаратов, устраняющих спазм мышц спины. После стиханий острой боли назначают физиотерапию, массаж, лечебную гимнастику, которые входят в программу реабилитации всех пациентов с заболеваниями и травмами позвоночника.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Боль в спине отдает в ногу, к какому врачу обратиться
Наличие болей в нижней части спины с болями, отдающими в ноги – признак неврологических нарушений, диагностикой и лечением которых занимается врач-невропатолог. Задача терапии в острый период – борьба с воспалением корешков спинного мозга, улучшение микроциркуляции, устранение мышечного спазма. Затем, после стиханий болей, врач-невропатолог назначает физиотерапевтическое лечение, лечебную гимнастику и ЛФК, для укрепления мышц спины и создания мышечного корсета.
Следует помнить, что боли в спине, отдающие в ноги, могут наблюдаться и при других заболеваниях позвоночника – это частый симптом при опухолях, рассеянном склерозе, при туберкулезе и метастазах в позвонки. Вот почему важно обращаться к действительно хорошим специалистам, с большим опытом и багажом знаний.
Источник
