Отдел позвоночника следующий за шейным отделом
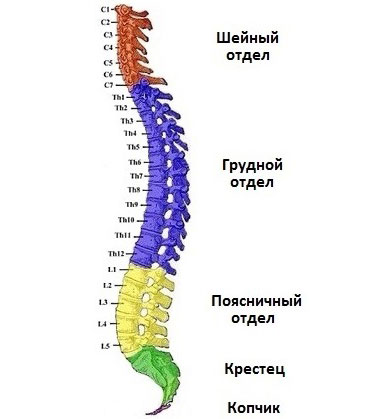
Позвоночник является важной конструкцией в теле человека, выполняющей роль каркаса, благодаря которому человек может совершать различные движения – наклоняться, ходить, сидеть, стоять, поворачиваться. Амортизирующую функцию позвоночнику помогает выполнять его S-образная форма. И еще он защищает внутренние органы от излишних нагрузок и повреждений. Как устроен позвоночник человека, и какая принята у медицинских специалистов нумерация позвонков и межпозвонковых дисков, расскажем далее.
Основные составляющие позвоночника
Позвоночный столб представляет собой сложную систему. Он состоит из 32-34 позвонков и 23 межпозвонковых дисков. Позвонки идут последовательно, соединяясь друг с другом связками. Между соседними позвонками располагается хрящевая прокладка, имеющая форму диска, также соединяющая каждую пару соседних позвонков. Эту прокладку называют межпозвоночным или межпозвонковым диском.
В центре каждого позвонка есть отверстие. Так как позвонки соединяясь между собой, образуют позвоночный столб, отверстия, располагаясь друг над другом, создают своеобразный сосуд для спинного мозга, состоящего из нервных волокон и клеток.
Отделы позвоночного столба у человека
Позвоночный столб состоит из пяти отделов. Как расположены отделы позвоночника, видно на рисунке.

Шейный (цервикальный) отдел
Включает в себя семь позвонков. Своей формой он напоминает букву «С» с выпуклым вперед изгибом, который называется шейным лордозом. Подобного рода лордоз есть и в поясничном отделе.
Каждый позвонок имеет свое название. В шейном отделе им присвоены имена С1-С7 по первой букве латинского названия этого отдела.
Особого внимания заслуживают позвонки С1 и С2 – атлант и эпистрофей (или аксис) соответственно. Их особенность – в отличном от других позвонков строении. Атлант представляет собой две дужки, соединенные боковыми утолщениями кости. Он вращается вокруг зубовидного отростка, расположенного в передней части эпистрофея. Благодаря этому человек может совершать различные движения головой.
Грудной (торакальный) отдел
Самый малоподвижный из отделов позвоночника. Он состоит из 12 позвонков, которым присвоены номера от Т1 до Т12. Иногда их обозначают буквами Th или D.
Позвонки грудного отдела расположены в форме буквы С, выпуклой назад. Такой физиологический изгиб позвоночника носит название «кифоз».
Этот отдел позвоночника участвует в формировании задней стенки грудной клетки. К поперечным отросткам позвонков грудного отдела с помощью суставов крепятся ребра, а в передней части они присоединяются к грудине, образуя жесткий каркас.
Поясничный отдел
Имеет небольшой изгиб вперед. Выполняет соединительную функцию между грудным отделом и крестцом. Позвонки этого отдела самые крупные, поскольку они испытывают большие нагрузки из-за давления, оказываемого верхней частью тела.
В норме поясничный отдел состоит из 5 позвонков. Этим позвонкам присвоены имена L1-L5.
- Но существуют два вида аномального развития поясничного отдела:
- Явление, когда первый крестцовый позвонок отделяется от крестца и принимает форму поясничного позвонка, называется люмбализация. В этом случае в поясничном отделе насчитывается 6 позвонков.
- Встречается и такая аномалия, как сакрализация, когда пятый поясничный позвонок уподобляется по форме первому крестцовому и частично или полностью срастается с крестцом, при этом в поясничном отделе остается только четыре позвонка. В такой ситуации страдает подвижность позвоночника в поясничной области, а на позвонки, межпозвоночные диски и суставы ложатся повышенные нагрузки, что способствует их скорейшему износу.
Крестцовый отдел (крестец)
Опора верхней части позвоночника. Состоит из 5 сросшихся позвонков S1-S5, имеющих одно общее название – крестец. Крестец неподвижен, тела его позвонков более выражены по сравнению с остальными, а отростки – менее. Мощность и размеры позвонков уменьшается от первого к пятому.
Форма крестцового отдела похожа на треугольник. Расположенный в основании позвоночника, крестец, подобно клину, соединяет его с костями таза.
Копчиковый отдел (копчик)
Сросшаяся кость из 4-5 позвонков (Со1-Со5). Особенность позвонков копчика в том, что они не имеют боковых отростков. В женском скелете позвонки отличаются некоторой подвижностью, что облегчает процесс деторождения.
Форма копчика напоминает пирамиду, повернутую основание вверх. По сути, копчик – это остаток исчезнувшего в процессе эволюции хвоста.
Строение позвоночника человека, нумерация дисков, позвонков, ПДС
Межпозвоночные диски
Диски состоят из фиброзного кольца и студенистого ядра. От костной ткани тел позвонков межпозвоночные диски отделены тонким гиалиновым хрящом. Вместе со связками межпозвонковые диски связывают позвоночник в единое целое. В совокупности они составляют 1/4 высоты всего позвоночного столба.
Основные их функции – опорная и амортизирующая. При движениях позвоночника диски под давлением позвонков меняют свою форму, позволяя позвонкам безопасно сближаться или отдаляться друг от друга. Так межпозвонковые диски гасят толчки и сотрясения, приходящиеся не только на позвоночник, но и на спинной, и головной мозг.
Высота межпозвоночных дисков – 7-10 мм
при среднем диаметре 4 см.
- Значение высоты колеблется в зависимости от места расположения диска:
- в шейном отдела она достигает 5-6 мм,
- в грудном – 3-5 мм,
- а в поясничном – 10 мм.
Как уже говорилось в начале, в организме насчитывается 23 межпозвоночных диска. Они соединяют между собой каждый позвонок, кроме первых двух шейного отдела (атланта и эпистрофея), сросшихся позвонков крестцового отдела и копчика.
Это значит, что первый позвоночный диск находится между вторым и третьим шейным позвонками, а последний – между пятым поясничным и первым крестцовым.
Позвоночно-двигательные сегменты
Поскольку болезни в позвоночнике способны поражать не только костные структуры – позвонки, но и межпозвоночные диски, сосуды, связки, нервные корешки, отходящие от спинного мозга через межпозвозвонковые (фораминальные) отверстия, околопозвоночные мышцы, у специалистов и пациентов появилась необходимость для четкого описания локализации патологии спинномозговых структур ввести такое понятие как позвоночно-двигательный сегмент (ПДС).
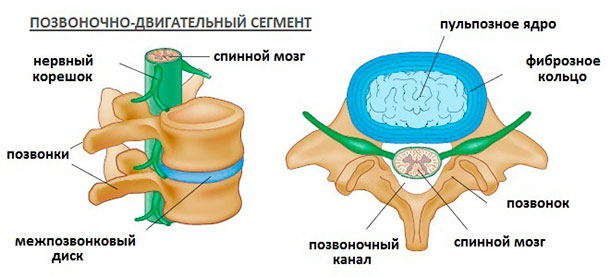
Позвоночно-двигательный сегмент включает в себя 2 смежных позвонка и 1 межпозвоночный диск, расположенный между ними.
- Наш позвоночный столб состоит из 24 позвоночно-двигательных сегментов:
- 7 шейных;
- 12 грудных;
- 5 поясничных.
Как происходит нумерация?
Нумерация позвоночно-двигательных сегментов и, соответственно, входящих в них межпозвонковых дисков, начинается с самой верхней точки шейного отдела и заканчивается на границе перехода поясничного отдела в крестцовый.
Обозначение позвоночно-двигательных сегментов формируется из названий смежных позвонков, составляющих данный сегмент. Сначала указывается верхний позвонок, затем через дефис пишется номер нижнего позвонка.
- Так, например:
- позвоночно-двигательный сегмент, включающий первый и второй позвонок шейного отдела обозначается как C1-C2,
- позвоночно-двигательный сегмент, включающий третий и четвертый грудные позвонки, обозначается как T3-T4 (Th3-Th4 или D3-D4),
- самый нижний позвоночно-двигательный сегмент, включающий пятый поясничный и первый крестцовый позвонки, обозначается как L5-S1.
Таким образом, чтобы обозначить локализацию патологического процесса, развивающегося в позвоночнике, будь то остеохондроз, либо его осложнения – протрузия или грыжа позвоночного диска, врачи используют нумерацию, принятую для ПДС. Это имеет большое значение как для практикующих специалистов: вертебрологов, неврологов, травматологов и мануальных терапевтов, так и для их пациентов.
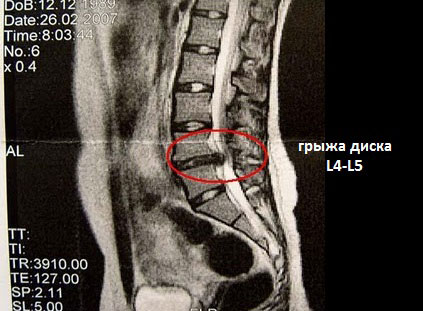
Если при описании снимка, полученного при диагностическом исследовании поясничного отдела позвоночника с помощью магнитно-резонансной томографии, врач указывает «межпозвонковая грыжа L4-L5», следует понимать, что обнаружена грыжа диска, находящегося между четверым и пятым поясничными позвонками.
Источник

Рассказывает специалист ЦМРТ
Кабизулов Владислав Сергеевич
Невролог • Мануальный терапевт
Дата публикации: 15.02.2018
Дата проверки статьи: 29.11.2019
Шейный остеохондроз — это окостенение позвонков в области шеи. Костные ткани начинают сдавливать кровеносные сосуды и нервные окончания. Чтобы диагностировать шейный остеохондроз, нужно обратиться к неврологу.
Чем опасен остеохондроз шейного отдела
Многие пациенты жалуются на то, что болит шея и голова одновременно. Пациентам приходится выбирать определенное положение, в котором боль стихает или кажется не такой острой. Это не всегда комфортно, поэтому работоспособность снижается.
С течением заболевания развивается протрузия дисков, межпозвонковые ткани разрушаются, а щели уменьшаются. На последней стадии болезни диск полностью разрушается, на его месте образуется соединительная ткань. Из-за этого у пациента появляется ограничение подвижности: например, он не может повернуть или наклонить голову.
Если вовремя не вылечить остеохондроз в шейном отделе, он может привести к сдавливанию спинного мозга, инвалидности и параличу.
Когда нагрузка на шею увеличивается, мышечные ткани провоцируют спазм. Это может произойти из-за:
— избыточной массы тела;
— искривленной осанки;
— сидячего образа жизни;
— физических повреждений позвоночника;
— нарушения обмена веществ;
— интенсивных физических нагрузок;
— частых стрессовых ситуаций;
— наследственности;
— длительного пребывания в неудобной позе;
— частого напряжения мышечных тканей спины и шеи. Например, во время управления автомобилем;
— аномального развития шейного отдела позвоночника;
— неправильного рациона питания;
— переохлаждения шеи;
— заболеваний, провоцирующих дегенеративный процесс хрящей.
Цитата от специалиста ЦМРТ
Пациент с болью в спине, в шее и с головной болью должен помнить, что боли такого рода — это не только неврологический симптом. Это может быть симптом каких-то смежных заболеваний. Если мы берем боль в шее, она может быть вызвана заболеваниями щитовидной железы, лимфоидной ткани или лимфоузлов на шейном уровне.
Выделяют несколько синдромов шейного остеохондроза.
Корешковый синдром шейного остеохондроза. Происходит при защемлении нервного корешка. При этом уменьшается упругость кожных покровов, появляется отечность. Болезненные ощущения распространяются от шеи к предплечью и далее — к рукам. Дополнительный симптом — чувство покалывания.
Синдром позвоночной артерии шейного остеохондроза. Распространяется на затылочную и височную область и сопровождается постоянной пульсирующей болью. Пациент чувствует еще больший дискомфорт после длительного пребывания в неудобной позе. Также у больного ухудшаются слух и зрение, возможны обмороки и тошнота.
Синдром шейной мигрени. Симпатические узлы раздражаются, нарушается кровообмен. Может развиться гипертония. Дополнительные симптомы — заложенность и звон в ушах.
Гипертензионный синдром шейного остеохондроза. Его характеризует повышенное давление в артериальных сосудах. У болезненных ощущений распирающий характер. Больные жалуются на тошноту. Возможно повышение температуры тела.
Стадии развития шейного остеохондроза
Прогрессирование болезни происходит в 4 стадии.
- На первой стадии неяркая симптоматика. Отмечают небольшое напряжение мышц и болезненные ощущения. То есть мышцы шеи устают быстрее, чем в здоровом состоянии.
- На второй стадии развивается протрузия и уменьшается расстояние между позвонками. Начинается процесс разрушения фиброзного кольца. У больного ухудшается работоспособность.
- На третьей стадии признаки заболевания обостряются. Пациент испытывает постоянную боль. Возможно онемение мышечных тканей и прогрессирование грыжи. Суставы и движения пациенты скованы.
- На четвертой стадии разрушается межпозвоночный диск, вместо него образуется соединительная ткань. У больного учащаются приступы головокружения и нарушается координация.
Если своевременно не вылечить заболевание, то могут появиться осложнения:
— грыжа межпозвонкового диска;
— протрузия;
— цервикокраниалгия;
— остеофиты;
— сжатие артериальных каналов;
— радикулопатия;
— хронические боли.
Диагностика
Шейный остеохондроз диагностирует невролог. Также может понадобиться консультация вертебролога, эндокринолога, онколога, ортопеда, травматолога или нейрохирурга.
Врач спрашивает больного о симптомах, определяет подвижность шеи, проверяет рефлексы, чувствительность и напряжение в мышцах. После этого проводят диагностику: рентгенографию, компьютерную или магнитно-резонансную томографию.
Рентгенография позвоночника. Невролог оценивает состояние, строение и смещение позвонков в шейном отделе. Он определяет уменьшение межпозвоночных расстояний и размеров позвоночного канала. Также врач может обнаружить воспалительные и опухолевые поражения, разрастания остеофитов, искривление позвоночника и другие изменения. Для получения развернутой картины снимки выполняют в двух проекциях: прямой и боковой, с использованием контрастирования или без. При необходимости назначают дополнительные косые проекции, функциональные пробы.
Компьютерная томография (КТ). Более информативный метод обследования по сравнению с рентгенографией. С помощью КТ определяют причину сдавления спинного мозга, инфекции, опухоли, травматические повреждения, изучают состояние костных структур позвоночника. При сканировании шейного отдела позвоночника получают продольные и поперечные срезы позвонков в переднезадней и боковой проекциях. Если в сложных диагностических случаях используют контрастное вещество, стоимость процедуры увеличивается на 30-40 %.
Магнитно-резонансная томография (МРТ). Превосходит рентгенографию и компьютерную томографию по информативности изучения состояния мягких тканей. Межпозвоночный столб сканируют, чтобы выявить онкологические, опухолевые, травматические и дегенеративно-дистрофические причины шейного остеохондроза. В ходе исследования оценивают состояние межпозвоночных суставов и мягких тканей, а также кровоснабжение спинного мозга. Процедуру выполняют в поперечной или вертикальной плоскостях, иногда с введением контрастного вещества.
Другие аппаратные методы исследования. С целью исключить синдром позвоночной артерии при шейном остеохондрозе выполняют дуплексное сканирование артерий головы и шеи, магнитно-резонансную томографию сосудов головного мозга и шеи.
Лечение шейного остеохондроза
Основу восстановительной терапии составляет лечебная физкультура, массаж, рефлексотерапия, иглоукалывание и другие физиопроцедуры.
ЛФК при шейном остеохондрозе
Упражнения при остеохондрозе шеи подбирают индивидуально в зависимости от стадии болезни и особенностей организма пациента. Например, врач может рекомендовать следующий комплекс упражнений:
- медленное вращение головой по кругу, по 10 раз в обе стороны;
- поднятие головы, торса и спины из положения лёжа на животе, при этом руки упираются в пол, а спина остается прямой;
- повороты головой налево и направо в положении лёжа до момента касания пола ухом;
- давление ладонями на лоб, а лбом — на ладони в течение 30 секунд и столько же с руками, сведёнными на затылке.
Мануальная терапия при шейном остеохондрозе
Лечение мануальной терапией снимает мышечное напряжение и блокировку суставов, избавляет от боли, восстанавливает возможности мышечно-суставного аппарата. Врач оценивает состояние мышц, определяет болевые точки и степень спружинивания позвоночного сустава. Далее путем активных и пассивных движений руками оказывает воздействие на поврежденные сухожилия, связки и мышцы. Лечение мануальной терапии противопоказано в период острого воспаления и при нестабильности позвонков.
Иглоукалывание
Иглоукалывание при шейном остеохондрозе осуществляют с применением стерильных игл, которые вводят в предварительно выбранные точки на разную глубину и оставляют на определённое время. Иглы выбирают очень тонкие, чтобы минимизировать неприятные ощущения. Процедура облегчает боль, активизирует микроциркуляцию, нормализует обменные процессы, улучшает общее состояние здоровья и повышает эффективность медикаментозного лечения.
Кинезиотейпирование
Это наложение на область шейно-воротниковой зоны эластичного бинта в виде буквы Y с сохранением подвижности шеи. Тейпы при шейном остеохондрозе купируют боль, сдерживают воспаление, обеспечивают поддержку околопозвоночных мышц.
Ортопедические воротники
Воротник при остеохондрозе шейного отдела нужен в остром периоде заболевания. Он фиксирует кости и суставы, уменьшая нагрузку на пораженный сегмент. Также воротник корректирует положение деформированных позвонков и костей скелета, облегчает боль.
С учетом степени фиксации ортопедические воротники бывают нескольких видов:
- мягкая шина (воротник Шанца). Это изделие из плотного, эластичного пенополиуретана в чехле из ткани с креплением в виде липучки, пуговицы или пластиковой застежки. С ее помощью можно регулировать объем воротника. Мягкую шину носят от 2 недель до 4 месяцев, после каждых двух часов использования нужно сделать перерыв;
- надувной воротник. Состоит из плотного, гибкого материала. Курс лечения зависит от стадии остеохондроза. В первые дни рекомендовано носить воротник по пять минут дважды в день, постепенно увеличивая время до 30 минут. Надувной воротник носят для профилактики шейного остеохондроза;
- воротник полужёсткой фиксации. Полужёсткий корсет для шеи изготавливают из полиуретана с застежкой сзади. По сравнению с мягкой шиной он прочнее фиксирует шею. Он представлен в разных размерах;
- воротник жесткой фиксации. Выполнен из термопластичного материала с передним и задним суппортом. Его изготавливают по индивидуальным размерам и рекомендуют использовать в течение всего курса лечения шейного остеохондроза.
Массаж при шейном остеохондрозе
В лечении остеохондроза шейного отдела применяют классический ручной массаж шейно-воротниковой зоны. Воздействие на мышцы и связки укрепляет мышечный корсет и увеличивает мышечную работоспособность. Также массаж оказывает лимфодренажный, расслабляющий и болеутоляющий эффект.
Во время массажа пациент лежит на животе с прижатым к груди подбородком. Руки должны быть согнуты в локтях, а лоб — касаться кистей рук, мышцы шеи должны быть расслаблены.
Физиолечение
Физиопроцедуры при остеохондрозе шейного отдела — это:
- лекарственный электрофорез. Под воздействием электрического тока препарат попадает в место поражения;
- магнитотерапия. Активизирует ток крови по сосудам, запускает обменные процессы, уменьшает отечность и обезболивает;
- ультразвук. Снижает чувствительность нервных окончаний, восстанавливает поврежденные нервные волокна, обеспечивает противовоспалительный и анальгезирующий эффект;
- диадинамические токи. Уменьшают отек, боль и воспаление, улучшают трофику тканей, стимулируют мышцы и нервные волокна.
Медикаментозное лечение шейного остеохондроза
Современная медицина старается уходить от медикаментов. Некоторые лекарства очень тяжелые и могут отрицательно отразиться на здоровье пациента. Если без медикаментозного лечения не обойтись, применяют подобранный комплекс из нескольких лекарств, в числе которых:
- нестероидные противовоспалительные средства. Они снимают боль, отек и воспаление поврежденного нервного корешка. Чаще всего это мази и медикаменты для приема внутрь. Обезболивающие уколы при шейном остеохондрозе назначают, если нет эффекта от лечения таблетками;
- витамины группы В. Улучшают обменные процессы в нервной ткани;
- хондропротекторы. Восстанавливают костно-хрящевую ткань, сдерживают дегенеративно-дистрофические изменения;
- миорелаксанты. Снимают мышечное напряжение, расслабляют мускулатуру;
- вазодилататоры, ангиопротекторы, ноотропы. Расширяют сосуды, улучшают микроциркуляцию, восстанавливают питание поврежденных нервных окончаний.
Другие способы лечения
В курс специализированной неврологической помощи при шейном остеохондрозе входят и другие методы лечения:
- лазерная терапия. Оказывает противовоспалительный, сосудорасширяющий, лимфодренирующий, антимикробный, иммуностимулирующий эффект;
- лечебная физическая культура. Восстанавливает функции позвоночника, укрепляет мышцы спины и шеи, улучшает общую физическую форму, предотвращает развитие осложнений;
- ударно-волновая терапия при шейном остеохондрозе. Через воздействие на ткани акустическими волнами уменьшает боль, усиливает кровоток и метаболизм, оказывает противовоспалительное и противоотечное действие;
- хирургическое вмешательство. Подразумевает удаление образований, вызывающих сужение спинномозгового канала, лазерную реконструкцию диска, замену поврежденного диска имплантом, стабилизацию позвоночника.
Профилактика шейного остеохондроза
Избежать осложнений и предотвратить развитие патологии удастся, соблюдая следующие рекомендации:
— ежедневно заниматься физической культурой, например, плаванием;
— есть больше продуктов с содержанием кальция и магния;
— при сидячей работе раз в час выполнять гимнастику шеи;
— использовать ортопедическую подушку для сна;
— ежедневно принимать горячий душ;
— избегать переохлаждений;
— отказаться от алкогольных напитков, курения и наркотиков;
— не заниматься бодибилдингом;
— избегать интенсивных физических нагрузок;
— при переноске тяжести использовать защитный корсет для позвоночника;
— контролировать осанку;
— проходить профилактические осмотры.
К какому врачу обратиться
Болезнь лечит и диагностирует невролог. Получите первую консультацию специалиста в сети ЦМРТ. Врач назначит комплексное лечение и поможет устранить болевой синдром.
Часто задаваемые вопросы
1. Могут ли воспаляться лимфоузлы при шейном остеохондрозе?
В некоторых случаях воспаляются шейные и надключичные лимфоузлы, реже мышечные. Это связано со сдавливанием деформированными позвонками спинномозговой артерии и нервных корешков, которое приводит к нарушению лимфо- и кровотока.
2. Могут ли болеть и закладывать уши при шейном остеохондрозе?
Пациенты жалуются на ушную боль, снижение остроты слуха. Физиология уха, горла, носа, органов зрительной системы напрямую связана с правильным положением позвонков в шейном отделе и их достаточным кровоснабжением.
3. Может ли шейный остеохондроз отдавать в горло?
Боль в горле, ощущения кома, трудности с проглатыванием сопутствуют шейному остеохондрозу. Это происходит из-за сосудистых нарушений, ослабления кровотока в базилярной и позвоночных артериях.
4. Сколько лечится шейный остеохондроз?
Длительность лечения шейного остеохондроза зависит от стадии заболевания. Основная задача — остановить изменения и предупредить осложнения.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
