Остеопороз и остеохондроз шейного отдела позвоночника
Заболевания костей и суставов встречаются во всех возрастных группах, являются мучительными недугами, значительно ограничивающими двигательную активность человека. Наиболее распространенными считаются остеопороз и остеохондроз. Клинические проявления этих болезней на начальных стадиях похожи, но причины, патогенез, лечение и прогноз имеют свои особенности.
Часто встречается сочетание этих патологических процессов, что требует от специалистов умения скомпоновать в единой схеме лечения различные препараты и оздоровительные процедуры.
Принципиальные отличия заболеваний
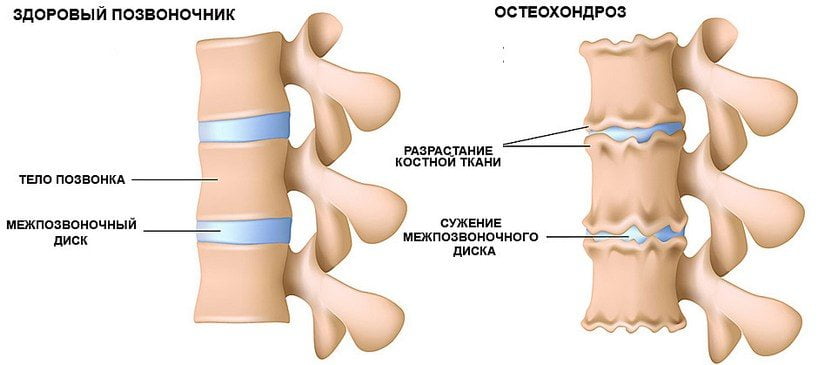
Остеохондроз — это дегенеративно-дистрофический процесс, затрагивающий структуры позвоночника. Суть заболевания в том, что межпозвонковые хрящи в силу различных факторов утрачивают эластичность, упругость, то есть теряют функцию амортизации. Это происходит потому, что гиалиновый хрящ обезвоживается, покрывается сетью мелких трещинок, уменьшается в высоте.
В итоге тела смежных позвонков при движениях соприкасаются и травмируют друг друга, что вызывает боль. Иногда возникает компрессия спинно-мозговых корешков и рефлекторный спазм сосудов, снабжающих кровью структуры позвоночника. Такие процессы способствуют усилению болевого синдрома.
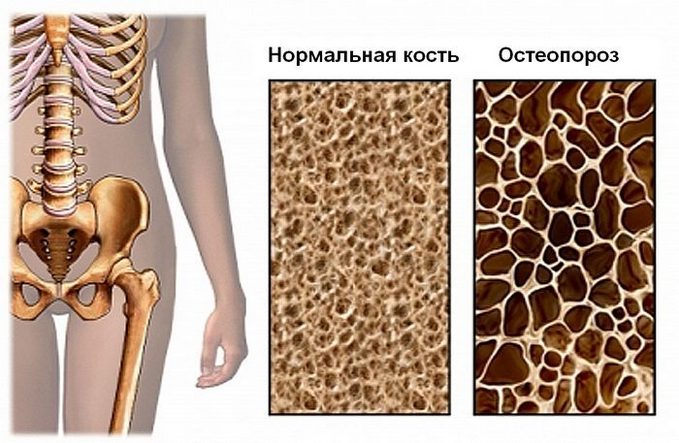
Остеопороз — хроническая прогрессирующая патология, затрагивающая любой отдел скелета или полностью все его элементы. Он развивается на фоне вымывания из костей минералов и разрушения белковой основы костного каркаса. При этом процесс возобновления нормальной архитектоники костей отстает от ее разрушения. Этим объясняется прогрессирующую ломкость скелета и легкость получения переломов в малотравматичных обстоятельствах.
Таким образом, при остеохондрозе первична дистрофия хрящевой ткани позвоночника, остеопороз сразу поражает костные структуры любой локализации.
Прогноз остеохондроза менее драматичен. Эта болезнь редко приводит к инвалидности, в основном при осложненных грыжах. При костной резорбции человек часто становится инвалидом вследствие переломов, связанной с ними длительной иммобилизацией и утратой способности самообслуживания.
Этиология болезней
К развитию остеохондроза приводят следующие моменты, негативно воздействующие на позвоночник:
- чрезмерные и неравномерные нагрузки на различные вертебральные отделы;
- травмы опорно-двигательного аппарата;
- аномалии строения позвоночного столба;
- перинатальная патология и родовая травма;
- ортопедические проблемы — сколиоз, плоскостопие;
- ожирение.
В этиологии заболевания важную роль играют профессиональные вредности — длительные статические нагрузки, вибрационное воздействие.

Эти два заболевания могут быть спровоцированы одинаковыми негативными факторами. К ним относятся преклонный возраст, наследственная предрасположенность, болезни эндокринной и сердечно-сосудистой систем, аутоиммунные расстройства.
Способствует возникновению патологических процессов неправильный образ жизни, в том числе курение, алкоголь, наркотики, гиподинамия, хронические физические перегрузки и переохлаждения, стрессы.
Костная резорбция происходит на фоне следующих обстоятельств:
- недостаток эстрогенов и другие гормональные сбои;
- длительный прием определенных лекарств — противосудорожные средства, гормоны, иммунодепрессанты, противоопухолевые препараты;
- артрозы и артриты различной локализации;
- хронические болезни пищеварительной системы с нарушением всасываемости питательных веществ;
- несбалансированное питание с недостатком кальция, витаминов и легкоусвояемых белков.
Сравнение симптомов заболеваний
Начало остеопороза обычно не имеет выраженных признаков, хотя элементы скелета постепенно утрачивают свою минеральную плотность и разрушаются. Пациент обращает внимание на увеличение количества седых волос, расслоение ногтей, возросшую утомляемость, плохую переносимость физических нагрузок. Появляются неприятные ощущения в межлопаточной области, в районе поясницы, провоцируемые усталостью, но позже приобретающие постоянный характер.
Начальные стадии остеохондроза также протекают незаметно. Пациенты отмечают чувство усталости в спине после физических нагрузок, проходящее после отдыха. По мере прогрессирования симптомы болезней приобретают специфический характер.
| Признаки патологии | Остеопороз | Остеохондроз |
| Болевой синдром | В любом участке скелета, ноющего характера | В области позвоночника, при обострении — интенсивные, иногда приобретающие стреляющий характер |
| Нарушения чувствительности | Отсутствуют | Отмечаются по ходу пораженного спинно-мозгового корешка |
| Изменения рефлексов | Отсутствуют | Повышение или понижение сухожильных рефлексов |
| Скованность движений | В пораженной области | В определенном отделе позвоночника |
| Изменение осанки | Сутулость, сколиоз прогрессирующего характера | Деформация пораженного вертебрального отдела в стадии обострения |
| Походка | Становится неуверенной | Не изменяется |
| Уменьшение роста | Наблюдается | Отсутствует |
| Эмоциональный фон | Тревожно-депрессивный | Снижение настроения при обострении процесса |
| Сон и аппетит | Нарушены | Сохранены |
| Патологические переломы | Характерны для поздних стадий болезни | Отсутствуют |
Заболевания имеют некоторые общие черты:
- ограничение объема активных и пассивных движений в пораженных сегментах скелета;
- хруст и скрип в смежных суставах или поврежденном отделе позвоночника;
- снижение силы мышц в заинтересованной области.
Клиника остеохондроза в зависимости от локализации
В отличие от остеопороза поражения отделов позвоночника при остеохондрозе сопровождается появлением специфических жалоб:
- Шейный отдел позвоночника — частые головные боли, сопровождающиеся головокружением, появлением шума в ушах, снижение слуха и ухудшение памяти.
- Грудной отдел — боли между лопаток, иррадиирующие по межреберным промежуткам и способные имитировать приступ стенокардии или печеночной колики.
- Пояснично-крестцовый отдел — боли отдают в область малого таза и нижние конечности, часто сопровождаются хромотой и нарушениями физиологических отправлений.
Эффективные методы выявления недугов
Для назначения адекватной терапии важна своевременная диагностика заболеваний.
В обоих случаях необходим тщательный опрос пациента и анализ динамики развития жалоб. Проводится осмотр беспокоящих участков опорно-двигательного аппарата. При болях в спине — пальпация остистых отростков и паравертебральных точек, определение мышечного напряжения.
Также осуществляется проверка объема движений в заинтересованных вертебральных отделах, прилегающих крупных суставах.
При остеохондрозе лабораторные методы играют вспомогательную роль, помогают специалисту получить представление о состоянии здоровья обследуемого пациента. Обычно назначают общий и биохимический анализы крови, анализы мочи.
Выявить остеопороз помогают маркеры, определяющие скорости распада и регенерации костной ткани.
Для этого делают биохимический анализ крови и анализ мочи с применением специальных реактивов.
Основное значение в постановке диагноза имеют инструментальные обследования:
- Рентгенография. При остеохондрозе показывает изменение нормального положения и формы тел позвонков, сужение расстояния между ними, появление остеофитов. Симптоматика остеопороза иногда является стертой, специалисты ставят диагноз в запущенных случаях, констатируя на снимке патологический перелом. Для ранней диагностики костной резорбции этот вид обследования неинформативен.
- Денситометрия. Считается основным способом диагностики костной деминерализации, выявляет патологию в начальной стадии. При остеохондрозе не применяется.
- Компьютерная и магнитно-резонансная томография. Позволяет увидеть строение и костей, и хрящевой ткани, визуализировать компрессию корешков, состояние сосудов.
Как лечить заболевания
Остеохондроз и остеопороз часто сопутствуют друг другу, терапия имеет как общие черты, так и отличия.
Общие моменты лечебной тактики
Для уменьшения болевого синдрома, характерного для обеих болезней, применяют следующие группы препаратов:
- нестероидные противовоспалительные средства (Диклофенак, Мовалис);
- анестетики (Баралгин).
Для снятия гипертонуса мышц назначают миорелаксанты — Мидокалм, Сирдалуд.
Также используют местные средства — гели, мази, бальзамы с противовоспалительным и умеренно-разогревающим эффектом. При стабилизации процессов показаны антиоксиданты (Оксилик, Омега-3 жирные кислоты), витаминно-минеральные комплексы — Компливит, Кальций Д3 Никомед.
У пожилых людей, стремящихся уменьшить лекарственную нагрузку на организм, пользуются популярностью биологически активные добавки Остеомед Форте и Остео-вит. Но перед началом приема необходима консультация лечащего доктора.
При компрессионных переломах тел позвонков или их выраженной угрозе обязательно дозированное ношение корсета. Фиксация пораженных отделов позвоночника также применяется при обострениях остеохондроза.
Специфическая терапия
Этиология заболеваний разная, поэтому базовая терапия имеет коренные отличия. Так, лечение остеопороза включает использование следующих фармакологических групп:
- Лекарства для остановки костной резорбции — бисфосфонаты, Кальцитонин, эстрогены. Специалисты считают наиболее эффективной терапией назначение бисфосфонатов вместе с препаратами кальция в комплексе с витамином D.
- Препараты, усиливающие остеосинтез — фториды, анаболические стероиды, андрогены, гормон роста.
Популярным препаратом является Бивалос, содержащий соль стронция. Он стимулирует увеличение костной массы, эффективен при переломах и для их профилактики.
Поскольку основной причиной остеохондроза является поражение межпозвонковых хрящей, большую роль в терапии играют хондропротекторы. Они назначаются с целью восстановления пострадавшей хрящевой ткани и защиты ее от дальнейшего разрушения. Наиболее действенными признаны Алфлутоп, Хондролон, Терафлекс. Отличительная черта — необходимость длительного применения.
Для улучшения обмена веществ в межпозвонковых дисках назначаются сосудистые препараты, например, производные никотиновой кислоты.
Витаминотерапия при этих болезнях имеет некоторые отличия. При остеопорозе требуется улучшить усвоение кальция. Для этого нужен витамин D, который назначают в каплях, инъекциях, витаминно-минеральных комплексах. Для лечения остеохондроза витамин D также необходим, но более важным является насыщение организмом витаминами группы B (Мильгамма).
Кальций способствует укреплению не только костного каркаса, но и коллагеновых волокон. В небольших количествах он также входит в состав межпозвонковых хрящей.
Особенности физиотерапии
Для здоровья костей и позвоночника необходимо много двигаться, так как физические нагрузки укрепляют кости и мышцы, делают эластичными связочно-сухожильный аппарат, улучшают хрящевой метаболизм.
Комплекс лечебной физкультуры подбирается в индивидуальном порядке, он должен выполняться регулярно, с постепенным наращиванием нагрузки. Целью гимнастики при остеопорозе является совершенствование координации движений и развития чувства равновесия. Это поможет предотвратить падения, чреватые переломами.
При остеохондрозе необходимы упражнения для укрепления мышечного каркаса, особенно мышц спины и брюшного пресса, и увеличения подвижности в сегментах позвоночника.

В лечении болезней широко используется массаж. Он направлен на улучшение кровоснабжения, местного обмена веществ и общего тонуса организма. При остеопорозе процедуры назначаются только в стадии стабилизации процесса и проводятся по щадящей методике. Элементы мануальной терапии, разработка суставов противопоказаны.
В стадии ремиссии остеохондроза показаны курсы массажа по гармонизирующей методике. Возможно применение мануальной терапии и приемов остеопатии.
Выбор методов физиотерапии определяется этиологией заболевания, степенью его выраженности и общим состоянием здоровья пациента. Применяют следующие физиопроцедуры:
- электрофорез с растворами противовоспалительных, кальцийсодержащих и сосудистых средств;
- электростимуляция ослабленных мышц;
- тепло- и грязелечение;
- водные процедуры — радоновые, йодобромные ванны.
Также широко применяются иглорефлексотерапия, использование пиявок.
Ответы на вопросы
Существует ли разница в рационе при остеохондрозе и остеопорозе?
Питание должно быть сбалансированным, обогащенным белками, витаминами и минералами. При резорбции костей упор делается на продукты, содержащие кальций и витамин D — молоко, яйца, сыр, жирная морская рыба, орехи, зелень.
Вспомогательным способом лечения остеохондроза является диета, богатая желатином — холодец, мармелад. Полезно нежирное мясо, красная рыба, нужно пить в день не менее 2,5 литров воды.
Нужно ли применять воротник Шанца при остеохондрозе?
Воротник Шанца — разновидность корсета для шейного отдела позвоночника. Использование должно быть дозированным, не больше 3—4 часов в день и согласовано с лечащим врачом.
Как лечиться при выявлении сочетания остеохондроза с резорбцией костей?
Между этими патологическими процессами существует взаимосвязь — одна болезнь провоцирует начало или прогрессирование другой. Но важно понимать, что основное внимание следует уделять остеопорозу, так как это более опасное заболевание. Комплексную терапию назначит лечащий доктор.
В каком возрасте может возникнуть остеохондроз?
При наличии особенностей состояния здоровья и строения позвоночника первые признаки остеохондроза могут быть зафиксированы уже в детстве. Так, ранний шейный остеохондроз наблюдают на рентгенограммах в школьном возрасте. Это особенно характерно для детей, перенесших родовую травму.
Заключение
Остеопороз и остеохондроз имеют много общего в симптоматике, но отличаются по этиологии, лечению и прогнозу. Дегенерация межпозвонковых дисков доставляет пациенту много проблем, но не угрожает жизни. Разрушение костей приводит к переломам, которые могут превратить человека в глубокого инвалида. Но прогрессирование заболеваний можно остановить. Поэтому так важно вовремя выявить патологию и назначить грамотную терапию.
Источник
Остеопороз – это дегенеративный процесс в костях, приводящий к их разрушению. Наиболее опасным считается остеопороз позвоночника и тазобедренных суставов. В результате болезни из костных тканей вымывается кальций, нарушается клеточная структура, что провоцирует очень тяжелые последствия. Еще более опасным делает заболевание тот факт, что остеопороз позвоночника не проявляет себя до тех пор, пока позвонки в пораженной области не начнут разрушаться. В любой момент, человек, не подозревающий о наличии у себя остеопороза позвоночника, сделав резкое движение или поскользнувшись на мокром полу, получает компрессионный перелом позвоночника. Очень важно знать «врага в лицо», чтобы предупредить серьезные осложнения.
Особенности остеопороза
Человеческий позвоночник – это мощный и подвижный каркас, состоящий из костных сегментов, суставов и связок. Однако шейный отдел позвоночника – самая уязвимая его часть. Позвоночник состоит из 24 позвоночных сегментов, 7 из которых составляют шейный отдел. Остеопороз шейного отдела позвоночника принято считать болезнью пожилых людей и пациентов с нарушениями обмена веществ, однако все чаще и чаще в клинической практике наблюдаются случаи остеопороза позвоночника у молодых людей. Всему виной малоподвижный образ жизни и постоянное сидение за компьютером. Остеопороз шейного отдела позвоночника легче предупредить, чем лечить, и это должен знать каждый.
Симптомы болезни
Современная медицина выделяет 3 стадии развития остеопороза в шейном отделе, которые будут отличаться симптомами и разниться в лечении. Первая степень является самой легкой стадией развития болезни. Из основных симптомов в начале остеопороза шейного отдела позвоночника можно выделить:
- Снижение плотности костей позвонков;
- Несильную боль в шее в результате долгого сидения за столом или во время стояния в очереди;
- Судороги в конечностях, так как вымывающийся кальций проходит через кровь;
- Признаки снижения уровня кальция в организме, такие как: ухудшение состояния зубов, ломкость волос и ногтей и т. д.;
- Слабость и боль в руках.
На второй стадии заболевания происходят деформации шейных позвонков, могут возникать грыжи и протрузии. Симптомы 2 степени остеопороза шейного отдела позвоночника будут следующими:
- Постоянная или эпизодичная боль в шее и плечевом поясе;
- Сильные головные боли;
- Скачки артериального и внутричерепного давления;
- Онемение в руках, покалывание;
- Слабость мышц шеи и рук;
- Судороги в кистях, шее и грудном отделе, особенно в ночное время, в следствии переизбытка кальция в крови.
3-я степень – самая сложная из всех. Ее опасность заключается в том, что даже незначительный ушиб или неосторожный жест могут привести к компрессионному перелому. Симптомы 3 степени остеопороза будут такими:
- Уменьшение роста;
- Сильнейшие боли в шее, плечах, руках и голове;
- Появляется горб в шейном отделе позвоночника;
- Случаются переломы и сильные деформации позвоночника.
Причины возникновения
Как уже упоминалось, остеопороз возникает в результате вымывания кальция из костных тканей или из-за дегенеративных возрастных изменений, однако это далеко не все факторы, которые могут спровоцировать остеопороз или способствовать скорейшему развитию болезни. Среди самых распространенных факторов, влияющих на возникновение заболевания, можно выделить следующие:
- Нарушение обменных процессов у женщин в момент менопаузы;
- Угнетенная функция щитовидной железы или надпочечников;
- Нарушения обмена веществ в организме;
- Заболевания, связанные функцией пищеварения;
- Артриты;
- Раковые заболевания;
- Возрастные изменения, приводящие к истончению костных и хрящевых тканей.
Кроме основных причин возникновения остеопороза шейного отдела позвоночника, выделяют и вспомогательные признаки, которые могут стать «триггером» для запуска болезни:
- Вредные привычки: алкоголизм, наркомания, табакокурение и даже чрезмерное употребление кофе;
- Наследственный фактор;
- Излишний вес или наоборот, слишком малая масса тела;
- Длительный прием гормонов или кортикостероидов, а также превышение дозы этих препаратов;
- Отсутствие физической активности;
- Микротравмы позвоночника, в результате профессиональной спортивной деятельности.
Если подытожить, то к группе риска возникновения и развития остеохондроза шейного отдела можно отнести следующих людей:
- Женщин в период менопаузы;
- Пожилых людей;
- Спортсменов;
- Людей, ведущих малоактивный, сидячий образ жизни;
- Тяжелоатлетов и грузчиков, связанных с каждодневным поднятием тяжествей;
- Алкоголиков и наркоманов;
- Раковых больных.
Лечение недуга
Лечение остеопороза шейного отдела позвоночника напрямую зависит от степени запущенности болезни, возраста пациента и причины развития болезни в конкретном частном случае.
На первой и второй стадии развития болезни основной задачей становится восстановление кальциевого обмена и предотвращение дегенеративных изменений в тканях позвонков. Для этого используется следующие средства:
- Медикаментозная терапия для восстановления баланса кальция;
- Кальциевая диета. Пациенту рекомендовано употреблять продукты, содержащие кальций, не забывая о том, что он плохо усваивается без витамина D, который содержится во многих продуктах и солнечном свете;
- Массажи;
- Отказ от вредных привычек;
- Снижение массы тела, если имеется лишний вес;
- Отказ от травматичного спорта;
- Физиотерапевтические процедуры;
- Лечебная гимнастика;
- Ограничение нагрузок на позвоночник;
- Отказ от поднятия тяжестей.
Если пациент узнал о болезни уже на 3-й стадии, когда дегенеративные процессы стали причиной серьезных осложнений, то к врачу его, скорее всего, приводит боль. На этом этапе нужно облегчить болевой синдром и помочь организму в регенерации костных тканей.
Нельзя забывать, что избыток кальция в организме – так же плох, как и его недостаток. Переизбыток этого элемента оседает в почках¸ нарушает работу печени и желудочно-кишечного тракта. При возникновении компрессионного перелома в результате остеопороза шейного отдела позвоночника, то, скорее всего, лечение будет оперативным.
Хотите получить такое же лечение, спросите нас, как?
Источник