Остеохондроз шейного отдела позвоночника искривление
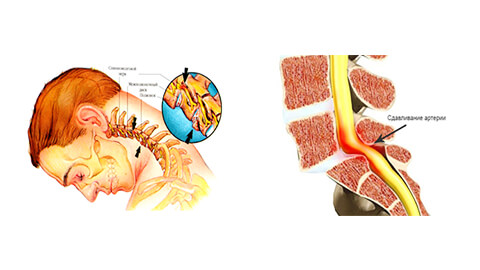
Шейный остеохондроз – это прогрессирующий дегенеративно-дистрофический процесс, который приводит к истощению, деформации и разрушению межпозвонковых дисков шейного отдела. Утрата амортизирующего хряща вызывает болезненные ощущения как за счет обнажения суставных поверхностей (спондилоартроз), так и за счет пережимания нервных корешков спинного мозга.
При отсутствии своевременного лечения возможно окостенение позвоночника с потерей его естественной гибкости, нарушение кровоснабжения головного мозга, ухудшение нервной проводимости в тех отделах организма, которые иннервируют корешки шейного отдела позвоночника.
Патология может развиваться как самостоятельно, так и в составе общего поражения позвоночника с охватом грудного, поясничного и крестцового отделов.
Общие сведения
Считается, что остеохондроз шейного отдела позвоночника встречается чаще, чем в других отделах. На самом деле это не так – дистрофические явления развиваются равномерно во всех точках максимальной нагрузки – в области основных изгибов позвоночного столба (чем ниже расположен отдел, тем большую нагрузку он несет). Однако симптомы шейного остеохондроза выражены сильнее, поэтому кажутся более частым явлением. Это связано с высокой подвижностью позвонков шеи, которые при этом держат голову, а также с особенностью расположения выходов корешков спинного мозга.
На заметку! Согласно статистике, заболевание поражает более 60% людей среднего и старшего возраста. Однако в последнее время наблюдается омоложение патологического процесса — патология встречается у молодежи и даже у подростков. Это связано с повальной компьютеризацией учебы и работы, а также снижением физической активности и ухудшением качества питания.
С учетом возрастной аудитории можно выделить 2 формы шейного остеохондроза – физиологическую и патологическую.
Физиологический процесс связан с естественным старением организма, когда симптомы заболевания – следствие постепенного износа межпозвонковых дисков. Процесс происходит под воздействием эндокринной системы и является следствием климактерических изменений. Разрушение хрящевых структур начинаются от центра межпозвоночного диска и сопровождается постепенной заменой хрящевой ткани фиброзной. Патология необратима, однако может быть компенсирована за счет специальных медикаментов.
Патологический процесс связан с аномальными деструктивными изменениями в организме – иммунными, дистрофическими, воспалительными, обменными. В первую очередь вовлекаются околохрящевые ткани – появляются отложения солей на костных структурах, воспаляются нервные корешки, возникает атрофия или гипертонус скелетной мускулатуры, что приводит к нарушению кровообращения в области головы-шеи-груди. При своевременной диагностике патология поддается лечению и заканчивается полным восстановлением здоровой функции органов и тканей.
Стадии шейного остеохондроза и их симптомы
Различают 4 основные стадии патологического процесса:
- 1-я стадия – выражается легким дискомфортом и перенапряжением мышц в больной области, хрящевые диски теряют свою стабильность;
- 2-я стадия – появляется локальная болезненность, особенно при движениях головой. Межпозвоночные диски деформируются, начинает разрушаться фиброзное кольцо, расстояние между позвонками сокращается;
- 3-я стадия – боль усиливается и становится постоянной, движения – ограниченными. Повороты головы могут провоцировать приступы головокружения, тошноту, нарушение кровоснабжения мозга приводит к общей вялости, быстрой утомляемости, нарушению концентрации внимания, хрящевая ткань истончается, позвонки смыкаются, фиброзное кольцо полностью разрушается с появлением риска межпозвонковой грыжи;
- 4-я стадия – болевой синдром полностью обездвиживает область шеи; кровообращение мозга нарушено и требует постоянной медикаментозной поддержки; позвонки начинают срастаться.
Шейный остеохондроз: признаки, симптомы, лечение патологии
На первых стадиях остеохондроз протекает бессимптомно. По мере развития заболевания, отличительной особенностью становится наличие болезненных или дискомфортных ощущений в области головы, шеи и груди, реже – верхних конечностей.
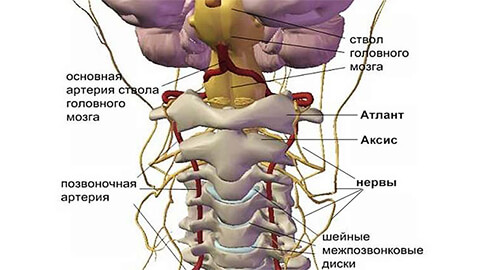
Все возможные симптомы можно условно отнести к 4 типам синдромов: сердечный, позвоночный, корешковый (нервный) и синдром позвоночной артерии (с нарушением кровообращения).
Позвоночный синдром:
- хруст в шее при поворотах/наклонах головой;
- по мере прогресса заболевания возникают болезненность и затрудненность движения;
- морфологические нарушения структуры в теле позвонка и межпозвонковом пространстве (видны на рентгене).
Сердечный синдром:
- одышка, слабость;
- ощущение неполного вдоха, нехватки воздуха;
- спонтанные явления со стороны сердечно-сосудистой системы – стенокардия, загрудинные боли, жжение;
Корешковый синдром:
- онемение языка, плеч, пальцев рук, затылочной области;
- трудности с глотанием;
- неприятные ощущения в области между лопатками;
- головная боль в области затылка и лба.

Синдром позвоночной артерии:
- необоснованные скачки артериального давления;
- головокружение, вплоть до потери сознания;
- шум в ушах, ощущение ваты в голове;
- временная односторонняя слепота, «мушки» в глазах;
- периодические приступы тошноты, особенно при движении головой;
- головные боли – преимущественно в области затылка, а также мигрени;
- сонливость, снижение работоспособности, памяти, концентрации внимания, депрессия.
Внимание! Все указанные синдромы должны сочетаться между собой. Отсутствие симптомов одного из них может стать поводом к дифференциальной диагностике с другими группами заболеваний.
Причины шейного остеохондроза
Дистрофические явления в области шейного отдела позвоночника связаны с вертикальным расположением скелета и специфическим распределением статических и динамических нагрузок, которые во многом зависят от преобладающей позы и степени развития скелетной мускулатуры.
Основные причины:
- недостаток движения – то, что не развивается – деградирует: мышцы слабеют, ткани разрушаются;
- неправильные статичные позы – мышечные зажимы ведут к нарушению кровообращения с последующей дистрофией тканей;
- недостаток питания или несбалансированный рацион – организм должен получать все необходимое для строительства и обновления костных и хрящевых структур скелета, поддержания мышечного тонуса;
- ожирение, избыточная масса тела, ношение тяжестей – повышается нагрузка на структуры скелета;
- постоянное нервное напряжение и нервные стрессы;
- переохлаждения шейной области – «застудили», «надуло» – провоцирует скрытые воспалительные процессы;
- наличие аутоиммунных заболеваний с вовлечением хрящевой ткани приводит к ее преждевременному разрушению;
- эндокринные патологии сбивают минеральный обмен, снижают усвояемость кальция, кремния, фосфора и других элементов костно-хрящевой ткани;
- травмы шейной области;
- врожденные аномалии позвоночника и прилегающих мышц.
Диагностика
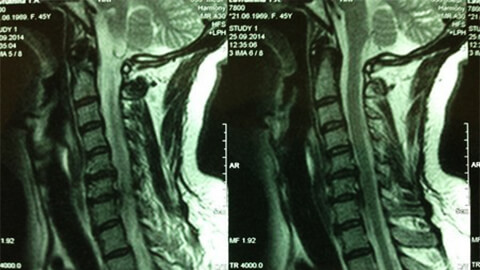
Постановку диагноза «остеохондроз шейного позвонка» затрудняют низкая специфичность симптомов и большое разнообразие их проявлений. В процессе обследования потребуется консультация невролога, хирурга, ортопеда, кардиолога.
Проводится физикальный осмотр у врача с опросом пациента. Основная диагностическая нагрузка лежит на инструментальных и лабораторных методах исследования.
Инструментальная диагностика:
- рентгенография шейного отдела; на начальной стадии процесса более информативной будет МРТ шейного отдела – она обеспечит качественную визуализацию твердых и мягких тканей – покажет состояние межпозвоночных дисков, наличие остеофитов, деформаций, повреждений нервных корешков и кровеносных сосудов; оценит состояние связок, мышц, костной ткани;
- УЗИ показывает динамическое состояние мягких тканей;
- допплерография сосудов шеи поможет оценить гемодинамику и степень повреждения кровеносных сосудов (в частности, состояние позвоночной артерии);
- контрастная миелография – поможет при подозрении на ущемление нервных отростков;
- ЭКГ и эхокардиографию сердца используют при дифференциальной диагностике кардиального синдрома с сердечно-сосудистыми заболеваниями.
Как лечить шейный остеохондроз
Комплекс лечебных мероприятий формируют с учетом стадии заболевания (острая, хроническая), степени повреждения и причин развития патологии. Используют консервативное лечение, оперативное вмешательство, смешанный подход.
Консервативное воздействие
Представляет собой постепенное восстановление или компенсацию повреждений на фоне симптоматического лечения. Включает медикаментозную терапию, физиопроцедуры, методы ЛФК и массажа.
Медикаментозное лечение:
- обезболивающие средства – преимущественно гели и мази местного воздействия; в тяжелых случаях – общие обезболивающие в виде таблеток;
- противовоспалительные препараты – НПВС, а также кортикостероиды (краткий курс по необходимости);
- лекарства для улучшения микроциркуляции и кровообращения в целом;
- хондропротекторы – средства для защиты и восстановления хрящевой ткани;
- миорелаксанты – для устранения мышечных зажимов и спазмов;
- витаминные и микроэлементные комплексы – необходимы для питания и поддержки тканей строительными элементами.
По мере ослабления острых симптомов подключают методы физиотерапии, ЛФК и самомассажа.
Лечебная гимнастика улучшает питание хрящевых и костных тканей.за счет восстановления кровоснабжения в поврежденном участке. Во избежание осложнений рекомендуется использовать метод изометрических движений, когда вместо реальных поворотов и наклонов головой, которые могут повредить, применяют их имитацию.
Внимание! Все действия следует выполнять только после диагностики и консультации с врачом.
Методика позволяет развить и укрепить атрофированные короткие мышцы шеи и стабилизировать положение шейного отдела позвоночника. Последовательность выполнения базовых упражнений:
- Ладонь правой руки уприте в боковую поверхность головы – в течение 10-ти секунд надавливайте ладонью на голову, одновременно напрягая мышцы головы и шеи для сопротивления – голова должна оставаться неподвижной.
- Опустите руку, максимально расслабляйте мышцы головы и шеи в течение 20-ти секунд.
- Повторите упражнение с левой рукой.
- Уприте обе руки ладонями в лоб – в течение 10-ти секунд надавливайте на лоб, словно пытаясь отклонить голову назад, одновременно напрягая мышцы шеи для сопротивления движению. Голова должна оставаться неподвижной.
- Опустите руки, максимально расслабляя мышцы аналогично предыдущему упражнению.
- Положите обе ладони в области над затылком. По аналогии выполняйте давящую нагрузку на мышцы шеи, пытаясь наклонить голову вперед – она все так же должна быть неподвижна.
- Опустите руки, расслабьте мышцы шеи и головы. Повторите комплекс упражнений 4-10 раз.
После укрепления коротких мышц шеи можно приступать к выполнению динамических упражнений.
На заметку! В качестве методики восстановления подвижности шейного отдела хорошо зарекомендовали себя плавание и водная гимнастика.
Самомассаж позволяет снизить интенсивность местных реакций и снять мышечные зажимы во время статической работы. Правила выполнения:
- область воздействия – затылок, задняя и боковые поверхности шеи;
- проводите процедуру в сидячем положении;
- движения следует выполнять по направлению от позвоночника;
- задействуйте только подушечки пальцев;
- избегайте давления на воспаленные участки;
- выполняйте движения плавно – резкие надавливания могут навредить.
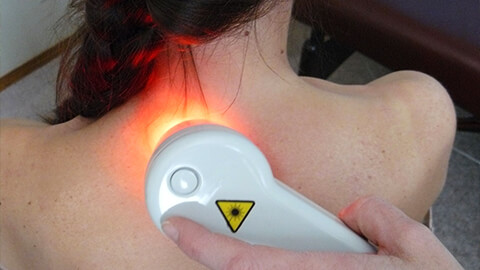
Физиопроцедуры характерны для стационарного лечения и санаторно-курортной реабилитации. Хорошо зарекомендовали себя:
- электрофорез – прогревает зону, улучшает микроциркуляцию, используется для более глубокого проникновения препаратов местного действия;
- магнитотерапия;
- амплипульс;
- УВЧ.
Хирургическое вмешательство показано при осложненных экструзиях, ущемлениях спинного мозга и некупируемых болевых синдромах.
Чем опасен шейный остеохондроз
Область шеи концентрирует плотное переплетение магистральных кровеносных сосудов, нервных отростков и динамичных структур костного скелета. В отсутствии лечения можно наблюдать серьезные патологические изменения:
- ослабление фиброзного кольца провоцирует вывихи и подвывихи в области наиболее подвижных позвонков;
- наличие остеофитов и спазмирование мышц приводит к ущемлению нервных корешков и кровеносных сосудов с формированием компрессионных синдромов;
- деструкция хрящевых дисков и сближение позвонков приводит к межпозвонковым грыжам с ущемлением нервной ткани.
За каждым этим явлением следует выраженная негативная реакция со стороны всего организма.
Возможные осложнения и последствия
В список наиболее распространенных осложнений шейного остеохондроза можно включить:
- вегетососудистую дистонию;
- гипертонию;
- кислородное голодание мозга и его структур;
- дистрофию глазной сетчатки с нарушением зрения;
- сбой в работе щитовидной железы;
- нарушение функций пищевода и трахеи – затрудненное глотание и дыхательные спазмы;
- некупируемый болевой синдром в области головы, шеи, груди, верхних конечностей;
- судороги и онемение лица, рук;
- нарушения работы гипоталамо-гипофизарной системы, которое тянет за собой сбой всей гормональной деятельности организма.
Профилактические меры
Самое эффективное лечение – предупреждение заболевания. В этом вам поможет профилактика. Достаточно выполнять несколько базовых рекомендаций:
- откорректируйте свою осанку,
- создайте удобное рабочее место;
- во время сидячей работы делайте перерывы на «физкультминутку»;
- включите в свой рацион питания продукты, богатые кальцием, магнием, фосфором, кремнием – рыбу, орехи, семена, бобовые культуры, молочные продукты, свежие овощи, фрукты; ограничьте потребление соли, сладкого, мучных и острых блюд;
- для сна и отдыха используйте ортопедические матрас и подушку;
- займитесь несиловым видом спорта – предпочтение лучше отдать плаванию.
Даже если вы не в состоянии учесть все требования, умеренные физические нагрузки, правильное питание и внимательное отношение к своей осанке способны значительно сократить риск развития патологии.
Источник
Здравствуйте, дорогие читатели. Под остеохондрозом понимают заболевание дегенеративного характера межпозвонковых хрящевых прослоек. Эта проблема на сегодняшний день приняла глобальные масштабы. Только в Европе от шейного остеохондроза страдает примерно 60% взрослых. Медики связывают этот факт со статичностью людей, их малой подвижностью и сидячим типом работы. Если еще не так давно данное заболевание развивалось где-то к пятидесяти годам, то сейчас нельзя не заметить, что недуг значительно омолодился – средний возрастной порог здесь снизился до 24 лет. Но все чаще в больницы с этой проблемой обращается 18-летняя молодежь. Говоря про остеохондроз шейного отдела, симптомы и лечение нельзя оставить без внимания, ведь эти вопросы интересуют многих.
Как развивается остеохондроз шейного отдела — причины и первые признаки
Всем известно, что позвоночный столб образован костными позвонками, между которыми расположены хрящевые «подушки» — межпозвонковые диски.
Из-за нарушения кровотока и некачественного питания хрящевая ткань здесь недополучает комплекс питательных веществ.
Это приводит к изменению структуры хрящей, их деформации и усадке. Они постепенно теряют былую эластичность, становятся менее прочными.
Так как амортизирующие межпозвоночные прослойки усыхают, позвонки наседают друг на друга. В результате нервные окончания и кровеносные магистрали передавливаются, что вызывает боли и онемение в мышцах, мигрени и ряд других симптомов.
С течением времени хрящевая ткань разрушается, превращается в фиброзную. Постепенно в этом патологическом процессе оказываются задействованы прилегающие сосуды, нервные волокна, костные структуры.
Основные факторы развития шейного остеохондроза
Основополагающей причиной развития остеохондротичеких патологий принято считать дегенеративно-дистрофические изменения. Есть целый ряд факторов, которые этому способствуют.
Рассмотрим основные причины появления остеохондроза шейного отдела позвоночника.
- Врожденная предрасположенность.
- Старение организма.
- Сбои в обменных процессах.
- Лишний вес, ожирение.
- Ошибки в рационе – нехватка минеральных соединений и систематическое недополучение жидкости.
- Травматические повреждения.
- Ослабленность скелетной мускулатуры, неверная осанка, плоскостопие.
- Гиподинамия, сидячая работа.
- Физические перегрузки, специфика профессии, когда приходится работать в неудобной позе, совершать рывкообразные мышечные усилия и т. п.
- Окончание спортивной карьеры и связанное с этим прекращение/уменьшение силовых нагрузок.
- Психо-эмоциональное перенапряжение.
- Никотинозависимость.
- Появление опухолевых структур.
Следует отметить, что причины патологических хондротических изменений в шейном отделе позвоночника на сегодняшний день недостаточно изучены.
Но достоверно известно, что длительное пребывание в стоячем или сидячем положении без особого движения, излишне мягкая постель, нетренированные мышцы спины и пояса верхних конечностей, неполноценное питание создают идеальное сочетание для развития шейного остеохондроза.
Развитие заболевания
Остеохондроз не появляется внезапно. Он развивается постепенно в течение довольно длительного времени – от нескольких лет до десятилетий.
Первоначальные дистрофические изменения позвоночных прослоек никак себя не выдают. Они могут быть обнаружены только случайно на рентгеновском снимке или во время проведения КТ.
На следующем этапе развития заболевания наблюдается уменьшение толщины хрящевого слоя. На межпозвонковых хрящах появляются микроскопические трещины. Может появляться онемение отдельных участков мускулатуры. Со временем развивается протрузия, возможны грыжи. Больного мучают головные и мышечные боли.
На последней стадии прогрессирования болезни костная ткань патологически разрастается, повреждаются нервные окончания и развивается хронический болевой синдром. Вследствие шейного остеохондроза может наблюдаться искривление верхней части позвоночника, радикулит, стеноз (сужение просвета спинномозгового канала).
Остеохондроз шейного отдела — симптомы и лечение
Первые признаки остеохондроза мы рассмотрели, теперь поговорим, непосредственно, о симптомах шейного остеохондроза.
Симптоматика
Для шейного остеохондроза характерными являются следующие симптомы:
✔ Онемение и спазмирование мышц шеи, плеч и верхней части спины.
✔ Тянущие ощущения, боли в спинной и шейной зоне.
✔ Болевые ощущения могут отдавать в руки.
✔ Головные боли, особенно в затылочной области, мигрени.
✔ Головокружение, шум в ушах, зрительные аномалии (расфокусировка, появление «мушек» и цветных пятен).
✔ Регулярное онемение пальцев верхних конечностей.
✔ Скованность движений головой, ограничение поворота и наклона, все сопровождается болью и тянущими ощущениями.
✔ Болезненность при пальпации припозвоночной зоны.
✔ Склонность к повышению давления.
Вследствие мышечной слабости могут наблюдаться нарушения в координации движений. При наличии кардиологических проблем возможно их усугубление из-за спазмирования позвоночной артерии. Боль может перекидываться на область грудины и загрудинное пространство.
Как видно, симптомы разнообразны. Это приводит к тому, что люди, выявляя у себя те или иные отклонения, обращаются за помощью не к тому специалисту (кардиологу, ортопеду, травматологу). Это затрудняет диагностику и своевременное выявление шейного остеохондроза.
К какому врачу нужно обращаться при остеохондрозе
При появлении комплекса описанных симптомов остеохондроза следует без промедления обратиться за медицинской помощью.
Нужно попасть на прием к терапевту либо неврологу. После первичного прояснения клинической картины в результате опроса, осмотра пациента и пальпации пораженной области, врач даст направление на анализы и назначит дополнительное обследование.
Может понадобиться пройти:
✔ Рентген.
✔ Компьютерную томографию.
✔ МРТ.
✔ Электромиографию.
Рентгенография позволит определить место локализации поражений и степень запущенности заболевания. Томографическое исследование поможет оценить состояние прилегающих тканей, а миография – проводимость мышечных волокон и их иннервацию.
Все это позволит верно поставить диагноз и наметить эффективную схему лечения. Процесс будет длительный, требующий терпения и работы над собой.
Полностью восстановить хрящевые структуры не удастся, но значительно улучшить качество жизни и избавиться от хронических болей – вполне выполнимая задача.
К обследованиям придется возвращаться еще не раз. Ведь нужно будет отслеживать течение болезни, корректировать лечебную программу, прогнозировать возможные осложнения или улучшения.
Потому даже если боль отступила, это не повод отказываться от проведения повторных диагностических мероприятий.
Как бороться с остеохондрозом шеи
Для того, чтобы болезнь отпустила, следует использовать целый набор различных методов. Активное лечение в большинстве случаев занимает несколько месяцев. Но тут многое зависит от энтузиазма, добросовестности пациента и его силы воли. В некоторых случаях требуется хирургическое вмешательство.
Приступая к лечению, необходимо придерживаться следующих принципов.
- Следует неуклонно следовать врачебным рекомендациям. Обо всех изменениях в состоянии и нежелательных реакциях следует сообщать лечащему врачу.
- Нужно научиться дозировать нагрузку, избегать чрезмерной мышечной активности и мускульного перенапряжения шейного отдела.
- Необходимо отказаться от спортивных перегрузок, а при необходимости — сменить работу.
- Лечебно-физкультурные занятия являются обязательным условием. Их следует проводить систематически, а лучше ежедневно. Специальная гимнастика для шеи должна подбираться в индивидуальном порядке с учетом возможностей пациента и степени запущенности заболевания. Комплекс упражнений выполняется под руководством инструктора.
- Использование противовоспалительных и анальгетических лекарств должно быть оправданным и строго дозированным. Все медикаменты, особенно гормональные, назначаются врачом.
- Важным является поддержание анатомически правильного положения тела. Даже во сне. Поэтому матрас должен иметь достаточную жесткость. С ортопедической подушкой определяются методом прямого подбора.
- При необходимости подолгу сидеть следует регулярно, с интервалом в пару часов, проводить короткую разминку для шеи. Желательно при этом вставать, хотя допускается и сидячее положение.
Для чего нужно проводить разминку?
Этот нехитрый способ позволит:
— восстановить нормальный кровоток;
— размять затекшие мышцы;
— избавиться от онемения, покалывания, тянущих ощущений;
— снять мускульное напряжение;
— предупредить спазмирование мышц и их групп;
— избежать перегрузки шейного отдела.
Все упражнения максимально просты. Они знакомы каждому с детства и не отнимают много времени. Нескольких минут вполне хватит. Их можно выполнять как дома, так и на рабочем месте.
Стесняетесь взглядов бестактных сотрудников? Уединитесь на лестнице или в кабинке туалета. Возможно, вам даже удастся неприметно делать зарядку в транспорте, избегая ненужного внимания.
Все упражнения следует выполнять с выпрямленной спиной. Плечи рекомендуется развернуть и несколько выпятить грудь. Совершайте предельно допустимые повороты головой в стороны.
Действуйте аккуратно и без фанатизма, чтобы не навредить ослабленному позвоночнику. После этого несколько раз попеременно опускайте голову то к одному, то к другому плечу. Теперь можно выполнить несколько вращательных движений – по 10-15 в каждую из сторон.
Еще одно хорошее упражнение. Максимально вытяните вверх позвоночник, будто вас подвесили за макушку. Теперь медленно наклоняйте голову вперед, стараясь прижать край подбородка к груди. Потом нужно неспешно и очень осторожно выполнить обратное действие.
Внимание! При наличии некоторых повреждений отклонять голову назад нельзя! Проконсультируйтесь с лечащим врачом.
Порядок выполнения упражнений не имеет значения. Набор действий и количество повторов подбирается индивидуально. Разминая шею, не забывайте и о грудном отделе. Они тесно связаны.
Рекомендуется время от времени стараться свести лопатки вместе. Возможно, вы услышите хруст. Не стоит пугаться – это позвонки стали на место. После этого, как правило, чувствуется облегчение.
Чтобы снять напряжение в трапециевидной мышце, следует максимально поднять плечи, а затем с усилием опустить их как можно ниже. Действия выполняют несколько раз. После поводите плечами и встряхните руками.
Медикаменты
При шейном остеохондрозе используется несколько видов медикаментов. Эти лекарственные средства применяют в периоды обострения недуга.
Они призваны решить ряд задач:
— устранение болезненности;
— борьба с воспалением;
— усиление процессов обмена в пораженных тканях.
Также используются препараты, в том числе и гормональные и витаминные, которые стимулируют восстановление хрящевой ткани.
Другие методы борьбы с болями
Помимо ЛФК и медикаментов, в комплекс мер по избавлению от проявлений остеохондроза шейной зоны входят следующее методы воздействия.
- Увеличение межпозвонковых промежутков за счет вытяжения позвоночного столба. Для этого применима дозированная нагрузка. Воздействие осуществляется разными способами, в том числе и с использованием специальных столов. Данная мера позволяет вернуть позвоночнику прежнюю длину, придать ему правильную форму, высвободить ущемленные нервы.
Некоторые больные, отчаявшись найти эффективный способ избавления от хронических болей, обращаются к костоправам. Здесь позвоночник подвергается агрессивному воздействию. Этот способ может помочь при условии, что действовать будет профессионал, имеющий медицинское образование.
- Массаж также дает хорошие результаты. Данная процедура помогает разогнать кровь, улучшить питание и газообмен хрящевой ткани, снять напряжение и мышечные зажимы, избавиться от болей. По возможности следует прибегать и к самомассажу. Но действовать нужно грамотно, пройдя соответствующий инструктаж. Своими силами массировать можно шею, плечи, кожу головы, руки, воротниковую зону. Используется растирание, разминание, небольшой нажим.
Действенным является точечный массаж, когда воздействие производится на активные точки тела. Но здесь нужны специальные знания и немалый опыт. Поэтому следует обращаться только к профессиональному мануальному терапевту.
- Физиотерапевтическое воздействие подразумевает использование различных средств: магнитного поля, лазера, ультразвука, низкочастотного тока и т. д. Нередко здесь задействуются лекарства. Такой способ их введения оказывает местное воздействие, усиливает их эффективность, позволяет избежать ряда побочных эффектов. Физпроцедуры помогают бороться с болью, воспалением, ускоряют посттравматическую и послеоперационную реабилитацию.
- Иглоукалывание, как и мануальная терапия, усиливает или тормозит различные процессы в организме за счет воздействия на так называемые биологически активные точки на теле. Рефлексотерапия позволяет откорректировать обмен веществ, усилить кровоток, унять боль. Но несмотря на свою действенность, данный метод подойдет далеко не всем, ведь он подразумевает использование игл, чего некоторые больные категорически не приемлют.
Наибольшая эффективность указанных мер достигается при использовании их в едином комплексе под медицинским надзором. В значительной степени успех терапии зависит от целеустремленности пациента и его желания справиться с остеохондрозом.
Автор статьи Борис Иванович Ильинский,
терапевт.
Источник
