Остеофиты позвоночника к какому врачу обратиться


Дата публикации: 23.02.2018
Дата проверки статьи: 29.11.2019
Остеофиты позвоночника или спондилез — костные разрастания, сигнализирующие о дегенеративных изменениях в отделах позвоночника. Нередко они диагностируются у людей старше 60 лет. Разрастания костной ткани сопровождаются болевым синдромом и могут вызывать неврологические нарушения. В редких случаях они приводят к сковыванию движений, человеку становится сложно повернуть голову.
Симптомы остеофитов позвоночника
Если остеофиты образовались в шейном отделе позвоночника, то они вызывают следующие симптомы:
- боль в затылке, отдающая в руки;
- головокружение;
- шум в ушах;
- ограничение подвижности при повороте головы;
- частичная потеря зрения;
- тошнота и рвота.
При таком недуге вены и артерии сильно сдавливаются, что приводит к повышению внутричерепного давления.
Остеофиты в грудном отделе позвоночника могут никак не проявляться. Человек не знает о наличии болезни, однако она опасна тем, что способна вызывать полный паралич в данном отделе.
Для костных наростов в поясничном отделе позвоночника характерно появление нескольких симптомов:
- ноющий болевой синдром в нижней части спины при ходьбе или длительном пребывании в положении стоя;
- боль в пояснице, отдающая в бедро;
- онемение конечностей;
- ощущение покалывания в ногах и руках.
В редких случаях остеофиты приводят к дисфункции органов пищеварения и мочевого пузыря.
Остеофиты позвоночника возникают вследствие таких причин:
- аномальное развитие межпозвонковых дисков;
- сколиоз;
- постоянное напряжение спины при занятиях спортом или подъеме тяжестей;
- неправильное питание;
- генетическая предрасположенность;
- травмы позвоночника;
- эндокринные заболевания;
- плоскостопие;
- наличие избыточного веса;
- фасеточный синдром;
- нарушение обменных процессов;
- малоподвижный образ жизни;
- возрастные изменения;
- неврологические заболевания.
Стремительное разрастание остеофитов приводит к изнашиванию межпозвоночного диска, повышения нагрузки на связки и суставы и накоплению в них извести.
Врачи выделяют 4 вида остеофитов:
- массивные — возникают на фоне доброкачественных или злокачественных новообразований в хряще или кости, имеют форму шпоры или козырька на рентген-снимках;
- дегенеративно-дистрофические — причиной таких наростов считается деформирующий артроз, приводящий к ограничению движений суставов.
- посттравматические — последствия травм и различных повреждений костной структуры;
- периостальные — появляются при остром или хроническом воспалении в надкостнице.
По местам локализации костные наросты бывают передними, задними, переднебоковыми и заднебоковыми. Передние остеофиты редко провоцируют боли и образуются на передней части позвонка. Задние остеофиты сопровождаются острым болевым синдромом, поскольку сдавлены нервные окончания. Переднебоковые внешне по форме напоминают птиц. Возникают в тех участках позвонков, где происходит наибольшее давление. Заднебоковые остеофиты образуются в шейном отделе позвоночника.
Диагностика
При запущенном заболевании врач может выявить остеофиты при пальпации. Если остеофиты небольшого размера, то пациенту назначают рентгенографию, МРТ или компьютерную томографию. Они демонстрируют изменения в костной ткани позвонков, состояние спинного мозга и нервных корешков.
Для диагностики остеофитов позвоночника в сети клиник ЦМРТ используют ряд методов:
К какому врачу обратиться
Остеофиты относятся к патологиям опорно-двигательного аппарата. Их лечит ортопед. Он ставит диагноз, назначает и контролирует лечение. Если разрастание костной ткани сопровождается сильными болями, обратитесь к неврологу.
Лечение остеофитов позвоночника
Спондилез относится к опасным патологиям, быстро прогрессирует и часто вызывает осложнения. При остеофитах позвоночника больной должен носить ортопедический воротник или корсет.
В запущенных случаях потребуется оперативное лечение. К наиболее современным и эффективным хирургическим методикам относятся:
- фасектомия — хирург полностью удаляет фасеточный сустав с наростом;
- фораминотомия — в ходе операции увеличивают расстояние между позвонками с целью уменьшить давление на нервы;
- ламинэктомия — частичное или полное иссечение пластины;
- ламинотомия — врач делает небольшое отверстие в костной пластине, защищающей позвоночный канал.
При остеофитах в шейном отделе позвоночника необходимо длительно принимать обезболивающие препараты, мышечные релаксанты и противовоспалительные средства. Они помогают избавиться от боли и спазмов. Также врач назначает витамины группы B и никотиновую кислоту для формирования костной ткани. Для уменьшения мышечного напряжения полезно использовать минеральные комплексы, содержащие кальций, магний и фосфор. При нарушенном кровообращении следует наносить на пораженные участки согревающие мази.
Больному рекомендуется ограничить физическую активность до исчезновения боли и воспаления. Далее следует регулярно выполнять умеренные упражнения лечебной физкультуры, постепенно увеличивая нагрузку. Хорошо себя зарекомендовала в борьбе с болезнью мануальная терапия. Для уменьшения мышечного спазма полезно делать массаж. При выявлении воспалительного процесса и отека в области фасеточных суставов потребуются инъекции стероидов.
Для лечения остеофитов позвоночника в сети клиник ЦМРТ применяют следующие методы:
В редких случаях операция на позвоночнике может вызывать серьезные осложнения:
- попадание инфекции;
- повреждение спинного мозга;
- нестабильность позвоночника;
- нарушение мочеиспускания;
- болевые ощущения в позвоночном столбе и нижних конечностях.
Профилактика остеофитов позвоночника
Для предотвращения образования костных наростов необходимо соблюдать ряд правил:
- вести активный образ жизни;
- при длительном сидении в офисе следует каждые 2 часа делать небольшую разминку шеи, спины и мышц грудной клетки;
- следить за осанкой;
- нормализовать питание;
- откорректировать вес;
- избегать перееданий;
- отказаться от использования твердых и высоких подушек;
- своевременно лечить патологии позвоночника;
- каждые 3 месяца проходить курс массажа.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
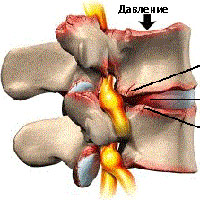
Многие пациенты, получив информацию о наличии остеофитов, начинают связывать наличие болей в спине с остеофитами в позвоночнике. Тем не менее, костные разрастания (остеофиты) сами по себе являются только признаком дегенерации в позвоночнике и наличие остеофитов не обязательно означает, что они являются фактической причиной болей в спине.
В принципе, остеофиты – это рентгенологический маркер дегенеративных изменений в позвоночнике, и их появление означает только инволюционные изменения в позвоночнике. В возрасте старше 60 лет остеофиты(костные шпоры) в позвоночнике встречаются достаточно часто.
Причины
Повседневные нагрузки на позвоночник со временем приводят к дегенерации межпозвонковых дисков и изнашиванию суставов позвоночника. При сочетании таких факторов как возраст, травмы, плохая осанка увеличивается воздействие на костные структуры и суставы позвоночника. По мере изнашивания межпозвонкового диска происходит большая нагрузка на связки и суставы, что приводит к утолщению связок, накопление извести в связках, а также трение в суставах, в свою очередь, ведет к избыточному росту костных образований. Это способствует образованию остеофитов.
Дегенеративные изменения в тканях начинаются уже в молодом возрасте, но обычно это медленный процесс и не приводит к воздействию на нервные структуры до тех пор, пока человек не достигает возраста 60-70 лет.
Факторы, которые могут ускорить дегенеративный процесс и рост остеофитов в позвоночнике, включают в себя:
- Врожденные особенности
- Питание
- Образ жизни, в том числе плохая осанка или плохая эргономика
- Травмы, особенно спортивные или в результате дорожно-транспортных происшествий.
Наиболее частой причиной развития остеофитов считается артроз фасеточных суставов, что нередко способствует возникновению болей в спине у пациентов в возрасте старше 55 лет. Артроз фасеточных суставов может приводить к болям в пояснице и скованности в утренние часы, болевой синдром по мере двигательной активности уменьшается, а к вечеру вновь усиливается.
Наиболее распространенной причиной шейного и поясничного остеоартрита является генетическая предрасположенность. Пациенты могут отмечать появление симптомов остеоартрита в возрасте от 40 до 50. Мужчины более склонны к развитию симптомов в более раннем возрасте, однако у женщин с наличием остеофитов симптоматика бывает более выраженной.
Симптомы
Наиболее частыми симптомами являются боль в пояснице или боль в шее, вследствие воспалительных процессов в суставах и мышечного спазма, как реакция на воспаление. Типичные симптомы включают в себя:
- Тупая боль в шее или пояснице при стоянии и ходьбе
- Боль в шее с иррадиацией в плечо, иногда головные боли
- Боль в пояснице и иррадиацией в заднюю часть бедра
Симптомы, обусловленные остеофитами усиливаются при физических нагрузках и уменьшаются после отдыха. Кроме того, симптомы могут уменьшаться после наклона туловища вперед и сгибании в талии. При компрессии остеофитами нервов могут появиться следующие симптомы:
- Боль в одной или обеих руках или ногах
- Онемение или покалывание в одной или обеих руках или ногах
- Прогрессирующая слабость в одной или обеих руках или ногах
В очень редких случаях могут быть нарушения функции кишечника и мочевого пузыря. Но такие симптомы могут быть связаны не только с остеофитами, но и с такими заболеваниями, как сахарный диабет, нарушение кровообращения в конечностях, опухоли спинного мозга, переломы позвоночника, инфекции позвоночника. Кроме того, многие симптомы при остеофитах аналогичны таковым при ревматологических заболеваниях (ревматоидный артрит, СКВ), а также похожи на симптомы при компрессии грыжей диска нервных корешков. В связи с тем, что симптомы при остеофитах схожи с другими медицинскими состояниями, необходимо полноценное обследование для выяснения точного диагноза.
Диагностика
Диагностика начинается с клинического обследования. Врач должен сначала провести детальный осмотр, неврологическое обследование для оценки работы нервных корешков и выявление признаков компрессии корешков или спинного мозга. На основании осмотра, истории заболевания, жалоб пациента врач назначает необходимый план обследования, включающий следующие методы исследования:
ЭНМГ позволяет определить нарушение проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения нервных волокон. Рентгенография нередко назначается в первую очередь для диагностики остеофитов и позволяет визуализировать остеофиты в позвоночнике. Кроме того рентгенография позволяет обнаружить и другие изменения в костных тканях позвонков.
Компьютерная томография (КТ) или МРТ может предоставить более подробную информацию об изменениях в структурах позвоночника как в костных, так и мягкотканных, и обнаружить наличие компрессии нервных корешков или спинного мозга.
Данные нейровизуализации позволяют врачу выбрать адекватную тактику лечения как консервативную, так и в случаях необходимости оперативную, в зависимости от наличия признаков компрессии нервных структур в корреляции с клиническими данными.
Лечение
Существует широкий спектр возможных вариантов лечения остеофитов, сопровождающихся симптоматикой.
У большинства пациентов с мягкой или умеренной компрессией нервов и раздражением от остеофитов возможно консервативное лечение.
Медикаментозное лечение, например противовоспалительные препараты или мышечные релаксанты, в течение нескольких недель.
Покой в течение короткого промежутка времени, который позволяет уменьшить воспалительные явления в суставах.
ЛФК. После уменьшения болевой симптоматики подключаются физические упражнения с постепенным увеличением объемов нагрузки.
Мануальная терапия и массаж позволяют увеличить мобильность двигательных сегментов, снять мышечный спазм.
Эпидуральные инъекции стероидов могут быть полезны при воспалительных процессах в фасеточных суставах, позволяя уменьшить воспаление, отек, и, таким образом, улучшить симптоматику.
Физиотерапия. В настоящее время существуют физиотерапевтические методы лечения (например, ХИЛТ – терапия или УВТ) которые позволяют добиваться хороших результатов лечения.
В тех случаях, когда консервативное лечение оказывается не эффективно или же есть выраженная компрессия корешков или спинного мозга, необходимо решать вопрос об оперативном лечении.
Задача хирургических методов лечения это провести декомпрессию нервных структур. Удаление остеофитов позволяет избавиться в большинстве случаев от симптоматики. Но иногда бывает так, что неврологическая симптоматика может сохраняться и в послеоперационном периоде, и в таких случаях имеет место длительный период компрессии нервных структур и необратимые изменения в нервных волокнах. Или: Но в некоторых случаях неврологическая симптоматика может сохраняться и в послеоперационном периоде, и тогда наиболее вероятен длительный период компрессии нервных структур и необратимые изменения в нервных волокнах.).
Исследования показали, что возраст не является основным фактором, определяющим возможность проведения оперативного лечения остеофитов. Тем не менее, заболевания, часто связанные с возрастом, такие, как гипертоническая болезнь, диабет, заболевания сердца могут увеличивать риск хирургических операций и замедлять восстановительные процессы, и, следовательно, должны приниматься во внимание при принятии решения об оперативном лечении.
Источник
Общие сведения
Слово «остеофит» происходит от сочетания двух греческих слов, которые переводится как «кость» и «растение». В медицине так называют патологические наросты на поверхности костной ткани. В основном это краевое разрастание кости, на которую приходятся постоянные деформирующие нагрузки. Также подобная патология может быть связана с нарушениями обмена кальция в ткани кости. Иногда она является следствием патологических процессов, происходящих в ходе развития некоторых болезней. Часто остеофиты образуются на костях стоп (как пяточные шпоры), рук. При этом отмечается снижение подвижности, боль. Если заболевание прогрессирует, то впоследствии это может привести к обездвиженности пораженной части тела. Поэтому такая патология является достаточно опасной. Однако современные специалисты предлагают ряд методик, позволяющих приостановить развитие болезни и улучшить состояние пациента. На начальной стадии болезни ее лечение проводится консервативными методами, на запущенной – хирургическими. О симптомах заболевания и особенностях его лечения речь пойдет в этой статье.
Патогенез
Остеофиты развиваются как следствие нарушения кальциевого обмена либо слишком сильной нагрузки на сустав. Вследствие перегрузки и недостатка кальция постепенно происходит разрушение кости.
Говоря о том, остеофиты коленного сустава — что это такое, следует отметить, что такие образования появляются на мыщелках и хрящах, к которым прикрепляются мышцы и сухожилия, обеспечивающие подвижность коленного сустава. В этом месте такие образования локализуются достаточно часто. В коленном суставе сочленяются участки бедренной, большеберцовой костей и надколенника. Там, где все они соприкасаются, расположена хрящевая прокладка, которая по своей сути является амортизатором и исполняет роль смазки. При сжатии прокладка выделяет синовиальную жидкость, необходимую для снятия нагрузки. Эта жидкость питает хрящ, поскольку в нем нет кровеносных сосудов.
Когда в организме происходят определенные дистрофические, дегенеративные, воспалительные процессы, нарушается баланс между хондроитином и гликозамином – важными составляющими хрящевой ткани. Как следствие, теряется эластичность, разрушается ткань и истончается хрящевая прокладка. Хрящ, который был поврежден, уже не выполняет свои функции так, как нужно. Костные элементы контактируют, и в итоге костная ткань разрушается. Соответственно, своеобразной защитной реакцией является образование краевого нароста, ограничивающего движения. Следовательно, остеофиты образуются как защитное средство, однако их разрастание ограничивает подвижность и провоцирует болевые ощущения.
Классификация
В зависимости от происхождения выделяют такие разновидности этих образований:
- Посттравматические – развиваются вследствие формирования костных мозолей при повреждениях кости и ее переломах. Могут образоваться после того, как происходит отрыв надкостницы и последующее окостенение. Чаще всего появляются на локтевом и коленном суставах.
- Дегенеративно-дистрофические – развиваются вследствие чрезмерной локальной нагрузки на сустав. Такие образования имеют форму клювов, они обрамляют поверхности суставов и ограничивают подвижность.
- Воспалительные – следствие прорыва некротической массы из каналов костного мозга под надкостницу и в мягкие ткани.
- Массивные – их развитие происходит при злокачественных образованиях костей. Образуются в форме шпоры или козырька.
- Губчатые — формируются при некоторых доброкачественных опухолях, а также системных нарушениях внутрихрящевого роста.
- Костные пролифераты типа остеофитов – появляются вследствие эндокринных нарушений, ведущих к системным изменениям скелета.
- Неврогенного происхождения – следствие нарушения трофики, приводящего к беспорядочному костеобразованию.
Причины
Образование остеофитов может быть обусловлено первичным и вторичным механизмом.
Первичный механизм связан с идиопатическими процессами, происходящими под воздействием эндогенных факторов. В данном случае речь идет о следующих причинах:
- Нарушения генетического характера, приводящие к врожденным аномалиям строения хряща или нарушениям в составе синовиальной жидкости.
- Нарушения гормонального характера (беременность, менопауза и т. п.).
- Ожирение, ведущее к постоянной перегрузке суставов.
- Плохая осанка.
- Возраст – чаще всего заболевание развивается после 60 лет.
Вторичный механизм связан с экзогенными влияниями и воспалительными процессами. Провоцируют его развитие следующие причины:
- Травмы колена.
- Артроз фасеточных суставов.
- Заболевания суставов.
- Спондилез.
- Сахарный диабет.
- Инфекционные заболевания.
- Высокий риск развития остеофитов отмечается у спортсменов, в частности у футболистов.
Симптомы
Пока остеофиты имеют незначительный размер (не более 2 мм), у человека может не проявляться никаких ощутимых признаков болезни. На начальной стадии на суставах появляются небольшие бугорки или наросты, не вызывающие выраженных симптомов.
Только при продолжительной нагрузке может ощущаться незначительный дискомфорт. Но по мере увеличения таких образований интенсивность и продолжительность симптомов усиливается.
Если развиваются остеофиты позвоночника, человека беспокоит боль в области шеи или поясницы. Остеофиты грудного отдела позвоночника вызывают тупые боли во время ходьбы или статического положения. Боли в пояснице могут иррадировать в заднюю часть бедра. Во время физических нагрузок появляются более выраженные боли в области грудного отдела позвоночника. После отдыха их выраженность снижается. Если лечение не проводится своевременно, симптомы прогрессируют.
Соответственно, остеофиты шейного отдела позвоночника вызывают боли в области шеи, иногда отдающие в плечо. В некоторых случаях образования шейного отдела вызывают головные боли. Лечение позволяет уменьшить выраженность неприятных симптомов.
Если отмечается компрессия остеофитами нервов, вероятно развитие таких проявлений:
- Боли в конечностях.
- Покалывание конечностей или их онемение.
- Слабость в конечностях, которая прогрессирует.
При появлении таких образований в области коленного и тазобедренного сустава ухудшается подвижность суставов, отмечаются сложности с разгибанием ног и приседанием. Постепенно может развиться хромота.
Остеофиты пяточных костей вызывают боли в пятках, которые особенно беспокоят в начале ходьбы после продолжительного лежания или сидения. Позже, по мере движения, боль немного уменьшается. Ввиду постоянной боли человек старается не ступать yf пятку, поэтому у него меняется походка. Остеофиты пяточных костей, которые также называют пяточной шпорой, ограничивают двигательную активность и существенно снижают качество жизни.
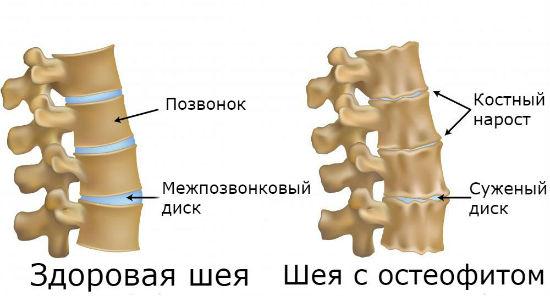
Что такое остеофиты
Анализы и диагностика
Изначально врач проводит детальный осмотр, а также неврологическое обследование, чтобы оценить работу нервных корешков и выявить признаки их компрессии или компрессии спинного мозга. Оценив результаты осмотра, историю болезни и жалобы больного, специалист назначает необходимые исследования. Практикуются следующие методики исследования:
- Электронейромиография (ЭНМГ) — это исследование позволяет определить, нарушена ли проводимость по нервному волокну, узнать уровень повреждения нервных волокон.
- Рентгенография – дает возможность определить остеофиты в позвоночнике, а также визуализировать другие изменения в костях позвоночника.
- Ультразвуковое исследование – позволяет определить наличие патологических изменений.
- КТ, МРТ – такие исследования дают возможность получить более полную информацию об изменениях в костных и мягкотканных структурах позвоночника, а также определить, есть ли компрессия нервных корешков или спинного мозга.
Оценив результаты исследования, врач назначает схему лечения. В зависимости от поражений оно может быть консервативным или оперативным.
Лечение остеофитов
Какое именно лечение остеофитов позвоночника и других разновидностей этой патологии назначит врач, зависит от многих факторов. В ходе лечения применяется ряд медикаментов, физиотерапия, ЛФК. Если речь идет о запущенной стадии, то проводится оперативное вмешательство.
Доктора
Лекарства
Лечение остеофитов шейного отдела позвоночника и других разновидностей заболевания проводится комплексно. Врач может назначить следующие препараты:
- Обезболивающие – назначают с целью снятия болевого синдрома при остеофитах шейного и поясничного отдела позвоночника, тазобедренного и коленного суставов. Применяются препараты Ибупрофен, Диклофенак, Бутадион, Вольтарен, Кетанов, Рофекоксиб и др.
- С целью нормализации кровоснабжения назначают препараты Ангиотрофин, Андекалин.
- Питание суставов улучшают препараты Актовегин, Солкосерил, АТФ, никотиновая кислота.
- С целью восстановления хрящевой ткани назначают Глюкозамин, Сульфат хондроитина, Хондрофлекс, Артра.
- Чтобы улучшить состав суставной жидкости, проводятся внутрисуставные инъекции гиалуроновой кислоты.
- Наружно применяются компрессы с Бишофитом, Димексидом.
- Если происходят воспалительные процессы в суставах, для снятия выраженных симптомов могут проводиться инъекции стероидов.
Процедуры и операции
Комплексное лечение остеофитов поясничного отдела позвоночника, а также тазобедренного сустава и др. предусматривает применение физиотерапевтических методов. Физиотерапия способствует приостановлению роста остеофитов и частичному восстановлению хрящевых тканей. Наиболее эффективными в данном случае считаются такие методики:
- Массаж.
- Лазерное лечение.
- Виброакустическая терапия.
- Рентгенотерапия.
- Грязелечение.
- Ультразвуковое воздействие.
- Диадинамические токи.
- Фонофорез с анальгетиками.
- Радоновые и скипидарные ванны.
Кроме того, после снижения выраженности боли практикуется ЛФК. При этом нагрузка постепенно должна увеличиваться.
С помощью мануальной терапии можно не только увеличить мобильность двигательных сегментов, но и снять мышечные спазмы.
Если консервативное лечение остеофитов тазобедренного сустава и других разновидностей этого заболевания неэффективно, то врач может принять решение о проведении оперативного вмешательства.
При остеофитах поясничных, тазобедренных и других видов остеофитов могут выполняться следующие виды хирургических вмешательств:
- Эндоскопическая операция – через небольшие надрезы вводятся камера и инструменты, после чего спиливается и извлекается остеофит. Операция является относительно малотравматической и достаточно эффективной.
- Эндопротезирование — происходит удаление пораженного сустава и установка имплантата.
Лечение народными средствами
В ходе основной терапии также может проводиться лечение остеофитов коленного сустава народными средствами. Такие методы используются и при других разновидностях остеофитов. Однако такие методы являются исключительно вспомогательными, и их применение целесообразно только после того, как подобные действия одобрил лечащий врач. Для уменьшения боли и воспаления применять можно следующие народные методы:
- Компресс из капустного листа. Следует взять свежий капустный лист, немного размять его и приложить к пораженному месту на несколько часов. Аналогично можно использовать лист лопуха. Такие компрессы помогают снизить выраженность боли и снять воспаление.
- Имбирь. Корень этого растения активизирует доставку важных элементов к пораженной зоне, а также стимулирует иммунитет. Можно пить чай с имбирем, а также добавлять корень в пищу.
- Лимон с чесноком. Для приготовления такого средства берут три лимона с кожурой, один корень сельдерея (200 г) и 120 г чеснока. Все измельчают на мясорубке и заливают кипятком, предварительно поместив смесь в трехлитровую банку. Через 12 часов средство можно принимать. Делать это нужно перед едой – по 1 ст. л. трижды в день.
- Козий жир. Из него делают компресс на пораженное место. Также в кожу втирают барсучий жир.
- Черная редька. Ее нужно мелко нарезать и приложить к пораженному месту, зафиксировав повязкой. Держать несколько часов.
Профилактика
Чтобы предотвратить развитие таких образований, необходимо следовать таким правилам профилактики:
- Вести здоровый и активный образ жизни.
- Отказаться от вредных привычек.
- Ввести в рацион продукты, содержащие коллаген. Он помогает сохранить хрящевую ткань.
- Периодически проходить курсы массажа.
- По рекомендации врача периодически принимать витаминно-минеральные комплексы, при необходимости – препараты-хондропротекторы.
- Соблюдать все правила безопасности при физических нагрузках. Получив травму, сразу обращаться к врачу.
- Следить за весом, не допускать ожирения.
Диета

Диета при больных суставах
- Эффективность: лечебный эффект через 2-3 месяца
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1700-1800 руб. в неделю
Питание должно быть разнообразным и полноценным. Важно потреблять много фруктов и овощей, белковую пищу, морскую рыбу, злаки, молочные продукты.
Также рекомендуется ввести в меню такие продукты:
- Бульон – мясной и рыбный.
- Холодец, студень.
- Блюда, содержащие желатин.
Последствия и осложнения
Прогрессирование болезни может привести к скованности, нарушению двигательной активности, а в тяжелых случаях – к полному обездвиживанию.
Прогноз
Зависит от тяжести заболевания и правильного подхода к лечению.
Список источников
- Беляева И.Б., Мазуров В.И., Трофимов Е.А. и др. Вопросы ранней диагностики и лечения стеоартрита, развившегося у больных ревматоидным артритом. Эффективная фармакотерапия. 2018; (33): 64-9.
- Боренштейн Д.Г., Визель С.В., Боден С.Д. Боли в шейном отделе позвоночника. Диагностика и коплексное лечение. (пер. с англ.). Под ред. Мицкевича В.А. М. 2005
- Емелин А.Л., Панков И.О. Современные подходы к лечению посттравматического артроза коленного сустава // Современные проблемы науки и образования. – 2016. – № 3.
Источник
