Остеофит позвоночника шейного отдела позвоночника


Дата публикации: 23.02.2018
Дата проверки статьи: 29.11.2019
Остеофиты позвоночника или спондилез – костные разрастания, сигнализирующие о дегенеративных изменениях в отделах позвоночника. Нередко они диагностируются у людей старше 60 лет. Разрастания костной ткани сопровождаются болевым синдромом и могут вызывать неврологические нарушения. В редких случаях они приводят к сковыванию движений, человеку становится сложно повернуть голову.
Симптомы остеофитов позвоночника
Если остеофиты образовались в шейном отделе позвоночника, то они вызывают следующие симптомы:
- боль в затылке, отдающая в руки;
- головокружение;
- шум в ушах;
- ограничение подвижности при повороте головы;
- частичная потеря зрения;
- тошнота и рвота.
При таком недуге вены и артерии сильно сдавливаются, что приводит к повышению внутричерепного давления.
Остеофиты в грудном отделе позвоночника могут никак не проявляться. Человек не знает о наличии болезни, однако она опасна тем, что способна вызывать полный паралич в данном отделе.
Для костных наростов в поясничном отделе позвоночника характерно появление нескольких симптомов:
- ноющий болевой синдром в нижней части спины при ходьбе или длительном пребывании в положении стоя;
- боль в пояснице, отдающая в бедро;
- онемение конечностей;
- ощущение покалывания в ногах и руках.
В редких случаях остеофиты приводят к дисфункции органов пищеварения и мочевого пузыря.
Остеофиты позвоночника возникают вследствие таких причин:
- аномальное развитие межпозвонковых дисков;
- сколиоз;
- постоянное напряжение спины при занятиях спортом или подъеме тяжестей;
- неправильное питание;
- генетическая предрасположенность;
- травмы позвоночника;
- эндокринные заболевания;
- плоскостопие;
- наличие избыточного веса;
- фасеточный синдром;
- нарушение обменных процессов;
- малоподвижный образ жизни;
- возрастные изменения;
- неврологические заболевания.
Стремительное разрастание остеофитов приводит к изнашиванию межпозвоночного диска, повышения нагрузки на связки и суставы и накоплению в них извести.
Врачи выделяют 4 вида остеофитов:
- массивные – возникают на фоне доброкачественных или злокачественных новообразований в хряще или кости, имеют форму шпоры или козырька на рентген-снимках;
- дегенеративно-дистрофические – причиной таких наростов считается деформирующий артроз, приводящий к ограничению движений суставов.
- посттравматические – последствия травм и различных повреждений костной структуры;
- периостальные – появляются при остром или хроническом воспалении в надкостнице.
По местам локализации костные наросты бывают передними, задними, переднебоковыми и заднебоковыми. Передние остеофиты редко провоцируют боли и образуются на передней части позвонка. Задние остеофиты сопровождаются острым болевым синдромом, поскольку сдавлены нервные окончания. Переднебоковые внешне по форме напоминают птиц. Возникают в тех участках позвонков, где происходит наибольшее давление. Заднебоковые остеофиты образуются в шейном отделе позвоночника.
Диагностика
При запущенном заболевании врач может выявить остеофиты при пальпации. Если остеофиты небольшого размера, то пациенту назначают рентгенографию, МРТ или компьютерную томографию. Они демонстрируют изменения в костной ткани позвонков, состояние спинного мозга и нервных корешков.
Для диагностики остеофитов позвоночника в сети клиник ЦМРТ используют ряд методов:
К какому врачу обратиться
Остеофиты относятся к патологиям опорно-двигательного аппарата. Их лечит ортопед. Он ставит диагноз, назначает и контролирует лечение. Если разрастание костной ткани сопровождается сильными болями, обратитесь к неврологу.
Лечение остеофитов позвоночника
Спондилез относится к опасным патологиям, быстро прогрессирует и часто вызывает осложнения. При остеофитах позвоночника больной должен носить ортопедический воротник или корсет.
В запущенных случаях потребуется оперативное лечение. К наиболее современным и эффективным хирургическим методикам относятся:
- фасектомия – хирург полностью удаляет фасеточный сустав с наростом;
- фораминотомия – в ходе операции увеличивают расстояние между позвонками с целью уменьшить давление на нервы;
- ламинэктомия – частичное или полное иссечение пластины;
- ламинотомия – врач делает небольшое отверстие в костной пластине, защищающей позвоночный канал.
При остеофитах в шейном отделе позвоночника необходимо длительно принимать обезболивающие препараты, мышечные релаксанты и противовоспалительные средства. Они помогают избавиться от боли и спазмов. Также врач назначает витамины группы B и никотиновую кислоту для формирования костной ткани. Для уменьшения мышечного напряжения полезно использовать минеральные комплексы, содержащие кальций, магний и фосфор. При нарушенном кровообращении следует наносить на пораженные участки согревающие мази.
Больному рекомендуется ограничить физическую активность до исчезновения боли и воспаления. Далее следует регулярно выполнять умеренные упражнения лечебной физкультуры, постепенно увеличивая нагрузку. Хорошо себя зарекомендовала в борьбе с болезнью мануальная терапия. Для уменьшения мышечного спазма полезно делать массаж. При выявлении воспалительного процесса и отека в области фасеточных суставов потребуются инъекции стероидов.
Для лечения остеофитов позвоночника в сети клиник ЦМРТ применяют следующие методы:
В редких случаях операция на позвоночнике может вызывать серьезные осложнения:
- попадание инфекции;
- повреждение спинного мозга;
- нестабильность позвоночника;
- нарушение мочеиспускания;
- болевые ощущения в позвоночном столбе и нижних конечностях.
Профилактика остеофитов позвоночника
Для предотвращения образования костных наростов необходимо соблюдать ряд правил:
- вести активный образ жизни;
- при длительном сидении в офисе следует каждые 2 часа делать небольшую разминку шеи, спины и мышц грудной клетки;
- следить за осанкой;
- нормализовать питание;
- откорректировать вес;
- избегать перееданий;
- отказаться от использования твердых и высоких подушек;
- своевременно лечить патологии позвоночника;
- каждые 3 месяца проходить курс массажа.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Остеофиты в шее – чем опасны?
Под влиянием серьёзных нагрузок, избыточного веса, гормональных изменений, травм и других факторов могут возникнуть боль, дискомфорт и ограничение подвижности. В результате краевого разрастания кости позвонка появляются патологические образования – остеофиты. Это особые наросты костной ткани, напоминающие шипы или бугорки. Как правило, остеофиты локализуются в шейном или грудном отделе позвоночника, намного реже – в поясничном отделе.
Остеофиты ограничивают подвижность суставов, провоцируя срастание костных тканей. В силу того, что у них отсутствует хрящевое покрытие, возникает риск серьёзных внутренних повреждений мягких тканей. При образовании большого количества наростов диагностируется спондилез или остеохондроз. С данным заболеванием чаще сталкиваются люди старше 45 лет.
Прежде чем назначить лечение, необходимо установить факторы, которые провоцировали образование остеофитов.
Наиболее распространенные причины:
- избыточная масса тела
- микроповреждения хрящевой ткани вследствие чрезмерных физических нагрузок и защитная реакция в виде костного разрастания
- дистрофические процессы и гормональные изменения, затрагивающие межпозвоночные диски
- дегенеративные изменения из-за артроза, который истощает и уничтожает хрящевые ткани
- плоскостопие
- механические повреждения шейного отдела
- нарушение обменных процессов
- последствия переломов компрессионного типа, при которых организм производит избыток костной ткани взамен поврежденной
Остеофиты не сразу причиняют дискомфорт. На протяжении достаточно длительного периода симптоматика заболевания будет незначительной. Наличие формирований костного характера в шейном отделе можно увидеть на рентгеновском снимке. По мере ухудшения состояния возникает систематическое онемение шеи, ограничивается подвижность. Если наросты достигли крупных размеров, в тканях возникает воспаление, вызывающее резкие болевые ощущения. На данной стадии патология может распространяться на весь позвоночник.
Важно на ранней стадии диагностировать патологию, для этого необходимо обратить внимание на основные симптомы образования остеофитов шейного отдела позвоночника:
- снижается подвижность шеи, нарушается чувствительность
- во время поворотов шеи возникает резкая боль
- появляется шум в ушах, головокружения, потемнения в глазах
- ухудшается зрение
- возникает тошнота или рвота
- появляются перепады давления
- ощущается боль по всему позвоночнику во время ходьбы.
Провести точную диагностику поможет врач, который проведет осмотр, назначит рентген, томографию компьютерного типа и электронейрографию.
После того как получена объективная картина заболевания, можно перейти к лечению.
Методы лечения остеофитов шейного отдела позвоночника:
- соблюдение правильного режима труда и отдыха
- прием специализированных препаратов (обезболивающих, противовоспалительных, миорелаксантов и пр.)
- физиотерапия (гирудотерапия, массаж, рефлексотерапия, гимнастика)
- оперативное вмешательство (фасектомия, ламинэктомия, фораминотомия и пр.). Прямые показания к операции – паралич, недостаточное кровоснабжение головного мозга и зажатие нервных корешков.
Применение средств народной медицины не вылечит остеофиты, но сделает традиционное лечение более эффективным. Хорошо зарекомендовали себя специальный настой из боярышника и отвар из бузины.
Как и любое другое заболевание, лучше предотвратить появление остеофитов, чем потом заниматься их лечением. Профилактика включает в себя контроль за массой тела и осанкой, сбалансированное питание, регулярную разминку мышц спины и исключение лишней нагрузки на позвоночник.
Источник
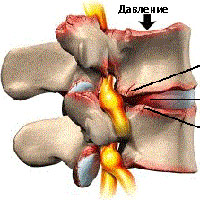
Многие пациенты, получив информацию о наличии остеофитов, начинают связывать наличие болей в спине с остеофитами в позвоночнике. Тем не менее, костные разрастания (остеофиты) сами по себе являются только признаком дегенерации в позвоночнике и наличие остеофитов не обязательно означает, что они являются фактической причиной болей в спине.
В принципе, остеофиты – это рентгенологический маркер дегенеративных изменений в позвоночнике, и их появление означает только инволюционные изменения в позвоночнике. В возрасте старше 60 лет остеофиты(костные шпоры) в позвоночнике встречаются достаточно часто.
Причины
Повседневные нагрузки на позвоночник со временем приводят к дегенерации межпозвонковых дисков и изнашиванию суставов позвоночника. При сочетании таких факторов как возраст, травмы, плохая осанка увеличивается воздействие на костные структуры и суставы позвоночника. По мере изнашивания межпозвонкового диска происходит большая нагрузка на связки и суставы, что приводит к утолщению связок, накопление извести в связках, а также трение в суставах, в свою очередь, ведет к избыточному росту костных образований. Это способствует образованию остеофитов.
Дегенеративные изменения в тканях начинаются уже в молодом возрасте, но обычно это медленный процесс и не приводит к воздействию на нервные структуры до тех пор, пока человек не достигает возраста 60-70 лет.
Факторы, которые могут ускорить дегенеративный процесс и рост остеофитов в позвоночнике, включают в себя:
- Врожденные особенности
- Питание
- Образ жизни, в том числе плохая осанка или плохая эргономика
- Травмы, особенно спортивные или в результате дорожно-транспортных происшествий.
Наиболее частой причиной развития остеофитов считается артроз фасеточных суставов, что нередко способствует возникновению болей в спине у пациентов в возрасте старше 55 лет. Артроз фасеточных суставов может приводить к болям в пояснице и скованности в утренние часы, болевой синдром по мере двигательной активности уменьшается, а к вечеру вновь усиливается.
Наиболее распространенной причиной шейного и поясничного остеоартрита является генетическая предрасположенность. Пациенты могут отмечать появление симптомов остеоартрита в возрасте от 40 до 50. Мужчины более склонны к развитию симптомов в более раннем возрасте, однако у женщин с наличием остеофитов симптоматика бывает более выраженной.
Симптомы
Наиболее частыми симптомами являются боль в пояснице или боль в шее, вследствие воспалительных процессов в суставах и мышечного спазма, как реакция на воспаление. Типичные симптомы включают в себя:
- Тупая боль в шее или пояснице при стоянии и ходьбе
- Боль в шее с иррадиацией в плечо, иногда головные боли
- Боль в пояснице и иррадиацией в заднюю часть бедра
Симптомы, обусловленные остеофитами усиливаются при физических нагрузках и уменьшаются после отдыха. Кроме того, симптомы могут уменьшаться после наклона туловища вперед и сгибании в талии. При компрессии остеофитами нервов могут появиться следующие симптомы:
- Боль в одной или обеих руках или ногах
- Онемение или покалывание в одной или обеих руках или ногах
- Прогрессирующая слабость в одной или обеих руках или ногах
В очень редких случаях могут быть нарушения функции кишечника и мочевого пузыря. Но такие симптомы могут быть связаны не только с остеофитами, но и с такими заболеваниями, как сахарный диабет, нарушение кровообращения в конечностях, опухоли спинного мозга, переломы позвоночника, инфекции позвоночника. Кроме того, многие симптомы при остеофитах аналогичны таковым при ревматологических заболеваниях (ревматоидный артрит, СКВ), а также похожи на симптомы при компрессии грыжей диска нервных корешков. В связи с тем, что симптомы при остеофитах схожи с другими медицинскими состояниями, необходимо полноценное обследование для выяснения точного диагноза.
Диагностика
Диагностика начинается с клинического обследования. Врач должен сначала провести детальный осмотр, неврологическое обследование для оценки работы нервных корешков и выявление признаков компрессии корешков или спинного мозга. На основании осмотра, истории заболевания, жалоб пациента врач назначает необходимый план обследования, включающий следующие методы исследования:
ЭНМГ позволяет определить нарушение проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения нервных волокон. Рентгенография нередко назначается в первую очередь для диагностики остеофитов и позволяет визуализировать остеофиты в позвоночнике. Кроме того рентгенография позволяет обнаружить и другие изменения в костных тканях позвонков.
Компьютерная томография (КТ) или МРТ может предоставить более подробную информацию об изменениях в структурах позвоночника как в костных, так и мягкотканных, и обнаружить наличие компрессии нервных корешков или спинного мозга.
Данные нейровизуализации позволяют врачу выбрать адекватную тактику лечения как консервативную, так и в случаях необходимости оперативную, в зависимости от наличия признаков компрессии нервных структур в корреляции с клиническими данными.
Лечение
Существует широкий спектр возможных вариантов лечения остеофитов, сопровождающихся симптоматикой.
У большинства пациентов с мягкой или умеренной компрессией нервов и раздражением от остеофитов возможно консервативное лечение.
Медикаментозное лечение, например противовоспалительные препараты или мышечные релаксанты, в течение нескольких недель.
Покой в течение короткого промежутка времени, который позволяет уменьшить воспалительные явления в суставах.
ЛФК. После уменьшения болевой симптоматики подключаются физические упражнения с постепенным увеличением объемов нагрузки.
Мануальная терапия и массаж позволяют увеличить мобильность двигательных сегментов, снять мышечный спазм.
Эпидуральные инъекции стероидов могут быть полезны при воспалительных процессах в фасеточных суставах, позволяя уменьшить воспаление, отек, и, таким образом, улучшить симптоматику.
Физиотерапия. В настоящее время существуют физиотерапевтические методы лечения (например, ХИЛТ – терапия или УВТ) которые позволяют добиваться хороших результатов лечения.
В тех случаях, когда консервативное лечение оказывается не эффективно или же есть выраженная компрессия корешков или спинного мозга, необходимо решать вопрос об оперативном лечении.
Задача хирургических методов лечения это провести декомпрессию нервных структур. Удаление остеофитов позволяет избавиться в большинстве случаев от симптоматики. Но иногда бывает так, что неврологическая симптоматика может сохраняться и в послеоперационном периоде, и в таких случаях имеет место длительный период компрессии нервных структур и необратимые изменения в нервных волокнах. Или: Но в некоторых случаях неврологическая симптоматика может сохраняться и в послеоперационном периоде, и тогда наиболее вероятен длительный период компрессии нервных структур и необратимые изменения в нервных волокнах.).
Исследования показали, что возраст не является основным фактором, определяющим возможность проведения оперативного лечения остеофитов. Тем не менее, заболевания, часто связанные с возрастом, такие, как гипертоническая болезнь, диабет, заболевания сердца могут увеличивать риск хирургических операций и замедлять восстановительные процессы, и, следовательно, должны приниматься во внимание при принятии решения об оперативном лечении.
Источник
Остеофиты. Боль в шее и верхней конечности, связанная с остеофитами.
Значительное число пожилых людей вследствие шейного спондилеза испытывают боли в шее и руке.
Этиология. В результате дегидратации диска и его сужения по краям тел позвонков образуются остеофиты. В зависимости от места их расположения (отверстие или канал) происходит сдавление корешка спинномозгового нерва или спинного мозга, или одновременно их обоих. Деформирующий артроз фасеток и гипертрофия связок также сужают спинномозговой канал и отверстия. Со временем процесс захватывает более чем один диск. Патология обычно распространяется от С4 к С7.
Обследование при болях из-за остеофитов
1. Анамнез. Эта патология встречается у более пожилых пациентов по сравнению с пациентами, страдающими выпячиванием диска, хотя эти две группы могут пересекаться. У 90 % пациентов боль в шее появляется постепенно, со временем она распространяется на верхнюю конечность. Боль иррадиирует в плечевой сустав и руку. Существуют дерматомные зоны, позволяющие распознать уровень компрессии корешка. Пациенты предъявляют разнообразные жалобы на боли в затылочной области, между лопатками, онемение, пощипывание и слабость. Боль часто возникает ночью, заставляя пациента просыпаться. В 10 % случаев течение заболевания асимптоматическое и возникновение боли в шее и руке часто вызывает переразгибание/ сгибание шеи (хлыстовая травма шеи) в результате травмы (ДТП). У значительного процента больных наблюдается поражение нескольких дисков, что затрудняет определение уровня или уровней, на которых имеется радикулопатия.
2. Клиническое обследование
Осмотр шеи. Пальпаторно определяется болезненность остистых отростков, особенно вблизи уровня поражения, и паравертебральных мягких тканей. Болезненное ограничение разгибания и поворота головы в сторону больной конечности является классическим признаком.

Осмотр верхней конечности при болях из-за остеофитов.
С5 радикулопатия (дегенерация диска С4-С5) проявляется болью и онемением, распространяющимся к плечевому суставу с одновременной слабостью дельтовидной мышцы (ограничено отведение плеча). Одновременное тестирование обеих дельтовидных мышц путем надавливания на разведенные руки показывает незначительное снижение силы мышцы на пораженной стороне. Объективного рефлекса для тестирования данного состояния не существует.
С6 радикулопатия (дегенерация диска С5-С6). Уровень С5-С6-второй наиболее часто встречающийся уровень для поражения диска с образованием остеофитов. Боль и онемение иррадиируют поперек верхней части шеи и вдоль двуглавой мышцы плеча к латеральному краю предплечья и дорсальной поверхности I и II пальцев. Онемение обычно развивается в дистальных отделах. Наблюдаются слабость бицепса, ослабленный рефлекс с двуглавой мышцы и слабость разгибания кисти.
С7 радикулопатия (дегенерация диска С6-С7). На уровне С6-С7 поражения диска встречаются наиболее часто. Боль иррадиирует поперек верхней части шеи, трехглавой мышцы и вдоль заднелатеральной поверхности предплечья к среднему пальцу. Онемение отмечается более дистально. Также характерны слабость и снижение рефлекса трехглавой мышцы.
C8 радикулопатия (дегенерация диска С7-Тh1) наблюдается редко. Боль и онемение иррадиируют поперек шеи и вниз по руке к четвертому и пятому пальцам. Кисть находится в положении сгибания, и сила мышц кисти, особенно разгибателей пальцев, снижена. с. Осмотр нижней конечности. На ранних стадиях развития заболевания походка остается нормальной, несмотря на оживление сухожильно-периостальных рефлексов и появление симптома Бабинского. Походка обычно остается нормальной, даже когда имеются рентгенологические признаки выраженной компрессии спинного мозга. Иногда наблюдается миелопатия. При более длительной и выраженной компрессии могут наблюдаться спастическая походка и нарушение функции тазовых органов. В более тяжелых случаях пациент нуждается в трости или костылях. В редких случаях патология прогрессирует до такой степени, что больной нуждается в кресле-каталке.
Рентгенография при болях из-за остеофитов
На обзорных рентгенограммах заметно сужение диска и формирование остеофитов. На косых рентгенограммах можно наблюдать сужение межпозвонковых отверстий.
MPT превосходно демонстрирует компрессию спинномозгового нерва и спинного мозга остеофитами, но с ее помощью нельзя визуализировать детальную анатомию костных структур, как при КТ.
Компьютерная томография лучше демонстрирует костные структуры, чем МРТ, но нервные образования не видны. Для этой группы больных одновременное выполнение МРТ и КТ является идеальным, но это дорогие исследования, и поэтому вначале у пациента, страдающего шейной радикуломиелопатией, выполняют МРТ.
Электромиография (ЭМГ) и исследование скорости проведения по нервным волокнам. ЭМГ можно выполнить у пациентов с несколькими уровнями спондилеза для определения наиболее пораженного корешка.
Рекомендации при болях из-за остеофитов
1. Медикаментозная терапия. В качестве первичной лекарственной терапии идеальным является применение НПВС с ацетоминофеном или без него. Ежедневный прием блокаторов Н2-рецепторов (например, циметидина) позволяет предотвратить гастрит, связанный с приемом НПВС. Можно назначать такие аналгетики, как пропоксифен, кодеин и его аналоги. Иногда могут быть эффективны миорелаксанты, например, метакарбамон. В то же время, назначение наркотиков и бензодиазепинов нецелесообразно из-за хронического течения заболевания. Однако в связи с тем, что злоупотребление этими препаратами менее вероятно у пожилых людей, один из данных препаратов может быть назначен.
2. Мягкий шейный воротник
3. Физиотерапевтические процедуры. Тепло, ультразвук, массаж, вытяжение и чрескожная электростимуляция нервов могут уменьшить симптомы. Консервативное лечение эффективно в течение многих лет приблизительно у 20 % пациентов с радикулопатией. Большинство пациентов испытывают небольшие боли в сочетании с постоянной умеренной мышечной слабостью. Истинная миелопатия в этой группе пациентов развивается редко. 4. Осмотр специалиста в области вертебрологии. Оперативное вмешательство по поводу шейной спондилезной радикулопатии почти всегда выполняется в плановом порядке. Результаты операции при локализации поражения на одном уровне лучше, чем при многоуровневой патологии, особенно при наличии болей в шее. Показатели силы движения в верхней конечности 3~5 или ниже и любой признак миелопатии являются показанием для обращения к нейрохирургу. Передний доступ предпочтительнее заднего, если остеофиты располагаются над всем спинным мозгом. Хирургическое вмешательство эффективно в 90-95 % случаях у пациентов с одним или несколькими уровнями поражения, но боль в шее уменьшается только у 70-75 % пациентов, имеющих патологию на разных уровнях. Полное избавление от корешковых болей наблюдается приблизительно в 40-60 % случаев. Каких-либо возрастных ограничений для операции не существует, противопоказания к хирургическому вмешательству определяет состояние здоровья пациента. Пожилые больные хорошо переносят оперативные вмешательства, и процент смертности минимален. Если миелопатия сопровождается нарушением походки, то выполненная декомпрессия может улучшить функцию на 1 степень по шкале Nurick у 70-80 % пациентов. Длительность существования симптомов очень важна для пациентов с нарушением походки. Поэтому показано раннее направление на оперативное лечение.
– Также рекомендуем “Метастазы в позвоночнике. Боль в шее при метастазах позвоночника.”
Оглавление темы “Хронические головные боли. Боли в шее.”:
1. Посттравматическая головная боль. Невралгия тройничного нерва.
2. Обследование при хронической головной боли. Анамнез при хронической головной боли.
3. Клиническое обследование при хронической головной боли. Объективное обследование при хронической головной боли.
4. Показатели органических заболеваний при хронической головной боли. Признаки органики при хронической головной боли.
5. Лабораторные исследования при хронической головной боли. Люмбальная пункция при хронической головной боли.
6. Связанная с травмой боль в шее без иррадиации в верхнюю конечность. Обследование при болях в шее при травме.
7. Спондилоартроз. Нетравматическая боль в шее вследствие спондилоартроза.
8. Радикулопатия. Боль в шее, отраженная в руку при грыже межпозвонкового диска.
9. Остеофиты. Боль в шее и верхней конечности, связанная с остеофитами.
10. Метастазы в позвоночнике. Боль в шее при метастазах позвоночника.
Источник
